8310 3 код заболевания
8310 3 код заболевания

I. Гистологическая классификация эпителиальных опухолей
Серозные опухоли
Муцинозные опухоли, эндоцервикально- и кишечноподобного типа
Эндометриоидные опухоли
Светлоклеточные (мезонефроидные) опухоли
Переходно-клеточные опухоли
Плоскоклеточные опухоли
Смешанные эпителиальные опухоли (из 2 и более главных типов эпителиальных опухолей)
Недифференцированный рак
Экстраовариальный перитонеальный рак
Яичники не являются источником первичного развития указанных форм рака, есть поражения брюшины.
II. Клиническая классификация TNM и FIGO
Международная организация акушеров и гинекологов
FIGO
Стадия I
Опухоль ограничена яичниками
Поражен один яичник
Повреждение капсулы опухоли или наличие асцита
Стадия II
Опухоль в пределах малого таза
Поражение матки и маточных труб
Распространение на другие структуры малого таза
Асцит или в смывах есть клетки рака
Микроскопические перитонеальные метастазы
Макроскопические перитонеальные метастазы до 2 см
Макроскопические перитониальные метастазы более 2см, асцит, поражение регионарных л/у
СтадияIV
Отдаленные метастазы и/или метастатический плеврит
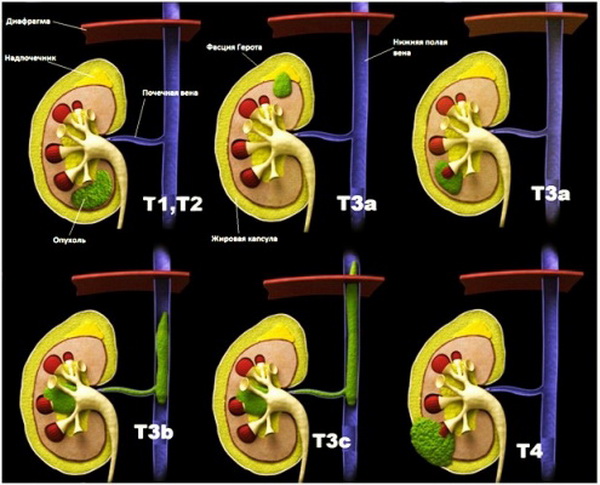
Классификация рака почки TNM
Рак почки еще называют почечно-клеточным раком. Заболеваемость им в последнее время растет. По степени распространения болезнь находится после рака предстательной железы. По этой причине ее классификации уделяют много внимания. Какие другие виды новообразований, опухоли почек злокачественной природы классифицируются по TNM. Она позволяет наиболее полно отразить диагноз, влияет на дальнейшее лечение и прогноз.
Как осуществляется классификация рака почки по критериям TNM
TNM – аббревиатура, полученная от tumor, nodus и metastasis, что переводится, как «опухоль, узлы и метастазирование». Это общепринятая международная классификация, принятая с целью планирования эффективного лечения, оценки его результатов и составления прогноза. Для назначения правильной терапии нужно объективно оценить, насколько распространено новообразование, как быстро оно растет, его тип и характер взаимодействия с организмом.
В основе классификации лежат 3 критерия:
T – первичная опухоль
Расшифровка первых двух обозначений по оценке первичной опухоли:
Обозначение T1 – максимальный размер опухоли не более 7 см, она ограничена пределами почки. Эта категория делится еще на несколько подстадий:
Подкатегории при необходимости позволяют дополнительно уточнить стадию рака почки по THM.
Обозначение T2 – максимальный размер опухоли превышает 7 см. Новообразование также ограничено пределами почки.
Следующая стадия – T3, при которой обнаруживают распространение первичной опухоли на соседние ткани, крупные вены или надпочечник. Но она все еще остается в пределах фасции Герота. Стадия T3 тоже подразделяется на несколько подстадий:
Обозначение T4 присваивается, если опухолевые клетки появляются уже за пределами фасции Герота. Так называется волокнистая соединительная ткань, в которую заключены почки и надпочечники.
N – регионарные лимфоузлы
К регионарным лимфоузлам относятся абдоминальные параквальные и параортальные узлы, а также лимфатические узлы ворот почки. Классификация по критерию N не зависит от стороны поражения. Расшифровка обозначений следующая:
M – отдаленное метастазирование
У 25-40% пациентов с раком почки отмечается распространение опухоли далеко за пределы органа. Чаще всего они появляются в легких, мягких тканях, костных структурах и печени. Еще метастазы могут находиться в надпочечниках, коже и центральной нервной системе.
В Государственном центре урологии имеют большой практический опыт диагностики и лечения рака почки. Мы оказываем медицинскую помощь в рамках ОМС, поэтому вы можете наблюдаться у нас бесплатно. Для этого необходимо записаться на прием к урологу. Свяжитесь с нами, и мы сможем подобрать для вас удобное время для консультации.
Стадии рака: классификация онкологических заболеваний
Стадия онкологического заболевания дает информацию о том, насколько велика опухоль и распространилась ли она по организму. Это помогает врачам определять прогноз пациента и план лечения.
С помощью врача-онколога, резидента Высшей школы онкологии Сергея Югая разбираемся, как врачи устанавливают стадии рака и что каждая из них означает.
На что влияет стадия онкологического заболевания?
Стадирование нужно, чтобы спрогнозировать, какие у пациента шансы на выздоровление, а также чтобы определить, какой метод лечения будет наиболее эффективен в конкретном случае, — поясняет Сергей Югай.
Все начинается с медицинского осмотра и обследований — УЗИ, КТ, МРТ, ПЭТ-КТ и других методов в зависимости от вида рака. Затем врач берет кусочек опухоли — биопсию или удаляет опухоль целиком во время операции, а после отправляет материал на гистологический анализ, чтобы поставить диагноз.
Стадии рака по TNM-классификации
Стадии онкологического процесса описывают разными способами — это зависит от вида опухоли. Один из самых распространенных способов — стадирование с помощью TNM-классификации.
Т характеризует первичную опухоль, ее размеры и вовлечение окружающих структур в опухолевый рост, например, прорастание в стенку кишки или желудка. N говорит о наличии в лимфоузлах метастазов и количестве пораженных лимфоузлов, а М — о наличии отдаленных метастазов (во внутренних органах, костях, ЦНС или лимфоузлах, которые расположены далеко от первичной опухоли), — объясняет Сергей Югай.
Индекс Т принимает значения от 0 до 4. 0 означает, что первичная опухоль не обнаружена, 1 — опухоль маленькая, а 4 — опухоль проросла в прилегающие ткани. Таким образом, чем больше цифра рядом с Т, тем ситуация сложнее. При некоторых видах рака N принимает значение 0 или 1, при других — 0, 1 или 2, а иногда — 0, 1, 2 и 3. 0 означает, что опухоль не проникла в ближайшие лимфоузлы, а 3 — что поражено множество лимфоузлов. M0 показывает, что метастазов нет, а 1 — что метастазы есть.
Онкологи выставляют стадию по TNM клинически — до операции или когда операция не планируется и патоморфологически — при изучении удаленной во время операции опухоли, — объясняет Сергей.
Клиническая стадия обозначается буквой «c», например, cT2. Патоморфологическая — буквой «p», например, pN1.
От правильной стадии зависит тактика лечения. Например, пациент — мужчина с раком желудка и стадией cT1N0M0. Это значит, что опухоль прорастает в слизистую и подслизистый слой стенки желудка. В этом случае пациенту показана операция. Если же стадия выше (cT2N1M0, например), то есть опухоль пациента прорастает в мышечный слой, и есть метастазы в лимфоузлах, то может понадобиться химиотерапия перед операцией, которая позволит улучшить результаты лечения, — добавляет Сергей.
Стадию рака могут обозначать с помощью цифр — 0, I, II, III, IV. Что это значит?
Клинические стадии (0, I, II, III, IV) тесно связаны с системой TNM. Как правило, одна клиническая стадия включает в себя несколько вариантов стадирования по TNM. Эти варианты характеризуются схожими прогнозом и подходом к лечению. Например, стадии T1N3M0, T2N3M0, T3N2M0 рака легкого объединяются в IIIВ стадию, так как при любой из этих ситуаций пациент будет иметь примерно одинаковый прогноз и тактику лечения. В этом конкретном примере необходима химиолучевая терапия, а не операция, — комментирует Сергей Югай.
Меняется ли стадия после лечения, при прогрессировании заболевания?
Нет, стадия выставляется один раз. Но есть нюансы:
Например, мы хотим посмотреть, как опухоль ответила на лечение, чтобы понять, можно ли делать операцию. После лечения опухоль уменьшилась, и мы добавляем к стадии новые данные. При прогрессировании опухолевого процесса первоначальная стадия также остается прежней, но, к сожалению, прогноз будет менее благоприятный. Например, у человека II стадия рака желудка. Он прооперирован, и прогноз у него хороший. Через 2 года врачи обнаруживают у пациента метастазы в легких. Стадия остается II, но рак у пациента уже метастатический, что очень усложняет положение, — говорит Сергей.
Бывает, что люди сравнивают свою ситуацию с историями других пациентов. Если речь идет о разных онкологических заболеваниях, то такие сравнения некорректны — это заболевания с разными прогнозами и схемами лечения:
Например, с нейроэндокринным раком поджелудочной железы люди могут жить десятилетиями, а при метастатической стадии рака поджелудочной железы — полгода или год, — объясняет врач-онколог.
Что может повлиять на прогноз людей с одинаковой стадией и одним видом рака?
Сергей Югай выделяет три фактора:
Рак легкого
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Гистологическая классификация (ВОЗ, 2004)
| Легкие | PUL |
| Кости | OSS |
| Печень | HEP |
| Головной мозг | BRA |
| Лимфоузлы | LYM |
| Костный мозг | MAR |
| Плевра | PLE |
| Брюшина | PER |
| Надпочечники | ADR |
| Кожа | SKI |
| Другие | OTH |
Диагностика
Дифференциальный диагноз
Лечение
Мелкоклеточный рак
Неоадъювантная химиотерапия до сих пор считается экспериментальным методом лечения. Тем не менее неоадъювантная химиотерапия приводит к снижению клинической стадии у 40-60% пациентов, а к полному патологическому ответу у 5-10% больных. Как выяснилось неоадъювантная химиотерапия лучше переносится, чем адъювантная: три полноценных курса химиотерапии способны перенести более 90% пациентов, в то время как адъювантная химиотерапия назначается только 45-60% больным.
Полагаясь на современные знания, неоадъювантная химиотерапия должна быть представлена, по крайней мере, тремя циклами платиносодержащего режима. Как и при распространенном немелкоклеточном раке легких наиболее предпочтительным режимом химиотерапии является дуплет из цисплатина и препарата третьего поколения. Предоперационная химиотерапия должна рассматриваться у пациентов с IIIA-N2 стадией заболевания.
Все больные немелкоклеточным раком получают дистанционную лучевую терапию (конвекциональную или комформную) на область первичного очага и зоны регионарного метастазирования. Для проведения лучевого лечения обязательно учитывается качество излучения, локализация и размеры полей.
Объем облучения определяется размерами и локализацией опухоли и зоной регионарного метастазирования и включает опухоль + 2 см тканей за пределами ее границ и зону регионарного метастазирования.
Интервал между курсами 21 день.
Платиносодержащие режимы в комбинации с винорельбином, гемцитабином, таксанами, иринотеканом или пеметрекседом при неплоскоклеточном варианте увеличивают продолжительность жизни, улучшают качество жизни и контролируют симптомы у пациентов с удовлетворительным соматическим статусом.
Однако больные, получающие третью, или четвертую линии ХТ, редко достигают объективного улучшения, который обычно бывает очень коротким при значительной токсичности. Для этих больных единственно правильным методом лечения является симптоматическая терапия.
Эрлотиниба гидрохлорид значительно увеличивает выживаемость больных НМРЛ, независимо от физического состояния, пола, возраста, предыдущей потери веса тела, отношения к курению, количества ранее полученных схем и их эффективности, длительности заболевания, ослабленным, и пожилым больным.
В связи с тем, что 80% типичных карциноидов легких экспрессируют рецепторы соматостатина, сцинтиграфия с использованием изотопов к рецепторам соматостатина может быть высоко информативной.
Для выявления первичных очагов и метастазов карциноидов тимуса рекомендуется выполнять КТ или МРТ с внутривенным контрастированием. Сцинтиграфия с использованием изотопов к рецепторам соматостатина является дополнительным методом.
Госпитализация
Показания для госпитализации с указанием типа госпитализации: плановая.
Информация
Источники и литература
Информация
Организационные аспекты внедрения протокола
Критерии оценки для проведения мониторинга и аудита эффективности внедрения протокола:
1. Процент вновь выявленных пациентов со злокачественным новообразованием легких, получающих начальное лечение в течение двух месяцев после начала заболевания = (Количество пациентов, с установленным диагнозом рака легких, получающих начальное лечение в течение двух месяцев после начала заболевания/Все пациенты с впервые установленным диагнозом рака легких) х 100%.
2. Процент онкологических больных, получающих химиотерапию в течение двух месяцев после проведения оперативного лечения = (Количество онкологических больных, получающих химиотерапию в течение двух месяцев после проведения оперативного лечения/Количество всех больных раком легких после проведения оперативного лечения, которым требуется проведение химиотерапии) х 100%.
3. Процент рецидивов рака легких у пациентов в течение двух лет = (Все пациенты с рецидивами рака легких в течение двух лет/Все прооперированные пациенты с диагнозом рака легких) х 100%.
Результаты внешнего рецензирования: положительное решение.
Опухоли средостения
Общая информация
Краткое описание
Протокол «Опухоли средостения»
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Доброкачественными считают только инкапсулированные тимомы без имплантатов или метастазов.
Диагностика
5. Электрокардиография.
6. Клинические анализы.
7. Фибробронхоскопия.
8. УЗИ надключичных, подмышечных лимфатических узлов.
9. УЗИ органов брюшной полости.
Дополнительные методы обследования больного с подозрением на опухоль средостения:
1. Эзофагоскопия.
2. Ультразвуковое исследование грудной клетки.
3. Ангиография.
4. Трансторакальная, транстрахеобронхиальная пункция.
5. Прескаленная биопсия лимфатических узлов.
6. Парастернальная пункционная биопсия.
7. Парастернальная медиастинотомия.
8. Диагностическая эндовидеоторакоскопия.
9. Диагностическая эндовидеомедиастиноскопия.
Дифференциальный диагноз
Дифференциальная диагностика: загрудиный зоб, доброкачественные опухоли и кисты средостения, целомическая киста перикарда, аневризма аорты и сердца, туберкулез внутригрудных лимфоузлов и т.д.
| Основное заболевание | Дифференциальный диагноз |
| Злокачественная опухоль средостения | Загрудиный зоб |
| Доброкачественные опухоли и кисты средостения | |
| Целомическая киста перикарда | |
| Аневризма аорты и сердца | |
| Туберкулез внутригрудных лимфоузлов | |
| Саркаидоз |
Лечение
| Вид операции | Показания |
| Радикальное удаление | Злокачественные опухоли без инвазии окружающих органов, не склонные к лимфогенному метастазированию (за исключением тимогенных) |
| Расширенное радикальное удаление | |
| Комбинированное радикальное удаление | Злокачественные опухоли с инвазией окружающих структур (за исключением опухолей, высокочувствительных к химиолучевой терапии) |
| Декомпрессия средостения | Опухоли, высокочувствительные к химиолучевой терапии, с инвазией окружающих структур; невозможность комбинированного радикального удаления злокачественной опухоли |
| Паллиативная операция | Удаление торакотомно-стернотомными доступами основной массы опухоли |
Хирургическое лечение больных с опухолями средостения остается одной из сложных проблем торакальной онкологии. Это обусловлено сходством клинических и рентгенологических признаков различных по гистогенезу первичных опухолей и симулирующих их образований грудной полости, трудностью морфологической верификации диагноза, что нередко ведет к ошибкам в диагностике и лечебной тактике. Только знание точного морфологического диагноза позволяет определить оптимальный вариант лечебной тактики.
После верификации диагноза в первую очередь следует оценить резектабельность опухоли. К абсолютным противопоказаниям к хирургическому лечению относятся:
— выраженный синдром сдавления верхней полой вены П-Ш степени (расширения вен шеи, лица, грудной стенки, цианоз, венозное давление свыше 200 мм. вод. ст.);
— метастазы в отдаленных органах, исключая надключичные и подмышечные лимфатические узлы;
— рентгенологический и эндоскопический выявляемое прорастание опухолью пищевода (необходимо оценить возможность его резекции);
— рентгенологические и эндоскопические симптомы прорастания трахеи и главных бронхов.
В случае отсутствия морфологической верификации диагноза и абсолютных противопоказаний к оперативному лечению начинают с хирургического этапа. Такая же тактика оправдана при злокачественных тимомах I-II стадии и неврогенных опухолях заднего средостения, имеющих четкие контуры. Больным с целомическими кистами перикарда показано хирургическое лечение. Бронхогенные и энтерогенные кисты склонны к кровотечению и нагноению, а возможность их малигнизации диктуют хирургический метод лечения.
Злокачественные опухоли в резектабельных стадиях, при установленном морфологическом диагнозе предпочтительнее лечить комбинированным методом (оперативное удаление опухоли в сочетании с лучевой терапией) при радиочувствительных формах поражения (эпителиальные и лимфоидные тимомы, ангиосаркома, рабдомиосаркома, липосаркома). После радикального удаления радиорезистентных опухолей (фибросаркомы, хондросаркомы, карциноиды, злокачественные шваномы, лейомиосаркомы) послеоперационное облучение не показано. Последовательность проведения лечебных мероприятий определяются индивидуально в зависимости от конкретной клинической ситуации.
Под радикальной операцией при злокачественных опухолях средостения следует подразумевать полное удаление опухоли вместе с оболочками и окружающей жировой клетчаткой, часто с резекцией структур и органов, в которые она прорастает (легкие, перикард, нервы, сосуды и др.). После паллиативных операций и пробных торакотомий и стернотомий показано облучение по радикальной программе даже при радиорезистентных опухолях, так как это единственный шанс помочь больным.
При нерезектабельных злокачественных опухолях средостения в зависимости от результатов облучения, проведенного по радикальной программе, и гистогенеза опухоли в последующем оценивают целесообразность общерезорбтивной химиотерапии. При злокачественной лимфоме с изолированным поражением средостения, установленной при срочном гистологическом исследовании, даже резектабельных формах лечебная тактика может быть двоякой: удаление опухоли либо завершение хирургического этапа биопсией. В обоих ситуациях назначают соответствующие варианты консервативного противоопухолевого лечения.
При относительно ограниченных формах лимфогранулематоза, злокачественных лимфомах, а также злокачественной тимоме, резектабельность которой сомнительна, лечение начинают с полихимиотерапии. Подобная тактика способствует купированию общих симптомов заболевания, уменьшению опухолевых масс, а в дальнейшем сокращению размеров полей облучения средостения и соответственно снижению вероятности развития осложнений со стороны жизненноважных органов. В случаях неполной резорбции новообразования возможно оперативное вмешательство, удаление «остаточной опухоли», гистологическое исследование которой определяет дальнейшую тактику.
Существует понятие «ургентная лучевая или химиотерапия». Чаще всего к ней прибегают именно при злокачественных опухолях средостения, осложненных синдромом сдавления верхней полой вены. У таких больных в виде исключения допускается начать лечение без морфологической верификации диагноза, если из-за тяжелого состояния пациента нельзя применить инвазивные методы диагностики.
Решение о начале противоопухолевого лечения без морфологического подтверждения диагноза может принять только консилиум с участием хирурга, лучевого терапевта, химиотерапевта и рентгенолога с соответствующим оформлением этого решения в истории болезни. По мере улучшения состояния больного, возобновляют попытки верификации диагноза.