ампутация нижних конечностей код операции
Резекция стопы
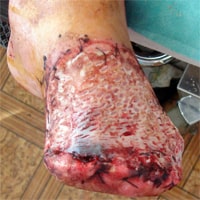
Преимущества Инновационного сосудистого центра
Врачи Инновационного сосудистого центра в своей деятельности стремятся уменьшить функциональные нарушения у больных с гангреной и критической ишемией ног, поэтому в нашей клинике разработана система по реабилитационной хирургии гангрены. Мы отработали технические подходы для сохранения опорной конечности. Стремимся сохранить стопу, даже при поражении её значительных отделов. Для решения этих задач мы применяем современные подходы, включая пересадки кровоснабжаемых лоскутов.
Обезболивание при резекции стопы
Если проводится экстренная ампутация, используется общий наркоз. При проведении плановой резекции метод обезболивания выбирается по состоянию пациента и предпочтений оперирующего хирурга. В Инновационном сосудистом центре преимущественно проводится эпидуральная продленная анестезия, которая позволяет обезболить и операцию и ранний послеоперационный период.
 Виды ампутаций при гангрене стопы или пальцев
Виды ампутаций при гангрене стопы или пальцев
Операция состоит из трёх этапов:
Резекция по Лисфранку
Делается поперечный разрез посередине, либо в проксимальной трети плюсневой кости. После иссечения поражённой области формируется тыльный и подошвенный лоскут. При необходимости операцию дополняют пластикой свободным расщеплённым кожным лоскутом.
Плюсом такого вмешательства является то, что благодаря реинсерции — подшивания конца повреждённого сухожилия к месту крепления на фаланге пальцев, а в данном случае конца сухожилия передней большеберцовой мышцы к тыльной поверхности плюсневых костей, — сохраняется способность к разгибанию культи.
Минус данной операции: короткая культя; формирование контрактур голеностопа (стягивание мягких тканей и их рубцевание вокруг сустава, что приводит к нарушению его подвижности). Из-за наличия контактур могут образовываться трофические язвы.
Ампутация по Шарпу
Эта процедура называется также трансметатарзальная резекция. Усечение стопы проводится на любом уровне плюсневых костей. Может проводиться экзартикуляция на уровне головок плюсневых костей. Выкраивают два лоскута: сначала короткий тыльный, а после перепиливания плюсневой кости, длинный подошвенный. Причём в состав последнего лоскута включены мышцы и сухожилия. Благодаря этому культя стопы сохраняет физиологический сухожильно-мышечный баланс. Это наиболее выгодная резекция в плане сохранения функциональности.
Ампутация по Шопару
Такая резекция выполняется через поперечный разрез, который дистальнее голеностопного сустава. Линия проходит через таранно-ладьевидный и пяточно-кубовидный суставы. Пяточная кость сохраняется. В нашей клинике такая высокая ампутация стопы применяется крайне редко. Культя закрывается подошвенным лоскутом.
Осложнения
Прогноз
Восстановление полноценной функции ходьбы обычно занимает от 5 до 8 месяцев. В зависимости от того, насколько утрачены функции конечности, когда формирование культи стопы завершилось больному проводится ВТЭК и назначается инвалидность.
Хотя ампутация является высокотравматичной процедурой уровень смертности из-за операции невысок и связан в основном с сопутствующими сердечно-сосудистыми заболеваниями.
Ампутация нижних конечностей
Причины и показания к ампутации нижних конечностей
Преимущественно операция назначается в ситуациях, когда существует реальная угроза для жизни пациента, а другие методы лечения не дали результата.
Вот когда проводить процедуру обязательно:
Иногда ампутация необязательна, но может быть оптимальным решением по мнению лечащего врача. Например:
Удаление ноги, потерявшей дееспособность, позволяет установить протез. Благодаря этому больной снова получает возможность самостоятельно передвигаться.
Хирургическое усечение ног: основные типы
По времени выполнения различают:
Ниже подробно описан каждый из перечисленных видов частичного или полного удаления ног.
При осложнении хронической патологии
Наиболее распространенные заболевания, вызывающие необратимые процессы в тканях:
Каждая из этих проблем может вызвать сначала ишемию, затем трофические нарушения, некроз и, наконец, гангрену. Хирургия помогает отделить здоровую часть конечности от очага заражения, тем самым препятствуя дальнейшему распространению токсинов.
Первичная
Реампутация
Этим термином называют повторную ампутацию ноги, назначаемую специально для исправления врачебной ошибки или с целью подготовки к ранее незапланированному протезированию. Реампутация обязательна, когда на поверхности культи появляются трофические язвы, а также если форма конечности, образованная после первой хирургии, препятствует установке протеза. Кроме того, из-за некачественного усечения может наблюдаться сильное выступление кости под натянутой кожей, что также служит 100% основанием для повторного удаления фрагмента органа опорно-двигательной системы.
Вторичная
В отличие от реампутации, этот вид хирургии предназначен не для исправления непредвиденных ошибок и связанных с ними последствий, а для устранения ожидаемых результатов прогрессирования болезни или появления новых травм. Например, основанием для вторичного усечения ноги могут служить обширное инфицирование, приводящее к разложению тканей, воспалительные процессы, вызванные ранами, продолжительным сдавливанием сосудов, ожогами и обморожениями.
Этапы проведения операции

Реабилитационный период не относится к стадиям выполнения операции, но во многом именно от того, насколько качественный уход будет получать пациент в это время, зависит то, как быстро заживут поврежденные ткани и не будет ли осложнений, воспалений.
Подготовка к хирургии
Для срочной ампутации используется интубационный наркоз, но, когда имеется достаточно времени на подготовку, анестезия подбирается с учетом состояния больного. В таком случае специалисты выбирают между регионарным и общим «наркозом». Усечение ног на уровне бедра сопряжено с болезненным повреждением большого объема чувствительных тканей и сосудов. Поэтому часто в подобных ситуациях используют эпидуральную анестезию, снижающую риск интоксикации и создающую более подходящие для послеоперационного обезболивания условия.
Ключевые принципы выполнения ампутации ног

В развитых странах индивидуальный подбор протезов давно не является проблемой. В хорошо оснащенных частных клиниках сегодня хирург может индивидуально подходить к каждой ампутации ноги: операция проходит не по типовой схеме, а по уникальной, которую он разработает сам после обследования пациента.
По состоянию на 2020 год центр протезирования может предложить десятки моделей протезных конструкций. Технологии позволяют массово производить искусственные замены ног по оригинальным чертежам, до мелочей учитывающим локализацию и рельеф культи. Главный принцип проведения хирургии сейчас заключается в удалении фрагмента ноги таким образом, чтобы максимально сохранялась анатомическая функциональность ноги. Также врач должен предотвратить фантомные боли и правильно сформировать культю.
Техники проведения операции
Существует несколько основных методов рассечения мягких тканей:
Это наиболее краткая, но лаконичная классификация. Она охватывает все наиболее распространенные техники оперирования.
Укрытие культи
Чтобы на протяжении всей жизни после операции пациента не мучили боли, и он смог без лишних сложностей пройти протезирование, врач должен сформировать правильную поверхность на участке среза.
Костная культя обрабатывается одним из следующих способов:
Различают 4 основных метода укрытия культи. Обычно то, какой из них будет использован, определяется еще до хирургии, так как возможность реализации каждого способа укрытия зависит от выбранной техники рассечения мягких тканей на начальном этапе операции. Укрыть культю можно такими методами:
Выбор метода зависит от текущей клинической картины.
Уровни ампутации нижних конечностей
Существует и более подробное разделение уровней, например, даже одна стопа, согласно полной классификации, состоит из 12 уровней. Но глубоко изучать этот вопрос нет смысла тем, кто не планирует вести собственную хирургическую практику.
Возможные осложнения, психологический настрой и инвалидность
После успешного завершения реабилитации человеку присваивается группа инвалидности:
То, к какой группе относится случай, решает соответствующая медицинская комиссия. Учтите: если была выполнена ампутация ноги, инвалидность больной получает не в 100% случаев. Зависит от тяжести увечья.
Номенклатура медицинских услуг, 2017. Раздел А16 – оперативное лечение, коды А16.16.001-A16.22.015.001.
II. Номенклатура медицинских услуг
Наименование медицинской услуги
Удаление инородного тела пищевода с помощью разреза
Местное иссечение или разрушение повреждения пищевода
Наложение анастомоза пищевода (внутригрудной)
Бужирование пищевода эндоскопическое
Инъекция в пищеводные варикозные расширения
Перевязка кровеносных сосудов в пищеводе
Иссечение дивертикула пищевода
Иссечение язвы желудка или двенадцатиперстной кишки
Клиновидная резекция поражения
Гастрэктомия с реконструктивно-пластическим компонентом
Резекция желудка дистальная субтотальная
Резекция желудка дистальная субтотальная с использованием видеоэндоскопических технологий
Резекция желудка дистальная субтотальная комбинированная
Резекция желудка проксимальная субтотальная
Резекция желудка проксимальная субтотальная трансторакальная
Резекция желудка проксимальная субтотальная комбинированная
Резекция оперированного желудка
Резекция желудка парциальная
Экстирпация культи желудка
Роботассистированная парциальная резекция желудка
Роботассистированная дистальная субтотальная резекция желудка
Резекция пищеводно-желудочного/пищеводно-кишечного анастомоза
Резекция пищеводно-желудочного/пищеводно-кишечного анастомоза трансторакальная
Удаление экстраорганного рецидива опухоли желудка
Продольная резекция желудка лапаротомическая
Продольная резекция желудка лапароскопическая
Селективная проксимальная ваготомия без дренирования
Ваготомия с дренированием
Гастроэнтеростомия (без гастрэктомии)
Ушивание язвы желудка или двенадцатиперстной кишки
Ушивание язвы желудка или двенадцатиперстной кишки с использованием видеоэндоскопических технологий
Ревизия желудочного анастомоза
Пластика пищевода желудком
Пластика пищевода толстой кишкой
Пластика пищевода тонкой кишкой
Пластика пищевода с использованием микрососудистой техники
Пластика пищевода видеоторакоскопическая
Экстирпация пищевода видеоторакоскопическая
Резекция шейного отдела пищевода
Резекция пищевода субтотальная
Удаление экстраорганного рецидива опухоли пищевода
Удаление доброкачественных опухолей пищевода
Резекция глоточно-пищеводного дивертикула Ценкера
Резекция дивертикула грудного отдела пищевода (бифуркационного, эпифренального)
Операции при пищеводно-респираторных свищах
Эндоскопическая кардиодилятация пищевода механическим кардиодилятатором
Эндоскопическая кардиодилятация пищевода баллонным кардиодилятатором
Гастростомия с использованием видеоэндоскопических технологий
Эндоскопическая резекция слизистой пищевода
Аргоноплазменная абляция подслизистых опухолей (очагов метаплазии) пищевода
Эндоскопическая резекция слизистой желудка
Эндоскопическое удаление подслизистых образований желудка
Эндоскопическая хирургия при новообразованиях желудка
Резекция пищевода с одномоментной пластикой
Резекция пищевода с одномоментной пластикой видеоторакоскопическая
Эндоскопическая хирургия при новообразованиях пищевода
Эндоскопическое удаление полипов из пищевода
Эндоскопическое удаление подслизистых образований пищевода
Эндоскопическое удаление инородных тел пищевода
Эндоскопическое протезирование пищевода
Рассечение рубцовой стриктуры пищевода
Лапароскопическая хирургия пищевода
Лапароскопическая резекция пищевода
Эндоскопическая имплантация баллона в желудок
Эндоскопическое извлечение баллона из желудка
Эндоскопическое удаление инородных тел из желудка
Лапароскопическое трансгастральное удаление опухолей желудка
Видеоторакоскопическая лимфодиссекция при раке пищевода
Эндоскопическое электрохирургическое удаление новообразования пищевода
Эндоскопическое электрохирургическое удаление новообразования желудка
Удаление эндопротеза пищевода
Ушивание разрыва пищевода
Установка внутрижелудочного баллона
Удаление внутрижелудочного баллона
Эндоскопическое лигирование варикозных расширений пищевода
Ушивание раны желудка при проникающем ранении или разрыве
Баллонная дилатация стеноза пищевода
Рассечение рубцовых стриктур желудка
Билиопанкреатическое шунтирование лапароскопическое
Бандажирование желудка лапароскопическое
Иссечение дивертикула тонкой кишки
Сегментарное иссечение поврежденной тонкой кишки
Резекция тонкой кишки для интерпозиции
Роботассистированная резекция тонкой кишки
Наложение анастомоза тонкой кишки в толстую кишку
Освобождение кишки, внедренной в другую (инвагинации)
Дезинвагинация с резекцией кишки
Оперативное удаление инородного тела тонкой кишки
Ушивание дефекта тонкой кишки
Разобщение тонкокишечных свищей
Эндоскопическое электрохирургическое удаление новообразования тонкой кишки
Внутрибрюшное закрытие илеостомы с формированием илео-илеоанастомоза
Формирование обходного анастомоза тонкой кишки
Эндоскопическая резекция слизистой тонкой кишки
Удаление полипа тонкой кишки эндоскопическое
Баллонная дилатация стеноза тонкой кишки
Рассечение рубцовых стриктур тонкой кишки
Удаление инородных тел из тонкой кишки эндоскопическое
Удаление дивертикула толстой кишки
Иссечение толстой кишки, частичное
Иссечение толстой кишки с анастомозом «конец в конец»
Наложение анастомоза толстой кишки в тонкую кишку
Резекция и формирование стомы
Аппендэктомия с использованием видеоэндоскопических технологий
Дренаж аппендикулярного абсцесса
Оперативное удаление инородного тела толстой кишки
Формирование обходного анастомоза толстой кишки
Внебрюшинное закрытие колостомы
Чрезбрюшинное закрытие колостомы
Гемиколэктомия левосторонняя с формированием колостомы
Гемиколэктомия левосторонняя с использованием видеоэндоскопических технологий
Гемиколэктомия левосторонняя роботассистированная
Комбинированная гемиколэктомия левосторонняя с резекцией соседних органов
Гемиколэктомия правосторонняя с использованием видеоэндоскопических технологий
Гемиколэктомия правосторонняя роботассистированная
Комбинированная гемиколэктомия правосторонняя с резекцией соседних органов
Резекция поперечно-ободочной кишки
Резекция поперечно-ободочной кишки с использованием видеоэндоскопических технологий
Комбинированная резекция ободочной кишки с резекцией соседних органов
Лапароскопическая резекция толстой кишки
Иссечение толстой кишки с анастомозом «конец в бок»
Удаление полипа толстой кишки
Удаление полипа толстой кишки эндоскопическое
Формирование тонкокишечного резервуара
Наложение реконструктивного толстокишечного анастомоза
Разобщение сращений при спаечной непроходимости
Разобщение сращений при спаечной непроходимости с использованием видеоэндоскопических технологий
Ушивание перфоративного отверстия или дефекта толстой кишки
Закрытие толстокишечных свищей
Эндоскопическое удаление ворсинчатых опухолей толстой кишки
Лапароскопическое удаление новообразования толстой кишки
Эндоскопическое электрохирургическое удаление новообразования толстой кишки
Удаление жирового придатка толстой кишки
Удаление жирового придатка толстой кишки лапароскопическое
Резекция илеоцекального угла
Колэктомия с резекцией прямой кишки, мукозэктомией прямой кишки, с формированием J-образного тонкокишечного резервуара, низкого илеоректального аппаратного анастомоза
Лапароскопически-ассистированная, колэктомия с резекцией прямой кишки, мукозэктомией прямой кишки, с формированием J-образного тонкокишечного резервуара, низкого илеоректального аппаратного анастомоза
Колэктомия с резекцией прямой кишки, мукозэктомией прямой кишки, с формированием S-образного тонкокишечного резервуара, низкого илеоректального аппаратного анастомоза
Лапароскопически-ассистированная, колэктомия с резекцией прямой кишки, мукозэктомией прямой кишки, с формированием S-образного тонкокишечного резервуара, низкого илеоректального аппаратного анастомоза
Лапароскопически-ассистированная, колэктомия с брюшно-анальной резекцией прямой кишки
Лапароскопическая колэктомия с брюшно-анальной резекцией прямой кишки
Колэктомия с брюшно-анальной резекцией прямой кишки
Лапароскопически-ассистированная колэктомия с экстирпацией прямой кишки
Лапароскопическая колэктомия с экстирпацией прямой кишки
Колэктомия с экстирпацией прямой кишки
Лапароскопически-ассистированная колэктомия с формированием илеоректального анастомоза
Лапароскопическая колэктомия с формированием илеоректального анастомоза
Колэктомия с формированием илеоректального анастомоза
Лапароскопически-ассистированная субтотальная резекция ободочной кишки с формированием асцендоректального анастомоза
Лапароскопическая субтотальная резекция ободочной кишки с формированием асцендоректального анастомоза
Субтотальная резекция ободочной кишки с формированием асцендоректального анастомоза
Баллонная дилатация стенозов толстой кишки
Удаление инородных тел из толстой кишки эндоскопическое
Бужирование толстой кишки
Рассечение рубцовых стриктур толстой кишки
Удаление инородного тела прямой кишки с помощью разреза
Прижигание слизистой прямой кишки
Иссечение ректальной слизистой оболочки
Иссечение анальной трещины
Восстановление прямой кишки
Восстановление прямой кишки. Промежностная проктопластика
Восстановление прямой кишки. Брюшно-промежностная проктопластика
Закрытие внутреннего свища прямой кишки
Иссечение ректовагинального свища трансперинеальным доступом с раздельным ушиванием дефектов прямой кишки и влагалища, передняя леваторопластика
Иссечение ректовагинального свища с ушиванием дефекта влагалища, низведение полнослойного лоскута прямой кишки
Иссечение ректовагинального свища брюшно-промежностным доступом с раздельным ушиванием дефектов прямой кишки и влагалища
Разрез или иссечение приректальной ткани
Дренаж тазопрямокишечной ткани
Иссечение наружного свища прямой кишки
Разрез или иссечение перианальной ткани
Дренирование абсцесса прямой кишки
Удаление геморроидальных узлов
Склеротерапия геморроидальных узлов
Лигирование геморроидальных узлов
Дезартеризация геморроидальных узлов
Дезартеризация геморроидальных узлов под контролем ультразвуковой допплерографией, с мукопексией и лифтингом
Разделение анального сфинктера
Эвакуация тромбированных геморроидальных узлов
Удаление полипа анального канала и прямой кишки
Удаление инородного тела прямой кишки без разреза
Резекция сигмовидной кишки
Резекция сигмовидной кишки с использованием видеоэндоскопических технологий
Резекция сигмовидной кишки роботассистированная
Обструктивная резекция сигмовидной кишки
Обструктивная резекция сигмовидной кишки с использованием видеоэндоскопических технологий
Нервосберегающая лапароскопически-ассистированная резекция сигмовидной кишки
Комбинированная резекция сигмовидной кишки с резекцией соседних органов
Резекция сигмовидной ободочной кишки внутрибрюшная с анастомозом конец-в-конец
Экстирпация прямой кишки
Экстирпация прямой кишки с реконструкцией анального сфинктера
Экстирпация прямой кишки с использованием видеоэндоскопических технологий
Расширенная комбинированная брюшно-промежностная экстирпация прямой кишки
Резекция прямой кишки
Брюшно-анальная резекция прямой кишки с ликвидацией ректовагинального свища, ушиванием дефекта влагалища
Резекция прямой кишки передняя с использованием видеоэндоскопических технологий
Резекция прямой кишки передняя с реконструкцией ампулы прямой кишки
Резекция прямой кишки передняя низкая
Резекция прямой кишки передняя низкая с реконструкцией ампулы прямой кишки
Резекция прямой кишки брюшно-анальная с низведением сигмовидной кишки
Резекция прямой кишки брюшно-анальная с резекцией внутреннего сфинктера
Резекция прямой кишки интерсфинктерная
Передняя резекция прямой кишки
Нервосберегающая внутрибрюшная резекция прямой кишки с прецизионным выделением и сохранением элементов вегетативной нервной системы таза
Нервосберегающая лапароскопически-ассистированная резекция прямой кишки
Резекция прямой кишки роботассистированная
Комбинированная резекция прямой кишки с резекцией соседних органов
Трансанальная слизисто-подслизистая резекция нижнеампулярного отдела прямой кишки
Ушивание повреждения прямой кишки
Ректопексия с использованием видеоэндоскопических технологий
Иссечение эпителиального копчикового хода
Микрохирургия при новообразованиях прямой кишки эндоскопическая
Реконструкция при новообразованиях прямой кишки
Реконструкция при новообразованиях прямой кишки эндоскопическая
Реконструкция пищеводно-кишечного анастомоза при рубцовых деформациях, не подлежащих эндоскопическому лечению
Реконструкция пищеводно-желудочного анастомоза при тяжелых рефлюкс-эзофагитах
Эндоскопическое электрохирургическое удаление новообразования ректосигмоидного соединения
Эндоскопическое электрохирургическое удаление новообразования прямой кишки
Эндоскопическое электрохирургическое удаление новообразования заднего прохода (ануса) и анального канала
Иссечение новообразований перианальной области и анального канала
Вскрытие острого гнойного парапроктита
Иссечение подкожно-подслизистого свища прямой кишки
Иссечение транссфинктерного свища прямой кишки
Иссечение экстрасфинктерного свища прямой кишки
Удаление кисты параректальной клетчатки
Удаление новообразования параректальной клетчатки
Ампутация нижних конечностей
При ампутации нижних конечностей очень важен индивидуальный и системный подход к пациенту: от предварительной консультации до обучения ходьбе на протезе («Школа ходьбы ОТТО БОКК»).
Уровень ампутации определяется врачом перед операцией и зависит от причины ампутации. Для того, чтобы определить наиболее подходящий для последующего протезирования уровень ампутации, перед операцией рекомендуется провести консультацию с техником-протезистом.
Во время периода после ампутации пациент должен соблюдать рекомендации по уходу за послеоперационным швом, формированию культи, поддержанию подвижности суставов и укреплению сохранившейся мускулатуры.
До ампутации
Предварительная консультация
Если ампутация проводится планово, тогда лечащий врач, т.е. оперирующий хирург, может пригласить к общению техника-протезиста, чтобы, учитывая медицинские показания, обсудить с ним возможный оптимальный уровень ампутации с точки зрения дальнейшего успешного протезирования. Также можно пригласить врача ЛФК или физиотерапевта с тем, чтобы он объяснил пациенту, как уже на этой стадии необходимо готовить себя к протезированию с точки зрения функциональной готовности мышечной системы и организма в целом. Таким образом, подготовка к протезированию может и должна начинаться еще до самой плановой ампутации.
Подготовительная терапия до ампутации
Подготовка пациента к протезированию начинается еще в стационаре. Уход за культей, процедуры по ликвидации отека, профилактика и лечение контрактур, нормализация поверхностной чувствительности, нормализация функций всех основных систем организма, повышение общей выносливости организма пациента, подготовка мышечной системы пациента к скорейшей вертикализации – все эти своевременно начатые мероприятия способны значительно сократить сроки послеоперационного восстановления и обеспечить успешное раннее протезирование.
Психологическая поддержка
Уверенность в себе, в своих силах, позволит пациенту начать передвигаться без затруднений, боли, существенных ограничений. Задача специалистов сделать все возможное, чтобы помочь как можно быстрее и активнее адаптироваться к новым жизненным потребностям после ампутации. Адаптироваться физически, морально, социально. В наше время достижения технологического прогресса позволяют людям, перенесшим ампутацию, продолжить прежнюю жизнь и сохранить социальный статус, несмотря на потерю конечности.
Ампутация конечностей
Что такое ампутация
Ампутация конечностей представляет собой серьезное вмешательство в физическую целостность человека. Ампутация в значительной степени нарушает опорно-двигательные способности человека. Уровень ампутации определяется врачом перед операцией и зависит от причины ампутации. Для того, чтобы определить наиболее подходящий для последующего протезирования уровень ампутации, перед операцией рекомендуется провести консультацию с техником-протезистом.
Уровни ампутации
Уровень ампутации определяется хирургом на основании причины ампутации. Для запланированных оперативных вмешательств, необходима консультация техника-протезиста для уточнения уровня ампутации для подгонки необходимого пациенту протеза.
Ампутация стоп
Существует более 12 основных уровней ампутаций стопы. Они ранжируются от ампутации пальца ноги до ампутации плюсневой зоны или полной ампутации плюсны. Для изготовления протезов могут использоваться силиконовые комплектующие. После ампутаций на уровне стопы протез и обувь следует рассматривать в качестве единого функционального узла.
Ампутация голени
При ампутации голени или ампутации нижней части ноги, большая и малая берцовые кости разделяются.
Культя голени имеет недостаточный мышечный массив, опил костей голени, с ограниченной возможностью нагрузки на дистальный отдел культи, поэтому рекомендуется контактная приемная гильза с захватом мыщелков и смягченным вкладышем из вспененных материалов. Существенно повысить удобство носки и надежность крепления культи в протезе можно путем применения лайнеров из силиконового каучука или полиуретанового геля, в ряде случаев с креплением чехла с дистальной фиксацией.
Вычленение в коленном суставе
В процессе вычленения коленный сустав отделяется и удаляется нижняя часть ноги. В процессе ампутации сохраняется цельность бедра.
После вычленения в коленном суставе культя приобретает грушевидную форму за счет мыщелков бедренной кости. Вкладной чехол из вспененного полиэтилена должен точно охватывать культю, с помощью дополнительных накладок выравнивают переходы с надмыщелковой части к мыщелкам бедра, что облегчает надевание протеза. Высокая опороспособность культи не требует разгрузки на седалищную кость.
Ампутация бедра
При ампутации бедра происходи частичное удаление бедренной кости. После ампутаций бедра могут применяться как модульные протезы, так и протезы каркасного исполнения.
Много оригинальных новшеств предложено по технологии и материалам для приемных гильз, комплектующим протезов. Применяемые в качестве материалов для гильз бедра термопласты и слоистые пластики существенно потеснили ранее использовавшиеся для этих целей дерево.
Вычленение в тазобедренном суставе
При высоких ампутациях на уровне бедра, например при ампутациях на уровне вертела, вычленении в тазобедренном суставе протезирование осуществляют с помощью протезов с тазовым корсетом. Необходимость в таком протезировании возникает в тех случаях, когда вследствие травмы или онкологических заболеваний ампутация в дистальном направлении невозможна.
Гемипельвэктомия
В отличие от «классического вычленения» в тазобедренном суставе при ампутации в области шейки бедра сохраняются остатки бедренной кости. Если частично или полностью приходится удалять одну половину таза, то в этом случае говорят о гемипельвэктомии. Соотношения между опорными частями и частями, обхватываемыми корсетом, сформировать при этом трудно. В результате удаления седалищной кости теряется посадочная поверхность, а при удалении подвздошной кости уменьшается поверхность, охватываемая полукорсетом. В этом случае возникает необходимость частичного захвата грудной клетки.
После ампутации
Во время периода после ампутации пациент должен соблюдать рекомендации по уходу за послеоперационным швом, формированию культи, поддержанию подвижности суставов и укреплению сохранившейся мускулатуры.
Что ожидать после ампутации?
В постоперационном периоде из-за временно вынужденного постельного режима возникает опасность развития контрактур, то есть ограничений движений в суставах, уменьшение мышечной силы практически всех крупных и средних мышечных групп конечностей и туловища, снижается выносливость сердечно-сосудистой и дыхательной систем. Поэтому еще в стационаре – с разрешения лечащего врача – назначается лечебная гимнастика с целью профилактики развития осложнений и скорейшего восстановления функций различных органов и тканей, страдающих напрямую от гиподинамии. Позже эта лечебная гимнастика станет основой для программы физической реабилитации пациента при подготовке к протезированию. Таким образом, раннее начало физической реабилитации пациента в стационаре поможет сократить сроки первичного протезирования.
Правильное положение после ампутации
Компрессионная терапия
Еще в стационаре лечащий врач часто назначает компрессионную терапию с целью ликвидации постоперационного отека и нормализации кровообращения в сохранном сегменте конечности. Для этого используют бинтование эластичным бинтом, специальный компрессионный трикотаж, а позже – силиконовый лайнер. Наиболее доступно бинтование, однако, пациенту необходимо правильно научиться бинтовать культю самостоятельно, поскольку и после выписки из стационара культя будет нуждаться в данной процедуре. Компрессия является обязательным мероприятием, поскольку напрямую снижает риск постоперационного тромбообразования, лечит отек, нормализует кровообращение в культе во всех тканях и способствует правильному формированию оптимальной формы культи для предстоящего протезирования.
Бинтование эластичным бинтом
Наиболее доступным средством компрессионной терапии для пациента является бинтование эластичным бинтом. Назначается эта процедура лечащим врачом. Очень важно научиться делать это правильно, поскольку качественное бинтование способно решить многие проблемы, связанные с местно нарушенным кровообращением. Бинтование культи осуществляется по определенным правилам: культя бинтуется строго снизу вверх, натяжение бинта всегда одинаковое, а увеличение компрессии на дистальном участке культи осуществляется за счет увеличения количества туров бинта. Сначала бинт оставляется на культе на 15-20 минут и эта процедура повторяется несколько раз в течение дня, а со временем необходимо довести продолжительность компрессии с утра до вечера. В ночные часы, как правило, компрессия снимается и культя отдыхает.
Компрессионный чехол
Профилактика рубцов
Важным условием успешного протезирования является хорошее быстрое заживление раны и формирование удовлетворительного мягкого и эластичного, не спаянного с подлежащими тканями рубца. В стационаре уход за швом осуществляет медицинский персонал, а в домашних условиях пациент должен продолжать выполнять данные ему рекомендации самостоятельно.
Сначала – это покой и антисептическая обработка области шва, а позднее – после отпадения струпа – уход за рубцом: это специальные смягчающие и ускоряющие заживление средства, массаж тканей, окружающих рубец, и самого рубца. Правильно сформированный рубец не будет в дальнейшем доставлять хлопот при протезировании.
Гигиена и уход
Ежедневная гигиена культи играет важную роль в профилактике появления возможных раздражений и воспалительных процессов на коже, развития гнойничковых заболеваний. Каждый вечер необходимо принимать водные процедуры. Кожу культи лучше всего очищать рН-нейтральными средствами или простым детским мылом. Лайнер необходимо вывернуть наизнанку и тоже обмыть с помощью того же мыла и воды. За ночь и кожа, и лайнер хорошо просохнут. После очищения кожи перед сном рекомендуется наносить наружные восстанавливающие средства, которые снимают раздражение, способствуют заживлению микроповреждений.
Физиотерапия после ампутации
Постельный режим после операции всегда приводит к снижению общей выносливости организма. Восстановить толерантность к физическим нагрузкам помогают регулярные занятия лечебной гимнастикой. Эти занятия представляют собой индивидуально подобранный комплекс упражнений, направленных на улучшение процессов кровообращения, уменьшение послеоперационного отека, восстановление подвижности в суставах, повышение силовых качеств мышц сохранных конечностей и туловища. В течение всего дня двигательный режим пациента должен быть организован так, чтобы паузы отдыха чередовались с занятиями гимнастикой. Таким образом, пациент начинает восстанавливать свои физические силы и уровень общей тренированности еще в стационаре, а позже продолжает заниматься самостоятельно, чтобы в дальнейшем освоение ходьбы на протезе проходило успешнее и быстрее.
Раннее протезирование
Для начала протезирования необходимо, чтобы произошло полное заживление послеоперационной раны, отпал струп со швов, целостность кожи на всей культе была не нарушена, отек был ликвидирован, чувствительность была близка к норме; общее физическое состояние было удовлетворительным, не было обострений сопутствующих заболеваний. В процессе протезирования пациент обязательно должен научиться самостоятельно надевать протез правильно, пользоваться им и осуществлять грамотный уход. Все интересующие вопросы необходимо своевременно задавать технику-протезисту или реабилитологу.
Реабилитация
Реабилитация после ампутации
В постоперационном периоде из-за временно вынужденного постельного режима возникает опасность развития контрактур, то есть ограничений движений в суставах, уменьшение мышечной силы практически всех крупных и средних мышечных групп конечностей и туловища, снижается выносливость сердечно-сосудистой и дыхательной систем. Поэтому еще в стационаре – с разрешения лечащего врача – назначается лечебная гимнастика с целью профилактики развития осложнений и скорейшего восстановления функций различных органов и тканей, страдающих напрямую от гиподинамии. Позже эта лечебная гимнастика станет основой для программы физической реабилитации пациента при подготовке к протезированию. Таким образом, раннее начало физической реабилитации пациента в стационаре поможет сократить сроки первичного протезирования.
Рекомендации по протезированию
Опытные специалисты наших центров расскажут о возможностях современного протезирования и помогут подобрать наиболее оптимальное изделие. При подборе учитываются индивидуальные особенности и потребности каждого пациента, такие как: уровень физического состояния, болезни и патологии, уровень ампутации. А так же потребности пациента, возлагаемые на протез для выполнения социальных, бытовых и профессиональных задач.
Физиотерапия
Постельный режим после операции всегда приводит к снижению общей выносливости организма. Восстановить толерантность к физическим нагрузкам помогают регулярные занятия лечебной гимнастикой. Эти занятия представляют собой индивидуально подобранный комплекс упражнений, направленных на улучшение процессов кровообращения, уменьшение послеоперационного отека, восстановление подвижности в суставах, повышение силовых качеств мышц сохранных конечностей и туловища. В течение всего дня двигательный режим пациента должен быть организован так, чтобы паузы отдыха чередовались с занятиями гимнастикой. Таким образом, пациент начинает восстанавливать свои физические силы и уровень общей тренированности еще в стационаре, а позже продолжает заниматься самостоятельно, чтобы в дальнейшем освоение ходьбы на протезе проходило успешнее и быстрее.
Подготовка к протезированию
Для начала протезирования необходимо, чтобы произошло полное заживление послеоперационной раны, отпал струп со швов, целостность кожи на всей культе была не нарушена, отек был ликвидирован, чувствительность была близка к норме; общее физическое состояние было удовлетворительным, не было обострений сопутствующих заболеваний. В процессе протезирования пациент обязательно должен научиться самостоятельно надевать протез правильно, пользоваться им и осуществлять грамотный уход. Все интересующие вопросы необходимо своевременно задавать технику-протезисту или реабилитологу.
Школа ходьбы: по ровной поверхности
Далее пациент выходит из брусьев: ходит с опорой на две палочки с подлокотником в 4 шага, с опорой на две палочки с подлокотником в 2 шага, с опорой на палочку с подлокотником и одну трость, с опорой на две трости, с опорой на одну трость и, наконец, по возможности, простая ходьба. Параллельно пациент продолжает выполнять комплекс лечебной гимнастики без протеза, которой он занимался в период подготовки к протезированию. Здесь же добавляются упражнения на развитие двигательной ловкости, например, упражнения в брусьях на равновесие и координацию. Таким образом, обучение ходьбе на протезе не ограничиваются только отработкой походки, но представляет собой целый комплекс разнообразных занятий.
Школа ходьбы: по лестнице и наклонных поверхностях
За пределами протезного учреждения, где пациент осваивает ходьбу на протезе, встречаются неровный асфальт, бордюры, газоны, спуски и подъемы, тропинки и дорожки, а в зданиях – ступеньки и пороги. Чтобы пациент не боялся прогулок и перемещений вне дома, он должен хорошо освоить это заранее. Когда пациент начинает ходить вне брусьев, начинают обучение ходьбе по лестнице вверх и вниз. Этот раздел обучения различается по содержанию у разных пациентов, потому как возможности этой ходьбы определяются конструктивом коленного узла. Однако, и здесь занятия не ограничиваются только ступеньками: по-прежнему пациент работает над улучшением силовых качеств различных групп мышц, координацией, равновесием и двигательной ловкостью.
Школа ходьбы: присаживание на стул
С первых дней обучения ходьбе на протезе пациенту объясняют, как правильно садиться и вставать с протезом конкретной конструкции. Если с протезами голени более или менее все похоже, то с протезами бедра есть различия, которые зависят от типа коленного узла. Тем не менее, всегда ногу и протез нужно ставить симметрично и на один уровень, страховаться руками о подлокотники стула или на трость. Стул для присаживания лучше выбирать повыше, чтобы угол между бедром и голенью при сидении был тупым: с такого высокого стула будет легче и удобнее вставать. Поэтому, когда где-то вне дома нет удобного подходящего стула, а есть только низкие диваны или пуфики, пациенты присаживаются на боковые бортики диванов.
Вопросы
Когда можно начинать протезирование?
Формирование культи происходит в течение длительного времени. Это зависит от индивидуальных особенностей пациента. Начинать протезирование или, хотя бы его планировать, желательно в кратчайшие сроки после ампутации. Когда культя полностью заживет (снимут швы, не будет открытых ран) можно начинать протезирование.
Где изготавливается протез?
Мы поставляем все комплектующие и материалы из Германии. Протезирование проходит в наших протезно-ортопедических мастерских (Москва, Санкт-Петербург, Нижний Новгород, Екатеринбург, Воронеж).
Как часто можно получать протез?
Срок использования протеза для каждого пациента индивидуален. Официальные сроки пользования протезно-ортопедическими изделиями утверждены приказом Минздравсоцразвития РФ №1666н от 27.12.2011г.
Сколько будет стоить протез?
Как быстро изготавливается протез и как часто мне нужно будет приезжать?
Когда я смогу получить компенсацию за протез?
Мы готовим и выдаем необходимые для компенсации документы по окончании всех работ. Приказом Минздравсоцразвития №57н от 31.01.2011г. определен порядок выплаты компенсаций.
Болезненна ли ходьба на протезе?
Нет. Подходящий протез не должен вызывать боль.
Можно ли заниматься спортом на протезах?
Многие протезированные пациенты могут продолжать занятия спортом. Для бега и плавания нужны специальные протезы. По особым вопросам можно проконсультироваться с техником-протезистом.
Силиконовые лайнеры начинают плохо пахнуть и быстро изнашиваться. Что делать?
Для предотвращения размножения бактерий, внешнюю и внутреннюю поверхность полимерного чехла необходимо протирать влажной тканью после каждого использования. Из-за особой молекулярной структуры полимер впитывает воду. При постоянном контакте с жидкостью (пот и влага в воздухе), полимерное изделие увеличивается в объеме и теряет эластичность. Чтобы избежать этого, ОТТО БОКК рекоменует пользоваться двумя полимерными чехлами, меняя их каждый день. Соответственно, по сравнению с использованием одного чехла, срок службы значительно увеличивается. Кроме того, в ОТТО БОКК имеется набор средств для ухода за чехлами, культей и протезом, которые позволяют уменьшить подобные проявления.
Можно ли принимать ванну с протезом?
Нет. За исключением протезов, специально предназначенных для купания и принятия ванны.
Сначала я носил один чехол, но со временем, чтобы гильза сидела плотно пришлось носить несколько. Можно вместо этого сузить гильзу?
Да, это возможно, но следует принять во внимание, что многократная подгонка уменьшает срок службы материалов. В случае использования нескольких чехлов гильзу рекомендуется заменить, т.к. со временем изменяется не только объем культи, но и ее форма. Обратитесь к технику-протезисту и он произведет наиболее адекватную оценку проблемы.
Я ощущаю мизинец, которого не существует. Это нормально?
Да. Этот симптом называется фантомной болью, развивается у 5-10% пациентов после ампутации. Вмешательство требуется, только если он доставляет беспокойство. Протезирование является профилактикой возникновения фантомных болей.
Выезжают ли доктор и протезист на дом?
Технологический процесс не предполагает выезда специалистов на дом или в лечебные учреждения. В исключительных случаях, некоторые технологические операции могут проводиться в условиях выезда.
Есть ли у Вас стационар?
Нет, к сожалению, стационара у нас нет, протезирование амбулаторное.
Как стирать чехлы?
Чехлы рекомендуется стирать вручную теплой водой с мылом с нейтральным PH. Хлопковые и нейлоновые чехлы можно стирать в машине, но при этом они быстро изнашиваются. По чехлам, изготовленным на заказ, необходимо получить дополнительную информацию.
Какую обувь требуется использовать с протезами?
Можо использовать любую обувь, но во время изготовления протеза лучше воспользоваться обувью, которой пациент планирует пользоваться в дальнейшем. При смене обуви высота каблука должна оставаться неизменной. Обувь на кожаной подошве не рекомендуется из-за риска поскользнуться.
 Виды ампутаций при гангрене стопы или пальцев
Виды ампутаций при гангрене стопы или пальцев
