анетодермия код по мкб 10
Анетодермия Ядассона-Пеллизари
Рубрика МКБ-10: L90.2
Содержание
Определение и общие сведения [ править ]
Анетодермия эритематозная Ядассона (Jadassohn, 1892)
Этиология и патогенез [ править ]
Заболевание невыясненной этиологии вследствие потери эластичной ткани на ограниченных участках кожи.
Клинические проявления [ править ]
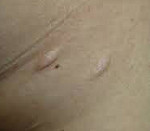
Первые признаки заболевания обычно представлены немногочисленными мелкими эритематозными пятнами, которые за несколько недель увеличиваются с 5 мм до 3 см. Центр пятен обесцвечивается, иногда пигментируется, а бордюр остается эритематозным, что придает элементу вид розового с сиреневым оттенком кольца. Кожа в центре утончается, становится похожей на смятую папиросную бумагу. Воспалительную стадию при отсутствии субъективных ощущений пациенты обычно не замечают до тех пор, пока не наступит стадия атрофии или грыжеподобного выпячивания кожи. При надавливании пальцем образование легко проваливается вглубь, создает впечатление отверстия в коже («симптом кнопки звонка»). Дальнейшее развитие процесса приводит к образованию округлых или овальных атрофичных участков кожи диаметром 1-2 см, локализованных на туловище и конечностях, чаще у молодых женщин. Течение дерматоза неопределенно длительное.
Анетодермия Ядассона-Пеллизари: Диагностика [ править ]
Дифференциальный диагноз [ править ]
При анетодермии Швенингера-Буцци элементы голубовато-белого цвета без окружающего их эритематозного венчика.
Вторичные пятнистые атрофии кожи развиваются на местах предшествующих дерматозов.
Анетодермия Ядассона-Пеллизари: Лечение [ править ]
На ранних стадиях дерматоза применяют пенициллиновую терапию. При развитии атрофии эффективного лечения нет.
Токсикодермия
Общая информация
Краткое описание
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ ТОКСИДЕРМИЯМИ
Шифр по Международной классификации болезней МКБ-10
L27
ОПРЕДЕЛЕНИЕ
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
L27.0 Генерализованное высыпание на коже, вызванное лекарственными средствами и медикаментами
L27.1 Локализованное высыпание на коже, вызванное лекарственными средствами и медикаментами
L27.2 Дерматит, вызванный съеденной пищей
L27.8 Дерматит, вызванный другими веществами, принятыми внутрь
Этиология и патогенез
Токсидермии чаще развиваются как побочное действие лекарственных средств. Развитие патологической реакции возможно на любой лекарственный препарат, включая антигистаминные и глюкокортикостероидные средства. Однако в большинстве случаев развитие токсидермий ассоциировано с поступлением в организм антибактериальных препаратов пенициллиновой и цефалоспориной групп, а также сульфаниламидов, противоэпилептических средств и аллопуринола. Развитие таких высыпаний ассоциируется с преобладанием CD4 и CD8 Т-лифмоцитов, гиперчувствительностью замедленного типа.
Алиментарные (пищевые) токсидермии могут быть обусловлены как аллергическими (достаточно часто выявляются у детей и редко – у взрослых), так и неаллергическими механизмами, и, по данным современных исследований, они составляют 12% от всех видов заболевания.
Фиксированные высыпания, как правило, обусловлены гипечувствительностью замедленного типа. Развитие высыпаний происходит через несколько часов после поступления в организм аллергена. В качестве причины таких высыпаний чаще всего выступают тетрациклины, нестероидные противовоспалительные, сульфиниламидные и противоэпилептические средства (карбамазепин).
Пустулезные высыпания в настоящее время наблюдаются редко, т.к. ассоциируются с поступлением в организм редко используемых в настоящее время производных галогенов.
Буллезные высыпания, включая медикаментозную пузырчатку, также встречаются нечасто, но являются тяжелыми вариантами токсидермий. Развитие их связано с активизацией ферментов и цитокинов и образованием аутоантител, способствующих акантолизу или эпидермолизу. Среди причин таких реакций следует, прежде всего, указать ингибиторы ангиотензинпревращающего фермента, фуросемид, пенициллин и сульфасалазин.
Полиморфная экссудативная эритема медикаментозного происхождения наиболее часто ассоциирована с приемом сульфаниламидов.
Наиболее частой причиной пятнистых эритематозных и геморрагических высыпаний являются антибактериальные препараты пенициллиновой и цефалоспориновой групп. Геморрагические высыпания также возникают после приема антипирина, салицилатов, белладонны, хинина, эрготамина и некоторых других препаратов. Кроме того, причиной пурпурозных высыпаний способны стать интоксикация, переутомление, инфекционные болезни, кахексия, болезни желудочно-кишечного тракта, ревматизм, введение антитоксических сывороток, укус ядовитых змей.
Профессиональные токсидермии возникают при действии производственных химических веществ, особенно тех, в структуре которых имеется бензольное кольцо с хлором или аминогруппой (имеют высокую антигенную активность). Путь поступления веществ в организм чаще ингаляторный.
Список лекарств, вызывающих фотохимические токсидермии превышает 100 наименований и постоянно пополняется. Чаще других ими являются: антибактериальные средства (амоксициллин, гризеофульвин, дапсон, сульфаниламиды, окситетрациклин, тетрациклин, доксициклин, миноциклин, сульфаниламиды, ципрофлоксацин), нестероидные противовоспалительные средства (диклофенак, ибупрофен, индометацин, кетопрофен, пироксикам, фенилбутазон), противоопухолевые средства (винбластин, метотрексат, фторурацил), диуретические средства (амилорид, гидрохлортиазид, фуросемид, хлортиазид), гипотензивные и сердечно-сосудистые средства (бета-адреноблокаторы, каптоприл, кордарон, метилдофа, нифедипин), антидиабетические пероральные средства (толбутамид, хлорпропамид), а также амитриптилин, бензоилпероксид, изотретиноин, третиноин, этретинат, прометазин, препараты золота, пероральные контрацептивы, циметидин, хлорпромазин, хинидин, эфиры пара-аминобензойной кислоты и другие.
Время появления реакции на фармакологическое средство составляет от 1 до 21 дня и зависит от предшествующих контактов с этим препаратом (или с препаратами со сходной химической структурой при перекрестной аллергии). Ранняя реакция возникает через 1–3 суток от начала лечения, поздняя — чаще на 9-10 сутки у несенсибилизированных пациентов. Реакция на пенициллин иногда наблюдается через 2 недели и более после прекращения его введения.
Клиническая картина
Cимптомы, течение
По этиологическому принципу выделяют медикаментозные, алиментарные (пищевые) и профессиональные токсидермии.
Также при описании токсидермий используют морфологические признаки (пятнистая, папулезная, макулопапулезная, везикулезная, буллезная, узловатая, пигментная, пурпурозная, буллезно-геморрагическия токсидермия) или сравнение с клиническими проявлениями других дерматозов (по типу аллергического васкулита, по типу многоформной экссудативной эритемы).
Клинические проявления лекарственной аллергии очень разнообразны и представлены почти всеми первичными морфологическими элементами: пятнистыми, папулезными, уртикарными, везикулезными, буллезными, пустулезными, узловатыми. Высыпания чаще мономорфные, реже – полиморфные: пятнисто-папулезные, пятнисто-везикулезные, везикуло-буллезные и др.
Пятнистая токсидермия в виде эритематозных, пигментных или геморрагических (пурпурозных) элементов встречается чаще других и обычно локализуется на туловище, лице, конечностях. В крупных кожных складках (паховых, подмышечных, под молочными железами) сыпь нередко сливается. Распространенность высыпаний варьирует от единичных элементов до эритродермии. Поверхность элементов гладкая, позднее может отмечаться шелушение. Иногда центр растущего пятна становится бледнее периферии, тогда элементы приобретают вид колец. Характерен кожный зуд различной интенсивности. Одновременно можно наблюдать инъекцию склер, слезотечение, нарушения со стороны желудочно-кишечного тракта и повышение температуры тела до умеренных показателей. Высыпания появляются через различное время после приема лекарства, иногда очень короткое, если к данному фармакологическому средству ранее развилась гиперчувствительность. Элементы появляются сразу или постепенно, толчками, достигая максимального развития в течение 2–3 дней, и через несколько дней исчезают, не оставляя следов. При поражении ладоней и подошв наступает полное отторжение рогового слоя.
Пятнистые эритематозные и геморрагические элементы, сходные с таковыми при скарлатине, встречаются реже. Процесс длится достаточно долго и заканчивается пластинчатым шелушением.
Пигментная токсидермия начинается с появления слабо выраженных эритематозных пятен преимущественно на коже лица, шеи, разгибательных поверхностей верхних конечностей. Затем на фоне эритемы появляются отрубевидное шелушение, сетчатая пигментация и фолликулярный кератоз. Пятна приобретают более насыщенный цвет, клинически напоминая картину меланоза Риля.
Фиксированная эритема проявляется одним или несколькими крупными ярко-красными пятнами, достигающими в диаметре 10 см. В процессе инволюции цвет становится синюшно-багровым, возможно формирование бляшки и пузыря, после стихания воспалительных явлений остается гиперпигментация, коричневое пятно с аспидным или фиолетовым оттенком. В таком виде пятно или пятна сохраняются долго, постепенно бледнея, но после приема лекарственного препарата, вызвавшего аллергическую реакцию, элементы рецидивируют на прежнем месте. Типичная локализация — половые органы, слизистая оболочка рта.
Папулезные высыпания, как проявление токсидермии, регистрируются нечасто. Обычно сопровождаются кожным зудом.
Более редкими являются буллезная, везикулезная, пустулезная и узловатая токсидермии.
Буллезная токсидермия характеризуется появлением крупных пузырей, локализующихся преимущественно в складках кожи и на шее. Образующиеся после вскрытия пузырей вегетирующие эрозии клинически сходны с элементами при вегетирующей пузырчатке.
Везикулезная токсидермия может характеризоваться поражением только ладоней и подошв, имитируя дисгидроз, но высыпания также способны занимать значительные пространства кожного покрова, вплоть до эритродермии с обильным мокнутием и последующим крупнопластинчатым шелушением.
Пустулезная токсидермия обычно наблюдается при использовании галогенных препаратов (йод, бром, фтор, хлор). Так как важным путем выделения галогенов из организма являются сальные железы, то и локализация высыпаний имеет тропизм к участкам кожного покрова, богатым этими железами: лицо, грудь, межлопаточная область. Йодистые угри – мелкие и обильные, бромистые – крупнее.
Крапивница и отек Квинке относятся к аллергическим реакциям немедленного типа. Крапивница проявляется быстро возникающими и быстро исчезающими волдырями, отек Квинке — отеком кожи, подкожной клетчатки, значительным увеличением губ, языка. Больные ощущают зуд или жжение ладоней и подошв, онемение языка, давящую боль за грудиной, сердцебиение, слабость. При угрозе развития анафилактического шока наблюдаются бронхоспазм, тошнота, рвота, понос, артралгии.
Токсидермия по типу многоформной экссудативной эритемы, в том числе буллезной, может быть клиническим проявлением непереносимости различных лекарственных средств, в том числе антигистаминных. Такие проявления наблюдаются при отравлении угарным газом и бензином, при алиментарных расстройствах. Самыми тяжелыми осложнениями токсидермии по типу многоформной экссудативной эритемы являются синдром Стивенса-Джонсона и синдромом Лайелла.
Алиментарные (пищевые) токсидермии могут быть обусловлены аллергическими и неаллергическими механизмами. К последним относятся: прием продуктов с высоким содержанием гистамина и гистаминоподобных веществ (томаты, баклажаны, авокадо, сыры, рыба свежая и замороженная, салями, сосиски, красное вино, консервированная пища, пиво, квашеная капуста, бананы) или продуктов, способствующих высвобождению гистамина (алкоголь, какао, шоколад, белок яйца, хлебные злаки (особенно пшеница), ананас, свиная печень, креветки, клубника)
Диагностика
Тщательно собранный анамнез имеет особое значение в диагностике лекарственной токсидермии, при этом выясняется: наличие сходных симптомов в анамнезе; наличие профессиональных факторов риска развития заболевания; прием лекарственных препаратов и др. Многие больные не считают медикаментами средства, которые они давно принимают (капли в нос или в глаза, контрацептивные препараты). В перечень лекарств больные также обычно не включают препараты, прием которых закончился 1–2 недели тому назад. Необходимо иметь в виду и возможность перекрестной аллергической реакции: некоторые диуретические средства (фуросемид, тиазид) — с сульфаниламидами; пенициллин — с полусинтетическими антибиотиками, отличающимися от исходного препарата боковыми цепями.
Аллергологические тесты имеют ограниченную достоверность, т.к. истинным аллергеном часто является неизвестный метаболит. Тесты могут быть как ложноотрицательными, так и ложноположительными: например, после курса лечения пенициллином часто выявляют гемагглютинирующие антитела без признаков гемолитического процесса. Провокационные пробы с лекарственными средствами связаны с опасностью тяжелых аллергических реакций, так как летальные реакции возможны от самых незначительных доз подозреваемого препарата. Подъязычные, внутрикожные, внутримышечные тесты с постепенным повышением дозы лекарства может проводить врач-аллерголог только в условиях стационара.
Скарификационные тесты служат исключительно для обнаружения аллергии замедленного типа. Их достоверность низка из-за того, что причиной развившейся гиперчувствительности нередко бывает не сам препарат, а его метаболиты.
Лабораторные тесты: реакция дегрануляции базофилов, гемагглютинация (агглютинация сывороткой больного эритроцитов, нагруженных аллергеном), обнаружение преципитинов, иммуноглобулины IgE, IgG, IgM, торможение миграции лейкоцитов, реакция бласттрансформации лимфоцитов и др. могут быть как ложноположительными, так и ложноотрицательными. Лабораторная диагностика осложняется еще и тем, что антиген-специфические IgE можно определять только к небольшому числу лекарственных препаратов. Отсутствие специфических IgE к препарату не исключает аллергической реакции на его введение.
Подтверждением диагноза лекарственной токсидермии служит и е ослабление или исчезновение после прекращения приема подозреваемого лекарства. Этот признак также имеет относительную ценность, так как кожные высыпания могут долго сохраняться и после отмены препарата.
Гистологические признаки не имеют характерных для токсидермии особенностей. В эпидермисе встречаются рассеянные микронекрозы отдельных эпидермоцитов, вакуольная дистрофия клеток базального слоя, иногда – образование пузыря. Чаще отмечается межклеточный и внутриклеточный отек, выраженный экзоцитоз и недержание пигмента. Вокруг сосудов наблюдаются инфильтраты из лимфоцитов и гистиоцитов.
Дифференциальный диагноз
Дифференциальная диагностика из-за полиморфизма лекарственных сыпей проводится со многими дерматозами и рядом инфекционных заболеваний — с корью, скарлатиной, краснухой, ветряной оспой.
Розеолоподобная токсидермия отличается от розеолезных сифилидов зудом и шелушением от розового лишая Жибера — отсутствием «материнского пятна», овальных пятнистых высыпаний в виде медальонов, обильными высыпаниями на лице и конечностях, связью с приемом лекарственного средства, от болезни кошачьих царапин (фелиноза) — отсутствием характерного для него регионарного лимфаденита, от пятнистого псориаза — отсутствием симптомов стеаринового пятна, терминальной пленки и кровяной росы.
Папулезную токсидермию дифференцируют с красным плоским лишаем, псориазом, псориазиформным сифилидом.
Дисгидротическая (везикулезная) токсидермия, особенно на кистях, клинически не отличается от эпидермофитидов при эпидермофитии стоп, от аллергического дерматита или экземы. Лишь исключение этих заболеваний и установление связи с предшествующим приемом лекарственных препаратов поможет установить правильный диагноз.
Буллезная токсидермия может быть похожа на многоформную экссудативную эритему. Однако преимущественная локализация на кистях и стопах, отсутствие указаний на предшествующий прием лекарств, возникновение высыпаний на фоне простудного заболевания, сезонность рецидивов свидетельствуют в пользу многоформной экссудативной эритемы.
Лечение
Следует прекратить прием всех медикаментов, кроме жизненно необходимых, которые невозможно заменить препаратами иной группы.
Объем медикаментозной терапии зависит от тяжести заболевания, критериями чего являются:
— характер высыпаний (локализованный или генерализованный);
— тенденция к развитию эритродермии;
— поражение слизистых оболочек;
— наличие геморрагических высыпаний;
— наличие полостных высыпаний;
— наличие симптомов общей интоксикации (общая слабость, недомогание, головная боль, головокружение, повышение температуры тела);
— вовлечение в процесс внутренних органов;
— изменение общего анализа крови (ускорение СОЭ, лейкоцитоз, анемия, тромбоцитопения).
Больному назначают щадящую диету, обильное питье, энтеросорбенты (полифепан, лактофильтрум, энтеросгель) (С) [1] в средней терапевтической дозировке 3 раза в сутки в промежутках между приемами пищи или лечебных средств.
Показания к госпитализации
— распространенные геморрагические и/или буллезные высыпания;
— угроза развития тяжелых форм лекарственной аллергии (отек Квинке, синдром Лайелла или Стивенса-Джонсона);
— упорный и распространенный процесс, резистентный к проводимому в амбулаторных условиях лечению;
— наличие сопутствующих тяжелых соматических заболеваний, лихорадка, артралгия, низкое артериальное давление, лимфоцитоз с атипическими лимфоцитами.
Схемы лечения
Требования к результатам лечения
— отсутствие субъективных ощущений;
— нормализация общего состояния;
— прекращение появления новых элементов;
— разрешение существующих высыпаний.
Тактика при отсутствии эффекта от лечения
При преобладании пятнистых, уртикарных или папулезных высыпаний возможна замена антигистаминного препарата. При отсутствии эффекта и в этом случае – назначение системных глюкокортикостероидов перорально и/или парентерально (В) [1.2.4.5.6]. Дозы зависят от тяжести клинических проявлений, но составляют не менее 30–35 мг в сутки в пересчете на преднизолон.
ПРОФИЛАКТИКА
Профилактика рецидивов заболевания заключается в информировании пациента о причине заболевания для исключения этого фактора из рациона питания или из разрешенных к применению фармакологических средств.
Информация
Источники и литература
Информация
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.
Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.
Анетодермия ( Пятнистая атрофия кожи )
Анетодермия – это очаговая атрофия кожи с неясной этиологией, при которой происходит преимущественное поражение эластических волокон дермы. Симптомами этого заболевания служит появление на кожных покровах туловища и конечностей очагов различной формы и размеров, уровень которых находится ниже или выше поверхности неизменной кожи (в зависимости от формы заболевания). Диагностика анетодермии основывается на данных дерматологического осмотра, в спорных случаях производят биопсию кожи в очагах поражения с дальнейшим гистологическим изучением. Ввиду неопределенности этиологии заболевания специфическое лечение не разработано, используют некоторые антибиотики, витаминные препараты, средства, улучшающие регенерацию тканей.
МКБ-10
Общие сведения
Анетодермия, или пятнистая атрофия кожи, предположительно, является многофакторным заболеванием, при котором происходит поражение эластических волокон дермы с их деградацией и развитием сопутствующих нарушений (истончение эпидермиса, сосудистые аномалии). Преимущественно поражает женщин в возрасте от 20 до 40 лет, проживающих в центральной части Европы, причем у выходцев из этого региона, проживающих в других странах, пятнистая атрофия кожи возникает очень редко. Это опровергает генетические теории, объясняющие развитие анетодермии мутациями некоторых генов. Анетодермия встречается как самостоятельное заболевание, так и в составе симптомокомплекса болезни Блегвада-Хакстгаузена – генетической патологии, при которой также наблюдается катаракта и остеопороз.
Причины анетодермии
Большинство исследователей склоняется к мнению, что в развитии анетодермии большую роль играет сочетание нервных, эндокринных, обменных и иммунологических нарушений. Также практически доказано участие в развитии пятнистой атрофии кожи таких микроорганизмов, как спирохеты. Косвенными доказательствами этого является проживание большей части больных в центральной Европе (практически совпадет с ареалом распространения Br. burdorferi) и положительная реакция на лечение анетодермии антибиотиками пенициллинового ряда. Кроме того, описан случай рождения младенца с пятнистой атрофией, мать которого страдала от внутриматочного боррелиоза.
Патогенез
Патогенез анетодермии характеризуется определенной стадийностью. Первоначально в дерме возникают неспецифические воспалительные явления – лимфоцитарно-макрофагальная инфильтрация с участием нейтрофилов и плазматических клеток. Как правило, этот этап практически бессимптомный, поэтому в амбулаторной дерматологии редко выявляются больные пятнистой атрофией кожи на данной стадии. Затем инфильтрация несколько разрешается, однако все равно в тканях остается небольшое количество клеток иммунной системы. Предполагается, что макрофаги и нейтрофилы начинают продуцировать эластазу, которая разрушает эластиновые волокна дермы, запуская процесс развития анетодермии.
Другие теории указывают, что причиной развития нарушений такого типа может служить уменьшение синтеза эластина, смещение баланса в системе «эластаза-антиэластаза» или же проблемы при выделении аминокислоты десмозин.
Конечным итогом вышеуказанных процессов при анетодермии является практически полное исчезновение эластичных волокон в дерме, частичная деградация коллагена, истончение эпидермиса. Процесс не распространяется на всю кожу, а имеет очаговый характер, причины этого на сегодняшний день также неизвестны. Учитывая, что существует несколько клинических форм анетодермии, предполагается, что патогенез этого состояния может протекать разными путями. Однако итог каждого один – практически необратимая очаговая дистрофия кожных покровов.
Классификация
На сегодняшний день выделяют первичную и вторичную форму заболевания – этиология первой как раз и представляет научную проблему, тогда как вторая возникает на месте туберкулезных, сифилитических и других воспалительных поражений кожи. Большинство исследователей считает, что нельзя сопоставлять первичную и вторичную форму этой патологии, поскольку, несмотря на внешнее сходство, в их развитии, вероятно, играют роль совершенно разные процессы и факторы.
Помимо разделения анетодермии на первичную и вторичную, существует также классификация этого состояния по клиническим формам, характеризующимся разными симптомами и проявлениями. Причины таких различий в настоящий момент изучены недостаточно, предположительно развитие того или иного симптомокомплекса обусловлено сразу многими факторами. К ним относят возможную этиологию анетодермии, реактивность организма, активность иммунной системы, нейроэндокринные нарушения. Врачи-дерматологи выделяют три клинических типа данной патологии:
Симптомы анетодермии
Классическая форма
Является наиболее распространенной формой анетодермии, поэтому ее клиническое течение считается самым изученным. Первоначально на поверхности кожных покровов туловища, конечностей, шеи и лица возникают пятна диаметром 5-10 миллиметров, имеющие розоватую окраску. Характерным диагностическим признаком анетодермии типа Ядассона является отсутствие пятен на ладонях и подошвах.
На протяжении 7-12 дней наблюдается увеличение диаметра очага, который достигает в конечном итоге 2-3-х сантиметров. Никаких субъективных ощущений (болезненности, зуда) при развитии этого типа анетодермии не возникает. Затем резко наступает стадия атрофии – кожа на поверхности очагов истончается, легко сминается, ее поверхность становится бледной, Уровень очагов поражения несколько выше нормальных кожных покровов, что придает им вид грыжеподобного выпячивания. Атрофические изменения при анетодермии начинаются в центре очага, постепенно распространяясь на периферию.
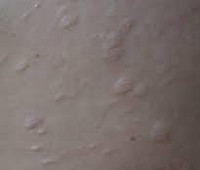
Анетодермия типа Швеннингера-Буцци
Отличается от предыдущего варианта практически полным отсутствием воспалительной стадии заболевания. На неизмененной коже спины и верхних конечностей внезапно возникают очаги диаметром 2-3 сантиметра, резко выступающие над окружающими тканями. Поначалу эти выпячивания плотные, но достаточно быстро развивается атрофия, кожные покровы на пораженных анетодермией участках покрываются морщинами, нередко на них возникают телеангиэктазии. Также в очагах анетодермии типа Швеннингера-Буцци часто обнаруживаются небольшие узелки, которые являются расширениями капилляров дермы.
Анетодермия типа Пеллизари
Анетодермия уртикарно-отечного типа характеризуется первоначальным развитием кожных высыпаний в виде волдырей, схожих по своему внешнему виду с крапивницей. Отличием данного варианта атрофии кожи от истинной уртикарии является полное отсутствие субъективных нарушений, включая зуд. Через несколько дней на месте отечных элементов начинают развиваться атрофические изменения, характерные для анетодермии.
Течение заболевания носит хронический и иногда рецидивирующий характер. Разрешения атрофических очагов при анетодермии любого типа не происходит, они остаются на всю жизнь, терапевтическими методами можно замедлить атрофические процессы на раннем этапе.
Диагностика
Дифференциальную диагностику следует проводить с такими состояниями, как атрофическая форма красного плоского лишая, очаговая склеродермия, атрофодермия Пазини-Пьерини.
Лечение анетодермии
Специфическая терапия анетодермии не разработана, так как до сих пор точно не установлены причины, вызывающие такие процессы в коже. Из препаратов общего действия уменьшение скорости атрофии вызывают антибиотики (пенициллин), некоторые противомалярийные средства, витаминно-минеральные комплексы. Скорее всего, их эффективность при анетодермии связана с уменьшением влияния инфекционных агентов (таких как Br. burdorferi), а также общеукрепляющим действием на организм. По некоторым данным, инъекции гиалуронидазы в очаги поражения также замедляют атрофические процессы и уменьшают выраженность проявлений заболевания.
Местное лечение также включает в себя введение гиалуронидазы в пораженные анетодермией ткани при помощи метода электрофореза. Имеются указания на благотворное влияние фонофореза с токоферолом и диметилсульфоксидом. Из других местных препаратов, использующихся в терапии анетодермии, особенно часто применяют стимуляторы регенерации тканей. Иногда для лечения анетодермии типа Швеннингера-Буцци используют антитромботические препараты. Однако любые методы лечения эффективны только на первоначальных стадиях развития заболевания. В случае уже сформировавшейся атрофии вернуть кожу в первоначальное состояние уже не получится.
Прогноз и профилактика
Даже самое тяжелое течение анетодермии не угрожает жизни пациента, в этом отношении прогноз заболевания благоприятный. Однако относительно выздоровления чаще всего перспективы довольно сомнительны. Лечение анетодермии может быть эффективно только на первоначальных, воспалительных этапах патологии, а на них симптомы либо выражены очень слабо (при типе Ядассона), либо же вовсе отсутствуют (тип Швеннингера-Буцци). Кроме того, далеко не всегда врач-дерматолог своевременно распознает это заболевание, так как оно не относится к числу распространенных. Позднее обращение к специалисту и затруднения в диагностике приводят к тому, что лечение анетодермии начинают при уже достаточно выраженных атрофических явлениях, которые в большинстве случаев являются необратимыми.