ангиотрофоневроз код по мкб 10
Ангионевроз – что это такое?
Пост опубликован: 12.09.2015
Наверное, о таком слове, как ангионевроз, слышал далеко не каждый. К сожалению, о нем знают даже не все врачи, хотя в жизни с такой патологией сталкиваются очень многие люди, причем некоторые даже не знают о своем заболевании, поскольку предпочитают его не замечать или просто не обращаются к врачу, несмотря на выраженные клинические проявления.

Так, к ангионеврозам относят и синдром Рейно, который заключается в спазме периферических сосудов на ладонях, и стенокардию, при которой происходит спазм коронарных сосудов, хотя последняя нередко ассоциирована с атеросклеротическим поражением просвета артерий, и этот вопрос вызывает большие споры в медицинских кругах.
Нарушение иннервации сосудов нередко с психологическим состоянием, незрелостью нервной системы или ее перестройкой под действием гормонов в молодом возрасте, а также нарушением гормональной регуляции или метаболических процессов.
Почему может возникнуть ангионевроз?
Первый вопрос, который задают люди, узнавшие про ангионевроз или столкнувшиеся с таким диагнозом, — это вопрос о причинах патологии и возможной борьбе с болезнью и ее проявлениями.
На самом деле назвать точную причину возникновения ангионевроза зачастую невозможно. Хроническое переутомление и постоянные стрессы, нарушение гормональной регуляции, интоксикация алкоголем, никотином или другими токсическими веществами, серьезная сопутствующая патология (прежде всего, ревматические заболевания), — все это может стать причиной появления ангионеврозов, причем самого разного характера.
Как проявляется заболевание ангионевроз?
«А может быть ангионевроз есть и у меня?», — один из частых вопросов от людей, которые имеют те или иные не совсем понятные для них симптомы и слышат о возможных клинических проявлениях ангионевроза.
На самом деле проявления этой группы болезней могут значительно отличаться в зависимости от того, насколько нарушена регуляция тонуса сосудистой стенки, носит она системный или локальный характер, сохраняется постоянно или появляется при воздействии определенных факторов.
Акроцианоз – состояние, которое заключается в появлении характерного темно-синего окрашивания кончика носа, мочек ушей, кончиков пальцев и других дистальных участков тела, что может быть проявлением как ангионевроза, так и дыхательной недостаточности на фоне хронической обструктивной болезни легких, например.
Это еще раз подчеркивает, что клинические проявления ангионевроза могут быть различными и их всегда следует дифференцировать с симптомами других заболеваний.
Лечение ангионевроза
Любой человек, который столкнулся с ангионеврозом, интересуется о том, насколько опасно это заболевание, и поддается ли оно лечению. Следует отметить, что наибольшая опасность заключается в том, что тот же синдром Рейно – классический ангионевроз – может быть проявлением серьезной системной патологии.
В других случаях заболевание не несет в себе большой опасности, но все равно требует лечения, поскольку является признаком сбоев в нервной или гормональной регуляции, которые могут привести к появлению более серьезных нарушений.
В Клинике Позвоночника доктора Разумовского используется комплексный подход к лечению данного заболевания. Основное лечение предполагает использование:
Такой подход позволяет добиться желаемого результата и избавиться или уменьшить проявления локального ангионевроза. В случае, если в ходе проведения диагностических мероприятий выяснилось, что ангионевроз является проявлением ревматической или другой системной патологии, мы рекомендуем, прежде всего, этиотропное и патогенетическое лечение основного заболевания.
Ангионеврозы ( Ангиотрофоневрозы )
Ангионеврозы — это группа заболеваний периферических сосудов, обусловленных локальным нарушением регуляции сосудистого тонуса. Основными клиническими симптомами являются боль, изменение цвета, температуры, чувствительности и трофики кожных покровов поражённой области. В процессе диагностики опираются на клинические данные, результаты гемодинамических и микроциркуляторных исследований (ангиографии, УЗДГ, капилляроскопии, реовазографии). Консервативная терапия осуществляется с использованием сочетания сосудистых и витаминных фармпрепаратов, дополняется физиотерапией и санаторным лечением. По показаниям проводится удаление вовлечённых в патологический процесс симпатических узлов.
МКБ-10
Общие сведения
Ангионеврозы — обобщающее понятие, объединяющее разнообразную патологию, возникающую вследствие расстройства адекватной иннервации моторики периферических артерий и вен преимущественно мелкого калибра. К данной группе заболеваний относят синдром Рейно, розацеа, болезнь Рейля, эритромелалгию, акроцианоз и пр. В современной литературе по практической неврологии встречается также название «вегето-сосудистые неврозы», при сочетании вазомоторных и трофических расстройств применяется термин «ангиотрофоневрозы». Ангионеврозы относятся к функциональным сосудистым расстройствам. В отличие от органических сосудистых заболеваний (облитерирующего эндартериита, диабетической ангиопатии) они не сопровождаются морфологическими изменениями сосудистой стенки.
Причины ангионеврозов
Расстройством может возникать первично как самостоятельная нозология или вторично, в качестве отдельного синдрома основного заболевания. К расстройству вазомоторной регуляции приводят неблагоприятные внешние воздействия, обменные и эндокринные нарушения. Основными этиофакторами выступают:
У некоторых пациентов вегето-сосудистый невроз развивается как профессиональное заболевание. Наиболее подвержены риску возникновения патологии работники, подвергающиеся воздействию сразу нескольких неблагоприятных факторов. Например, ремонтники, укладчики дорог трудятся в условиях вибрации, холода, повышенной механической нагрузки на верхние конечности с возможной микротравматизацией пальцев.
Патогенез
Нервная регуляция сосудистого тонуса осуществляется многоуровневой системой, включающей нервные окончания, периферические нервы, симпатические ганглии, вегетативные центры головного мозга. Уровень и механизм возникновения функциональных нарушений, обуславливающих ангионеврозы, неясен и имеет свою специфику в каждом конкретном случае. Преимущественно поражаются мелкие артерии дистальных отделов: пальцев, ушных раковин, носа, щёк.
Дисрегуляция тонуса приводит к избыточной дилатации или спазму сосудов. В первом случае ток крови замедляется, диаметр сосудов увеличивается, они наполняются кровью, что обуславливает местную гиперемию (покраснение), гипертермию (повышение температуры) кожных покровов. Из-за повышения проницаемости сосудистой стенки возникает отёк тканей. Во втором случае просвет сосудов и кровенаполнение уменьшаются, что сопровождается бледностью и похолоданием кожи в месте дисциркуляции. При длительном течении наблюдаются трофические изменения, происходящие в тканях вследствие нарушения микроциркуляции.
Классификация
По этиологическому признаку ангионеврозы подразделяются на холодовые, посттравматические, токсические, нейрогенные, вибрационные и т. п. В клинической практике большое значение имеет определение основного патогенетического компонента вазомоторных расстройств. В соответствии с указанным критерием ангионеврозы классифицируют на:
Симптомы ангионеврозов
Клиническая картина большинства вегето-сосудистых неврозов складывается из болезненных пароксизмов вазоконстрикции и/или дилатации. Продолжительность приступа варьирует от 2-3 минут до нескольких часов. Изменения носят локальный характер, охватывают один или несколько пальцев, ушную раковину, нос, иногда – всю стопу, кисть, лицо. Каждое заболевание отличается определенными особенностями пароксизмов, течением патологического процесса. Вторичные ангионеврозы сопровождаются симптоматикой, характерной для основного заболевания.
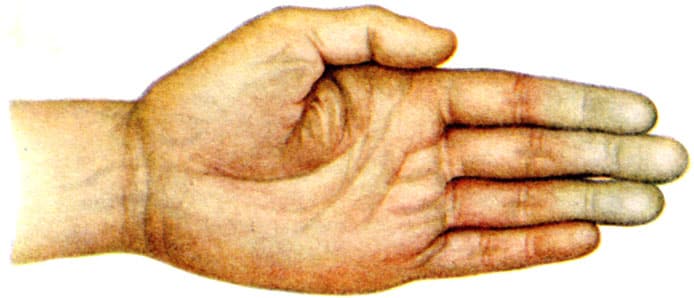
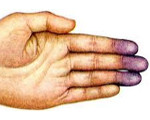
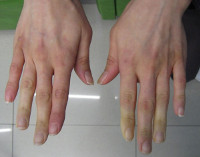
Синдром Рейно составляет 70-80% всех пароксизмальных нарушений кровообращения конечностей. Проявляется ангиоспастическими эпизодами, провоцируемыми психоэмоциональным перенапряжением, холодом, курением. В типичном случае изменения охватывают IV и II пальцы кистей и стоп, реже — нос, наружное ухо, подбородок. Указанные части тела холодеют, приобретают белую окраску. Пациенты жалуются на онемение, а затем — на жжение, боль. В межприступный период отмечается похолодание, гипергидроз, цианотичность пальцев стоп, кистей.
Болезнь Рейля (синдром «мёртвого» пальца) протекает с ангиоспастическими пароксизмами в сосудах пальцев кистей, иногда — стоп. Чаще всего приступ начинается после холодового воздействия, сильного эмоционального переживания. Поражённый палец внезапно становится холодным, мертвенно бледным, теряет чувствительность. После пароксизма естественный цвет кожи, температура и сенсорные ощущения восстанавливаются.
Акроцианоз проявляется цианотичным оттенком кожных покровов, симметрично возникающим в дистальных отделах конечностей при их опускании, пребывании в холоде. Определяется влажность кожи, пастозность тканей. Подъём и согревание конечности приводят к восстановлению её здорового состояния.
Эритромелалгия (болезнь Митчелла) характеризуется ангиодилатационными пароксизмами с жгучим болевым синдромом, гиперемией, отёчностью. В большинстве случаев изменения возникают в большом пальце стопы, реже — в обеих стопах одновременно. Возможно поражение кистей, носа, ушей, женской груди. Эритромелалгическая атака провоцируется сдавлением (обувью, одеждой, одеялом), перегревом, свисанием конечности. Между приступами сохраняются остаточные сосудистые изменения, наблюдаются трофические нарушения.
Болезнь Мелькерссона-Розенталя отличается постоянством клинических проявлений, локализацией патологических изменений в пределах лицевой области. Сосудистая дилатация носит перманентный характер, сопровождается нарушением оттока крови. Результатом является стойкий отёк губ, синюшность, припухлость и складчатость языка. Прочие части лица (веки, щёки) поражаются намного реже. Ангионевроз сочетается с невритом лицевого нерва.
Розацеа выражается в постоянной гиперемии носа, щек, подбородка, лба. В зоне покраснения обнаруживаются сосудистые звездочки, эритематозные высыпания. Стойкое расширение сосудистой сети со временем приводит к припухлости, шероховатости, уплотнению кожи. Возможно поражение параорбитальной зоны и век.
Ливедо возникает вследствие спастико-атонического состояния капиллярной сети. Проявляется чередованием бледных и синюшных участков кожи, напоминающим мраморный рисунок. Типичная локализация ливедо — кожа голеней, бёдер. Патология характерна для молодых женщин.
Осложнения
Перманентные и пароксизмальные нарушения кровоснабжения тканей поражённой области со временем приводят к формированию трофических расстройств. Возникает сухость, повышенная ранимость кожи, ломкость ногтей. В запущенных случаях формируются длительно незаживающие рецидивирующие трофические язвы. Возможно появление стойких сенсорных расстройств: гипестезии (понижения чувствительности кожи), гиперпатии (патологического восприятия внешних раздражителей). Розацеа периорбитальной локализации осложняется поражением глаз, развитие розацеа-кератита опасно прогрессирующим снижением зрения.
Диагностика
Ангионеврозы диагностируются на основании клинических данных, осмотра невролога, сосудистого хирурга. Исследование лежащих в их основе гемодинамических нарушений осуществляется в межприступном периоде и в ходе выполнения провокационных проб. С целью выявления или исключения вторичного характера сосудистого невроза может потребоваться консультация ревматолога, токсиколога, генетика, эндокринолога, флеболога. Диагностика ангионеврозов, обусловленных профессиональной деятельностью, производится профпатологом. Основными составляющими диагностического поиска являются:
Ангионеврозы дифференцируют с полиневропатиями, рожистым воспалением, панникулитом, ангиокератомами при болезни Фабри. В случае выраженного отёка требуется исключение лимфостаза. Дифдиагностика с органическими сосудистыми заболеваниями (эндокринными ангиопатиями, облитерирующим атеросклерозом, эндартериитом, амилоидозом, васкулитом) проводится по данным гемодинамических исследований.
Лечение ангионеврозов
Поскольку патогенетические механизмы точно не определены, терапия носит преимущественно симптоматический характер. Консервативное лечение осуществляется комплексно с применением медикаментозных, физических, физиотерапевтических методов. При его малой эффективности возможны хирургические вмешательства. Основными направлениями комплексной терапии являются:
При незначительной выраженности клинических проявлений акроцианоза, ливедо терапия не требуется. В случае розацеа эффективно лазерное лечение, криотерапия, фотокоагуляция дилатированных сосудов. При болезни Мелькерссона-Розенталя дополнительно назначают глюкокортикостероиды, по показаниям выполняют хирургическую декомпрессию лицевого нерва.
Прогноз и профилактика
Ангионеврозы не представляют опасности для жизни пациента, но имеют длительное хроническое течение. Лечение облегчает состояние больных, позволяет сохранять трудоспособность, улучшает качество жизни. Прогноз вторичных сосудистых неврозов зависит от успешности терапии базового заболевания. Акроцианоз во многих случаях самостоятельно разрешается при достижении половой зрелости. Первичные превентивные меры сводятся к исключению травм, интоксикаций, неблагоприятных физических факторов, профессиональных вредностей, поддержанию нормального гормонального фона. Вторичная профилактика включает изменение условий работы, отказ от курения, избегание вынужденного положения конечности, переохлаждения, перегревания, стрессовых ситуаций.
Синдром Рейно (I73.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
В основе заболевания лежит нарушение нервной регуляции сосудистого тонуса, в результате чего в ответ на внешние раздражители происходит стойкое сужение мелких сосудов.
Выделяют первичный феномен Рейно, или болезнь Рейно, которая возникает самостоятельно и встречается в 90% случаев (причины ее доподлинно не известны, важным предрасполагающим фактором считают обусловленные наследственностью особенности реакции сосудов на различные внешние обстоятельства), и вторичный феномен Рейно, или синдром Рейно, который является осложнением таких системных заболеваний, как системная склеродермия, системная красная волчанка. Вторичный синдром Рейно встречается примерно при 70 заболеваниях, в том числе диффузных: соединительной ткани, системном поражении сосудов, остеохондрозе, синдромах «шейного ребра» и передней лестничной мышцы, вибрационной болезни и др.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация феномена Рейно
I. Болезнь Рейно (первичный синдром) – возникает вследствие резкого повышения тонуса некоторых групп артерий и развития периферического спазма при воздействии низких температур или стрессовой реакции.
II. Синдром Рейно (вторичный синдром) – ангиотрофоневроз в результате органической патологии сосудов с гипертрофией интимы. Характеризуется хроническим уменьшением внутреннего диаметра сосудов при различных патологиях: системных заболеваниях соединительной ткани, аутоиммунных васкулитах, поражениях шейного отдела позвоночника, болезнях эндокринной системы, артериовенозных аневризмах, гематологических заболеваниях.
В дальнейшем данная классификация дополнялась некоторыми выделенными клиническими формами при ревматическом поражении, гормональной дисфункции (гипертиреоидизм, постклимактерический период, дисплазия матки и яичников и т. д.), при некоторых формах профессиональной патологии (вибрационная болезнь), осложнениях после приема вазоконстрикторных лекарств периферического действия, таких, как эрготамин, бета-адреноблокаторы, широко используемых для лечения артериальной гипертензии, стенокардии и других заболеваний и способных вызывать приступы симптомом болезни Рейно у лиц с соответствующей предрасположенностью.
Этиология и патогенез
Важным фактором, который вызывает развитие феномена Рейно, считается обусловленные наследственностью особенности реакции сосудов на различные экзогенные факторы. Изучение геномного скрининга семейных случаев феномена Рейно (первичный синдром) позволило выявить несколько генетических локусов, которые могут обусловливать развитие данного патологического процесса. Механизмы развития феномена Рейно изучены недостаточно, доказана многофакторная природа заболевания с участием нейрогенной, сосудистой, медиаторной и иммунной систем.
Патогенез феномена Рейно связан с расстройствами регуляции сосудистых функций симпатическими нервами и особенностями сосудистого русла кисти и стоп. В норме эти сосуды приспособлены для обеспечения кровообращения, которое намного превосходит местные обменные потребности и играет важную роль в регуляции местной температуры тканей. В данном тканевом регионе сосудистая сетка имеет очень большое количество артериовенозных анастомозов, диаметр которых не зависит от метаболической регуляции и практически полностью обеспечивается уровнем вазоконстрикторной импульсации симпатических нервов. Повышение тонуса симпатической нервной системы вызывает вазоконстрикцию и резкое повышение сопротивления притоку крови. Это является причиной развития локальной ишемии определенных тканей (кожи, мышц, фаланг кисти), от длительности которого зависит степень местных трофических расстройств. Кроме того, считается, что в развитии приступа принимает участие повышенный локальный выброс серотонина, в результате чего возникает спазм сосудов. Спазм преобладает в начале приступа, дополняется констрикцией посткапиллярных сфинктеров, парезом венул и вен, в связи с чем на смену бледности ткани приходит цианоз и отек.
К современным аспектам изучения патофизиологии феномена Рейно нужно отнести также гипотезу двойной регуляции сосудистого тонуса с балансом взаимодействия эндотелий-зависимых факторов и периферической нервной системы, которые открывают новые перспективы лечения заболевания.
При первичном синдроме Рейно повышенная чувствительность к воздействию холода спровоцирована главным образом повышением а-адренергического ответа. При вторичном синдроме Рейно протекают многие патологические процессы, находящиеся в зависимости от характера основного заболевания. При этом органическое сужение сосудов приводит к исчезновению кровотока по периферическим артериям.
Проксимальная обструкция сосудов и нарушение реологии (повышенная вязкость и полицитемия) способны обусловить исчезновение кровотока в микроартериях пальцев.
Эпидемиология
Признак распространенности: Редко
Соотношение полов(м/ж): 2
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Характеризуется наличием местных и общих признаков. К местным признакам относятся: зябкость, боль в дистальных фалангах пальцев кистей или стоп, изменение окраски кожных покровов, мышечная слабость в руках и ногах. Перечисленные симптомы в начале заболевания возникают приступообразно под действием неблагоприятных факторов внешней и внутренней среды (нервно-психический стресс, переохлаждение и т. д.). В начале болезни Рейно приступы длятся несколько минут. С течением времени их интенсивность нарастает. Приступы становятся более частыми и продолжительными. Постепенно появляются трофические нарушения тканей.
Общие симптомы включают тремор рук и век, кратковременное ухудшение зрения, повышенную., утомляемость, раздражительность. Они свидетельствуют о вовлечении в патологический процесс вегетативной нервной системы.
В зависимости от степени выраженности клинических проявлений различают три стадии болезни Рейно — ангиоспастическую, ангиопаралитическую, трофопаралитическую..
ІI стадия (ангнопаралитическая). Приступы спазма становятся более частыми. Кожные покровы пальцев кистей и самой кисти синюшны. Постоянно наблюдаются их отечность и пастозность.
Ill стадия (трофопаралитическая). Сопровождается трофическими изменениями мягких тканей дистальных и средних концевых фаланг в виде длительно не заживающих глубоких язв. Реже язвы появляются и на проксимальных фалангах. Рубцы, образующиеся на их месте, плотно спаяны с костью, болезненны. Трудоспособность больных снижена. Как правило, болезнь Рейно протекает длительно. Язвенно-некротические изменения появляются при значительных сроках заболевания. Вместе с тем нередко отмечается злокачественное течение болезни с быстрым развитием трофических расстройств.
Диагностика
Диагноз болезни и синдрома Рейно предполагается на основании характерных жалоб и описания типичного приступа.
Первоначальная диагностика упрощается тем, что симптом «мёртвого пальца» обычно легко воспроизводится с помощью холодовой пробы.Чаще используется холодовая проба Алексеева. Ее сущность заключается в следующем: в течение 20 мин проходит адаптация рук обследуемого к температуре помещения (20 — 25 °С), где проводится исследование. Затем в концевых отделах фаланг пальцев кистей или стоп’ измеряется температура. Кисти (стопы) погружаются на 5 мин в воду температурой 5 °С. После этого в тех же областях измеряется температура кожи пальцев и определяется время ее восстановления. 9 норме она достигает исходных величин через 10-15 мин;
Рентгенодиагностика болезни и синдрома Рейно состоит в определении степени трофических изменений в костях и окружающих мягких тканях, изучении проходимости и структуры регионарных артерий.
Начальные рентгенологическое проявления выражаются в появлении отёка подкожной клетчатки на поражённых пальцах, смазанности её границ, гомогенизации и снижении прозрачности её тени на рентгенограмме. В последующем определяются признаки фиброза в виде грубой перестройки структуры мягких тканей. Подкожная клетчатка приобретает грубое ячеисто-тяжистое строение, контуры её на рентгенограммах не дифференцируются. На боковых поверхностях межфаланговых суставов определяются дополнительные мягкотканные образования, обусловленные утолщениями складок кожи. Вследствие сморщенности кожи её тень на рентгенограмме имеет исчерченный характер и зубчатый наружный контур. Изредка в мягких тканях определяются плотные тени обызвествлений.
В дальнейшем остеопороз распространяется на другие участки кисти. Нередко развиваются кистовидные зоны перестройки костной ткани. Возникает концентрическая атрофия дистальных фаланг, приводящая к уменьшению их объёма, истончению и заострению ногтевых бугристостей. Более точная количественная оценка остеопороза возможна методами рентгенограмметрии и денситометрии
Параллельно остеопорозу развиваются явления остеолиза, которые первоначально затрагивают ногтевые бугристости, а затем распространяются на значительную часть фаланги или всю фалангу в целом (рисунок). Вследствие выраженного уплотнения мягких тканей может развиваться анкилоз или подвывих в межфаланговых суставах. В тяжёлых случаях обнаруживают остеонекроз.
Ангиография имеет ограниченное значение для диагностики Рейно болезнь, но помогает выявить органические формы нарушений кровотока; в поздних стадиях Рейно болезнь отмечено стенозирование пальцевых артерий.
Британской группой по исследованию склеродермии предложено следующее определение синдрома Рейно (СР):
• Достоверный СР – повторные эпизоды двухфазного изменения окраски кожи на холоде.
• Вероятный СР – однофазное изменение окраски кожи, сопровождающееся онемением или парестезией под воздействием холода.
• СР нет – изменения окраски кожи под воздействием холода отсутствуют.
Дифференциальный диагноз
У всех больных со впервые выявленным СР необходимо проводить специальные исследования с целью дифференциальной диагностики первичного и вторичного характера патологии.
В первую очередь следует уточнить:
• имеются ли у пациента симптомы заболеваний соединительной ткани, с которыми наиболее часто ассоциируется СР (артриты, миалгии, лихорадка, «сухой» синдром, кожная сыпь, кардиопульмональные нарушения);
• принимает ли больной на момент исследования какие–либо препараты, особенно химиотерапевтические средства;
• подвергается ли больной вибрации или другим механическим воздействиям, травмирующим кисти;
• связаны ли эпизоды синдрома Рейно с определенными позиционными изменениями.
Дифференциальную диагностику синдрома Рейно следует проводить в первую очерель с акроцианозом – состоянием, характеризующимся продолжительным цианозом кистей или стоп, который усиливается под влиянием холода.
Некоторые состояния могут быть ошибочно расценены, как синдром Рейно. К ним относятся карпальный туннельный синдром, рефлекторная симпатическая дистрофия, синдром верхней апертуры. Все эти синдромы связаны с механическим повреждением нервно–сосудистого пучка верхних конечностей.
Особое внимание следует обратить на прием таких препаратов, как α–интерферон, противоопухолевые средства (цисплатин, блеомицин, винбластин и др.), β–адреноблокаторы и бромокриптин.
Сетчатое ливедо наблюдается также при васкулитах, антифосфолипидном синдроме и окклюзивных заболеваниях периферических сосудов, при которых в отличие от СР этот признак имеет устойчивый характер.
На замерзание конечностей, их онемение и покалывание довольно часто жалуются больные с заболеваниями периферических сосудов, сопровождающимися снижением кровотока и ишемией. При СР, в отличие от заболеваний периферических сосудов, указанные симптомы наблюдаются только во время вазоспазма и полностью проходят после восстановления исходного кровотока.
Лечение
При синдроме Рейно, обусловленном опухолями в области плечевого сплетения, добавочным шейным ребром, остеохондрозом, ганглионитом токсико-инфекционной природы, первичным поражением артериальных сосудов, хирургическое лечение состоит в ликвидации причины синдрома Рейно — удалении очага компрессии нервных корешков или сосудов, реконструктивных операциях на сосудах.