антифосфолипидный синдром первичный код мкб
Антифосфолипидный синдром первичный код мкб
Менее чем у 1/3 пациентов с СКВ имеются антифосфолипидные антитела, и у 1/3 из них развивается АФС. Почти в 1/3 новых случаев инсульта до 50 лет, у 15% всех пациентов с тромбозом глубоких вен и почти у 10% женщин с привычными выкидышами может присутствовать АФС.
Характерные для заболевания признаки связаны с предтромботическим (или тромбогенным) действием антифосфолипидных антител. Причина появления этих антител неизвестна. Тромбогенные фосфолипидные антитела распознают фосфолипиды обычно в комплексе с плазменным блокатором коагуляции, известным как а2-гликопротеин I (а2-ГП1). Однако нет достаточных сведений о том, имеет ли клиническое значение потенциальное антитромботическое действие а2-ГП1.
По этой причине рассматривается целый ряд плеотропных воздействий фосфолипидных антител на каскадные реакции коагуляции: (а) прямая травма эндотелия и/или уменьшение производства простациклина; (б) активизация эндотелия до прокоагулянтной стадии посредством преходящей экспрессии адгезивных молекул и тканевого фактора (ТФ), запускающего процесс каскада экзогенной коагуляции; (в) активизация тромбоцитов и (г) блокировка функции различных связывающих фосфолипиды белков, которые контролируют коагуляцию (таких как белок С, белок S, антитромбин III или аннексии V).
Возможен тромбоз вен и/или артерий любого калибра.
Признаки, связанные с тромбозом вен:
Признаки, связанные с тромбозом артерий:
Выкидыши, особенно во II триместре беременности, мертворождение, преждевременные роды также ассоциируются с этим синдромом.
Для постановки диагноза пациент должен удовлетворять как минимум двум критериям (одному клиническому и одному лабораторному) из нижеперечисленных:
Другие причины тромбоза и ишемии, которые следует исключить
Пожилой возраст, кальцификация клапана аорты, гиперхолестеринемия, сахарный диабет
Очаги воспалительного васкулита в биоптатах из пораженных органов
Вегетации сердечного клапана, эндокардит
УЗИ сердца, положительный культуральный анализ
УЗИ сердца, хирургическое восстановление, биопсия
Дефицит белков С и S
Очень низкие уровни белков С и S (примечание: снижение уровней белков С и S имеет место при АФС и СКВ с аФЛ-антителами, но он не настолько выражен, как при пульмональном дефиците белков С и S)
Обычно мужчины, заядлые курильщики. Биопсия: облитерирующий тромбангиит
Белок в суточной моче > 3 г (примечание: нефротический синдром может быть и причиной, и результатом тромбоза)
Поиск новообразований в легких, желудке, поджелудочной железе
Тромботическая тромбоцитопеническая пурпура (ТТЛ)
Гемолитическая анемия, фрагментированные, имеющие ядра эритроциты, тромбоцитопеническая лихорадка, заболевание ЦНС от дезориентации до комы и дисфункция почек. ПТВ обычно в норме (примечание: гемолитическая анемия и тромбоцитопения, а также сама ТТП могут быть признаками АФС)
Другие причины тромбоцитопении, которые следует исключить
Идиопатическая тромбицитопеническая пурпура (ИТП)
Антитела к тромбоцитам; большое количество мегакариоцитов в костном мозге (примечание: ИТП может быть признаком АФС)
Системная красная волчанка
АФС может быть признаком СКВ (вторичный АФС). Терапия такая же. Антинуклеарные антитела и антитела к двухспиральной ДНК свидетельствуют в пользу диагноза СКВ
Анализ периферической крови и исследование костного мозга
Другие причины положительной гемолитической анемии по Кумбсу, которые следует исключить
Прогрессирующая болезнь Ходжкина
Общие терапевтические рекомендации
Следует избегать веществ, вызывающих тромбоз. Высокие уровни холестерина следует первоначально корригировать диетой, а если это не помогает, назначать препараты, снижающие уровень холестерола. Свой вес пациент должен поддерживать как можно ближе к идеальному. Следует избегать содержащих эстрогены препаратов. Необходимо отказаться от курения. Диабетики должны получать соответствующее лечение. Если пациенту предстоит операция, обязательно назначают профилактическую дозу гепарина, 5000 ЕД 2 раза в день, пока пациент не может сам ходить. В случае вторичного АФС при других системных аутоиммунных заболеваниях необходимо контролировать первичное заболевание.
Рекомендуемые методы лечения
Лечение и профилактика венозных тромботических явлений
Лечение и профилактика артериальных тромботических явлений
назначают варфарин при показателях МУН 2, 9-3, 5. Некоторые авторы добавляют 325 мг аспирина ежедневно, и для профилактики тромботических рецидивов эта комбинация оказалась немного более эффективной, чем один варфарин. Лечение должно продолжаться неопределенно долго.
Лечение кожных проявлений
Мраморная кожа сама по себе не требует лечения. Однако этот признак очень тесно связан с данным синдромом. Пациентов с инфарктами кожи, преходящими ишемическими приступами или болью в животе следует внимательно обследовать на наличие АФС, поскольку раннее, энергичное лечение в данном случае является настоятельно необходимым. Язвы кожи и гангрену следует лечить, применяя интенсивную антитромботическую терапию.
Слабая тромбоцитопения (количество тромбоцитов 50 000-150 000 в 1 мкл) лечения не требует. При уровне тромбоцитов от 20 000 до 50 000 в 1 мкл существует более высокий риск развития тяжелой тромбоцитопении, и мы рекомендуем назначать преднизолон по 10 мг в день и азатиоприн по 100-150 мг/день. В начале терапии азатиоприном его доза составляет 50 мг вдень в течение 1 нед., затем проводится полный анализ крови и определяют уровень тромбоцитов. Если уровень тромбоцитов и гематокритов в норме, рекомендуется повысить дозу азатиоприна до 100 мг, а затем до 150 мг в день.
Терапевтические мероприятия при идиопатической аутоиммунной гемолитической анемии
В случае тяжелой тромбоцитопении с пурпурой и/или геморрагией рекомендуется 1 г метилпреднизолона в/в в течение 3 дней, а затем 60 мг преднизолона в день, дозу которого снижают в соответствии с клинической картиной. Если лечение метилпреднизолоном неэффективно, назначают внутривенно иммуноглобулин в дозе 0, 4 г/кг в день в течение 5 дней. В случае отсутствия ответа на лечение рекомендуется в/в введение циклофосфамида в дозе 0, 35 г/м2. Пациентам с тяжелой тромбоцитопенией, которые не реагируют на предыдущие мероприятия, может потребоваться спленэктомия.
Лечение беременных женщин с АФС для профилактики потери плода
Альтернативные и экспериментальные методы лечения
Внутривенная терапия иммуноглобулином
Хотя эта терапия является одной из признанных стратегий лечения тромбоцитопении, она остается экспериментальным методом, применяемым для предотвращения потери плода. Прием внутрь иммуноглобулина в дозе 0, 4 г/кг в день курсами по 4-5 дней рекомендуется в течение всего срока беременности. Назначается также аспирин по 80 мг в день с гепарином или без него, как было описано выше.
Азатиоприн и циклофосфамид
Помогает в лечении тромбоцитопении; свидетельства в пользу того, что эти иммуносупрессивные препараты могут предотвращать тромботические рецидивы, отсутствуют. Некоторые авторы рекомендуют эти препараты дополнительно к полной антитромботической терапии, если, несмотря на проведенные анти- тромботические мероприятия, рецидивы все еще случаются.
Антифосфолипидный синдром
Антифосфолипидный синдром – аутоиммунное заболевание, при котором резко возрастает риск тромбообразования, что может вызывать повреждение различных органов и тканей, а также невынашивание беременности, гибель плода и др. Он относится к аутоиммунным заболеваниям – группе болезней, при которых иммунная система начинает разрушать структуры собственного организма.
При антифосфолипидном синдроме поражаются фосфолипиды – соединения жиров, входящие в состав различных клеток и мембран, включая клетки крови, оболочки сосудов. Это приводит к образованию тромбов (кровяных сгустков в артериях и венах), которые могут закупоривать просвет сосудов, нарушая кровоснабжение органов и тканей. Проявления заболевания разнообразны и зависят от степени нарушения кровоснабжения различных структур организма. Так, например, при образовании тромбов в венах ног возникает боль, отечность, жар и другие симптомы, при закупорке сосудов в головном мозге может случиться инсульт – острое нарушение мозгового кровообращения.
Частым проявлением заболевания является невынашивание беременности, гибель плода. Одна из причин этого – нарушение кровоснабжения матки, плаценты в результате образования тромбов в сосудах данных органов.
Прогноз заболевания неоднозначен. При соответствующем лечении некоторые пациенты могут вести нормальный образ жизни, однако у многих образуются новые тромбы, несмотря на проводимую терапию.
Методов, позволяющих добиться полного выздоровления, не существует. Лечение направлено на предотвращение образования новых тромбов, а также устранение отдельных симптомов заболевания.
Синдром антикардиолипиновых антител, синдром Хьюджа.
Antiphospholipid syndrome, antiphospholipid antibody syndrome, аnticardiolipin antibody syndrome, Hughes syndrome.
Симптомы заболевания зависят от степени нарушения кровообращения в различных органах и тканях организма.
При образовании тромбов в сосудах нижних конечностей могут быть следующие проявления:
Тромбы из вен нижних конечностей могут попадать в сосуды сердца и легких, вызывая опасное для жизни состояние – тромбоэмболию легочной артерии. В тяжелых случаях развивается одышка, резкая боль за грудиной, падение артериального давления. Состояние требует неотложной интенсивной медицинской помощи, т. к. может приводить к гибели пациента.
Симптомы у женщин во время беременности:
Основные симптомы со стороны сердечно-сосудистой системы:
Поражение нервной системы:
При инсульте (остром нарушении мозгового кровообращения):
Также могут быть другие симптомы при образовании тромбов в сосудах различных органов (например, почек, печени).
Общая информация о заболевании
Антифосфолипидный синдром – аутоиммунное заболевание, при котором резко возрастает риск тромбообразования в артериях и венах, что может вызывать повреждение различных органов и тканей, а также невынашивание беременности, гибель плода и др.
В норме иммунная система вырабатывает антитела (специальные белки-иммуноглобулины), которые распознают чужеродные объекты (например, различные бактерии) в организме и уничтожают их. Но иногда она начинает бороться с клетками и тканями собственного организма, ошибочно принимая их за чужеродные. В таких случаях антитела повреждают определенные структуры организма.
При антифосфолипидном синдроме антитела разрушают фосфолипиды – соединения жиров, которые присутствуют во всех живых клетках и клеточных мембранах, в том числе клетках крови, сосудистых стенках.
Распространенность заболевания достоверно неизвестна, так как антитела к фосфолипидам обнаруживаются у 1-5 % здоровых людей. У пожилых данный показатель может быть выше.
Существует первичный и вторичный антифосфолипидный синдром. Вторичный возникает при наличии другого аутоиммунного заболевания, например системной красной волчанки, при которой иммунной системой поражаются различные структуры организма (суставы, кожа, почки, сердце, легкие, кровеносные сосуды, мозг). При этом возрастает количество антифосфолипидных антител, что может приводить к развитию антифосфолипидного синдрома.
Причины первичного антифосфолипидного синдрома неизвестны. По мнению исследователей, определенные факторы могут способствовать возникновению данного заболевания:
Механизмы тромбообразования при антифосфолипидном синдроме до конца не изучены. В норме свертывание крови (образование тромбов) происходит при повреждении целостности сосудистой стенки, что предотвращает потерю крови при кровотечении. Существуют также факторы, которые препятствуют свертыванию крови в сосудах, что обеспечивает нормальный ток крови в сосудистом русле. При антифосфолипидном синдроме данное взаимодействие нарушается, вызывая образование кровяных сгустков в просвете артерий и вен.
Различные органы и ткани нуждаются в постоянном поступлении крови, обогащенной кислородом и необходимыми веществами (поступает по артериям). Отток крови от органов и тканей осуществляется по венам. При образовании тромбов в артериях или венах кровоснабжение различных органов и тканей нарушается.
При этом могут возникать следующие осложнения:
Кто в группе риска?
Диагностика заболевания основана на выявлении антител к фосфолипидам, ключевую роль в этом играет лабораторная диагностика. Также проводятся анализы для того, чтобы определить показатели свертываемости крови, выявить нарушения деятельности различных органов.
Оценка функции других органов:
Методов, позволяющих достичь полного излечения, не существует. Лечение направлено на предотвращение образования новых тромбов и возникновения осложнений. С этой целью назначаются различные препараты, которые снижают способность крови к свертыванию и тромбообразованию (антикоагулянты и антиагреганты). При беременности также применяются препараты из данных групп.
Лечение проводится под контролем показателей свертываемости крови. При необходимости проводится корректировка дозировок препаратов, для предупреждения осложнений (например, кровотечения, вследствие чрезмерного снижения способности крови к свертыванию).
Специфической профилактики заболевания не существует.
Рекомендуемые анализы
Публикации в СМИ
Синдром антифосфолипидный
Антифосфолипидный синдром — клинико-лабораторный симптомокомплекс, включающий венозные и/или артериальные тромбозы, различные формы акушерской патологии (прежде всего, привычное невынашивание беременности), тромбоцитопению, а также разнообразные неврологические, кожные, сердечно-сосудистые, гематологические нарушения. Характерный иммунологический признак АФС — АТ к фосфолипидам. АФС развивается чаще на фоне СКВ (вторичный АФС) или при отсутствии другой системной аутоиммунной патологии (первичный АФС).
Статистические данные. Частота — 30–60% больных СКВ. Частота обнаружения антифосфолипидных АТ (АФС-АТ) в общей популяции — 2–4%. Преобладающий возраст — 20–40 лет. Преобладающий пол — женский.
Этиология не известна. Транзиторное повышение АФС-АТ наблюдают на фоне бактериальных и вирусных инфекций (гепатит С, ВИЧ, инфекционный эндокардит, малярия), которые, однако, тромбозами сопровождаются редко. В настоящее время продолжают уточняться иммуногенетические особенности АФС. В ряде исследований в сыворотках родственников больных АФС обнаруживают АФС-АТ. Высказаны предположения о связи АФС с HLA-DR4, HLA-DR7, HLA-DRw53.
Патогенез. АФС-АТ связываются с фосфолипидами в присутствии b 2-гликопротеина I, имеющего антикоагулянтную активность. При этом баланс прокоагулянтных и антикоагулянтных факторов плазмы крови смещается в сторону прокоагуляции (подавляется синтез антитромбина III, аннексина V и, напротив, усиливается синтез тромбоксана, фактора активации тромбоцитов, АТ к протромбину, протеину С, протеину S и пр.).
Классификация
• Первичный АФС (при этом отсутствует связь с каким-либо заболеванием, способным вызвать образование АФС-АТ). Первичный АФС с преобладанием поражения ЦНС имеет ещё название — синдром Снеддона.
• Вторичный АФС (на фоне другого системного аутоиммунного заболевания).
• Катастрофический АФС (тяжёлое, часто фатальное состояние, характеризующееся множественными тромбозами и инфарктами внутренних органов, развивающихся в течение дней или недель). Часто провоцируется резкой отменой непрямых антикоагулянтов.
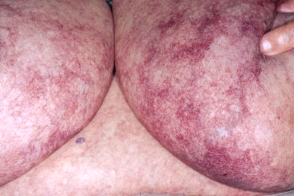
Клиническая картина • Рецидивирующий тромбоз •• Венозный (тромбофлебит глубоких вен голени, синдром Бадда-Киари, ТЭЛА) •• Артериальные: тромбоз коронарных артерий с развитием ИМ; тромбоз внутримозговых артерий. Рецидивирующие микроинсульты могут проявляться масками судорожного синдрома, деменции, психическими нарушениями • Акушерская патология, обусловленная тромбозом сосудов плаценты •• Рецидивирующие спонтанные аборты •• Внутриутробная гибель плода • Эклампсия • Хорея • Гематологические нарушения •• Гемолитическая анемия (положительная реакция Кумбса) •• Тромбоцитопения, редко сопровождающаяся геморрагическим синдромом •• Синдром Эванса (сочетание гемолитической анемии и тромбоцитопении) • Тромботический неинфекционный эндокардит варьирует от минимального, выявляемого только на ЭхоКГ, до тяжёлого поражения клапанов, требующего дифференциальной диагностики с инфекционным эндокардитом. Чаще поражается митральный клапан. Сопровождается эмболиями в сосуды головного мозга • Артериальная гипертензия •• Лабильная артериальная гипертензия, ассоциирующаяся с сетчатым ливедо и вовлечением ЦНС •• Стабильная артериальная гипертензия на фоне тромбоза почечных артерий или брюшного отдела аорты • Поражение лёгких: лёгочная гипертензия как исход подвторных ТЭЛА • Поражение почек: тромботическая микроангиопатия с развитием почечной недостаточности • Недостаточность функции надпочечников как результат тромбоза надпочечниковых артерий (редко) • Асептические некрозы костей (головки бедренной кости) • Поражение кожи: сетчатое ливедо, реже пурпура, ладонная и подошвенная эритема, гангрена пальцев как следствие тромбоза артерий конечностей.
Лабораторные данные • Наличие в плазме крови АТ к кардиолипину (класса IgG и IgM); выявляют с помощью иммуноферментного метода • Обнаружение в крови волчаночного антикоагулянта (АТ, блокирующие in vitro фосфолипидзависимые факторы свёртывания крови, подробно см. ниже в диагностических критериях) • Ложноположительная реакция фон Вассермана • Наличие АНАТ (50% случаев) • Тромбоцитопения • Положительная реакция Кумбса при гемолитической анемии.
Инструментальные данные • КТ или МРТ — для подтверждения тромбозов в ЦНС или брюшной полости • ЭхоКГ — тромботические наложения на створках клапанов (чаще митрального).
Диагностические критерии (предварительные критерии классификации АФС, 1999)
Для постановки достоверного диагноза АФС необходимы по крайней мере 1 клинический и 1 лабораторный критерий.
Клинические критерии
1. Сосудистый тромбоз.
• Один или более эпизодов артериального, венозного тромбоза или тромбоза мелких сосудов, кровоснабжающих любой орган и ткань. За исключением тромбоза поверхностных вен, тромбоз необходимо подтвердить с помощью рентгеновской или допплер-ангиографии или морфологически. При морфологическом подтверждении признаки тромбоза выявляют в отсутствии выраженной воспалительной инфильтрации сосудистой стенки.
2. Акушерская патология.
(а) Одна или более необъяснимая гибель морфологически нормального плода до 10 нед беременности или
(б) Один или более эпизодов преждевременной гибели морфологически нормального плода до 34 нед беременности в связи с тяжёлой преэклампсией или эклампсией или плацентарной недостаточностью тяжёлой степени.
(в) Три или более эпизодов необъяснимых последовательно развивающихся спонтанных аборта до 10 нед беременности при исключении анатомических и гормональных нарушений у матери и хромосомных нарушений матери и отца.
Лабораторные критерии
1. Обнаружение в сыворотке крови с помощью стандартизованного иммуноферментного метода (позволяющего определять b 2-гликопротеин-зависимые АТ) по крайней мере 2 раза в течение 6 нед АТ к кардиолипину IgG или IgM в средних или высоких титрах.
2. Выявление волчаночного антикоагулянта в плазме крови по крайней мере 2 раза в течение 6 нед стандартизованным методом, включающим несколько этапов.
(а) Удлинение фосфолипид-зависимого свёртывания крови при использовании скринингового теста (активированное ЧТВ, каолиновый тест, тест с ядом гадюки Рассела, ПВ).
(б) Неспособность корригировать удлинённое время свёртывания крови по данным скрининговых тестов при смешивании с нормальной бестромбоцитарной плазмой.
(г) Исключение других коагулопатий (ингибиторы фактора VIII или гепарина).
Дифференциальная диагностика • ДВС-синдром имеет сходную клиническую картину с катастрофическим АФС, однако, в отличие от него, катастрофический АФС чаще всего провоцируется резкой отменой непрямых антикоагулянтов и сопровождается высокой концентрацией АФС-АТ в крови • Инфекционный эндокардит сопровождается лихорадкой, обнаружением возбудителя в крови. Возможно обнаружение АФС-АТ в низких концентрациях в течение короткого промежутка времени • Тромботическая тромбоцитопеническая пурпура напоминает АФС наличием гемолитической анемии, тромбоцитопении, поражением ЦНС и почек. Однако при тромботической тромбоцитопенической пурпуре не обнаруживают АФС-АТ и каких-либо существенных изменений в коагулограмме; для этого заболевания характерно обнаружение в крови фрагментированных эритроцитов и Кумбс-отрицательная анемия.
ЛЕЧЕНИЕ
Общая тактика. Основная цель лечения — предотвращение тромбозов. Польза первичной профилактики (назначение ацетилсалициловой кислоты при обнаружении АФС-АТ до развития тромбозов) не доказана. Лечение достоверного АФС проводят пожизненно.
Режим. Следует избегать длительных неподвижных состояний (например, длительные авиаперелеты) во избежание провокации тромбозов. Лицам, принимающим непрямые антикоагулянты, не следует заниматься травматичными видами спорта. Не следует применять пероральные контрацептивы. Женщины должны понимать, что при планировании беременности варфарин необходимо заменить на сочетание гепарина с ацетилсалициловой кислотой еще до зачатия ребёнка.
Диета. Если больная принимает варфарин, следует ограничить приём продуктов, содержащих витамин К.
Лекарственное лечение • Непрямые антикоагулянты. Рецидивирующие тромбозы — показание к назначению непрямых антикоагулянтов (варфарин в начальной дозе 2,5–5 мг/сут с последующим поддержанием МНО в диапазоне 2,5–3,0). Не следует резко отменять применение варфарина во избежание развития катастрофического АФС • Прямые антикоагулянты. Гепарин применяют у беременных (см. ниже) или для лечения развивающегося тромбоза •• Нефракционированный гепарин стартовая доза 80 ЕД/кг, затем по 18 ЕД/кг/ч. Контроль активированного ЧТВ •• Низкомолекулярный гепарин по 1 мг/кг/сут, необходимость в регулярном контроле показателей гемостаза отсутствует • Антиагреганты. АФС — показание к назначению низких доз ацетилсалициловой кислоты (75–80 мг/сут). Возможно применение клопидогрела, тиклопидина, дипиридамола, однако доказательные сведения отсутствуют • Аминохинолиновые производные применяют у больных СКВ, т.к. обладают антитромботической и гиполипидемической активностью; препарат выбора — гидроксихлорохин по 400 мг/сут • ГК. Следует помнить о гиперкоагуляционных свойствах ГК, поэтому при лечении основного заболевания при вторичном АФС необходимо стремиться к использованию более низких доз препаратов. ГК назначают при тромбоцитопении, гемолитической анемии или (в режиме пульс-терапии) для лечения катастрофического АФС • Иммунодепрессанты. Циклофосфамид предлагается в дозе 2–3 мг/кг/сут (доказательные сведения отсутствуют) • В/в иммуноглобулин применяют при лечении катастрофического АФС, АФС у беременных и АФС с тромбоцитопенией (0,2–2 г/кг/сут в течение 4–5 дней).
Особенности у беременных • Непрямые антикоагулянты противопоказаны! • Ацетилсалициловую кислоту назначают со II триместра беременности по 80 мг/сут • Гепарин назначают с первых недель беременности, отменяют за 12 ч до предполагаемых родов, после родов его применяют ещё 10–12 дней (есть рекомендации продолжения гепаринотерапиии на протяжении периода лактации) •• нефракционированный гепарин по 5000 ЕД 2–3 р/сут •• низкомолекулярный гепарин по 1 мг/кг/сут • В/в иммуноглобулин применяют при неэффективности сочетанной терапии гепарином и ацетилсалициловой кислотой по 400 мг/кг/сут в течение 5 дней или 1000 мг/кг/сут 1–2 дня • В резистентных случаях описан положительный эффект плазмафереза, тем не менее имеется опасность провокации катастрофического АФС.
Осложнения • Поражения ЦНС: инсульты, деменция • Поражение почек: почечная недостаточность • ИМ (чаще у мужчин) • Гангрена дистальных отделов конечностей.
Прогноз. Прогностически неблагоприятными факторами в отношении рецидивирования тромбозов считают тромбоцитопению, артериальный тромбоз, стойкое увеличение титров АТ к кардиолипину, курение, приём пероральных контрацептивных препаратов, артериальную гипертензию, быструю отмену непрямых антикоагулянтов.
Синоним • Синдром Хьюджа • Синдром антикардиолипиновых АТ.
Сокращение. АФС-АТ — антифосфолипидные АТ.
МКБ-10 • D89.9 Нарушение, вовлекающее иммунный механизм, неуточнённое
Код вставки на сайт
Синдром антифосфолипидный
Антифосфолипидный синдром — клинико-лабораторный симптомокомплекс, включающий венозные и/или артериальные тромбозы, различные формы акушерской патологии (прежде всего, привычное невынашивание беременности), тромбоцитопению, а также разнообразные неврологические, кожные, сердечно-сосудистые, гематологические нарушения. Характерный иммунологический признак АФС — АТ к фосфолипидам. АФС развивается чаще на фоне СКВ (вторичный АФС) или при отсутствии другой системной аутоиммунной патологии (первичный АФС).
Статистические данные. Частота — 30–60% больных СКВ. Частота обнаружения антифосфолипидных АТ (АФС-АТ) в общей популяции — 2–4%. Преобладающий возраст — 20–40 лет. Преобладающий пол — женский.
Этиология не известна. Транзиторное повышение АФС-АТ наблюдают на фоне бактериальных и вирусных инфекций (гепатит С, ВИЧ, инфекционный эндокардит, малярия), которые, однако, тромбозами сопровождаются редко. В настоящее время продолжают уточняться иммуногенетические особенности АФС. В ряде исследований в сыворотках родственников больных АФС обнаруживают АФС-АТ. Высказаны предположения о связи АФС с HLA-DR4, HLA-DR7, HLA-DRw53.
Патогенез. АФС-АТ связываются с фосфолипидами в присутствии b 2-гликопротеина I, имеющего антикоагулянтную активность. При этом баланс прокоагулянтных и антикоагулянтных факторов плазмы крови смещается в сторону прокоагуляции (подавляется синтез антитромбина III, аннексина V и, напротив, усиливается синтез тромбоксана, фактора активации тромбоцитов, АТ к протромбину, протеину С, протеину S и пр.).
Классификация
• Первичный АФС (при этом отсутствует связь с каким-либо заболеванием, способным вызвать образование АФС-АТ). Первичный АФС с преобладанием поражения ЦНС имеет ещё название — синдром Снеддона.
• Вторичный АФС (на фоне другого системного аутоиммунного заболевания).
• Катастрофический АФС (тяжёлое, часто фатальное состояние, характеризующееся множественными тромбозами и инфарктами внутренних органов, развивающихся в течение дней или недель). Часто провоцируется резкой отменой непрямых антикоагулянтов.
Клиническая картина • Рецидивирующий тромбоз •• Венозный (тромбофлебит глубоких вен голени, синдром Бадда-Киари, ТЭЛА) •• Артериальные: тромбоз коронарных артерий с развитием ИМ; тромбоз внутримозговых артерий. Рецидивирующие микроинсульты могут проявляться масками судорожного синдрома, деменции, психическими нарушениями • Акушерская патология, обусловленная тромбозом сосудов плаценты •• Рецидивирующие спонтанные аборты •• Внутриутробная гибель плода • Эклампсия • Хорея • Гематологические нарушения •• Гемолитическая анемия (положительная реакция Кумбса) •• Тромбоцитопения, редко сопровождающаяся геморрагическим синдромом •• Синдром Эванса (сочетание гемолитической анемии и тромбоцитопении) • Тромботический неинфекционный эндокардит варьирует от минимального, выявляемого только на ЭхоКГ, до тяжёлого поражения клапанов, требующего дифференциальной диагностики с инфекционным эндокардитом. Чаще поражается митральный клапан. Сопровождается эмболиями в сосуды головного мозга • Артериальная гипертензия •• Лабильная артериальная гипертензия, ассоциирующаяся с сетчатым ливедо и вовлечением ЦНС •• Стабильная артериальная гипертензия на фоне тромбоза почечных артерий или брюшного отдела аорты • Поражение лёгких: лёгочная гипертензия как исход подвторных ТЭЛА • Поражение почек: тромботическая микроангиопатия с развитием почечной недостаточности • Недостаточность функции надпочечников как результат тромбоза надпочечниковых артерий (редко) • Асептические некрозы костей (головки бедренной кости) • Поражение кожи: сетчатое ливедо, реже пурпура, ладонная и подошвенная эритема, гангрена пальцев как следствие тромбоза артерий конечностей.
Лабораторные данные • Наличие в плазме крови АТ к кардиолипину (класса IgG и IgM); выявляют с помощью иммуноферментного метода • Обнаружение в крови волчаночного антикоагулянта (АТ, блокирующие in vitro фосфолипидзависимые факторы свёртывания крови, подробно см. ниже в диагностических критериях) • Ложноположительная реакция фон Вассермана • Наличие АНАТ (50% случаев) • Тромбоцитопения • Положительная реакция Кумбса при гемолитической анемии.
Инструментальные данные • КТ или МРТ — для подтверждения тромбозов в ЦНС или брюшной полости • ЭхоКГ — тромботические наложения на створках клапанов (чаще митрального).
Диагностические критерии (предварительные критерии классификации АФС, 1999)
Для постановки достоверного диагноза АФС необходимы по крайней мере 1 клинический и 1 лабораторный критерий.
Клинические критерии
1. Сосудистый тромбоз.
• Один или более эпизодов артериального, венозного тромбоза или тромбоза мелких сосудов, кровоснабжающих любой орган и ткань. За исключением тромбоза поверхностных вен, тромбоз необходимо подтвердить с помощью рентгеновской или допплер-ангиографии или морфологически. При морфологическом подтверждении признаки тромбоза выявляют в отсутствии выраженной воспалительной инфильтрации сосудистой стенки.
2. Акушерская патология.
(а) Одна или более необъяснимая гибель морфологически нормального плода до 10 нед беременности или
(б) Один или более эпизодов преждевременной гибели морфологически нормального плода до 34 нед беременности в связи с тяжёлой преэклампсией или эклампсией или плацентарной недостаточностью тяжёлой степени.
(в) Три или более эпизодов необъяснимых последовательно развивающихся спонтанных аборта до 10 нед беременности при исключении анатомических и гормональных нарушений у матери и хромосомных нарушений матери и отца.
Лабораторные критерии
1. Обнаружение в сыворотке крови с помощью стандартизованного иммуноферментного метода (позволяющего определять b 2-гликопротеин-зависимые АТ) по крайней мере 2 раза в течение 6 нед АТ к кардиолипину IgG или IgM в средних или высоких титрах.
2. Выявление волчаночного антикоагулянта в плазме крови по крайней мере 2 раза в течение 6 нед стандартизованным методом, включающим несколько этапов.
(а) Удлинение фосфолипид-зависимого свёртывания крови при использовании скринингового теста (активированное ЧТВ, каолиновый тест, тест с ядом гадюки Рассела, ПВ).
(б) Неспособность корригировать удлинённое время свёртывания крови по данным скрининговых тестов при смешивании с нормальной бестромбоцитарной плазмой.
(г) Исключение других коагулопатий (ингибиторы фактора VIII или гепарина).
Дифференциальная диагностика • ДВС-синдром имеет сходную клиническую картину с катастрофическим АФС, однако, в отличие от него, катастрофический АФС чаще всего провоцируется резкой отменой непрямых антикоагулянтов и сопровождается высокой концентрацией АФС-АТ в крови • Инфекционный эндокардит сопровождается лихорадкой, обнаружением возбудителя в крови. Возможно обнаружение АФС-АТ в низких концентрациях в течение короткого промежутка времени • Тромботическая тромбоцитопеническая пурпура напоминает АФС наличием гемолитической анемии, тромбоцитопении, поражением ЦНС и почек. Однако при тромботической тромбоцитопенической пурпуре не обнаруживают АФС-АТ и каких-либо существенных изменений в коагулограмме; для этого заболевания характерно обнаружение в крови фрагментированных эритроцитов и Кумбс-отрицательная анемия.
ЛЕЧЕНИЕ
Общая тактика. Основная цель лечения — предотвращение тромбозов. Польза первичной профилактики (назначение ацетилсалициловой кислоты при обнаружении АФС-АТ до развития тромбозов) не доказана. Лечение достоверного АФС проводят пожизненно.
Режим. Следует избегать длительных неподвижных состояний (например, длительные авиаперелеты) во избежание провокации тромбозов. Лицам, принимающим непрямые антикоагулянты, не следует заниматься травматичными видами спорта. Не следует применять пероральные контрацептивы. Женщины должны понимать, что при планировании беременности варфарин необходимо заменить на сочетание гепарина с ацетилсалициловой кислотой еще до зачатия ребёнка.
Диета. Если больная принимает варфарин, следует ограничить приём продуктов, содержащих витамин К.
Лекарственное лечение • Непрямые антикоагулянты. Рецидивирующие тромбозы — показание к назначению непрямых антикоагулянтов (варфарин в начальной дозе 2,5–5 мг/сут с последующим поддержанием МНО в диапазоне 2,5–3,0). Не следует резко отменять применение варфарина во избежание развития катастрофического АФС • Прямые антикоагулянты. Гепарин применяют у беременных (см. ниже) или для лечения развивающегося тромбоза •• Нефракционированный гепарин стартовая доза 80 ЕД/кг, затем по 18 ЕД/кг/ч. Контроль активированного ЧТВ •• Низкомолекулярный гепарин по 1 мг/кг/сут, необходимость в регулярном контроле показателей гемостаза отсутствует • Антиагреганты. АФС — показание к назначению низких доз ацетилсалициловой кислоты (75–80 мг/сут). Возможно применение клопидогрела, тиклопидина, дипиридамола, однако доказательные сведения отсутствуют • Аминохинолиновые производные применяют у больных СКВ, т.к. обладают антитромботической и гиполипидемической активностью; препарат выбора — гидроксихлорохин по 400 мг/сут • ГК. Следует помнить о гиперкоагуляционных свойствах ГК, поэтому при лечении основного заболевания при вторичном АФС необходимо стремиться к использованию более низких доз препаратов. ГК назначают при тромбоцитопении, гемолитической анемии или (в режиме пульс-терапии) для лечения катастрофического АФС • Иммунодепрессанты. Циклофосфамид предлагается в дозе 2–3 мг/кг/сут (доказательные сведения отсутствуют) • В/в иммуноглобулин применяют при лечении катастрофического АФС, АФС у беременных и АФС с тромбоцитопенией (0,2–2 г/кг/сут в течение 4–5 дней).
Особенности у беременных • Непрямые антикоагулянты противопоказаны! • Ацетилсалициловую кислоту назначают со II триместра беременности по 80 мг/сут • Гепарин назначают с первых недель беременности, отменяют за 12 ч до предполагаемых родов, после родов его применяют ещё 10–12 дней (есть рекомендации продолжения гепаринотерапиии на протяжении периода лактации) •• нефракционированный гепарин по 5000 ЕД 2–3 р/сут •• низкомолекулярный гепарин по 1 мг/кг/сут • В/в иммуноглобулин применяют при неэффективности сочетанной терапии гепарином и ацетилсалициловой кислотой по 400 мг/кг/сут в течение 5 дней или 1000 мг/кг/сут 1–2 дня • В резистентных случаях описан положительный эффект плазмафереза, тем не менее имеется опасность провокации катастрофического АФС.
Осложнения • Поражения ЦНС: инсульты, деменция • Поражение почек: почечная недостаточность • ИМ (чаще у мужчин) • Гангрена дистальных отделов конечностей.
Прогноз. Прогностически неблагоприятными факторами в отношении рецидивирования тромбозов считают тромбоцитопению, артериальный тромбоз, стойкое увеличение титров АТ к кардиолипину, курение, приём пероральных контрацептивных препаратов, артериальную гипертензию, быструю отмену непрямых антикоагулянтов.
Синоним • Синдром Хьюджа • Синдром антикардиолипиновых АТ.
Сокращение. АФС-АТ — антифосфолипидные АТ.
МКБ-10 • D89.9 Нарушение, вовлекающее иммунный механизм, неуточнённое