атрофический кольпит код по мкб 10 у взрослых
Классификация кольпитов
Согласно Международной классификации болезней МКБ-10 кольпит (вагинит) относится к классу XIV – Болезни мочеполовой системы и блоку диагнозов N76, куда входят воспалительные заболевания вульвы и влагалища.
Классификация вагинита
В блоке N76 Международной классификации болезней после десятого пересмотра остались острый, подострый и хронический вагинит. Старческий (атрофический) кольпит и вагинит, вызнанный искусственной менопаузой, перенесены в блок N95, куда включены нарушения, возникшие в околоменопаузном периоде.
Классификация острых вагинитов
Острый вагинит бывает следующих видов:
Подострый и хронический вагинит
Эта форма кольпита в МКБ-10 обозначена кодом N76.1 Болезнь развивается при неадекватном лечении острой стадии, но иногда вагинит возникает в подострой форме, незаметно переходящей в хроническую:
хронический специфический кольпит (вагинит) наблюдается при половых инфекциях гонорее, хламидиозе, трихомонозе), имеющих стертое или скрытое течение. Болезнь протекает с обострениями и ремиссиями (светлыми промежутками). Женщины со стертой или бессимптомной формой хронического специфического кольпита опасны для окружающих. Не зная о болезни, при половом контакте они заражают партнеров. Хронические специфические вагиниты при беременности приводят к инфицированию ребенка. Дети заражаются внутриутробно или при прохождении через родовые пути;
хронический неспецифический кольпит вызывается дисбактериозом влагалища. Нарушения микрофлоры приводят к разрастанию колоний условно-патогенных микробов и грибов рода Кандида, провоцирующих воспаление слизистой половых путей. В зависимости от возбудителя, болезнь сопровождается обильными выделениями и зудом или протекает бессимптомно;
неинфекционный хронический или подострый вагинит вызывается нарушениями обмена веществ, гормональными сбоями, аллергией на сперму партнера. При этой форме болезни микрофлора влагалища соответствует норме, однако, при отсутствии лечения постепенно возникает бактериальное заражение, вызванное дисбиозом.
Постменопаузный атрофический (сенильный) кольпит – код по МКБ-10 N95.2
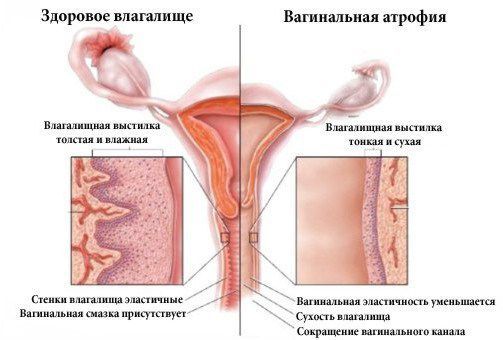
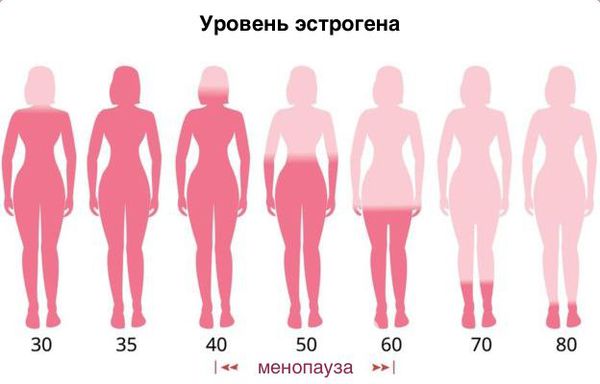
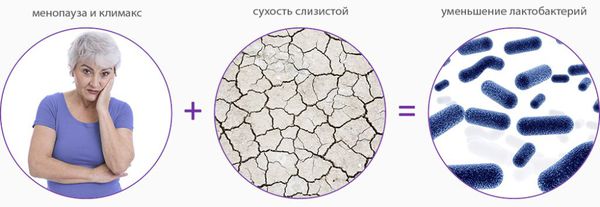
Эта форма болезни возникает при снижении выработки эстрогенов – половых гормонов, вырабатываемых в яичниках. Возникают воспаление, истончение, сухость, зуд и кровоточивость слизистой.
Из-за атрофических изменений в тканях влагалища снижается количество лактобактерий, поддерживающих кислую среду в вагине, и не дающих размножаться патогенной флоре. В результате возникает хронический неспецифический вагинит. Сенильный атрофический кольпит (вагинит) обозначается в МКБ-10 кодом N95.2.
Атрофия слизистой, вызванная удалением яичников или матки, относится к подрубрике «Синдром искусственной менопаузы». Этому атрофическому кольпиту (вагиниту) в МКБ-10 присвоен код N95.3.
Что такое атрофический кольпит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лантухова Э. С., гинеколога со стажем в 14 лет.
Определение болезни. Причины заболевания
Атрофический кольпит (вагинальная атрофия, генитоуринарный синдром) — это состояние влагалища, которое характеризуется атрофическими изменениями (истончением слизистой, сухостью, нарушением защитных функций тканей), и связано с дефицитом воздействия эстрогенов и других гормонов на слизистые. Чаще всего возникает в менопаузе.
Основная причина развития генитоуринарного синдрома — возрастное снижение эстрогенов в пре- и постменопаузе. Схожие симптомы могут испытывать женщины репродуктивного возраста по следующим причинам:
Симптомы атрофического кольпита
Самый ранний симптом недостаточности эстрогенов — снижение увлажнённости влагалища, замечаемое при половом акте. Другие частые симптомы атрофического кольпита (вагинальной атрофии):
Симптомами атрофического цистоуретрита (эстрогендефицитных атрофических изменений в уретре и мочевом пузыре) являются:
Симптомы атрофического цистоуретрита могут быть изолированными или сочетаться с недержанием мочи при напряжении.
Патогенез атрофического кольпита
В основе развития атрофических изменений при данном заболевании лежит изменение гормонального фона.
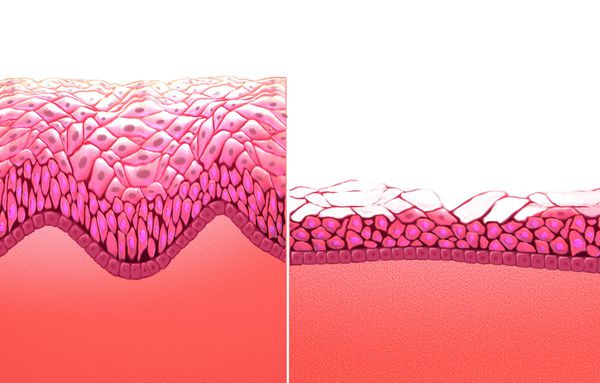
Дефицит эстрогенов блокирует деление эпителиальных клеток стенки влагалища, в результате чего угнетается клеточная пролиферация (увеличение числа клеток и рост ткани) и образование гликогена — питательной среды для лактобактерий. Это приводит к почти полному исчезновению этих бактерий и нарушениям влагалищного микробиома, так как именно кисломолочные бактерии поддерживают оптимальный уровень pH и подавляют рост патогенной и условно-патогенной флоры. В дальнейшем изменение баланса микроорганизмов ведёт к развитию воспалительных процессов.
Поскольку рецепторы к эстрогенам содержатся в эндотелии сосудов (сосудистой стенке) и нервных клетках, при заболевании снижается кровообращение, развивается ишемия тканей, появляются симптомы жжения, зуда и боли.
В связи с единым эмбриональным происхождением мочеполовой системы данные изменения затрагивают не только влагалище, но и уретру, мочевой пузырь, мышцы и связки тазового дна.
Классификация и стадии развития атрофического кольпита
Различают три степени тяжести урогенитальных расстройств:
Осложнения атрофического кольпита
При отсутствии лечения генитоуринального синдрома возможно развитие выраженных изменений. К осложнениям заболевания относятся:
Диагностика атрофического кольпита
К объективной диагностике атрофического вагинита относятся:
При урологических симптомах проводят общий анализ мочи, посевы мочи, УЗИ почек и мочевого пузыря, КУДИ (комплексное уродинамическое исследование), консультацию уролога. Для исключения кожных заболеваний при необходимости требуется консультация дерматолога.
Лечение атрофического кольпита
При наличии воспаления на фоне атрофии первым этапом проводится санация (устранение возбудителя инфекции), а затем — мероприятия по восстановлению микрофлоры и слизистой.
Лечение симптомов атрофии должно быть дифференцированным и индивидуальным.
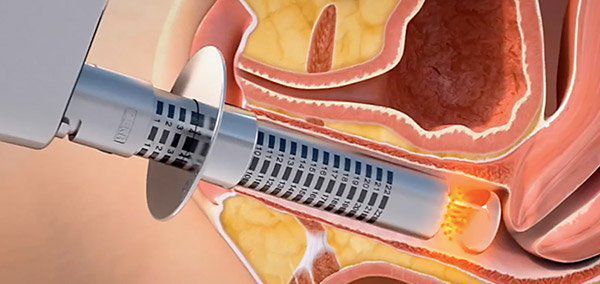
Урогенитальные расстройства являются независимым показанием к назначению гормональной терапии. Лучше всего атрофические изменения нивелируют эстрогены для местного применения (эстриол). Препараты эстриола для местного применения имеют минимальную системную абсорбцию (концентрация в плазме не превышает 20 пг/мл), а положительный эффект наступает быстро — через 2-3 недели. При этом у гормональной терапии не выявлено негативного влияния на эндометрий при длительном наблюдении (от 6 до 24 месяцев).
К новым методам лечения умеренной и тяжёлой диспареунии относится одобренный FDA селективный модулятор эстрогеновых рецепторов — оспемифен для приема внутрь, но он имеет ряд противопоказаний и побочных действий.
С целью лечения недержания мочи могут быть использованы инъекции препаратов на основе гиалуроновой кислоты. Востребована и биоревитализация гиалуроной кислотой, в результате которой происходит увлажнение слизистой оболочки, повышение тонуса мышц, усиление либидо. Данные методики имеют временный эффект, так как с течением времени происходит расщепление гиалуроновой кислоты ферментом нашего организма.
Эффективно применение собственной плазмы крови человека, то есть тромбоцитарной аутологичной плазмы — биологического стимулятора процессов регенерации.
Особой популярностью в настоящее время в профилактике и лечении вагинальной атрофии, недержании мочи и опущения стенок влагалища пользуются лазерные технологии (интимный лазерный фототермолиз).
Методика безопасна, безболезненна, имеет короткий курс реабилитации, проводится амбулаторно. В результате происходит улучшение состояния кожи и тонуса мышц, слизистая оболочка восстанавливает эластичность и натуральную лубрикацию, увеличивается её толщина и мягкость за счёт процессов неоколлагенеза и новой васкуляризации.
Прогноз. Профилактика
При выраженных нарушениях (III-IV степени выпадения половых органов, когда опущение выходит за пределы половой щели, появлении изъязвлений, пролежней, свищей, сращений слизистой, а также при отсутствии желаемого результата от консервативной терапии) проводится хирургическое лечение, однако оно в некоторых случаях может быть не полностью эффективным, иметь рецидивы и осложнения. Для улучшения прогноза на этапах подготовки к оперативным вмешательствам и после операции проводится консервативная гормональная терапия.
Профилактика развития генитоуринарного синдрома основывается на систематических осмотрах и своевременном назначении гормональной заместительной терапии после наступления менопаузы.
Атрофический кольпит ( Сенильный кольпит )
Атрофический кольпит – это невоспалительное заболевание, которое характеризуется истончением слизистой оболочки влагалища, его сухостью и развитием диспареунии. Также наблюдается изменение кислотно-основного состояния. Заболевание проявляется чувством стягивания, жжения. Основная причина атрофического кольпита заключается в недостатке эстрогенов, которые необходимы для запасания гликогена и поддержания состава нормальной микрофлоры. Диагностика проводится во время гинекологического осмотра, используется кольпоскопия, цитологическое исследование и рН-метрия. Лечение направлено на восполнение дефицита эстрогенов.
МКБ-10
Общие сведения
Атрофический (сенильный) кольпит или вагинит относится к ранним симптомам приближения менопаузы. Его выявляют у 21% женщин в перименопаузе, при прекращении менструаций жжение и зуд появляются у 73% пациенток. Наиболее выраженные признаки беспокоят через 4-6 лет после искусственной или естественной менопаузы. В 70 лет и старше атрофический кольпит диагностируется почти у всех женщин, может сопровождаться другими урогенитальными расстройствами, связанными с нехваткой женских половых гормонов.
Причины
У женщин состояние слизистой влагалища зависит от функционирования яичников и уровня эстрогенов. Они стимулируют запасание гликогена, который при слущивании эпителия становится питательным субстратом для лакто- и бифидобактерий. Чаще всего атрофический кольпит наблюдается в позднем репродуктивном возрасте, но может развиваться и при других состояниях. Основными причинами являются:
Патогенез
Изменения в урогенитальном тракте относятся к ранним проявлениям менопаузы. Они могут появляться при первых признаках недостатка эстрогенов, которые отмечаются уже в 45 лет. У женщин с синдромом истощения яичников эстрогенная недостаточность наблюдается раньше. Нехватка половых гормонов приводит к снижению защитных свойств вагинального секрета, образуемого при участии лактобацилл и бифидобактерий.
При снижении концентрации половых гормонов эпителий теряет способность запасать гликоген, уменьшается количество слоев клеток. У бактерий нет субстрата для размножения, они гибнут, а рН повышается из-за отсутствия молочной кислоты. Слизистая истончается, становится сухой и ранимой. Отсутствие факторов защиты способствует размножению условно-патогенной микрофлоры или развитию бактериального вагиноза.
Наблюдаются изменения кровотока в сосудах влагалища. Ткани страдают от гипоксии, что усиливает высвобождение эндотелиального фактора роста, стимулирующего образование микрокапилляров в эпителиальной оболочке. Эпителий легко повреждается, кровоточит при манипуляциях. Длительно существующее состояние гипоксии может стать причиной изъязвлений.
Классификация
Специальная классификация атрофического кольпита не разработана. Механизмы, которые запускают истончение эпителия и появление характерных симптомов, а также методы лечения аналогичны во всех случаях патологии вне зависимости от ее причины. В Международной классификации болезней 10 пересмотра выделяют два варианта заболевания:
Симптомы атрофического кольпита
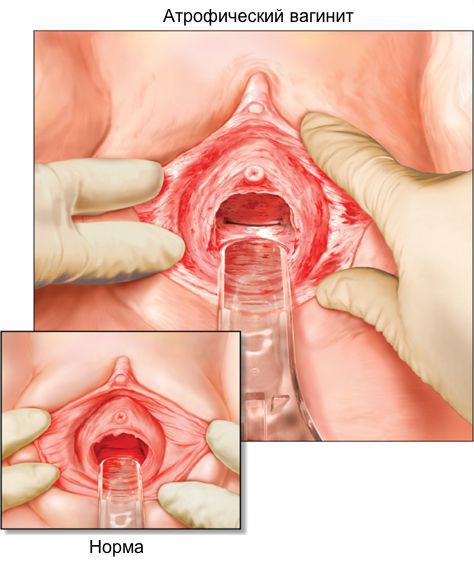
Симптомы заболевания возникают постепенно. Сначала начинает беспокоить ощущение дискомфорта в области половых губ, преддверия влагалища. Позже оно переходит в чувство сухости и стянутости кожи. Иногда выраженные атрофические процессы на малых половых губах приводят к жгучей раздражающей боли. Одновременно на вульварном кольце появляются склеротические изменения.
Боль при интимных отношениях связана и со склерозом вульварного кольца, а также постепенной констрикцией влагалища, которое теряет складчатость, становится менее растяжимым. Может изменяться чувствительность. При устойчивом зуде появляется ложное чувство, напоминающее сексуальное возбуждение, во время активных фрикций оно угасает и сменяется болью.
Присоединение инфекционного процесса сопровождается характерными выделениями. Бактериальный вагиноз ведет к появлению запаха тухлой рыбы, который усиливается во время секса или использования мыла. Выделения обильные, белые с сероватым оттенком. При неспецифическом воспалении зуд усиливается, могут присоединяться дизурические расстройства в виде учащенных позывов, дискомфорта при мочеиспускании. Выделения становятся желтоватыми.
Осложнения
Осложнения атрофического кольпита развиваются при игнорировании симптомов и несвоевременном лечении. Далеко зашедшие процессы атрофии приводят к возникновению крауроза вульвы, для которого характерен нестерпимый зуд, резистентный к гормональным средствам. Осложнения атрофических процессов могут быть связаны с присоединением инфекции. Если она распространится восходящим путем, есть вероятность развития цервицита, эндометрита, аднексита.
Недостаток эстрогенов сказывается на всем урогенитальном тракте. После появления сухости и зуда атрофические процессы распространяются на мышечные и соединительные ткани. У женщин развивается опущение влагалища, которое приводит к недержанию мочи, ее подтеканию во время смеха, кашля. Позывы к мочеиспусканию, а иногда и к дефекации становятся императивными.
Диагностика
Женщинам необходимо ежегодно проходить осмотр у врача акушера-гинеколога, чтобы заметить патологические изменения на ранней стадии. Если по результатам диагностики выявляются признаки дисплазии тяжелой степени, назначается консультация онколога. Обследование направлено на оценку степени атрофических изменений при невоспалительном кольпите. Используются:
Лечение атрофического кольпита
При лечении заболевания предпочтение отдается местным средствам, действие которых ограничивается урогенитальным трактом. Женщина проходит лечение в домашних условиях, но периодически посещает врача-гинеколога в женской консультации. Госпитализация в отделение гинекологии не требуется. Консервативная терапия проводится следующими препаратами:
Прогноз и профилактика
При своевременном обращении к врачу и отсутствии противопоказаний к гормональному лечению можно уменьшить неприятные симптомы, облегчить состояние при помощи местных препаратов. Профилактика атрофического кольпита заключается в здоровом образе жизни, предотвращении заражения половыми инфекциями, правильном использовании оральных контрацептивов. Остановить наступление менопаузы невозможно, но при рациональном поведении в этот период, профилактическом посещении врача-гинеколога раз в год можно подготовиться к ее приходу.
Лечение атрофического кольпита
Атрофический кольпит выражается в истощении тканей и раздражении слизистой женских половых органов вследствие нехватки гормона эстрогена. Заболевание вызывает дискомфорт интимной зоны, психологический стресс, опасно распространением воспалительного процесса на другие органы репродуктивной системы. Предотвратить осложнения и восстановить качество сексуальной жизни поможет своевременное лечение атрофического кольпита, поддерживающая терапия и профилактика.
Бызова Татьяна Евгеньевна
Михальчук Диана Васильевна
Покшубина Светлана Дмитриевна
Заведующая отделением, акушер-гинеколог высшей квалификации, хирург-гинеколог
Ступина Светлана Вадимовна
Зарайская Зоя Петровна
Врач-гинеколог высшей квалификации
Определение и особенности атрофического кольпита
Атрофический кольпит в некоторых случаях называют атрофический кольпит матки, что неправильно. Само определение colpos переводится с греческого как влагалище. Именно поэтому заболевание относится к разряду физиологических патологий влагалищного пространства. Патологические процессы захватывают эпителиальный слой оболочки, в результате осложнений могут распространиться на шейку матки, вызывать воспаление в ней самой и в ее придатках.
Гипоэстрогения у женщин развивается постепенно, вызывая погибание естественной микрофлоры, истощение защитного слоя слизистой влагалища. В результате нарушения питания возникает атрофия тканей, часто осложненная травмами, воспалением.
В условиях дефицита питания ослабевает иммунная защита, размножается патогенная флора. Наблюдается истощение тканей вульвы и влагалища, тонкая сухая оболочка легко трескается, раздражение осложняется воспалительным процессом. Наиболее часто развивается атрофический кольпит у женщин после 50 лет, спустя некоторое время после наступления менопаузы.
Причины атрофического кольпита
Сенильный или атрофированный кольпит возникает на фоне физиологических перемен в женском организме. К ним относится климакс, снижение иммунитета, нарушение функции яичников. По статистике заболеванию подвержено больше половины женщин зрелого возраста, когда детородный период подходит к концу. Также атрофический кольпит вызывают иные причины, влияющие на гормональный баланс. К факторам, провоцирующим атрофический кольпит у женщин репродуктивного возраста, относятся:
Риск развития атрофического кольпита возрастает при плохой гигиене, хронических заболеваниях, аллергических реакциях на средства контрацепции. Неправильное питание влияет на общий гормональный фон, качество метаболизма. Таким образом, заболевание возникает при сочетании нескольких факторов, влияющих на здоровый обмен.
Когда начинать лечение, показания и ограничения?
Дистрофические стенки влагалища при атрофическом кольпите ранимы и чувствительны. Механическое воздействие или рост бактерий легко провоцируют распространение инфекции вглубь эпителия. Если организм женщины не в состоянии справиться с защитой оболочки от повреждения, нужны дополнительные меры. Показанием для обращения к гинекологу служат следующие симптомы:
Лечение атрофического кольпита назначается на любой стадии болезни. Но, ввиду гормональной специфики, существуют ограничения в терапии для женщин с онкологией, почечной недостаточностью тяжелой формы, заболеваниях печени, проблемой свертываемости крови.
Диагностика атрофического кольпита
Кольпит с атрофическим действием (атрофирующий кольпит) диагностируется по внешним признакам и внутренним клеточным изменениям. В некоторых случаях к атрофии присоединяются инфекции, провоцирующие вторичные воспаления. При посещении врача первый осмотр проводится в кресле после сбора полного анамнеза. Учитывается возраст пациента, активность сексуальной жизни, наличие менструаций, заболевания половых органов. Для уточнения диагноза, выявления патогенного характера применяются дополнительные методы исследования:
Атрофический кольпит у женщин после 60 лет имеет свои особенности. Природа воспаления в этом возрасте редко связана с бактериями, поэтому диагностика направлена на изучение физиологических отклонений. При помощи несложных и безболезненных манипуляций гинеколог определяет степень недостаточности гормонов и нужную программу лечения.
Перед посещением гинеколога вспомните, какие препараты вы принимали за последнее время, были ли случаи аллергии на лекарства, перенесенные заболевания. Для точного заключения и выбора препаратов врач должен обладать достоверной и полной информацией. В нашей клинике вы получите подробную консультацию обо всех методах исследования и профессиональное лечение. Для диагностики атрофических изменений используются высокоточные технологии и современное оборудование. Запись на прием ведется по телефону или с помощью формы обратной связи.
Принципы лечения атрофического кольпита
Лечение атрофического кольпита у женщин менопаузального периода основано на программе восстановления уровня эстрагенов. Искусственное замещение потерянного объема гормонов позволяет активировать секрецию слизистой, увеличить уровень увлажнения, ускорить обменные реакции. Общий комплекс лечения включает следующие средства:
В случае присоединения инфекции, терапию дополняют антибактериальными препаратами в виде таблеток, вагинальных свечей. Это способствует уничтожению патогенных бактерий, снятию воспаления.
Общий курс лечения зависит от каждого клинического случая атрофического кольпита и может достигать 3 лет. Первое улучшение наблюдается через 3-4 месяца непрерывной терапии. Правильное комплексное лечение способно вернуть не только комфорт в сексуальной жизни, но и улучшить защитную секрецию слизистой от бактерий и повреждения.
Лечение кольпита нельзя прерывать. Снятие первичных симптомов означает только начало выздоровления. Прекращение гормональной поддержки приведет к повторному снижению эстрогена, еще большему истощению и развитию атрофии на новых участках.
Воспалительные заболевания промежности, вульвы и влагалища (бартолинит, вульвит, вагинит)
Общая информация
Краткое описание
Воспалительные заболевания промежности, вульвы и влагалища – это воспалительный процесс наружных и внутренних (влагалища) гениталий (бартолинит, вульвит, вагинит).
Бартолинит – это воспалительное заболевание большой железы преддверия влагалища (бартолиновой железы).
Вульвит – это воспалительное заболевание предверия влагалища (вульвы).
Вагинит – это воспалительное заболевание влагалища.
Соотношение кодов МКБ-10 и МКБ-9
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| N75 | Болезни бартолиновой железы | 71.24 | Удаление кисты бартолиниевой железы |
| N75.0 | Киста бартолиновой железы | 71.29 | Другие манипуляции на бартолиновой железе |
| N75.1 | Абсцесс бартолиновой железы | ||
| N75.8 | Другие болезни бартолиновой железы | ||
| N75.9 | Болезнь бартолиновой железы неуточненная | ||
| N76 | Другие воспалительные болезни влагалища и вульвы | ||
| N76.0 | Острый вагинит | ||
| N76.1 | Подострый и хронический вагинит | ||
| N76.2 | Острый вульвит | ||
| N76.3 | Подострый и хронический вульвит | ||
| N76.4 | Абсцесс вульвы | ||
| N76.5 | Изъязвление влагалища | ||
| N76.6 | Изъязвление вульвы | ||
| N76.8 | Другие уточненные воспалительные болезни влагалища и вульвы | ||
Дата разработки/пересмотра протокола: 2016 год.
Категория пациентов: гинекологические пациенты.
Шкала уровня доказательности
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Бартолиниты:
Клинические формы:
· острый бартолинит – воспалительный процесс бартолиновой железы без закупорки протока;
· абсцесс бартолиновой железы – воспалительный процесс бартолиновой железы с закупоркой протока.
Вульвит и вагинит:
По клинической стадии:
· острые (не более 1 месяца);
· подострые (до 3 месяцев);
· хронические (свыше 3 месяцев).
По этиологии:
· специфические (вызванные инфекциями, передающимися половым путем);
· неспецифические (неспецифические инфекционные, механические, термические, химические, эндокринные факторы).
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии
Жалобы и анамнез:
Бартолинит:
· боли в области пораженной железы;
· неприятные ощущения при половом акте;
· неудобство при ходьбе;
· общее недомогание.
Вульвит и вагинит:
· боль, жжение, зуд в области наружных половых органов и во влагалище, усиливающиеся при мочеиспускании;
· обильные вагинальные выделения;
· общее недомогание.
Анамнез:
· применение медикаментов, гигиенических средств;
· наличие нескольких сексуальных партнеров;
· незащищенный половой контакт;
· сахарный диабет, ожоги и др.
Анамнестические данные позволяют выявить стадию заболевания по длительности жалоб, а также заподозрить этиологию заболевания.
Физикальное обследование:
Специальный гинекологический осмотр:
Вульвовагинит:
· отечность и гиперемия слизистой оболочки вульвы и влагалища;
· серозно-гнойные/гнойные налеты, могут быть небольшие изъязвления, кровоточащие при контакте.
· может наблюдаться увеличение паховых лимфатических узлов.
Выделения из влагалища:
· при бактериальном вагинозе – бели с запахом рыбы, усиливающимся после полового контакта;
· при кандидозном вульвовагините – выделения густой консистенции белого цвета («творожистые»);
· при трихомониазе – выделения желто-зеленого цвета с неприятным запахом, могут быть пенистого характера.
Лабораторные исследования:
Бартолинит: специфичных изменений нет.
· ОАК – умеренный лейкоцитоз со сдвигом влево, увеличение СОЭ;
· бактериоскопическое исследование отделяемого из влагалища и поверхности вульвы: выявление возбудителя.
Вульвовагинит:
· бактериоскопическое исследование отделяемого из влагалища и поверхности вульвы: 3-4 степень чистоты, наличие инфекционного агента.
Дополнительные лабораторные исследования:
· бактериологическое (культуральное) исследование отделяемого из влагалища и вульвы с определением чувствительности к антибиотикам: выявление возбудителя и его чувствительности к антибактериальным препаратам (для подбора антибактериальной терапии и контроля эффективности антибактериальной терапии);
· ПЦР – диагностика на ИППП (при подозрении на специфический инфекционный агент).
Таблица – 1. Лабораторные показатели вагинальных выделений (УД – В).
| Бактериальный вагиноз | Кандидозный вульвовагинит | Трихомонадный вульвовагинит |
| · серо-белые выделения из половых путей. · «рыбий» запах (если нет, то можно нанести 2-3 капли 10% р-р КОН). · рН влагалища >4,5. · ключевые клетки при бактериоскопии. | · обнаружение при бактериоскопии дрожжей или их мицелии (чаще С.albicans) – чувствительность 40-60%. · рост дрожжевых клеток при бактериологическом исследовании. · при рецидиве роста дрожжевых клеток не C.albicans, чаще С.glabrata свидетельствует о снижении чувствительности к противогрибковым препаратам. | · обнаружение при бактериоскопии T.vaginalis (чувствительность 40-70%). · бактериологический анализ (чувствительность 95%). · ПЦР на трихомониаз (чувствительность 100%). |
Инструментальные исследования:
Бартолинит: нет
Вульвовагинит:
· вагиноскопия у девочек – при рецидивирующем течении воспаления и подозрении на полипоз, новообразование, инородное тело.
Диагностический алгоритм:
Диагностика (скорая помощь)
ДИАГНОСТИКА НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия:
· сбор жалоб, анамнеза заболевания и жизни;
· физикальное обследование.
Дифференциальный диагноз
Дифференциальная диагностика воспаление бартолиновой железы (бартолинит).
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Киста бартолиновой железы | Жалобы на образование в области вульвы, дискомфорт при половых контактах, боль. | Специальный гинекологический осмотр. | Отсутствие гиперемии, отека, флюктуации |
| Гематома в области вульвы | Жалобы на образование в области вульвы, дискомфорт при половых контактах, боль. | — Сбор анамнеза; — Специальный гинекологический осмотр. | — Связывает с механической травмой, родами; — Расположена не в области проекции большой железы предверия. |
| Фурункулез больших половых губ | Жалобы на образования в области промежности, общее недомогание, гиперемия, отек, гипертермия | Специальный гинекологический осмотр. | Образование локализуется в области волосяного фолликула, сальной железы. |
| Парауретральные кисты | Жалобы на образование в области вульвы, дискомфорт при половых контактах, боль. | Специальный гинекологический осмотр. | Образования располагаются в парауретральной области. |
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
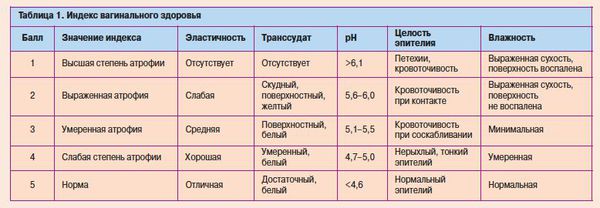
| Атрофический вульвит/вагинит | Жалобы на зуд, жжение, выделения из половых путей. | — Специальный гинекологический осмотр; — Кольпоскопия; — Мазок на цитологическое исследование. | — Сглаженность слизистой вульвы и влагалища, истонченность, кровоточивость при контакте; — Истончение эпителия вульвы и влагалища, неравномерное окрашивание по Шиллеру; — Клетки базальных и парабазальных слоев. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Амоксициллин (Amoxicillin) |
| Амфотерицин B (Amphotericin B) |
| Аскорбиновая кислота (Ascorbic acid) |
| Бутоконазол (Butoconazole) |
| Кетоконазол (Ketoconazole) |
| Клавулановая кислота (Clavulanic acid) |
| Клотримазол (Clotrimazole) |
| Метронидазол (Metronidazole) |
| Миконазол (Miconazole) |
| Нистатин (Nystatin) |
| Парацетамол (Paracetamol) |
| Ретинол (Retinol) |
| Тинидазол (Tinidazole) |
| Тиоконазол (Tioconazole) |
| Флуконазол (Fluconazole) |
| Хлоропирамин (Chloropyramine) |
| Цефалексин (Cefalexin) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения:
Бартолинит:
· При наличии бессимптомного течения кисты бартолиниевой железы или бартолинита лечение не требуется. Нужно только наблюдение, достаточная гигиена и сбалансированное питание;
· При остром бартолините или при спонтанном разрыве абсцесса рекомендуются местные теплые ванночки и обезболивание [9];
· Несозревшие малые абсцессы также можно лечить с помощью местных теплых ванночек, для содействия спонтанному дренажу или развития до стадии, пригодной для разреза и дренажа [9,10,11];
· После дренажа абсцесса (самостоятельного или хирургического) рекомендуются антибиотики широкого спектра действия;
· Разрез и дренаж может потребоваться, если не происходит спонтанного дренажа. При этом тампонирование полости (марсупилизация) снижает риск рецидива абсцесса, частота которого после разреза и дренажа составляет до 15% [9,10,11] (УД – B,C).
Вульвит/вагинит [4]:
· Лечение вульво-влагалищного кандидоза и бактериального вагиноза проводится только при наличии симптомов заболевания.
· Лечение симптомов кандидозного вульвовагинита препаратами местного воздействия, могут потребоваться более длительные курсы терапии (УД 1-А).
· Применение высоких доз препаратов для лечения трихомониаза может привести к возникновению резистентных случаев трихомониаза. (УД I-А)
· Во время беременности, лечение трихомониаза пероральным метронидазолом является оправданным для профилактики преждевременных родов. (УД I-А)
· Более длительные курсы терапии бактериального вагиноза рекомендуется для женщин, с документально подтвержденными частыми рецидивами. (УД I-А)
Бартолинит:
Немедикаментозное лечение – нет
Медикаментозное лечение (в зависимости от степени тяжести заболевания):
Перечень основных лекарственных средств:
Антибиотики широкого спектра действия не менее 7 дней (УД – GPP)
1 линия препаратов (УД – GPP):
· Амоксициллин+клавулоновая кислота 500 мг 3 раза в день per os;
· или Цефалексин 500 мг 3 раза в день per os;
· или Цефтриаксон 250 мг в/м однократно + метронидазол 500 мг 2 раза в день.
Перечень дополнительных лекарственных средств:
· Парацетамол 500-1000 мг per os 4-6 часов по требованию, максимум 4000 мг в день – с целью обезболивания.
Алгоритм действий при неотложных ситуациях:
Другие виды лечения: Марсупиализация (операция, при которой края стенки полости пришиваются к краям операционной раны с образованием искусственного кармана и оставляется открытой до тех пор, пока она не заживет), дренаж Word – катетером. Данные методы предпочтительны после разрешения воспаления. Существует недостаток доказательств в поддержку той/иной стратегии управления.
Вульвит/вагинит:
Немедикаментозное лечение – нет
Медикаментозное лечение [4]:
| Нозология | При беременности | Вне беременности |
| Бактериальный вагиноз | Предпочтительна пероральная форма применения [УД – А] metronidazole: 250 mg перорально 3 раза в день 7 дней или 500 мг 2 раза в день 7 дней. Метронидазол во время беременности – препарат из категории В. | 1-я линия Метронидазол не зависимо от формы применения [УД – А, В]. Метронидазол 500 мг 2 раза в день 7 дней или Метронидазол гель 1% по 5 гр (1 аппликатор) интравагинально 1 раз в день на ночь 5 дней. Клиндамицин [УД – С]. Клиндамицин 2% крем однократно интравагинально по 5 г (1 аппликатор) на ночь 7 дней или вагинальные свечи 100 мг 1 раз в день 3 дня или клиндамицин 300 мг 2 раза в день 7 дней per os. 2-я линия – Тинидазол – 2 г в день 3 дня или 1 г в день 5 дней per os. При рецидивирующей форме: Метронидазол 500 мг 2 раза в день 10-14дней; Метронидазол гель 1% по 5 гр (1 аппликатор) интравагинально 1 раз в день на ночь 10 дней, далее 2 раза в неделю 3-6 мес. |
| Трихомонадный вагинит/вульвит | Метронидазол 2 г или тинидазол 2г (как альтернативная терапия) per os однократно и одномоментно. | Местная терапия не эффективна. Рекомендуются препараты системного пользования для эффективной иррадикации инфекции. [УД – А, В]: Метронидазол 2 гр одномоментно или 500 мг 2 раза в день 7 дней, тинидазол 2 г одномоментно. Лечение полового партнера улучшает показатель эффективности лечения [УД I-A]. |
| Кандидозный вульвит/вагинит | Рекомендуется местная терапия. Клотримазол является препаратом выбора [УД – А]. Clotrimazole: 100 mg интравагинально 1 раз в день на ночь 7 дней. | Лечение может быть пероральным или местным [УД – А]. Возможно лечение краткими курсами (1-3 дня). Лечение полового партнера не рекомендуется. Вutoconazole: (2% cream) по 5 g (1 аппликатор) интравагинально 3 дня. или clotrimazole: (1% cream) по 5 g интравагинально на ночь 7-14 дней или clotrimazole: 100 mg вагинальные таблетки интравагинально на ночь 1 раз в день 7 дней или 2 раза в день 3дня или miconazole: (2% cream) по 5 g интравагинально на ночь 7 дней или miconazole: 100 mg вагинальные свечи 1 раз в день на ночь 7 дней или 2 раза в день 3 дня или tioconazole: (6.5% ointment) по 5 g интравагинально однократно на ночь (после регистрации в РК) или fluconazole: 150 mg/dose однократно, одномоментно или nystatin: 100,000 интравагинально 1 раз в день на ночь 14 дней. При осложненной форме: clotrimazole: 100 mg интравагинально 7 дней по 1 разу в день или fluconazole: 150 mg перорально 1 раз в день 3 дня. При рецидивирующей форме: Imidazole cream: 10-14 дней как при неосложненной форме. fluconazole: 150 mg/dose: 3 дозы, в течении 72 часов; Кандидоз не-Albicans: Амфотерецин-В суппозитории: 50 мг один раз в день 14 дней. Нистатин свечи 100 000 Ед 1 раз в день 3-6 мес. |
| Аллергический вульвит/вагинит | Негормональные вагинальные кремы и гели, смягчающие средства, доступны без рецепта и обычно используются для восстановления рН влагалища и облегчения раздражения влагалища и зуд, а также увеличения количества вагинальной влаги. | |
Перечень основных лекарственных средств:
· Метронидазол 500 мг, гель 1%
· Клиндамицин 2%, таблетки 300 мг, вагинальные свечи 100 мг
· Тинидазол 500 мг, таблетки
· Вutoconazole 2% крем,
· Сlotrimazole 1%, 100 мг, вагинальные таблетки
· Miconazole 2%, вагинальные свечи 100 мг.
· Tioconazole 6,5% крем
· Fluconazole 150 мг
· Nystatin 100,000, вагинальные свечи
Перечень дополнительных лекарственных средств:
· Супрастин, Антигистаминные средства при сильном зуде
· Вагинальные свечи с лактобактериями
· Препараты для стимуляции регенерации пораженного эпителия: Витамин С, Витамин А для перорального или интравагинального применения.
Алгоритм действий при неотложных ситуациях:
Другие виды лечения: нет
Профилактические мероприятия: Предупреждение инфекционных заболеваний, барьерные методы контрацепции. Необходимо избегать ежедневного применения женских гигиенических средств, презервативов из латекса/диафрагмы, спринцевания и раздражителей, таких как сильные мыла или пены для ванн. Дополнительное применение вагинальных свечей с лактобактериями снижает риск рецидива бактериального вагиноза до 6 месяцев [7,8].
Мониторинг состояния пациента: индивидуальная карта наблюдения пациента, индивидуальный план действий. После основной терапии, с целью профилактики рецидива рекомендуется еженедельное применение флуконазола длительностью до 6 мес. (УД II-2A): clotrimazole: 100 mg вагинальные таблетки интравагинально 5 дней, 1 раз в месяц в течение 6 месяцев; fluconazole: 150 mg перорально 1 раз в неделю; ketoconazole 100 мг 1 раз в день (под контролем побочных явлений).
Индикаторы эффективности лечения:
· улучшение самочувствия;
· прекращение выделений;
· восстановление влагалищной микрофлоры.
Госпитализация
Показания для плановой госпитализации:
Дневной стационар
· абсцесс бартолиновой железы (для вскрытия и дренажа, марсупиализации, дренаж Word – катетером).
· вульвит, вагинит: нет
Показания для экстренной госпитализации:
Дневной стационар
· абсцесс бартолиновой железы (для хирургического лечения (вскрытия и дренажа)).
· вульвит, вагинит: нет
Информация
Источники и литература
Информация
Сокращения, используемые в протоколе:
| ВОП | – | врачи общей практики |
| ОАК | – | общий анализ крови |
| СОЭ | – | скорость оседания эритроцитов |
| РВ | – | реакция Вассермана |
| ВИЧ | – | вирус иммунодефицита человека |
| ПЦР | – | полимеразно-цепная реакция |
| ИППП | – | инфекции, передающиеся половым путем |
| УД | – | уровень доказательности |
Список разработчиков протокола с указанием квалификационных данных:
1) Дощанова Айкерм Мжаверовна – доктор медицинских наук, профессор, врач высшей категории, заведующая кафедрой акушерства и гинекологии интернатуры АО «Медицинский университет Астана».
2) Миреева Алла Эвельевна – доктор медицинских наук, профессор, врач высшей категории, профессор кафедры акушерства и гинекологии по интернатуре КазНМУ им. С.Д. Асфендиярова.
3) Тулетова Айнур Серикбаевна – PhD, врач первой категории, ассистент кафедры акушерства и гинекологии интернатуры АО «Медицинский университет Астана».
4) Мажитов Талгат Мансурович – доктор медицинских наук, профессор АО «Медицинский университет Астана», врач клинический фармаколог высшей категории.
Указание на отсутствие конфликта интересов: нет
Список рецензентов: Рыжкова Светлана Николаевна – доктор медицинских наук, профессор, руководитель кафедры акушерства и гинекологии факультета последипломного и дополнительного образования РГП на ПХВ «Западно – Казахстанский медицинский университет им М. Оспанова»
Указание условий пересмотра протокола: Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.