болезнь девержи код мкб
Публикации в СМИ
Лишай красный волосяной отрубевидный
Лишай красный волосяной отрубевидный — неконтагиозный дерматоз неясной этиологии, характеризующийся фолликулярными гиперкератозными папулами (фолликулярными роговыми узелками) на туловище и разгибательных поверхностях конечностей, шелушением кожи лица и волосистой части головы, эритемой и кератодермией ладоней и подошв. Частота. 0,03% случаев всех дерматозов.
Клиническая картина
• Дерматоз чаще начинается с поражения волосистой части головы в виде эритематозно-сквамозных очагов. Лишь спустя несколько месяцев или лет появляются типичные остроконечные фолликулярные папулы размером с просяное зерно, желтовато-красного цвета, с роговой верхушкой или покрытые белесоватыми чешуйками, нередко расположенные на покрасневшей коже. В центре узелков всегда можно обнаружить перекрученный пушковый волос. Узелки могут сливаться в псориазоподобные инфильтрированные бляшки, покрытые обильными белесоватыми, плотно сидящими чешуйками. Увеличиваясь в количестве и размерах, эти бляшки сливаются в широкие поля и могут занять всю поверхность кожи.
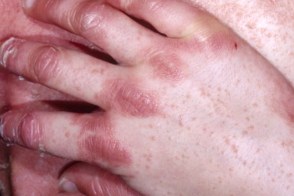
• Высыпания симметричны, локализуются на разгибательных поверхностях конечностей в области локтевых и коленных суставов, на лице и шее. Типичны мелкие остроконечные фолликулярные роговые папулы на тыльных поверхностях I и II фаланг пальцев рук (конусы Бенье).
• При прикосновении к очагам фолликулярных высыпаний возникает ощущение тёрки.
• Поражение ладоней и подошв имеет вид выраженного пластинчатого гиперкератоза. Нередко появляются болезненные глубокие трещины.
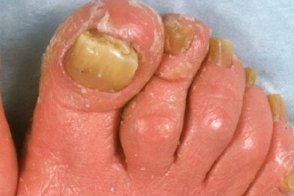
• Ногти часто утолщены, как бы сдавлены с боков, наблюдают гиперкератоз ногтевого ложа, помутнение, продольную исчерченность, ломкость ногтевых пластинок.
Метод исследования. Биопсия кожи — фолликулярный гиперкератоз с гнёздами паракератоза над сосочками, неравномерный акантоз, вакуольная дегенерация базального слоя; незначительный инфильтрат дермы, состоящий из лимфоцитов, нейтрофилов и немногочисленных тучных и плазматических клеток, располагается преимущественно вокруг умеренно расширенных сосудов и волосяных фолликулов.
Дифференциальная диагностика • Псориаз • Экзема • Вторичная эритродермия • Грибовидный микоз.
ЛЕЧЕНИЕ
Лекарственная терапия • Комплексная терапия: витамин Е, ретинол, цианокобаламин, УФО, PUVA-терапия, ГК • ГК-мази, кремы.
Течение и прогноз • Течение заболевания хроническое, с ремиссиями и обострениями • Нередко заболевание начинается остро и за 2–3 нед может образоваться универсальная эритродермия с островками непоражённой кожи • Прогноз благоприятный.
Профилактика. Предупреждение и устранение очагов фокальной инфекции; предупреждение и лечение эндокринных нарушений и заболеваний нервной системы.
Синонимы • Болезнь Девержи • Красный остроконечный лишай • Универсальный многоформный кератоз • Девержи остроконечный красный лишай
МКБ-10 • L44.0 Питириаз красный волосяной отрубевидный
Код вставки на сайт
Лишай красный волосяной отрубевидный
Лишай красный волосяной отрубевидный — неконтагиозный дерматоз неясной этиологии, характеризующийся фолликулярными гиперкератозными папулами (фолликулярными роговыми узелками) на туловище и разгибательных поверхностях конечностей, шелушением кожи лица и волосистой части головы, эритемой и кератодермией ладоней и подошв. Частота. 0,03% случаев всех дерматозов.
Клиническая картина
• Дерматоз чаще начинается с поражения волосистой части головы в виде эритематозно-сквамозных очагов. Лишь спустя несколько месяцев или лет появляются типичные остроконечные фолликулярные папулы размером с просяное зерно, желтовато-красного цвета, с роговой верхушкой или покрытые белесоватыми чешуйками, нередко расположенные на покрасневшей коже. В центре узелков всегда можно обнаружить перекрученный пушковый волос. Узелки могут сливаться в псориазоподобные инфильтрированные бляшки, покрытые обильными белесоватыми, плотно сидящими чешуйками. Увеличиваясь в количестве и размерах, эти бляшки сливаются в широкие поля и могут занять всю поверхность кожи.
• Высыпания симметричны, локализуются на разгибательных поверхностях конечностей в области локтевых и коленных суставов, на лице и шее. Типичны мелкие остроконечные фолликулярные роговые папулы на тыльных поверхностях I и II фаланг пальцев рук (конусы Бенье).
• При прикосновении к очагам фолликулярных высыпаний возникает ощущение тёрки.
• Поражение ладоней и подошв имеет вид выраженного пластинчатого гиперкератоза. Нередко появляются болезненные глубокие трещины.
• Ногти часто утолщены, как бы сдавлены с боков, наблюдают гиперкератоз ногтевого ложа, помутнение, продольную исчерченность, ломкость ногтевых пластинок.
Метод исследования. Биопсия кожи — фолликулярный гиперкератоз с гнёздами паракератоза над сосочками, неравномерный акантоз, вакуольная дегенерация базального слоя; незначительный инфильтрат дермы, состоящий из лимфоцитов, нейтрофилов и немногочисленных тучных и плазматических клеток, располагается преимущественно вокруг умеренно расширенных сосудов и волосяных фолликулов.
Дифференциальная диагностика • Псориаз • Экзема • Вторичная эритродермия • Грибовидный микоз.
ЛЕЧЕНИЕ
Лекарственная терапия • Комплексная терапия: витамин Е, ретинол, цианокобаламин, УФО, PUVA-терапия, ГК • ГК-мази, кремы.
Течение и прогноз • Течение заболевания хроническое, с ремиссиями и обострениями • Нередко заболевание начинается остро и за 2–3 нед может образоваться универсальная эритродермия с островками непоражённой кожи • Прогноз благоприятный.
Профилактика. Предупреждение и устранение очагов фокальной инфекции; предупреждение и лечение эндокринных нарушений и заболеваний нервной системы.
Синонимы • Болезнь Девержи • Красный остроконечный лишай • Универсальный многоформный кератоз • Девержи остроконечный красный лишай
МКБ-10 • L44.0 Питириаз красный волосяной отрубевидный
Болезнь девержи код мкб
ГКБ №14 им. В.Г. Короленко Департамента здравоохранения Москвы
ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии» Департамента здравоохранения Москвы, Москва, Россия
Московский научно-практический центр дерматовенерологии и косметологии, филиал «Клиника им. В.Г. Короленко» Департамента здравоохранения Москвы, Москва, Россия, 119071
Городская клиническая больница №14 им. В.Г. Короленко Департамента здравоохранения Москвы
ГУ МОНИКИ им. М.Ф. Владимирского
Ограниченный ювенильный тип болезни Девержи
Журнал: Клиническая дерматология и венерология. 2019;18(5): 572-578
Гребенюк В. Н., Симановская Е. Ю., Заторская Н. Ф., Бассе Ф. Б., Бобров М. А. Ограниченный ювенильный тип болезни Девержи. Клиническая дерматология и венерология. 2019;18(5):572-578. https://doi.org/10.17116/klinderma201918051572
ГКБ №14 им. В.Г. Короленко Департамента здравоохранения Москвы
Болезнь Девержи (БД), или красный волосяной лишай (КВЛ) — идиопатический гиперпролиферативный дерматоз. Клинически для него характерны фолликулярные папулы, нередко диссеминированные оранжево-красные шелушащиеся бляшки, окруженные островками непораженной кожи; ладонно-подошвенная кератодермия. Дебют приходится на первое или пятое десятилетия жизни. Из пяти клинических вариантов КВЛ, по классификации Griffiths W.А. (1980), IV тип (ограниченный ювенильный) встречается редко. Он возникает в первые годы жизни и характеризуется приобретенными четко ограниченными бляшками фолликулярного гиперкератоза, расположенными на выраженном в разной степени эритематозном фоне на коже коленных и/или локтевых суставов, реже на других участках кожного покрова. На ладонях и подошвах отмечают утолщение рогового слоя и иногда трещины. В некоторых случаях имеет место ониходистрофия. Наблюдавшейся нами 5-летней пациентке А. за 4 года болезни при многократных обращениях к дерматологам выставлялись различные диагнозы: атопический дерматит, псориаз, фолликулярный кератоз, ксероз, стрептодермия. Проводившееся лечение приносило временное улучшение. В условиях дневного стационара филиала «Коломенский» ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии» Департамента здравоохранения Москвы выполнена биопсия из очага поражения. Гистологически не исключались диагнозы псориаза и болезни Девержи. На фоне лечения (2% салициловая мазь, топикрем, пимафукорт, лостерин) отмечена положительная динамика кожного процесса, его стабилизация.
ГКБ №14 им. В.Г. Короленко Департамента здравоохранения Москвы
ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии» Департамента здравоохранения Москвы, Москва, Россия
Московский научно-практический центр дерматовенерологии и косметологии, филиал «Клиника им. В.Г. Короленко» Департамента здравоохранения Москвы, Москва, Россия, 119071
Городская клиническая больница №14 им. В.Г. Короленко Департамента здравоохранения Москвы
ГУ МОНИКИ им. М.Ф. Владимирского
Заболевание красный волосяной лишай (КВЛ, Pityriasis rubra pilaris) известно около 200 лет. Впервые его упомянул C. Tarral (1829 г.), затем подробное описание представил M. Devergie в 1857 г., а сам термин предложил E. Besnier в 1889 г. [12, 14, 25].
Болезнь Девержи (БД) (син.: красный волосяной отрубевидный лишай, pityriasis rubra pilaris) — редкий идиопатический гиперпролиферативный дерматоз, характеризующийся фолликулярными роговыми папулами, кератодермией, различной степенью выраженности эритемой и шелушением [4, 6, 7]. Патологическая сущность заболевания связана с нарушением ороговения на фоне гиперактивности кератиноцитов, а также с дисметаболизмом витамина, А и ослаблением белковосвязывающей функции печени [3, 4, 8].
Этиология БД окончательно не установлена. На развитие болезни влияют вегетативные и гормональные дисфункции, гепатозы, инфекции, инсоляция, вакцинации и др. [1, 4, 5].
Встречается заболевание, по различным источникам, с частотой 0,03—1,3% всех болезней кожи [5, 8, 28]. Его дебют приходится на первое или пятое десятилетие жизни [4, 14, 21]. Врожденная форма болезни имеет аутосомно-доминантный тип наследования, а приобретенная (спорадическая) генетически не детерминирована [3—5].
Заболевание начинается с поражения фолликулярного аппарата. Вначале на фоне эритемы на различных участках кожного покрова появляются изолированные милиарные фолликулярно-гиперкератотические и конусовидные папулы. Скученные элементы сыпи, увеличиваясь в числе и сливаясь, образуют бляшки различных размеров [9, 20, 26]. Первичные морфологические элементы болезни — остроконечные фолликулярные папулы желтовато-оранжевого, розовато-бурого цвета, покрытые плотно прикрепленными беловатыми отрубевидными или пластинчатыми чешуйками с пушковыми волосами в центре [7, 14, 24]. Вокруг основных бляшечных высыпаний видны единичные милиарные узелки [13, 18]. Под влиянием провоцирующих факторов заболевание может обостряться, а кожный процесс принимает распространенный характер.
В 1980 г. W. Griffiths предложил классификацию КВЛ, основанную на клинической характеристике и течении заболевания [1, 3, 4, 11]. Были выделены пять клинических типов (форм):
I — классический у взрослых;
II — атипичный у взрослых;
III — классический юношеский;
IV — ограниченный ювенильный;
V — атипичный или невоидный юношеский.
БД отличается выраженным клиническим полиморфизмом.
Тип I взрослый классический возникает обычно остро в зрелом возрасте и проявляется эритематозно-сквамозными высыпаниями и множественными фолликулярными папулами. Цвет их красновато-желтый или коричнево-красный. Первоначально сыпь располагается на коже скальпа, шеи, верхней половины туловища, верхних и нижних конечностях. Характерна ее локализация на коже тыла проксимальных фаланг, коленных и локтевых суставов и разгибательной поверхности конечностей. Пальпаторно определяется симптомом «терки», обусловленный фолликулярным кератозом. Распространяется кожный процесс сверху вниз. Может развиться эритродермия, на фоне которой «разбросаны» патогномонично значимые островки здоровой кожи округлых и полосовидных очертаний размером 1—3 см [3, 5, 8, 9]. Клиническую картину могут дополнять ладонно-подошвенный гиперкератоз, ониходистрофия (ногтевые пластинки желтоватого цвета, поперечная или продольная исчерченность, подногтевой гиперкератоз).
Атипичный взрослый тип II отличается хроническим течением, продолжительными обострениями и кратковременными ремиссиями. Встречается этот тип у 5% больных Б.Д. Может начинаться с эритематозно-сквамозных и гиперкератотических очагов поражения на разгибательных поверхностях лучезапястных и локтевых суставов. В некоторых случаях первично изменяются ногтевые пластинки: они становятся тусклыми, исчерченными, с онихогрифозом. Иногда наблюдаются экзематозные поражения кожи, поредение волос на голове. Чешуйки при этой форме более крупные, ихтиозиформные. Нередко образуются различного размера сквамозные бляшки из перифолликулярных папул. Бывают также ограниченные очаги фолликулярного кератоза. Эта форма особенно резистентна к терапии.
Классический ювенильный тип III возникает на 1-м или 2-м году жизни. Клинически проявляется одинаково с классическим взрослым I типом, различается только возраст пациентов [1, 29]. От взрослого типа он отличается более частым (в 2 раза) началом на нижней половине туловища и медленным распространением. На фалангах пальцев также может возникать фолликулярный гипекератоз. По сравнению с классическим взрослым типом, клиническая картина менее выражена.
Ограниченный ювенильный тип IV, возникая в первые годы жизни, наблюдается в 25% случаев заболевания КВЛ, характеризуется приобретенными резко ограниченными очагами фолликулярного гиперкератоза и инфильтрации на коже коленных и/или локтевых суставов, реже на других участках кожного покрова. На ладонях и подошвах отмечается утолщение рогового слоя, иногда трещины. В части случаев имеет место ониходистрофия [10, 30].
Абортивный (ослабленный) V тип болезни Девержи проявляется многообразно, в частности ладонно-подошвенными гиперкератотическими бляшками, редко встречающимися фолликулярными папулами на лице, чаще — сквамозной эритемой [13, 21, 26]. Поражения слизистых редки, напоминают таковые при красном плоском лишае [13, 15]. Кожа головы, за редким исключением, не вовлекается в патологический процесс, при этом высыпания проявляются в виде беловатых чешуек, а также дистрофическим изменением волос. Иногда клиническую картину дополняет ладонно-подошвенная кератодермия [2, 5, 10]. Оттенки цвета пораженной кожи — от оранжевого до розово-красно-коричневого [3, 5, 17, 19].
Поражения кожи в детском возрасте могут существовать годами без тенденции к распространению. Сезонность в их хроническом течении отсутствует [12, 13]. Отмечаются спонтанные ремиссии и экзацербации [3]. Общее состояние не страдает. Субъективные ощущения — зуд, жжение, стягивание кожи различной интенсивности [14]. Прогноз неопределенный. Иногда наступает спонтанное разрешение в позднем подростковом возрасте. Гистологически настоящий тип имеет сходство с псориазом, но без микроабсцессов Мунро.
Атипичный ювенильный тип V, возникая в первые годы жизни, принимает хроническое течение. Клиническая картина характеризуется фолликулярным гиперкератозом на фоне едва заметной эритемы. У отдельных больных имеют место склеродермоподобные изменения («невоидные») кожи на верхних и нижних конечностях. Нередко такая патология протекает под маской других заболеваний. И часто установить правильный диагноз возможно только после длительного наблюдения за больным, а также на основании результатов патоморфологического исследования [6, 16, 31].
Вариабельность БД проявляется типичной (классической), атипичной (ограниченной) и эритродермической формами [4]. Клинически дерматоз характеризуется фолликулярным гиперкератозом, перифолликулярной эритемой, склонной переходить в эритродермию с островками непораженной кожи на ее фоне, отрубевидным шелушением, ладонно-подошвенным гиперкератозом [10, 12, 24].
Дифференциальная диагностика ограниченной формы БД проводится с себорейным дерматитом, псориазом, атопическим дерматитом, фолликулярным ихтиозом, красным плоским лишаем, вариабельной эритрокератодермией, лихеноидным парапсориазом, Т-клеточной лимфомой, ВИЧ-инфекцией, врожденной ихтиозиформной небуллезной эритродермией [1, 2, 4, 27].
Хотя патогномоничных гистологических изменений при БД нет, патоморфологическая картина имеет определенные особенности. В эпидермисе обнаруживают гранулез, фокальный паракератоз и акантоз. Может также быть вакуольная дистрофия клеток базального слоя, роговые пробки в устьях волосяных фолликулов; в дерме — умеренная инфильтрация из меланоцитов и гистоцитов, располагающаяся вокруг сосудов волосяных фолликулов [2, 4—6]. Некоторые авторы отмечают отдельные расхождения клинической и гистологической картины.
Лечение БД — непростая задача. Целесообразна комплексная терапия, включающая широкий круг лекарственных средств. Препаратами первого выбора являются системные ретиноиды и метотрексат. Применяют витамины А, Е, группы В, глюкокортикостероидные препараты (локально и системно), кератомикотики, эмоленты, 2% серно-дегтярные и салициловые мази, мази с мочевиной; гелио- и талассотерапию [2, 13, 23]. Иногда возможно спонтанное разрешение заболевания [1, 3, 5]. Примерно в 1/3 случаев дерматоз разрешается в сроки от нескольких месяцев до 5 лет [10, 13, 21]. Полезны теплые общие ванны с морской солью, крахмальные с последующим применением кератолитических мазей, фонофореза гидрокортизонового крема с добавлением аевита. Прогноз для жизни благоприятный, в отношении излечения — неопределенный [5, 22, 25].
Клинический случай
Пациентка А., 5 лет, больна около 4 лет. При неоднократном обращении к врачу устанавливались следующие диагнозы: атопический дерматит, псориаз, фолликулярный кератоз, ксероз, стрептодермия. Проводившееся лечение приносило временное улучшение (уменьшалась интенсивность клинических проявлений). Впервые обратились в филиал «Коломенский» ГБУ МНПЦДК ДЗМ в августе 2017 г. с жалобами на высыпания на коже ягодиц, конечностей без субъективных ощущений. Самостоятельно использовали топикрем и некоторые косметические средства с временным положительным результатом. Сопутствующие соматические заболевания не выявлены. Анамнез по дерматологической линии не отягощен; IgE 8,8 МЕ/мл. При люминесцентной диагностике в лучах лампы Вуда патологического свечения не выявлено, псориатическая триада не обнаружена; при исследовании материала на мицелий патогенного гриба — результат отрицательный; анализ кала и соскоба на гельминты/энтеробиоз — без патологии. Клинические параметры крови и мочи в пределах референсных значений.
Status localis: патологический процесс имеет хронический подостро воспалительный характер, локализован на коже разгибательной поверхности локтевых и коленных суставов, ягодиц (рис. 1−3).



Проведено лечение. Наружно назначена 2% салициловая мазь, топикрем, пимафукорт в течении 1-й недели. Отмечена положительная динамика в очагах поражения. В дальнейшем на фоне терапии, включающей топические кортикостероиды, эмоленты, кремы, содержащие салициловую кислоту, мочевину, патологический кожный процесс разрешился до состояния клинической ремиссии.
В условиях дневного стационара ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии» (филиал «Коломенский») проведено диагностическое патоморфологическое исследование: эпидермис с участками слоистого и компактного орто- и парагиперкератоза, чередующимися в вертикальном и горизонтальном направлениях единичными нейтрофилами в толще паракератотических масс, участками агранулеза, незначительным акантозом (рис. 4, 5).


Представленное наблюдение представляет несомненный клинический интерес в связи с редкостью и многообразием клинических проявлений наблюдаемого дерматоза.
Болезнь девержи код мкб
В ряде случаев развитие заболевания ассоциировано с инфекциями и злокачественными новообразованиями внутренних органов.К вероятным триггерным факторам заболевания относят стрептококковую инфекцию, цитомегаловирус, вирус Varicella zoster, ВИЧ. Имеются данные об ассоциации с раком почки, раком из клеток Меркеля, плоскоклеточным раком, аденокарциномой, раком печени, раком гортани.
Общепринятой классификации не существует.С учетом возраста начала заболевания, его клинического течения и прогноза выделяют следующие типы заболевания:
Возможно существование промежуточных типов, в связи с чем тип заболевания может быть определен не всегда.
Классический тип взрослых (I)
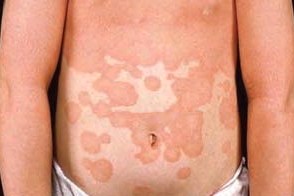
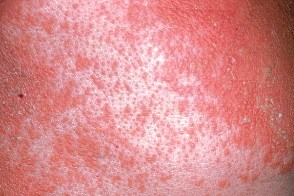 Обычно начинается с появления на коже лица, волосистой части головы и верхней половины тела эритематозных пятен. Затем в течение нескольких недель или месяцев высыпания распространяются на нижнюю часть тела. Появляются фолликулярные папулы и эритематозные бляшки с желтовато-оранжевым оттенком, которые сливаются на многих участках кожи туловища. В пределах распространенной эритемы обычно располагаются островки видимо здоровой кожи. Патогномоничный признак — фолликулярные конические роговые папулы с перифолликулярной эритемой и характерными роговыми шипиками (конусы Бенье), окружающие стержень волоса, наиболее выраженные на тыльной поверхности пальцев кистей. Обычно начинается с появления на коже лица, волосистой части головы и верхней половины тела эритематозных пятен. Затем в течение нескольких недель или месяцев высыпания распространяются на нижнюю часть тела. Появляются фолликулярные папулы и эритематозные бляшки с желтовато-оранжевым оттенком, которые сливаются на многих участках кожи туловища. В пределах распространенной эритемы обычно располагаются островки видимо здоровой кожи. Патогномоничный признак — фолликулярные конические роговые папулы с перифолликулярной эритемой и характерными роговыми шипиками (конусы Бенье), окружающие стержень волоса, наиболее выраженные на тыльной поверхности пальцев кистей. |
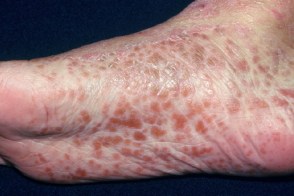
Ладонно-подошвенная кератодермия отличается заметным желтовато-оранжевым оттенком (восковидным), развивается в течение нескольких недель и сопровождается поражением ногтей, которое характеризуется их утолщением в связи с резко выраженным гиперкератозом ногтевого ложа, помутнением ногтевых пластинок, желтоватым оттенком их, как бы сдавлением с боков. Подногтевая роговая масса спаяна с ногтевой пластинкой, имеет пористый характер и напоминает сердцевину тростника. На ногтевых пластинках выражена продольная исчерченность. Надавливание на ноготь вызывает болезненность.
Этот тип заболевания характеризуется хорошим прогнозом. Несмотря на тяжесть заболевания, которая может сопровождаться нарушением трудоспособности, более чем у 80% больных в течение 3 лет наступает полная ремиссия.
Атипичный тип взрослых (II)
 Характеризуется длительным (до 20 и более лет) течением. Клинические проявления напоминают вульгарный ихтиоз. У пациентов может наблюдаться разрежение волос на волосистой части головы. Выражен ладонно-подошвенный гиперкератоз, который проявляется пластинчатым шелушением.Ихтиозиформное шелушение, участки эритемы, участки алопеции. Характеризуется длительным (до 20 и более лет) течением. Клинические проявления напоминают вульгарный ихтиоз. У пациентов может наблюдаться разрежение волос на волосистой части головы. Выражен ладонно-подошвенный гиперкератоз, который проявляется пластинчатым шелушением.Ихтиозиформное шелушение, участки эритемы, участки алопеции. |
Классический ювенильный тип (III)
 Сходен по клиническим проявлениям с классическим типом взрослых, от которого отличается только возрастом начала болезни и особенностями течения заболевания. Начинается обычно в возрасте от 5 до 10 лет. Первые высыпания у детей, как правило, локализуются на нижней части тела и затем распространяются вверх. Течение заболевания у детей более благоприятно, чем у взрослых, так как спонтанное разрешение высыпаний наблюдается в течение 1 года после начала заболевания. Описаны семейные случаи III типа. Сходен по клиническим проявлениям с классическим типом взрослых, от которого отличается только возрастом начала болезни и особенностями течения заболевания. Начинается обычно в возрасте от 5 до 10 лет. Первые высыпания у детей, как правило, локализуются на нижней части тела и затем распространяются вверх. Течение заболевания у детей более благоприятно, чем у взрослых, так как спонтанное разрешение высыпаний наблюдается в течение 1 года после начала заболевания. Описаны семейные случаи III типа. |
Ограниченный ювенильный тип (IV)
Атипичный ювенильный тип (V)
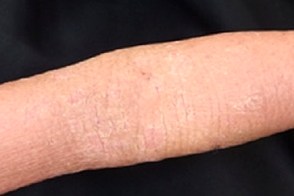
ВИЧ-ассоциированный тип (VI)
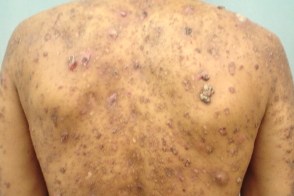 Отличается разнообразием клинических проявлений и более неблагоприятным прогнозом по сравнению с I типом и может быть первым проявлением ВИЧ-инфекции.Обычно он начинается с появления симметрично располагающихся на разгибательных поверхностях конечностей эритематозных шелушащихся фолликулярных папул. У больных ВИЧ-ассоциированным типом типичным проявлением являются выраженные фолликулярные роговые пробки с формированием шипиков, которые реже встречаются при классическом I типе. Выраженность поражения ладоней, подошв и ногтей варьирует в широких пределах, но может отсутствовать. Частым проявлением заболевания является эритродермия, но на ее фоне также встречаются островки непораженной кожи. В отличие от классического I типа заболевания роговые пробки и шипики не склонны к регрессу. ВИЧ-ассоциированный тип может протекать на фоне конглобатных угрей, гидраденита и шиповатого лишая.Такие клинические проявления называют ВИЧ-ассоциированным фолликулярным синдромом. Отличается разнообразием клинических проявлений и более неблагоприятным прогнозом по сравнению с I типом и может быть первым проявлением ВИЧ-инфекции.Обычно он начинается с появления симметрично располагающихся на разгибательных поверхностях конечностей эритематозных шелушащихся фолликулярных папул. У больных ВИЧ-ассоциированным типом типичным проявлением являются выраженные фолликулярные роговые пробки с формированием шипиков, которые реже встречаются при классическом I типе. Выраженность поражения ладоней, подошв и ногтей варьирует в широких пределах, но может отсутствовать. Частым проявлением заболевания является эритродермия, но на ее фоне также встречаются островки непораженной кожи. В отличие от классического I типа заболевания роговые пробки и шипики не склонны к регрессу. ВИЧ-ассоциированный тип может протекать на фоне конглобатных угрей, гидраденита и шиповатого лишая.Такие клинические проявления называют ВИЧ-ассоциированным фолликулярным синдромом. |
Эритродермический тип
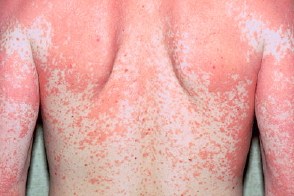
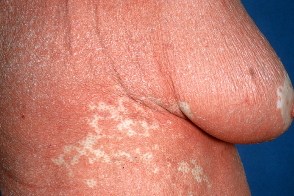 В отдельных случаях при остром развитии болезни Девержи или при раздражающей терапии может развиться эритродермия с оранжево-красным («лососевым») оттенком пораженного кожного покрова. При этом характерно сохранение хотя бы небольших островков непораженной кожи. Эритродермии часто сопутствуют эктропион и лимфаденопатии. В отдельных случаях при остром развитии болезни Девержи или при раздражающей терапии может развиться эритродермия с оранжево-красным («лососевым») оттенком пораженного кожного покрова. При этом характерно сохранение хотя бы небольших островков непораженной кожи. Эритродермии часто сопутствуют эктропион и лимфаденопатии. |
Диагноз основывается на клинических проявлениях заболевания и результатах гистологического исследования биоптата пораженной кожи больного.
Основные клинические симптомы
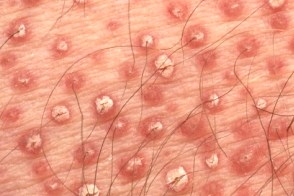 |  |  |
| фолликулярный гиперкератоз | островки здоровой кожи | оранжевые ладони |
 |  |  |
| кератодермические «сандали» | конусы Бенье | эктропион |
 |  | |
| изменение ногтей | феномен Кебнера |
Гистологические признаки
Характерным патологическим признаком красного волосяного лишая является фолликулярный гиперкератоз.Волосяные фолликулы расширены, присутствуют роговые пробки.В эпидермисе наблюдается умеренно выраженный неравномерный акантоз с ортокератозом и паракератозом при сохраненном зернистом слое Отмечается также вакуольная дегенерация базальных клеток. В верхней части дермы присутствует поверхностный периваскулярный и перифолликулярный инфильтрат.
Общие замечания по терапии
Проводится системная и наружная терапия больных.Заболевание часто резистентно к проводимой терапии, однако возможно развитие спонтанных ремиссий.
Системная терапия взрослых
При непереносимости изотретиноина и метотрексата:
Системная терапия детей
В тяжелых случаях, резистентных к терапии
Наружная терапия
Топическая терапия проводится в сочетании с системной терапией для уменьшения частоты развития и выраженности нежелательных явлений последней.
На очаги поражения наносятся:
При ограниченных высыпаниях:
При распространенных высыпаниях:
Особые ситуации
Больные ВИЧ-ассоциированным типом (VI) направляются к врачу-инфекционисту для проведения антиретровирусной терапии.
Тактика при отсутствии эффекта от лечения
При тяжелом течении, резистентном к терапии, для лечения взрослых больных используют биологические препараты:
Для выявления заболеваний и состояний, являющихся противопоказаниями к проведению системной терапии, перед началом лечения и для выявления нежелательных явлений, ассоциированных с проводимой терапией, во время лечения проводится обследование больных.
Изотретиноин
Ацитретин
Циклоспорин
Азатиоприн
Метотрексат
Биологическая терапия препаратами инфликсимаб, этанерцепт, адалимумаб
Перед началом биологической терапии препаратами инфликсимаб, этанерцепт, адалимумаб необходимо проведение следующих исследований:
Биологическая терапия не рекомендуется во время беременности. В связи с этим перед началом биологической терапии женщинам детородного возраста необходимо получить отрицательный результат теста на беременность. При проведении биологической терапии и по меньшей мере 6 месяцев после ее окончания женщины детородного возраста должны использовать надежные методы контрацепции.
В процессе биологической терапии проводятся мониторинг нежелательных явлений и контроль лабораторных показателей:
Имеются противопоказания.Проконсультируйтесь с врачом
