болезнь галлервордена шпатца код по мкб
Болезнь Галлервордена-Шпатца
Рубрика МКБ-10: G23.0
Содержание
Определение и общие сведения [ править ]
Синонимы: болезнь Галлервордена-Шпатца
Распространенность оценивается в 1-2 /1000000. Наследуется аутосомно-рецессивно.
Этиология и патогенез [ править ]
Вызывается мутациями гена PANK2 (20p13-p12.3).
Клинические проявления [ править ]
Классическая форма пантотенаткиназа-ассоциированной нейродегенерации (75% случаев) характеризуется ранним началом, как правило, до шести лет и быстрым прогрессированием. Атипичная форма (25% случаев) имеет позднее начало, от 13 до 14 лет, и более медленное прогрессирование. При классическом варианте синдрома, пациенты обращаются с нарушениями походки и частыми падениями, которые обусловлены дистонией, ригидностью, нарушениями равновесия и спастичностью, обычно они теряют способность самостоятельно передвигаться через 10-15 лет после начала заболевания. Эпизоды быстрого прогрессирования заболевания могут включать в себя status dystonicus, перемежаются с более длительными периодами относительной стабильности. У пациентов наблюдается задержка развития, в первую очередь двигательная. Часто развивается пигментная дегенерация сетчатки и дизартрия. Позже присоединются общие нарушения, которые включают дисфагию, желудочно-пищеводный рефлюкс, хронический запор, аспирационную пневмонию и недоедание. При атипичном варианте болезни Галлервордена-Шпатца пациенты обращаются с затрудненной речью, мягкими нарушениями походки, рядом психиатрических симптомов, которые могут включать в себя депрессию, эмоциональную лабильность, импульсивность или вспышки насилия, пигментной дегенерацией сетчатки (реже, чем при классической форме) и вербальным и двигательным туреттизмом. Потеря подвижности происходит в течение 15-40 лет от начала заболевания. HARP синдром (гиперпребатилопопротеинемия, акантоцитоз и пигментный ретинит) также относится к спектру пантотенаткиназа-ассоциированной нейродегенерации.
Болезнь Галлервордена-Шпатца: Диагностика [ править ]
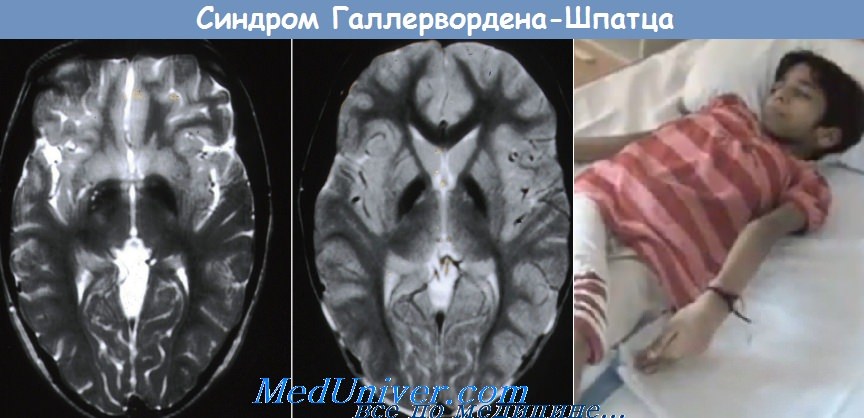
Болезнь Галлервордена-Шпатца обычно подозревают при обнаружении на МРТ классического симптома «глаз тигра», гиперинтенсивности в центральной области, окруженной обоком гипоинтенсивности на корональных или поперечных Т2-взвешенных изображениях бледного шара. Генетический анализ необходим для подтверждения диагноза.
Пренатальная диагностика возможна, если обе болезнетворные мутации были выявлены у заболевшего члена семьи.
Дифференциальный диагноз [ править ]
Дифференциальный диагноз включает болезнь Вильсона и другие виды нейродегенерации с накоплением железа, которые могут быть дифференцированы благодаря МРТ и генетическому тестированию.
Болезнь Галлервордена-Шпатца: Лечение [ править ]
Лечение направлено на облегчение симптомов, используют баклофен (перорально или с помощью интратекального насоса), тригексифенидил для снижениия дистонии и спастичности, ботулинический токсин в случаях, когда можно повысить качество жизни путем инъекций на ограниченных участках тела. Пациенты обычно не реагируют на применение леводопы. Глубокая стимуляция мозга может облегчить течение некоторых симптомов. Диета, кормление через гастростому и удаление зубов (в случаях с тяжелой оробукколингвальной дистонии) также могут потребоваться пациентам с пантотенаткиназа-ассоциированной нейродегенерацией.
Болезнь Галлервордена-Шпатца является прогрессирующим заболевание, потерянные навыки, как правило, не восстанавливаются. Скорость прогрессирования коррелирует с возрастом начала заболеевания. Продолжительность жизни разнится, но часто наступает преждевременно.
Профилактика [ править ]
Прочее [ править ]
Детская нейроаксональная дистрофия
Синонимы: инфантильная нейроаксональная дистрофия, болезнь Зейтельбергера (Seitelberger)
Определение и общие сведения
Детская нейроаксональная дистрофия является одним из видов нейродегенерации с накоплением железа в мозге, характеризуется задержкой и регрессом психомоторного развития с признаками вовлечения симметричного пирамидного тракта и спастической тетраплегии. Выделяют классическую и атипичную форму детской нейроаксональной дистрофии.
Распространенность неизвестна, более 150 случаев было описано, большинство из которых являются классическим вариантом детской нейроаксональной дистрофией.
Этиология и патогенез
Детская нейроаксональная дистрофия вызывается мутациями гена PLA2G6 (22q13.1). Мутации изменяют метаболизм фосфолипидов и часто приводят к патологическому накопление железа в базальных ганглиях.
Классическая форма обычно манифестирует в возрасте от шести месяцев до трех лет задержкой и регрессом психомоторного развития, поздним началом ходьбы или нарушением походки. Характеризуется ранней стволовой гипотонией прогрессирующей в тетрапарез (как правило, спастический, но может быть арефелекторный) и слабоумием. Также наблюдаются косоглазие, маятниковый нистагм, несогласованные движения глаз, атрофия зрительного нерва и отсутствии зрения. Редко возникают судороги.
Манифестация атипичной формы детской нейроаксональной дистрофии, как правило, происходит в раннем детстве, но может возникать в подростковом возрасте, развитие ее протекает более медленно. Наблюдаются задержка речи и нейроповеденческие нарушения, в виде импульсивности, плохой концентрации внимания и эмоциональной лабильности. Тетрапарез возникает поздно и ему не обязательно предшествует клиника стволовой гипотонии, пациенты, как правило, демонстрируют прогрессирующую дистонию и дизартрию. Атрофия зрительного нерва, нистагм и судороги соответствуют картине классической формы заболевания.
У большинства пациентов с обеими формами болезни Зительбергера развивается мозжечковая атрофия, заметная на МРТ уже в относительно раннем возрасте. Это, плюс высокое содержание железа в головном мозге или атрофия зрительного нерва, предполагает диагноз. Генетическое тестирование его подтверждает.
Дифференциальный диагноз включает инфантильный нейрональный цероидный липофусциноз, атаксию-телеангиэктазию и наследственную атаксию (мозжечковая атрофия обычно проявляется позже у этих расстройств), пантотенаткиназа-ассоциированную нейродегенерацию (характерный «глаз тигра» знак не наблюдается при младенческой нейроаксональной дистрофии), инфантильный GM2 ганглиозидоз, болезнь Нимана-Пика типа C, аутизм и болезнь Менкеса.
Лечение паллиативное и включает в себя терапию спастичности и судорог, баклофен внутрь или интратекально при значительной дистонии, физиотерапевтическое лечение, кормление через желудочный зонд и трахеостомию для предотвращения аспирационной пневмонии. Хелатотерапия препаратами железа настоящее время не рекомендуется.
Прогрессирование классической детской нейроаксональной дистрофии происходит, как правило, быстро и многие дети никогда не научаются ходить. Тяжелая спастичность, прогрессивное снижение когнитивных функций и нарушение зрения может привести в развитию вегетативного состояния у ребенка. Многие пациенты не доживают до 10 лет, но некоторые доживают до подросткового возраста и старше. Продолжительность жизни при атипичной форме как правило выше.
Болезнь галлервордена шпатца код по мкб
Точная причина болезни Вильсона неизвестна. Основной механизм его развития связывают с уменьшением экскреции меди с желчью, что частично обусловлено дефектом лизосом гепатоцитов. Первые проявления заболевания у детей до 10 лет связаны с острой или подострой печеночной недостаточностью, которая часто ошибочно диагностируется как инфекционный гепатит. Неврологические проявления болезни Вильсона редко возникают до 10 лет, первым симптомом часто служит прогрессирующая дистония.
Затем появляется тремор в конечностях. Вначале он односторонний, но в конечном итоге становится грубым, генерализованным и приводит к нарушению двигательной активности пациента (так называемый порхающий тремор). Симптомы прогрессирующего поражения базальных ганглиев включают слюнотечение, насильственную улыбку, вызванную ретракцией верхней губы, дизартрию, Дисфонию, ригидность, контрактуры, дистонию и хореоатетоз. Кольцо Кайзера-Флейшера, которое лучше всего определяется при обследовании Щелевой лампой, считается патогмоничным симптомом в результате отложения меди в десцемето-Вой оболочке.
В отсутствие лечения развивается деменция, пациенты утрачивают способность к самостоятельному передвижению (прикованы к постели), через несколько лет после дебюта заболевания развивается кома с летальным исходом. На МРТ и КТ в развернутой стадии заболевания Расширение желудочков, атрофия вещества мозга, поражение таламуса и базальных ганглиев.
Болезнь Галлервордена-Шпатца
Болезнь Галлервордена-Шпатца — редкое дегенеративное заболевание с аутосомно-рецессивным типом наследования. Ген картирован на хромосоме 20 в локусе 20р13. Заболевание обычно начинается в детском возрасте и характеризуется прогрессирующей мышечной дистонией, ригидностью и хореоатетозом. Спастичность, положительный симптом Бабинского, дизартрия и признаки деменции появляются в подростковом возрасте; заболевание обычно заканчивается летальным исходом в молодом возрасте. На МРТ поражение бледного шара, включая зону пониженной интенсивности сигнала в Т2-взвешенных изображениях (соответствует зоне накопления железосодержащих пигментов) и область повышенной интенсивности сигнала в переднемедиальной области (соответствует зоне вакуолизации) — характерный симптом «глаз тигра».
Патоморфологическое исследование определяет избыточное накопление железосодержащих пигментов в области бледного шара и черного вещества.
В последнее десятилетие достигнуты значительные успехи в лечении дистонии. У детей с генерализованной дистонией, в том числе у пациентов с нарушением глотания, терапевтический эффект может быть получен при применении больших доз тригексифенидила (артан). Начальная доза составляет 2 мг/сут с дальнейшим медленным повышением до 60-80 мг/сут или до появления неблагоприятных побочных эффектов (задержка мочи, спутанность сознания или нечеткость зрения). К дополнительным препаратам, эффективным в лечении дистонии, относятся карбамазепин, леводопа, бромокриптин и диазепам.
При сегментарной дистонии, например при спастической кривошее (тортиколис), часто эффективны инъекции ботулотоксина. Интратекальное введение баклофена через имплантируемый инфузионный насос может быть эффективно у некоторых пациентов. Стереотаксические операции и электростимуляция таламуса и бледного шара с помощью введения глубоких электродов также вызывают хороший эффект у детей с тяжелой дистонией.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Галлервордена-Шпатца болезнь
OMIM 234200
Наша команда профессионалов ответит на ваши вопросы
Болезнь Галлервордена-Шпатца (нейродегенеративное заболевание с аккумуляцией железа в мозге, neurodegeneration with brain iron accumulation-1, NBIA1)
– редкое наследственное нейродегенеративное заболевание, при котором преимущественно поражаются базальные ганглии. Наследование аутосомно-рецессивное. Симптомы сильно варьируют от пациента к пациенту.
При неврологическом обследовании обращают на себя вниманиеследующие симптомы: мышечная ригидность, слабость, насильственные движения, неестественная поза и тремор.
Специфического лечения для болезни Галлервордена-Шпатца нет. Лечение симптоматическое и поддерживающие. Показано положительное влияние витаминов: пантотеновой кислоты, коэнзим Q и другие антиоксиданты.
В Центре Молекулярной Генетики проводится прямая ДНК-диагностика болезни Галлервордена-Шпатца, основанная на поиске мутаций во всей кодирующей области гена PANK2. Также возможно проведение секвенирования кодирующей последовательности только экзона 6 гена PANK2, в котором описаны 2 частые мутации G411R и T418M, на долю которых приходится 33% от общего числа поврежденных хромосом при данном заболевании.
Кроме того, для сходных клинических состояний проводится поиск мутаций в 15 генах, продукты которых ответственны за обмен меди и железа.
Болезнь галлервордена шпатца код по мкб
кафедра нервных болезней Московской медицинской академии им. И.М. Сеченова
Cвязанные с нацизмом эпонимы в нейронауках
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. 2017;117(2): 174-177
Дамулин И. В. Cвязанные с нацизмом эпонимы в нейронауках. Журнал неврологии и психиатрии им. С.С. Корсакова. 2017;117(2):174-177. https://doi.org/10.17116/jnevro201711721174-177
кафедра нервных болезней Московской медицинской академии им. И.М. Сеченова
В статье рассматриваются эпонимические названия заболеваний ЦНС, происхождение которых связано с врачами, активно сотрудничавшими с нацистами в годы Второй мировой войны. Приведены данные о деятельности во время нацистского режима специалистов в области нейронаук, не соответствовавшей этическим нормам врача и ученого. Предлагается исключить ряд эпонимических терминов, связанных с именами врачей, бывших нацистами или активно сотрудничавших с ними.
кафедра нервных болезней Московской медицинской академии им. И.М. Сеченова
Эпонимы в медицине — это обозначение заболеваний, синдромов, симптомов и рефлексов, названных в честь их первооткрывателя (ей). Эпонимические названия довольно широко используются в медицине — с их помощью легче дать описание того или иного клинического явления. Они, безусловно, лучше помогают специалистам понять друг друга. В педагогическом процессе их применение делает более легким усвоение материала, облегчая запоминание.
В некоторых странах эпонимические названия в медицинской практике используются очень широко, а в других — их применение довольно ограничено. История эпонимических названий в медицине не проста, бывали случаи, когда первоначальное название претерпевало изменения или совсем исчезало из медицинского лексикона.
В принципе, использовать или нет эпонимы — дело вкуса, за одним исключением — если они не затрагивают вопросы этики [1]. Так, когда использование того или иного эпонимического названия заболевания или синдрома связано с нарушением этических норм первооткрывателем, его применение представляется аморальным, поэтому эпоним следует вычеркнуть из практической деятельности и медицинской литературы [1]. Это в первую очередь относится к лицам, чья научная деятельность носила особенно жестокий характер, либо они сами участвовали в преступлениях против человечности. Причем не имеет значения, было ли эпонимическое название дано ДО совершения соответствующих преступлений [1].
К сожалению, до наших дней в медицинской практике остаются эпонимические названия в честь людей, участвовавших в преступлениях нацистов. В литературе в связи с этим закономерно ставится вопрос о необходимости их удаления из лексикона врача [1—6].
Сказанное выше тем не менее не означает полного отказа от эпонимов. Их необходимо использовать, особенно с целью увековечивания памяти активно боровшихся с нацизмом или безвинно погибших людей, вина которых заключалась лишь в том, что они просто жили в то непростое время.
До Второй мировой войны немецкая медицина по праву считалась одной из самых развитых в мире [2]. Одних только Нобелевских лауреатов к 1939 г. в Германии насчитывалось 9 человек [3]. Как же произошло, что именно специалисты в области нейронаук участвовали, нередко с энтузиазмом, в бесчеловечных нацистских проектах? Причин для этого много: кто-то хотел быстрого карьерного роста, кто-то — добиться признания научного сообщества, кто-то — получить дополнительное субсидирование, но основная из них — вседозволенность, позволявшая «во благо государства» заниматься «чистой наукой». В связи с этим весьма символично выглядит тот факт, что среди немецких врачей был самый высокий процент (45%) членов нацисткой партии и СА (штурмовые отряды нацисткой партии) — 26% [4], а среди членов СС врачей было в 7 раз больше, чем в общем населении — соответственно 7% и менее 1% [4, 5]. Причем нередко после Второй мировой войны эти люди оставались безнаказанными [6]. Так, из по меньшей мере 350 участвовавших в бесчеловечных экспериментах немецких врачей Нюрнбергский трибунал в 1946—1947 гг. привлек к ответственности лишь 23 [3].
В медицине до сих пор активно используются некоторые эпонимические названия, происхождение которых связано с немецкими врачами, бывшими нацистами или активно с ними сотрудничавшими. Остановимся на некоторых из них.
Болезнь Галлервордена—Шпатца
В 1921 г. Ю. Галлерворден совместно с Х. Шпатцем показали, что избыточное отложение железа в области бледного шара и ретикулярной части черного вещества вызывает развитие мышечной ригидности (пантотенаткиназасвязанная нейродегенерация).
В основу описания этой болезни были положены наблюдения 5 сестер из одной семьи, в которой было 12 детей; 3 ребенка умерли в детском возрасте, а 4 — были клинически здоровы. У остальных 5 сестер в возрасте 7—9 лет манифестировало заболевание, проявившееся нарушениями ходьбы с мышечной ригидностью в ногах, деформацией стоп и дистонией. Прогрессирование болезни проявлялось интеллектуальным снижением и дизартрией; в 2 случаях развилась атрофия мышц нижних конечностей и в 1 — кортикоспинальная симптоматика, в 1 случае развились хореоатетоз и нарушения глотания; характерной была гиперпигментация кожных покровов. Летальный исход во всех случаях заболевания наступил в возрасте 16—27 лет.
Наблюдавший при жизни пациенток Ю. Галлерворден уехал в Мюнхен, взяв с собой головной мозг одной из умерших девочек (цит. по [7]). Там он и встретил Х. Шпатца, совместно с которым было сделано описание болезни и под эпонимическим названием «болезнь Галлервордена—Шпатца» это заболевание остается до сих пор [1, 7], хотя в редких случаях используется название «болезнь Марты—Альмы» — по именам сестер, головной мозг которых был исследован [7].
Остановимся теперь более подробно на описавших болезнь специалистах.
Он являлся одним из врачей, активно сотрудничавших с нацистами [2, 8]. Сам он признавал, что образцы головного мозга, которые изучались им в период нахождения нацистов у власти в Германии, были взяты у жертв эвтаназии [1, 2, 7]. Есть данные [1], что он участвовал в убийстве более чем 60 детей и подростков в Бранденбурге 28 октября 1940 г. и даже рапортовал, что лично выделял головной мозг у жертв эвтаназии. Существуют также свидетельства [2, 8] того, что Галлерворден лично осматривал живых людей, выбирая среди них тех, кто должен был умереть. Известна сказанная им после войны полная цинизма фраза: «Главное, я получал препараты головного мозга. А откуда они и как они попадают ко мне — это не мое дело» [1]. Коллекция Галлервордена состояла из 697 образцов головного мозга, полученных им самим, и 2097 — которые он собрал в различных центрах, где проводилась программа эвтаназии [3]. В 12 работах, опубликованных Ю. Галлерворденом уже после Второй мировой войны, применялись данные, полученные при использовании этих коллекций [2, 7]. В 1948 г. он продолжил работу в должности руководителя отделения нейроморфологии в Институте им. Макса Планка и, более того, стал председателем Германского общества нейроморфологов и был им вплоть до отставки [2, 7].
Следует заметить, что под давлением общественности в послевоенное время ряд немецких университетов, включая престижный Институт по исследованию головного мозга им. Макса Планка, удалил все останки жертв нацистов из своих коллекций (включая и «коллекцию» жертв эвтаназии Ю. Галлервордена), кремировав их [4].
Хьюго Шпатц (Hugo Spatz, 1888—1969 гг.) — известный немецкий психиатр. В 1937 г. он был назначен директором Института по изучению мозга им. Кайзера Вильгельма в Берлине, сменив уволенного с этой должности нацистами О. Фогта [1]. Вместе с Галлерворденом Шпатц участвовал в выполнении «высокопродуктивного научного исследования», основанного на убийствах детей в рамках проекта эвтаназии [1, 2]. Под руководством Шпатца указанный институт работал в тесном контакте с институтом в Бранденбурге—Гордене, откуда получал сотни препаратов головного мозга психически больных людей [1]. Ближе к концу войны он перевез большую часть своей «патоморфологической коллекции» в Мюнхен [1]. После войны Х. Шпатц был арестован американской военной полицией именно как директор Института по изучению мозга им. Кайзера Вильгельма. Однако он никогда не находился в заключении и даже был приглашен на работу в американский Аэромедицинский центр в Гейдельберге, где продолжал исследования [1]. Позднее, несмотря на преступления, ему была предложена работа в физиологической лаборатории в Институте в Гессене, где им были проведены исследования гипоталамуса и шишковидной железы. В дальнейшем он перешел в Институт им. Макса Планка, где продолжил исследования головного мозга приматов [1].
Учитывая изложенное выше, предлагается термин «болезнь Галлервордена—Шпатца» в научной и практической деятельности врачей не использовать и вместо него применять термины «болезнь Марты—Альмы», «нейродегенерация с накоплением в головном мозге железа» либо «нейроаксональная дистрофия».
Синдром Ван Богарта—Шерера—Эпштейна
В 1937 г. Людо ван Богарт (L. Van Bogaert), Ганс Иоахим Шерер (H. Scherer) и Эмиль Эпштейн (E. Epstein) описали 2 пациентов с генерализованным холестеринозом легких, сухожилий и ЦНС. Заболевание проявлялось диффузным поражением преимущественно ЦНС в виде задержки психического развития, поведенческих расстройств, деменции, пирамидной симптоматики (вплоть до выраженного пара- или тетрапареза), мозжечковой атаксии, бульбарных нарушений, эпилептических приступов в сочетании с ксантомой сухожилий (особенно ахиллово сухожилие) и ювенильной катарактой [9—11]. Спустя 30 лет был выявлен приводящий к накоплению холестерина дефект синтеза желчных кислот, а в дальнейшем — и генетический дефект этого редкого аутосомно-рецессивного заболевания [12].
Из трех описавших болезнь авторов с нацистами был связан Г.И. Шерер.
Ганс Иоахим Шерер (Hans Joachim Scherer, 1906—1945 гг.) — немецкий врач и нейроморфолог, известный работами в области морфологии и биологии злокачественных глиом [1, 3]. Однако мало кто знает об участии Г.И. Шерера в нацистском проекте эвтаназии [1, 2]. Во время Второй мировой войны он работал в Неврологическом институте в Бреслау (Силезия). Именно там Г.И. Шерер был непосредственно вовлечен в патоморфологический анализ около 300 препаратов головного мозга польских и немецких детей, подвергшихся программе эвтаназии в детской психиатрической клинике около Лобена [2, 3]. Причем делал он это не по принуждению, а добровольно, будучи одним из активных участников этой бесчеловечной программы [1].
Предлагается в научной и практической деятельности вместо термина «синдром Ван Богарта—Шерера—Эпштейна» использовать уже достаточно широко применяющийся термин «церебротендинозный ксантоматоз» [1—3].
Болезнь Шольца—Бильшовского—Хеннеберга
Виллибальд Оскар Шольц (Willibald Oscar Scholz, 1889—1971 гг.) в 1925 г. описал 3 детей с прогрессирующей лейкодистрофией, клинические и патоморфологические данные которых были сходны с метахроматической лейкодистрофией (в силу методических трудностей метахромазия тогда не была выявлена). Учитывая тесное сотрудничество Шольца с Бильшовским и Хеннебергом, одна из форм метахроматической дистрофии получила эпонимическое название «болезнь Шольца—Бильшовского—Хеннеберга» [3].
В.О. Шольц защитил диссертацию в Йене в 1914 г. и в дальнейшем работал главным специалистом в психиатрической и неврологической клинике в Лейпциге, затем — в Немецком исследовательском институте психиатрии в Мюнхене, а после смерти W. Spielmeyer стал директором этого института и был им вплоть до 1961 г. Этот институт активно участвовал в осуществлении «Программы Т4», и в нем было изучено не менее 194 образцов головного мозга жертв эвтаназии, а на основании полученных данных было опубликовано не менее 11 статей.
Предлагается термин «болезнь Шольца—Бильшовского—Хеннеберга» не использовать, а вместо него применять термин «болезнь Бильшовского—Хеннеберга».
Другие активно сотрудничавшие с нацистами врачи
Всего в Германии с 1933 г. было подвергнуто насильственной стерилизации около 400 000 человек [3]. Среди них 80—96% составляли лица с «врожденным слабоумием», шизофренией и врожденной эпилепсией [3]. Также в эту программу были включены пациенты с биполярным расстройством, болезнью Гентингтона, крупными мальформациями головного мозга, врожденной слепотой, врожденными выраженными нарушениями слуха, хроническим алкоголизмом, пресенильной и сенильной деменцией, энцефалитами, полиомиелитом, «резистентными к лечению параличами», рассеянным склерозом, болезнью Паркинсона [3]. Педиатры, психиатры и неврологи должны были в обязательном порядке сообщать о наличии таких больных в соответствующие органы, а все без исключения анатомические отделения в нацистской Германии использовали тела замученных нацистами людей [13].
После начала Второй мировой войны в сентябре 1939 г. нацистами был сделан вывод о «большей экономической выгоде» активной программы эвтаназии по сравнению со стерилизацией, поскольку первая позволяла освобождать места в госпиталях для раненых солдат [3]. В течение 1939—1941 гг. нацисты проводили как детскую программу эвтаназии, так и взрослую (программа «Action T4») [3]. В результате было умерщвлено более 70 тыс. взрослых и детей, преимущественно газом, голоданием или летальными инъекциями [3]. Несмотря на то что официально эта программа была прекращена после протестов родственников погибших и вмешательства католической церкви, неофициально она продолжалась вплоть до 1945 г., унеся жизни 275 тыс. человек [3].
Так, немецкий невролог Георг Шальденбранд (G. Schaltenbrand, 1897—1979 гг.), работая в университетском госпитале в Вюрцбурге, провел серию экспериментов на людях — без согласия их или их родственников — по изучению возможного вирусного патогенеза рассеянного склероза [3]. Он проводил внутрижелудочковое введение цереброспинальной жидкости от пациентов с достоверным рассеянным склерозом обезьянам, а затем от обезьян 45 психически больным людям (известно [3], что в 2 случаях это привело к летальному исходу).
Австрийский детский невролог Хейнрих Громм (H. Gross, 1915—2005 гг.) проводил эвтаназию в госпитале Spiegelgrund в Вене, где собрал большую коллекцию образцов головного мозга детей, подвергшихся эвтаназии [2, 3]. В дальнейшем он опубликовал серию статей на этом материале, в том числе в соавторстве с бывшим членом СС, неврологом и патоморфологом Францем Сейтельбергером (F. Seitelberger)[3]. Последний продолжал публиковаться с H. Gross даже в 80-е годы, когда стало известно о том, что последний является военным преступником [2]. При этом Ф. Сейтельбергер в 70-е годы был ректором Венского университета, заслуженным членом различных международных обществ и даже получал престижные научные награды [2].
То, что случилось в 30—40-е годы прошлого века, не является чисто немецкой особенностью. Мало кто знает, что активные последователи евгеники и эвтаназии были и в других странах. Так, ряд довольно известных врачей различных специальностей из разных стран, не являясь членами нацистской партии, поддерживали евгенику и эвтаназию и также оставили свой след в медицине в виде эпонимических названий. Среди них следует отметить французского педиатра Е.Ч. Аперта (E. Apert), швейцарского интерниста и кардиолога В. Хиса (W. His), англо-американского невролога, ирландца по происхождению, Р.Ф. Кеннеди (R. Kennedy) и американского генетика М.Т. Маклина (M. Macklin) [1, 14]. Вопрос о том, сохранять или нет эпонимические названия в этих случаях также весьма активно дискутируется [2].
Приведенные в настоящей статье материалы дают основание согласиться с высказываемыми в литературе предложениями изменить связанные с нацизмом эпонимы на другие, более простые и понятные названия заболеваний и синдромов [1]. Разумеется, их список можно продолжить, и здесь неоценимую помощь могли бы оказать врачи разных специальностей.
1 На этом посту до 1933 г. работал M. Bielschowsky, уволенный по «Закону о восстановлении профессиональной гражданской службы» (иными словами, закон о расовой чистоте).