болезнь лайма код мкб 10 у взрослых
Болезнь Лайма: симптомы и лечение, фото
Болезнь Лайма (Лайм-боррелиоз, клещевой боррелиоз) является инфекционным заболеванием, которое передается через укусы иксодовых клещей. У пациентов с болезнью Лайма поражаются различные органы и системы: кожа, нервная система, сердце, суставы. Ранняя диагностика и адекватная антибактериальная терапия в большинстве случаев обеспечивает полное выздоровление. Однако выявление болезни на поздних стадиях и неграмотное лечение грозит тем, что заболевание перейдет в трудноизлечимую хроническую форму.
Болезнь Лайма: возбудитель
Заражение болезнью Лайма происходит при присасывании к коже человека черноногих клещей и впрыскивании их слюны, содержащей боррелии, в ранку. Пик активности этих насекомых отмечается с апреля по май и с августа по сентябрь, чаще – в пасмурную и прохладную погоду.
Инкубационный период после укуса клеща и перед появлением начальных симптомов, напоминающих признаки гриппа, длится от пяти до десяти суток.
Мнение эксперта
Врач-невролог, кандидат медицинских наук
Клещевой боррелиоз, или болезнь Лайма — это одно из самых коварных заболеваний, переносимых при укусе насекомых, чаще всего развивается после укусов клещей. В группу риска попадают дети в возрастной категории до 14 лет, однако взрослые тоже не являются исключением. По данным Роспотребнадзора, Москва и Московская область входят в десятку лидеров по количеству населения, пострадавшего от укусов клещей.
Ни в коем случае нельзя выдергивать клеща, если он уже впился, рекомендуется немедленно обратиться к врачу. В нашей клинике вам окажут квалифицированную помощь и при необходимости отправят насекомое на анализ. После извлечения клеща вас отправят к инфекционисту или ревматологу для консультации и дальнейшего наблюдения.
Боррелиоз может протекать в разных клинических формах и с различной тяжестью. Некоторые пациенты совсем не жалуются на проявление каких-то симптомов, другие могут чувствовать:
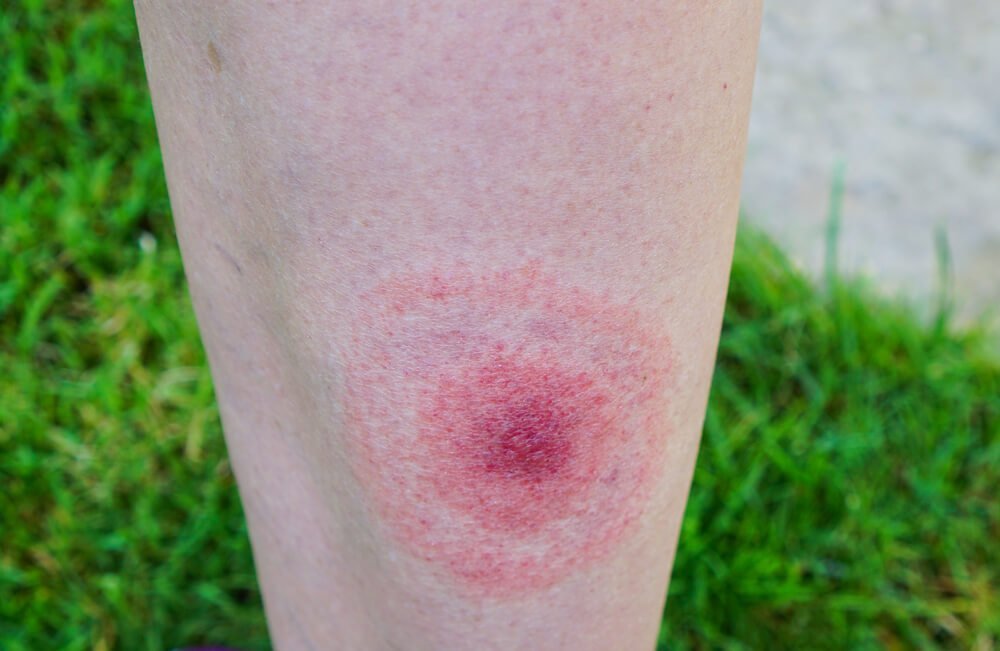
Непременный симптом поражения болезнью Лайма — радужное пятно, проявляющееся на коже. Обычно оно ярко-красное в центре, в месте укуса, с расходящимися кругами светлого и розоватого оттенков.
Основа лечения — противомикробные препараты. На каждой последующей стадии используются группы назначенных врачом средств, различающихся только дозировкой. Врачи проводят регулярный осмотр и диагностику, назначая симптоматическое лечение. Даже в том случае, если болезнь не перешла в хроническую стадию, нельзя прерывать назначенный курс терапии. Специалисты нашей клиники практикуют комплексный подход к лечению болезни Лайма.
Болезнь Лайма: что это такое, фото иксодовых клещей
Сначала в месте укуса иксодового клеща (фото этого насекомого можно найти в интернете) появляется сильная припухлость, затем пятно красного цвета, возможно развитие паралича лицевого нерва.
При несвоевременном обращении к врачу у больного могут развиться серьезные хронические заболевания, которые могут закончиться инвалидностью.
Для лечения болезни Лайма используются препараты антибактериального действия, на начальной стадии заболевания терапевтический курс длится от двух недель до одного месяца.
Болезнь Лайма: причины
Как было сказано выше, клещевой боррелиоз (болезнь Лайма) развивается после укуса иксодового клеща, в слюне которого содержатся боррелии. Боррелии являются очень мелкими микроорганизмами, длиной от 11 до 25 мкм, по своей форме напоминающими извитую спираль.
Естественный резервуар боррелий в природе – животные: лошади, козы, коровы, олени и грызуны. Иксодовые клещи представляют собой переносчиков, заражение которых происходит в процессе сосания крови инфицированного животного. Последующие поколения зараженных клещей также имеют в своем организме боррелии.
Клещевой боррелиоз больше всего распространен в северо-западных и центральных регионах России, Урала, Западной Сибири, Дальнего Востока, США и некоторых странах Европы.
Болезнь Лайма: заразна ли она?
После укуса клеща происходит проникновение возбудителя в кожу человека и дальнейшее его размножение в ней. Затем микроорганизмы распространяются в лимфоузлы, расположенные рядом с местом укуса. Спустя несколько суток боррелии попадают в кровоток и разносятся по всему организму, попадая сердце, нервную систему, суставы, мышцы. В иммунной системе начинается выработка антител против боррелий, однако даже при их высоких титрах полное уничтожение возбудителя не достигается.
Образовавшиеся вследствие болезни Лайма иммунные комплексы запускают аутоиммунный процесс (антитела начинают бороться с собственными тканями организма), что приводит к хроническому течению заболевания. При гибели возбудителя в организм выбрасываются токсические вещества, в результате чего состояние больного значительно ухудшается.
Больные, зараженные клещевым боррелиозом, не опасны для окружающих и не являются источником инфекции.
Болезнь Лайма: симптомы
Болезнь Лайма протекает в три стадии, каждая из которых имеет собственные симптомы.
Болезнь Лайма: симптомы и лечение на первой стадии
Для первой стадии развития болезни, которая длится 3-30 суток, характерно появление следующих симптомов:
У 5-10% больных болезнь Лайма на первой стадии сопровождается:
Болезнь Лайма: симптомы и лечение на второй стадии
Вторая стадия заболевания, длительность которой составляет один-три месяца, проявляется следующими симптомами:
Болезнь Лайма: симптомы и лечение на третьей стадии
На третьей стадии, которая начинается через полтора-два года после заражения, болезнь Лайма проявляется следующими симптомами:
Болезнь Лайма: симптомы и последствия хронической формы
При отсутствии лечения болезнь Лайма переходит в хроническую форму, для которой характерно рецидивирование процесса и постепенное волнообразное ухудшение состояния больного.
Хроническое течение заболевания может протекать с развитием ряда клинических синдромов:
Болезнь Лайма: диагностика
Основу диагностики болезни Лайма составляют клинические данные (наличие укуса клеща в анамнезе, кольцевидная эритема) и результаты лабораторных исследований.
Выявление боррелий у людей затруднено, они могут быть обнаружены в пораженных тканях и жидкостях организма: внешнем крае кольцевидной эритемы, участках кожи при атрофическом акродерматите или лимфоцитоме, крови и ликворе.
Кроме того, для уточнения диагноза целесообразно применение косвенных диагностических методов:
Болезнь Лайма: лечение
При выборе метода лечения, прежде всего, учитывается стадия заболевания. Прогноз лечения наиболее благоприятен на первой стадии клещевого боррелиоза.
Консервативная терапия может быть:
На первой стадии заболевания этиотропная терапия предполагает применение пероральных антибактериальных препаратов (Тетрациклина, Доксициклина, Амоксициллина, Цефуроксима и пр.). Длительность терапевтического курса составляет не менее 10-14 дней. Уменьшение дозировки или сокращение длительности применения может привести к выживанию некоторого количества боррелий и их дальнейшему размножению.
На второй стадии клещевого боррелиоза специалисты отдают предпочтение парентеральному применению антибактериальных препаратов для обеспечения губительной концентрации препарата в ликворе, крови, синовиальной жидкости (Пенициллина, Цефтриаксона и др.). Антибактериальную терапию продолжают от 14 до 21 дней.
Для лечения болезни Лайма, обнаруженной на третьей стадии развития, применяются антибиотики пенициллинового ряда (Пенициллин, Экстенциллин и пр.). Длительность курса терапии составляет не менее 28 суток.
Симптоматическая и патогенетическая терапия клещевого боррелиоза предполагает применение препаратов жаропонижающего, дезинтоксикационного, противовоспалительного, антигистаминного, общеукрепляющего действия, а также препаратов для лечения сердца и витаминных комплексов. При выборе терапевтического средства учитывают клиническую форму и стадию заболевания.
Болезнь Лайма: последствия
Выявление заболевания на первой стадии и проведение адекватного лечения в большинстве случаев обеспечивает полное избавление от болезни. У 85-90% больных с клещевым боррелиозом, выявленным на второй стадии, также наступает полное выздоровление.
Поздняя диагностика, неполный курс лечения, дефекты иммунного ответа грозят переходом заболевания в третью стадию либо хроническую форму, что значительно затрудняет полное восстановление больного даже при условии проведения повторной полноценной антибактериальной, патогенетической и симптоматической терапии.
Несмотря на возможное улучшение состояния больного, остается ряд функциональных нарушений, которые могут привести к его инвалидизации. К ним относят:
В редких случаях у больных с запущенной стадией болезни Лайма может значительно улучшиться состояние и наступить восстановление.
Ввиду того, что для подтверждения диагноза требуется применение лабораторных методов, при первых симптомах болезни или после любого укуса клеща в профилактических целях необходимо обратиться за медицинской помощью.
Диагностику любых заболеваний, в том числе болезни Лайма, можно пройти в ведущем медицинском центре Москвы – Юсуповской больнице. Благодаря новейшему оборудованию клиники и применению современных методов исследований нашим специалистам удается получить максимально точные результаты диагностики. При выявлении клещевого боррелиоза на ранней стадии врачи высшей категории Юсуповской больницы подбирают для каждого больного эффективную схему антибактериальной терапии с использованием препаратов последнего поколения, что обеспечивает быстрое выздоровление пациента и предупреждает переход заболевания в хроническую форму с необратимыми функциональными нарушениями.
Болезнь Лайма: особенности клещевого боррелиоза
Никакое другое инфекционное заболевание не вызывает столько вопросов, как клещевой боррелиоз. Причинами этому являются многообразие клинической картины заболевания, различные мнения специалистов относительно диагностики и лечения данного заболевания и низкая информированность населения о данном заболевании. В данном обзоре мы постараемся предоставить наиболее объективную информацию о данном заболевании, насколько это возможно в настоящее время. Этот обзор основан, в основном, на данных Европейских экспертов (EUCALB).
Что такое боррелиоз (болезнь Лайма)
Возбудители
Эпидемиология
Риск заболеть боррелиозом после укуса клеща значительно выше, чем клещевым энцефалитом. Природные очаги клещевого боррелиоза совпадают с ареалом иксодовых клещей. Заболеваемость боррелиозом имеет сезонный характер и совпадает с активностью клещей. Первых пациентов с укусами клещей обычно регистрируют уже в марте-апреле. Последних, при наличии теплой погоды, регистрируют даже в октябре. Пик активности приходится на май-июнь. Процент инфицированных боррелиозом клещей отличается в разных регионах. Клещ одновременно может быть инфицирован боррелиями, вирусом клещевого энцефалита и другими возбудителями. Поэтому возможно развитие микст-инфекции.
Передача инфекции осуществляется трансмиссивным путем при укусе клеща (инокуляция), хотя не исключается возможность инфицирования и при попадании фекалий клеща на кожу, с последующим их втиранием при расчесах (контаминация). В случае разрыва клеща, при неправильном удалении? возбудитель может попасть в рану. Обсуждается алиментарный путь заражения при употреблении сырого козьего или коровьего молока.
Патогенез
На поздних сроках заболевания боррелии, играя роль пускового механизма, провоцируют развитие иммунопатологических процессов, имеющих большое значение для патогенеза нейроборрелиоза и хронических артритов. Среди подобного рода больных наиболее часто встречаются лица с генотипом HLA-DR2 и HLA-DR4. Уже на ранних сроках заболевания происходит выработка специфических антител, титр которых нарастает в динамике заболевания. Иммунный ответ наиболее выражен на поздних сроках, особенно при поражении суставов. При эффективной терапии и выздоровлении происходит нормализация уровня антител. Длительное их сохранение или появление в высоких титрах на поздних сроках свидетельствует о персистенции возбудителя даже при отсутствии клинических проявлений.
Боррелиозная инфекция
Стадия 1. Ранняя локальная инфекция
Характеризуется развитием на месте внедрения возбудителя первичного аффекта в виде хронической мигрирующей эритемы Афцелиуса-Липшютца, представляющей собой одиночное (иногда несколько) округлое красное пятно на месте укуса, которое в течение нескольких недель, постепенно центробежно разрастаясь, достигает 15-20 см и более в диаметре.
Стадия 2. Ранний диссеминированный боррелиоз
Для 2-й стадии заболевания, обусловленной лимфогенной и гематогенной диссеминацией возбудителя и развивающейся со 2-й по 21-ю неделю болезни (чаще на 4-5-й неделе), характерны поражения нервной системы (серозный менингит, неврит черепномозговых нервов, радикулоневрит), сердечно-сосудистой системы (миокардит, перикардит, нарушений проводимости (особенно атриовентрикулярной блокады). Нередко возникает гриппоподобный синдром (головная боль, лихорадка, слабость, миалгии). Поражения кожи на этой стадии могут носить характер вторичных кольцевидных элементов диаметром 1-5 см, эритематозной сыпи на ладонях по типу капилляритов, уртикарных высыпаний, а также доброкачественной лимфоцитомы кожи Шпиглера.
Стадия 3. Поздний хронический боррелиоз
3-я стадия заболевания характеризуется поражением суставов. Она начинается через 2 месяца и позже от начала болезни, иногда через 1-2 года. Обычно поражаются крупные суставы, особенно коленные, нередко с односторонней локализацией. В ряде случаев развивается симметричный полиартрит. Артриты, как правило, рецидивируют в течение нескольких лет и приобретают хроническое течение с деструкцией костей и хрящей. На поздней стадии заболевания персистирование возбудителя в организме больного приводит к хроническому течению болезни.
Диагностика
ПЦР-тестирование на наличие генетического материала возбудителя в данном случае малоэффективно. Антитела класса IgG могут выявляться на 1-3 неделях после инфицирования, максимальное количество IgG-антител синтезируется через 1,5-3 месяца после инфицирования. Антитела класса IgG часто не выявляются на ранней, локализованной стадии заболевания или при рано назначенной антимикробной терапии. Антитела класса IgG циркулируют в крови длительный срок (от нескольких месяцев до нескольких лет), даже после успешной антимикробной терапии и излечения инфекции. Иммунитет против боррелий не является стерильным. У переболевших людей возможно повторное заражение через несколько лет. Ложноположительные результаты определения антител класса IgG к боррелиям могут быть обусловлены присутствием в крови специфических антител при заболеваниях, вызываемых спирохетами (сифилис, возвратный тиф); низкий уровень антител IgG возможен при инфекционном мононуклеозе, гепатите В, ревматических болезнях (СКВ), заболеваниях периодонта, у 5-15 % здоровых лиц из эпидемической зоны.
Материал для исследования: сыворотка крови.
Забор материала на исследование: кровь берется в вакуумную пробирку без консервантов.
Подготовка к исследованию: специальной подготовки не требуется.
Исследование проводится иммуноферментным методом (ИФА)
Единицы измерения: качественный результат.
Положительный результат исследования свидетельствует о текущей или перенесенной в прошлом инфекции. Это может иногда приводить к неверной оценке результатов исследования, если клиническая картина заболевания нетипична.
Отрицательный результат исследования может быть при отсутствии инфицирования, при проведении исследования в ранние сроки заболевания или в отдалённые сроки после перенесенной инфекции. Нужно помнить, что отсутствие антител не исключает раннюю инфекцию, но действительно исключает хронический боррелиоз.
При получении сомнительного результата исследование необходимо повторить через 10-14 дней.
В принципе, на основании только серологических исследований нельзя определить необходимость назначения лечения и нельзя оценить эффективность терапии. Эти проблемы должны решаться индивидуально с учётом клинических данных.
Лечение
Больные со среднетяжелым течением болезни Лайма подлежат обязательной госпитализации в инфекционный стационар на всех стадиях заболевания. Пациенты с легким течением болезни (клещевая эритема, при отсутствии лихорадки и явлений интоксикации) могут лечиться дома. В качестве этиотропных препаратов используют антибиотики, выбор которых, доза и длительность применения зависят от стадии заболевания, преобладающего клинического синдрома и тяжести. Все укушенные клещами и переболевшие болезнью Лайма подлежат диспансерному наблюдению на протяжении 2 лет.
При возникновении поздних проявлений боррелиоза пациенты лечатся в специализированных стационарах (ревматологическом, неврологическом, кардиологическом) по клиническим показаниям. Реконвалесценты боррелиоза с остаточными явлениями наблюдаются узкими специалистами в зависимости от поражения той или иной систем (невропатологом, кардиологом, ревматологом).
Профилактика
Вопрос о пользе профилактики боррелиоза после укуса клеща с помощью антибиотиков спорный. Назначение антибиотиков в первые дни после укуса может снизить риск заболевания. Но назначаться они должны только врачом. Если укус произошел, то необходимо срочно обратится за медицинской помощью.
В связи с отсутствием мер специфической профилактики особое значение имеют выявление больных по ранним клиническим признакам и обязательная антибиотикотерапия по рациональной схеме, позволяющая избегать тяжелых поздних осложнений.
Болезнь Лайма
Рубрика МКБ-10: A69.2
Содержание
Определение и общие сведения ( в т.ч. эпидемиология) [ править ]
Синонимы: лаймская болезнь, нейроборрелиоз
Болезнь Лайма (названная в честь городов в США, где впервые была выявлена болезнь) является бактериальной инфекцией, вызванной Borrelia burgdorferi.
Этиология и патогенез [ править ]
Возбудитель— спирохета Borrelia burgdorferi, переносимая клещами. Передача инфекции происходит при длительном (более 24ч) контакте с зараженным клещом рода Ixodes. В северо-восточных районах США переносчиком чаще всего бывает олений клещ (Ixodes dammini).
Клинические проявления [ править ]
Клинические проявления зависят от стадии болезни. Согласно современной классификации выделяют следующие стадии: 1 — локализованная, 2 — диссеминированная, 3 — стадия поздних проявлений.
1) Хроническая мигрирующая эритема наблюдается в 60—80% случаев. На месте укуса клеща появляется красное пятно, которое затем превращается в кольцевидную эритему. Размеры эритемы варьируют; без лечения ее диаметр может превышать 5 см. Отсутствие эритемы затрудняет раннюю диагностику, поскольку остальные проявления лаймской болезни неспецифичны и выражаются лишь незначительными общими симптомами. Через несколько суток или недель после заражения могут появиться другие поражения кожи. Они могут напоминать кольцевидную эритему, иметь вид крапивницы или диффузной эритемы. При длительном течении заболевания спустя годы возникает хронический атрофический акродерматит — очаговая сыпь, напоминающая ограниченную склеродермию.
2) Для второй стадии лаймской болезни характерны мигрирующая артралгия, миалгия и артриты. На третьей стадии наблюдается хронический артрит.
3) Неврит и менингит бывают острыми (на второй стадии) и хроническими (на третьей стадии). Менингит относится к довольно распространенным проявлениям болезни. Клиническая картина его сходна с асептическим менингитом, но течение более продолжительное. Спустя несколько недель или месяцев с момента заражения часто развивается неврит лицевого нерва, свидетельствующий о наступлении второй стадии лаймской болезни. Реже на 2—3-й стадии болезни отмечается периферическая нейропатия. Хроническое поражение нервной системы — энцефаломиелит, атаксия, полирадикулит — появляется через несколько лет после первичной инфекции и может сохраняться годами.
4) Поражение сердца наблюдается у 4—8% больных. Оно возникает спустя несколько недель после заражения и проявляется АВ-блокадой, реже — перикардитом и миокардитом. Симптомы поражения сердца кратковременны.
Болезнь Лайма: Диагностика [ править ]
Дифференциальный диагноз [ править ]
Болезнь Лайма: Лечение [ править ]
а. Начальные проявления (хроническая мигрирующая эритема). Назначают амоксициллин, 40 мг/кг/сут в 3 приема на протяжении 14—21 сут, или доксициклин (детям старше 8 лет), 100 мг 2 раза в сутки на протяжении 14—21 сут. Иногда необходим повторный курс лечения.
б. Артрит, неврит лицевого нерва. Амоксициллин, 40 мг/кг/сут в 3 приема в течение 20—30 сут, или доксициклин (детям старше 8 лет), 100 мг 2 раза в сутки на протяжении 20—30 сут. Если лечение неэффективно, назначают антибиотики для парентерального введения (см. следующий абзац).
в. Поздние проявления инфекции, менингит, кардит, неэффективность антибиотиков для приема внутрь. Цефтриаксон, 50 мг/кг 1 раз в сутки (не более 2 г/сут) в/в или в/м на протяжении 14 сут. Препарат резерва — бензилпенициллин, 200 000 МЕ/кг/сут в/в, дозу разделяют и вводят 6 раз в сутки в течение 14 сут.
Профилактика [ править ]
Профилактическое назначение антибиотиков при укусах клеща не рекомендуется, поскольку риск побочного действия препаратов примерно равен риску лаймской болезни.
В США в 1998 году лицензированы две моновалентные рекомбинантные вакцины с эффективностью около 65‑80%. В России работ по разработке вакцины против лайм-боррелиоза пока не ведется. Зато активно используется экстренная антибиотикотерапия — в тех случаях, когда было точно установлено, что присосавшийся клещ был инфицирован боррелиями.
Прочее [ править ]
Наиболее типичным для второй стадии боррелиоза является сочетание серозного менингита с радикулонейропатией и нейропатией лицевых нервов, реже — с кардиопатией, артритами, рецидивирующей эритемой, безжелтушным гепатитом, поражением глаз.
Течение менингита доброкачественное. Общемозговые и менингеальные симптомы исчезают к концу 1-ой недели. Санация ликвора, несмотря на антибактериальную терапию, происходит медленно и наступает на 18—20 день болезни. При хроническом боррелиозе иногда отмечается рецидивирующий серозный менингит.
При люмбальной пункции ликворное давление повышено (до 200— 300 мм вод ст.), в цереброспинальной жидкости выявляют лимфоцитарный плеоцитоз (до 100 клеток в 1 мкл), уровень белка обычно повышен (до 0,66—0,99 г/л), содержание сахара нормальное или незначительно понижено.
Выявление возбудителя в крови и ликворе осуществляют при непосредственной микроскопии, методом импрегнации серебром и иммуно-гистохнмическим методам с использованием моноклинальных антител. С целью обнаружения ДНК возбудителя используют ПЦР. Наиболее достоверной является серологическая диагностика (РНИФ с корпускулярным антигеном, ELISA и иммуноблотинг), которая позволяет обнаружить специфические антитела в крови и ликворе. Диагностический титр в РНИФ — 1 : 40.
Источники (ссылки) [ править ]
1. Лобзин, А. Г. Рахманова и др. Эпидемиология, этиология, клиника, диагностика, лечение и профилактика иксодовых клещевых боррелиозов. // Рекомендации для врачей.— СПб: 2000.
2. Hess, J. Buchmann. Borrelia burgdorferi central nervous system infection presenting as an organic schizophrenialike disorder. // Biol. Psychiatry. 1999
Болезнь Лайма у взрослых. Клинические рекомендации.
Болезнь Лайма у взрослых
Оглавление
Ключевые слова
Список сокращений
ДНК – дезоксирибонуклеиновая кислота
д.м.н. – доктор медицинских наук
к.м.н. – кандидат медицинских наук
КЭ – клещевой энцефалит
КТ – компьютерная томография
МРТ – магнитно-резонансная томография
НПВС- нестероидные противовоспалительные препараты
МЗ РФ – Министерство здравоохранения Российской Федерации
РНК- рибонуклеиновая кислота
IgG – иммуноглобулин G
IgM – иммуноглобулин М
Термины и определения
Алиментарный механизм передачи инфекции — механизм передачи инфекции, при котором проникновение возбудителя в восприимчивый организм происходит через рот, главным образом при заглатывании пищи (алиментарный путь).
Энцефали?т (лат. encephalitis — воспаление мозга) — группа заболеваний, характеризующихся воспалениемголовного мозга.
Вирусемия, Виремия — медицинское понятие, обозначающее состояние организма, при котором вирусы попадают в кровоток и могут распространяться по всему телу.
Инкубационный период — отрезок времени от момента попадания микробного агента в организм до проявления симптомов болезни.
Спинномозгова?я жидкость (лат. liquor cerebrospinalis, цереброспина?льная жидкость, ли?квор) — жидкость, постоянно циркулирующая в желудочках головного мозга, ликворопроводящих путях, субарахноидальном (подпаутинном) пространстве головного и спинного мозга.
Трансмиссивный механизм передачи инфекции — механизм передачи инфекции, при котором возбудитель инфекции находится в кровеносной системе и лимфе, передается при укусах специфических и неспецифических переносчиков: укусе кровососущего членистоногого (насекомого или клеща). Необходимо, чтобы переносчик переносил возбудителя непосредственно от источника инфекции к восприимчивому организму.
1. Краткая информация
1.1 Определение
1.2 Этиология и патогенез
Болезнь Лайма вызывается грамотрицательными спирохетами рода Borrelia трех видов: B. burgdorferi (доминирует в США), Borrelia garinii и Borrelia afzelii (преобладают в Европе и России).
Инфицирование человека боррелиями происходит преимущественно в результате присасывания клеща. С момента наползания клеща на одежду человека до начала кровососания проходит 1-2 часа. У человека клещ присасывается чаще всего в области шеи, груди, подмышечных впадин, паховых складок, т.е. в местах с тонкой кожей и обильным кровоснабжением. У детей относительно частым местом прикрепления клеща является волосистая часть головы. Прикрепление и присасывание клеща к телу в большинстве случаев остаются незамеченными, так как в состав его слюны входят анестезирующие, сосудорасширяющие и антикоагулирующие вещества. Ощущение человеком саднения и зуда на месте присасывания клеща возникает лишь спустя 6-12 ч и позже. Процесс насыщения кровью самок иксодовых клещей может продолжаться 6-8 дней. В начале питания клещ может передавать боррелии только, если они уже находятся в слюнных железах, т.е. при генерализованной инфекции клеща (примерно 30-35% всех голодных клещей в природе). Тогда, когда боррелии находятся только в кишечнике клеща, то их передача осуществляется во второй фазе питания (позднее 1-2 дней присасывания). Поэтому раннее удаление клещей предотвращает в ряде случаев инфицирование человека.
Возможна передача боррелий через фекалии клеща при попадании их на кожу и последующего втирания в кожу при расчесах. Не исключается случаи механической передачи боррелий при случайном раздавливании клещей во время их снятия с животных (собаки) и попадания содержимого кишечника клеща в микротравмы кожи или на конъюнктиву глаз. Другим возможным путем передачи возбудителей от животных к человеку, по данным некоторых исследователей, может выступать алиментарный путь, реализующийся при употреблении в пищу сырого молока (преимущественно козьего) или молочных продуктов без термической обработки.
Доказанным является возможность инфицирования плода трансплацентарно при боррелиозной инфекции беременных женщин.
Со слюной клеща возбудитель болезни Лайма проникает в организм человека. На коже, в месте присасывания клеща, развивается мигрирующая кольцевидная эритема. От места внедрения с током лимфы и крови возбудитель попадает во внутренние органы, суставы, лимфатические образования; периневральный, а в дальнейшем и ростральный путь распространения с вовлечением в воспалительный процесс мозговых оболочек. Погибая, боррелии выделяют эндотоксин, который обуславливает каскад иммунопатологических реакций.
При попадании возбудителя в различные органы и ткани происходит активное раздражение иммунной системы, что приводит к генерализованному и местному гуморальному и клеточному гипериммунному ответу. На этой стадии заболевания выработка антител IgM и затем IgG происходит в ответ на появление флагеллярного жгутикового антигена боррелий массой 41 кДа. Важным иммуногеном в патогенезе являются поверхностные белки Osp С, которые характерны преимущественно для европейских штаммов. В случае прогрессирования болезни (отсутствие или недостаточное лечение) расширяется спектр антител к антигенам спирохеты (к полипептидам от 16 до 93 кДа), что ведет к длительной выработке IgM и IgG. Повышается количество циркулирующих иммунных комплексов.
Иммунные комплексы могут формироваться и в пораженных тканях, которые активируют основные факторы воспаления — генерацию лейкотаксических стимулов и фагоцитоз. Характерной особенностью является наличие лимфоплазматических инфильтратов, обнаруживаемых в коже, подкожной клетчатке, лимфатических узлах, селезенке, мозге, периферических ганглиях.
Клеточный иммунный ответ формируется по мере прогрессирования заболевания, при этом наибольшая реактивность мононуклеарных клеток проявляется в тканях «мишенях». Повышается уровень Т-хелперов и Т-супрессоров, индекс стимуляции лимфоцитов крови. Установлено, что степень изменения клеточного звена иммунной системы зависит от тяжести течения заболевания.
Ведущую роль в патогенезе артритов несут липосахариды, входящие в состав боррелий, которые стимулируют секрецию интерлейкина-1 клетками моноцитарно-макрофагального ряда, некоторыми Т-лимфоцитами, В-лимфоцитами и др. Интерлейкин-1 в свою очередь стимулирует секрецию простагландинов и коллагеназы синовиальной тканью, то есть активирует воспаление в суставах, что приводит к резорбции кости, деструкции хряща, стимулирует образование паннуса.
Существенное значение имеют процессы, связанные с накоплением специфических иммунных комплексов, содержащих антигены спирохет, в синовиальной оболочке суставов, дерме, почках, миокарде. Скопление иммунных комплексов привлекает нейтрофилы, которые вырабатывают различные медиаторы воспаления, биологически активные вещества и ферменты, вызывающие воспалительные и дистрофические изменения в тканях. Возбудитель длительно более 10 лет сохраняется в организме, по-видимому, в лимфатической системе, но причины, приводящие к этому, неизвестны.
Замедленный иммунный ответ, связанный с относительно поздней и слабовыраженной боррелемией, развитие аутоиммунных реакций и возможность внутриклеточной персистенции возбудителя являются одними из основных причин хронизации инфекции.
Как и при других спирохетозах, иммунитет при болезни Лайма носит нестерильный характер. У переболевших может быть повторное заражение спустя 5 — 7 лет.
1.3 Эпидемиология
Случаи заболевания болезнью Лайма регистрируются на обширной территории Евразии и широко распространены в лесной и лесостепной зонах России. В природных очагах возбудители болезни Лайма циркулируют между клещами и дикими животными.
Спонтанная инфицированность клещей боррелиями в природных очагах может составлять от 10 до 70% и более. От 7-9% до 24-50% клещей в эндемичном очаге могут быть инфицированы одновременно двумя или тремя разными боррелиями.
1.4 Кодирование по МКБ-10
A69.2– болезнь Лайма
1.5 Классификация
Формы болезни: латентная, манифестная.
I. По течению: острое, подострое, хроническое.
II. По клиническим признакам:
1. Острое и подострое течение.
б). Безэритемная форма с преимущественным поражением: нервной системы, сердца, суставов.
б) Рецидивирующее с преимущественным поражением: нервной системы, суставов, кожи, сердца.
III. По тяжести: тяжелая, средней тяжести, легкая.
Признаки инфицированности: серонегативная, серопозитивная.
В раннем периоде целесообразно выделять эритемную и безэритемную формы заболевания. Во-первых, это важно при диагностике болезни, во-вторых, клиническая картина имеет свои особенности в зависимости от наличия или отсутствия эритемы в месте укуса клеща и, наконец, показывает особенности взаимоотношения макро- и микроорганизма.
Болезнь Лайма может впервые манифестировать и спустя несколько месяцев и даже лет после инфицирования, когда наблюдаются клинические проявления и закономерности характерные уже для хронической инфекции. Латентная форма диагностируется при лабораторном подтверждении диагноза (4-х кратное нарастание специфических титров антител в парных сыворотках) при отсутствии каких-либо клинических признаков болезни.
2. Диагностика
Диагноз «Болезнь Лайма» можно считать обоснованным в случаях имеющихся эпидемиологических данных (пребывания в эндемичном очаге в весенне-летний период, факта присасывания или наползания клеща, длительности инкубационного периода), наличие мигрирующей эритемы вокруг места присасывания клеща, а также особенностей клинической картины и динамики развития, свойственной данному заболеванию. Облегчает диагностику обнаружение боррелий в присосавшемся клеще.
В связи с выраженным клиническим полиморфизмом заключительный диагноз как острой, так и хронической стадии болезни Лайма должен быть подтвержден специфическими методами лабораторной диагностики – иммунологическими, молекулярно-генетическими исследованиями.
2.1 Жалобы и анамнез
При сборе анамнеза выясняют наличие или отсутствие жалоб на повышение температуры, интоксикацию (слабость, снижение аппетита, сонливость и т.д.). Жалобы на боли в суставах, появившиеся впервые после присасывания клеща.
Облегчает диагностику наличие у пациента мигрирующей эритемы.
2.2 Физикальное обследование
При внешнем осмотре оценивают состояние кожных покровов, обращают внимание на наличие/отсутствие яркой гиперемии лица, шеи, верней трети туловища, наличие или отсутствие мигрирующей эритемы.
Проводится оценка опорно-двигательного аппарата, движения в суставах в полном объеме или нет, отек, болезненность движений в них, функциональная двигательная способность. Пальпация периферических лимфоузлов. Осуществляется перкуссия, аускультация легких, сердца с определением границ относительной и абсолютной сердечной тупости; выслушиваются тоны сердца, ритмичность пульса, определяются частота сердечных сокращений, артериальное давление. Проводится пальпация живота, с определением размеров печени и селезенки. Оценивается симптом XII ребра с обеих сторон.
2.3 Лабораторная диагностика
Определение IgM, IgG. Нарастание титра IgG-антител в парных сыворотках (в остром периоде инфекции и периоде выздоровления), а также повышение уровней IgG и IgM указывает на наличие болезни Лайма.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1++).
— Выявление ДНК боррелий методом ПЦР в крови;
— Выявление ДНК боррелий методом ПЦР в ликворе;
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1++).
Комментарии: бактериологический метод диагностики болезни Лайма является самым достоверным, однако не имеет широкого практического применения ввиду его длительности (4-10 недель), дороговизны и недостаточной эффективности.
В клинической практике наиболее широко используется иммуноферментный анализ, позволяющий определить IgM и IgG класс антител к боррелиям. Определение антител к боррелиям в сыворотке крови, ликворе, внутрисуставной жидкости – основной метод диагностики болезни Лайма.
2.4 Инструментальная диагностика
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2+).
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2+).
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2+).
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2++).
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2++).
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2++).
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2++).
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2++).
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2++).
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2+).
2.5 Иная диагностика
Дифференциальная диагностика:
Дифференциальный диагноз болезни Лайма зависит от стадии развития заболевания. Полиморфизм клинической симптоматики обусловливает целесообразность дифференциальной диагностики болезни Лайма с различными заболеваниями, сопровождающимися поражением опорно-двигательного аппарата, кожных покровов, сердечно-сосудистой и нервной систем.
На первом этапе диагностики необходимо проводить дифференциальную диагностику с заболеваниями, переносимыми иксодовыми клещами.
Второй этап заключается в исключении других спирохетозов.
Задачей третьего этапа является дифференциальная диагностика с заболеваниями, характеризующимися поражением кожных покровов, интоксикацией, катаральными явлениями.
Спектр заболеваний, с которыми дифференцируется болезнь Лайма в подострый и хронический периоды заболевания, чрезвычайно велик. Это обусловлено полиморфизмом клинической симптоматики болезни Лайма. На четвертом этапе проводится дифференциальный диагноз с заболеваниями кожных покровов инфекционного и неинфекционного генеза, опорно-двигательного аппарата, сердечно-сосудистой и нервной систем.
3. Лечение
3.1 Консервативное лечение
3.1.1 Этиотропное лечение при болезни Лайма – антибактериальная терапия.
Для достижения максимальной эффективности требуется как можно более раннее назначение препаратов. Если лечение антибактериальными препаратами начато уже на I стадии при условии отсутствия признаков поражения нервной системы, сердца, суставов, то значительно снижается вероятность развития неврологических, кардиальных и артралгических осложнений.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1++).
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1++).
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1++).
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1+).
Назначение бензатин бензилпенициллина, препарата пролонгированного действия, оказывающего бактерицидное действие на чувствительные размножающиеся микроорганизмы за счет подавления синтеза мукопептидов клеточной стенки, призвано закрепить эффект основного курса и способствовать уничтожению возбудителя, персистирующего в биологических жидкостях и тканях макроорганизма. Сроки назначения бензатин бензилпенициллина (3-6 мес) обусловлены тем, что наибольшая частота рецидивов и развитие хронического течения заболевания наблюдаются в период 3-6 месяцев. После внутримышечного введения абсорбция активного вещества происходит в течение длительного времени (21-28 дней). Увеличение дозы не влияет на эффективность антибиотика. При безэритемной форме курс терапии бензатин бензилпенициллином удлиняется до 6 месяцев, так как при этой форме после внедрения боррелий в кожу происходит их проникновение в регионарные лимфоузлы, диссеминация возбудителя и частое развитие хронизации заболевания. При поражении внутренних органов и систем цефоперазон назначается курсом 14 дней в максимальных дозах с целью достижения проникновения антибиотика через поврежденные биологические барьеры. Последующий курс бензатин бензилпенициллина предлагается проводить 1 раз в 2 недели в течение первых 3 месяцев, далее 1 раз в 1 месяц на протяжении ещё 3 месяцев с целью увеличения длительности действия антибиотика на персистирующий внутриклеточно микроорганизм. Длительность курса 6 месяцев определяется тем, что это наиболее частый период развития хронизации заболевания.[s5]
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1++).
При поздней диагностике, неполном курсе лечения, при дефектах иммунного реагирования заболевание может переходить в III стадию или хроническую форму. Такое течение болезни Лайма требует проведения повторных курсов антибиотикотерапии, полноценного патогенетического и симптоматического лечения, направленного на пораженные системы.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2+).
5. Профилактика и диспансерное наблюдение
Специфическая профилактика болезни Лайма отсутствует.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2++).[s7]
При отсутствии органных поражений диспансеризация осуществляется через 1 месяц после окончания лечения, затем через 3, 6, 12 и 24 месяца; при наличии органных поражений диспансерное наблюдение осуществляется 1 раз в 3 месяца в течении первого года, 1 раз в 4 месяца в течение второго года, и 1 раз в 6 месяцев течение третьего года. По клиническим показаниям осуществляются консультации узких специалистов, инструментальные методы обследования больных.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2+).
Критерии оценки качества медицинской помощи
Критерии качества
Уровень достоверности доказательств
Уровень убедительности рекомендаций
Осмотр врачом-инфекционистом не позднее 2 часов от момента поступления в стационар
Осмотр врачом-неврологом до 24 часов от момента поступления в стационар (при наличии показаний)
Осмотр врачом-офтальмологом до 3 суток от момента поступления в стационар (при наличии показаний)
Выполнен общий (клинический) анализ крови развернутый
Выполнен анализ крови биохимический общетерапевтический (аланинаминотрансфераза, аспартатаминотрансфераза, билирубин, АЛТ, АСТ, глюкоза, мочевина, электролиты)
Выполнение диагностической спиномозговой пункции с микроскопическим и биохимическим исследованием ликвора на белок, глюкозу, хлориды в течение первых суток от момента поступления в стационар (при наличии показаний)
Выполнено молекулярно-биологическое исследование спиномозговой жидкости на вирус простого герпеса 1,2 (Herpes simplex 1,2), на вирус опоясывающего герпеса (Herpes zoster), цитомегаловирус (Cytomegalovirus), энтеровирусы (при наличии показаний)
Выполнение контрольной спиномозговой пункции с микроскопическим и биохимическим исследованием ликвора на белок, глюкозу, хлориды (при наличии показаний)
Выполнено определение антител к Borrelia Burgdorferi класса IgM и IgG (по показаниям)
Выполнено молекулярно-биологическое исследование ликвора на ДНК к Borrelia Burgdorferi (по показаниям)
Выполнено определение антител к вирусу клещевого энцефалита класса IgM и IgG (по показаниям)
Проведена терапия антибактериальными лекарственными препаратами с учетом чувствительности Borrelia Burgdorferi к антимикробным препаратам
Проведена инфузионная терапия (по показаниям)
Достигнуто улучшение или купированы симптомы интоксикации
Достигнут регресс кожных и/или неврологических проявлений к моменту выписки из стационара
Список литературы
1. Ананьева Л.П. Иксодовые клещевые боррелиозы (Лаймская болезнь). Экология, клиническая картина и этиология // Тер. архив. 2000. № 5. С. 72-78.
2. Болезнь Лайма. //Методические рекомендации для студентов и врачей под ред. Ющука Н.Д., Малова И.В. и др. – М., 1993 – 16с.
3. Воробьева Н.Н., Главатских И.А., Мышкина О.К., Рысинская Т.К. Стандарты диагностики и лечения больных клещевым энцефалитом и иксодовыми клещевыми боррелиозами//Рос. мед. журн. – 2000, № 4 – С.22-24.
4. Деконенко Е.П., Уманский К.Г., Куприянова Л.В. Полиморфизм клинических проявлений при Лайм-боррелиозе//Клинич. медицина – 1991, Т. 69, №4 – С. 68-73.
5. Железникова Г.Ф., Скрипченко Н.В., Васильева Ю.П. и др. Варианты иммунного ответа при иксодовом клещевом боррелиозе у детей // Аллергол. иммунол. 2003. № 4. С. 18-26.
6. Инфекционные болезни у детей. Руководство для врачей./под ред. В.В. Ивановой, М., МИА, 2009, С.233-241
8. Лобзин Ю.В., Усков А.Н., Козлов С.С. // Лайм-боррелиоз (иксодовые клещевые боррелиозы). – СПб., 2000 – 156 с.
9. Лобзин Ю.В., Крумгольц В.Ф., Антонов В.С. Диспансерное наблюдение за перенесшими болезнь Лайма//Воен.-мед. журн. – 2000, Т.321, №7.
10. Лобзин Ю.В., Усков А.Н. Иксодовые клещевые боррелиозы в Северо-западном регионе России// Мед.акад.журн. – 2002, Т.2, №3 – С.104-114.
11. Оберт А.С., Дроздов В.Н., Рудакова С.А. Иксодовые клещевые боррелиозы. Новосибирск: Наука, 2001.
12. Онищенко Г.Г. Распространение вирусных природно-очаговых инфекций в Российской Федерации и меры по их профилактике. //Эпидемиология и инфекц. болезни – 2000, № 4 – С.4–8.
13. Руководство по инфекционным болезням (Под ред. Член-корр.РАМН профессора Ю.В.Лобзина 3-е издание доп.и перераб.) – СПб.: «Издательство Фолиант», 2003. – 1040 с.
15. Скрипченко Н.В., Иванова Г.П. Клещевые инфекции у детей. Руководство для врачей. М.: Медицина, 2008, 424 с.
16. Усков А.Н. Смешанные инфекции, передающиеся иксодовыми клещами в Северо-западном регионе России (клиника, диагностика, лечение).//Дис. д.м. н., СПб., 2003 – 395с.
17. LaRocca T., Benach J. The important and diverse roles of antibodies in the host response to Borrelia infections // Curr. Top. Microbiol. Immunol. 2008. Vol. 319. P. 63-103.
Приложение А1. Состав рабочей группы
Все члены рабочей группы являются членами общества инфекционистов.
Конфликт интересов отсутствует.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ), или РКИ с очень низким риском систематических ошибок
Качественно проведенные мета-анализы, систематические обзоры или РКИ с низким риском систематических ошибок
Мета-анализы, систематические обзоры или РКИ с высоким риском систематических ошибок
Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
Не аналитические исследования (например, описания случаев, серий случаев)
По меньшей мере, один мета-анализ, систематический обзор, или РКИ, оцененные, как 1++, напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные, как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов
группа доказательств, включающая результаты исследовании, оцененные, как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных, как 1++ или 1+
группа доказательств, включающая результаты исследований оцененные, как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных, как 2++
Доказательства уровня 3 или 4; или экстраполированные доказательства, из исследований, оцененных, как 2+
Порядок обновления клинических рекомендаций
Клинические рекомендации обновляются каждые 3 года.
Приложение Б. Алгоритмы ведения пациента
Приложение В. Информация для пациентов
Следует помнить, что клещи обитают не только в лесах, но и в парках, и на садовых участках. Могут быть клещи и в городах: на газонах, в траве вдоль обочин дорог. Клещи могут быть занесены домой животными; на ветках, на дачных или лесных цветочных букетах, вениках или траве; на одежде, в которой Вы гуляли в лесу. Дома клещ может укусить любого члена семьи, причем даже несколько суток спустя.
Когда наиболее опасны клещи?
Чем грозит укус клеща?
Попав на человека, клещ проникает под одежду и присасывается чаще всего в области шеи, груди, подмышечных впадинах, волосистой части головы, иногда в паховой области.
Инфицирование человека боррелиями происходит преимущественно в результате присасывания клеща. С момента наползания клеща на одежду человека до начала кровососания проходит 1-2 часа. У человека клещ присасывается чаще всего в области шеи, груди, подмышечных впадин, паховых складок, т.е. в местах с тонкой кожей и обильным кровоснабжением. У детей относительно частым местом прикрепления клеща является волосистая часть головы. Прикрепление и присасывание клеща к телу в большинстве случаев остаются незамеченными, так как в состав его слюны входят анестезирующие, сосудорасширяющие и антикоагулирующие вещества. Ощущение человеком саднения и зуда на месте присасывания клеща возникает лишь спустя 6-12 ч и позже. Процесс насыщения кровью самок иксодовых клещей может продолжаться 6-8 дней. В начале питания клещ может передавать боррелии только, если они уже находятся в слюнных железах, т.е. при генерализованной инфекции клеща (примерно 30-35% всех голодных клещей в природе). Тогда, когда боррелии находятся только в кишечнике клеща, то их передача осуществляется во второй фазе питания (позднее 1-2 дней присасывания). Поэтому раннее удаление клещей предотвращает в ряде случаев инфицирование человека.
Возможна передача боррелий через фекалии клеща при попадании их на кожу и последующего втирания в кожу при расчесах. Не исключается случаи механической передачи боррелий при случайном раздавливании клещей во время их снятия с животных (собаки) и попадания содержимого кишечника клеща в микротравмы кожи или на конъюнктиву глаз. Другим возможным путем передачи возбудителей от животных к человеку, по данным некоторых исследователей, может выступать алиментарный путь, реализующийся при употреблении в пищу сырого молока (преимущественно козьего) или молочных продуктов без термической обработки.
Доказанным является возможность инфицирования плода трансплацентарно при боррелиозной инфекции беременных женщин.
Мало, кто способен ощутить момент укуса клеща, поскольку клещ хорошо обезболивает место укуса, поэтому всегда есть риск не заметить этот факт. При длительном пребывании в лесу необходимо проводить самоосмотры и взаимоосмотры. Следует особо обращать внимание на волосистые части тела, кожные складки, ушные раковины, подмышечные и паховые области.
Доказано, что клещ в поисках открытого места для укуса ползет по одежде снизу вверх. Поэтому брюки необходимо заправлять в сапоги, а рубашку – в брюки. Манжеты рукавов должны плотно облегать запястья. Плечи и шея должны быть закрыты. Обязателен головной убор. Для отпугивания клещей обрабатывайте одежду репеллентами. На упаковке репеллента должна быть маркировка, подтверждающая эффективность против клещей.
Что делать, если укусил клещ?
В случае обнаружения присосавшегося клеща следует максимально быстро обратиться в медицинское учреждение, где его удалят. Если по какой-то причине у вас нет возможности обратиться за помощью в медицинское учреждение, то клеща придется удалять самостоятельно, причем, чем раньше Вы удалите впившегося паразита, тем лучше.
Существует несколько способов удаления клещей, отличающихся по видам используемых инструментов. Удобнее всего удалять клеща изогнутым пинцетом или хирургическим зажимом, в принципе подойдет и любой другой пинцет. При этом клеща нужно захватить как можно ближе к хоботку, затем его аккуратно подтягивают, при этом вращая вокруг своей оси в удобную сторону. Обычно через 1-3 оборота клещ извлекается целиком вместе с хоботком. Если же клеща попытаться выдернуть, то велика вероятность его разрыва.
Если под рукой нет ни пинцета, ни специальных приспособлений для удаления клещей, то клеща можно удалить при помощи нитки. Прочную нитку завязывают в узел, как можно ближе к хоботку клеща, затем клеща извлекают, не спеша пошатывая в стороны и подтягивая его вверх. Резкие движения недопустимы.
Если под рукой нет ни пинцета, ни нитки, следует обхватить клеща пальцами (пальцы лучше обернуть чистым бинтом) как можно ближе к коже. Чуть потяните клеща и вращайте его вокруг своей оси. Давить клеща руками не надо. После удаления клеща надо обязательно вымыть руки. Ранку необходимо обработать дома антисептиком.
Если при извлечении клеща оторвалась его головка, которая имеет вид черной точки, место присасывания протирают ватой или бинтом, смоченными спиртом, а затем удаляют головку стерильной иглой (предварительно прокаленной на огне) так, как Вы удаляете обычную занозу.
Не имеют под собой никаких оснований некоторые надуманные советы о том, что для лучшего удаления следует накладывать на присосавшегося клеща мазевые повязки или использовать масляные растворы. Масло может закупорить дыхательные отверстия клеща, и клещ умрет, так и оставшись в коже. Капать на клеща маслом, керосином, прижигать клеща – бессмысленно и опасно. Органы дыхания у клеща закупорятся, и клещ отрыгнет содержимое, что увеличит риск попадания инфекции.
После удаления клеща кожу в месте его присасывания обрабатывают настойкой йода или спиртом, либо другим доступным антисептиком для кожи. Наложения повязки, как правило, не требуется. В дальнейшем ранка обрабатывается йодом до заживления. Много йода лить не надо, так как можно сжечь кожу. Если все нормально, то ранка заживает за неделю.
Руки и инструмент после удаления клеща надо тщательно вымыть.
При удалении клеща не надо:
— прикладывать к месту укуса едкие жидкости (нашатырный спирт, бензин, и др.);
— прижигать клеща сигаретой;
— ковырять в ранке грязной иголкой;
— прикладывать к месту укуса различные компрессы;
— давить клеща пальцами.
Удаленного клеща следует поместить в небольшую герметично закрывающуюся емкость с небольшим кусочком чуть влажной ваты или салфетки и направить в лабораторию. Банку с клещом помещают в холодильник при невозможности ее транспортировки в лабораторию сразу после удаления клеща. В течение двух дней клеща надо отвезти в лаборатория, занимающуюся исследованием клещей.
При невозможности исследования, клеща следует сжечь или залить кипятком.
Профилактика болезни Лайма сводится к предупреждению присасывания клещей, а также к их раннему удалению.
[s1]Лучше оформить данный блок в виде тезисов.
[s2]Наверное подробное описание неврологического статуса имеет смысл перенести в приложения. А здесь оставить тезис Рекомендовано проводить оценку неврологического статуса. Дополнить тезис ссылками, УУР и УДД. А в комментарии дописать, какие именно нарушения можно выявиьть у пациента во время оценки неврологического статуса.
[s3]Тезисы рекомендаций должны содержать «рекомендовано» (или «не рекомендовано»)
Так же тезисы необходимо дополнить ссылками на литературу, подтверждающую УУР и УДД
[s4]Тезисы рекомендаций должны содержать «рекомендовано» (или «не рекомендовано»)
Так же тезисы необходимо дополнить ссылками на литературу, подтверждающую УУР и УДД
[s5]Тезисы должны быть короткими и информативными и содержать информацию – рекомендуется или не рекомендуется применение препарата/проведение диагностического исследования. Остальную часть текста можно вынести в комментарии.
[s6]Разделить на отдельные рекомендации
[s7]Если вы хотите оформить данный раздел в качестве тезисных рекомендаций, то к каждому пункту УУР и УДД должны быть отдельно