дермальный синус код по мкб 10
Дермальный синус у детей (спинальный дермальный синус, свищевой ход)
Дермальный синус у детей (спинальный дермальный синус, свищевой ход) — скрытый спинальный порок развития представлен свищевым ходом сформированным кожной эктодермой и распространяющийся от дермы до спинного мозга. Приблизительно 60% дермальных синусов сочетается с дермоидными и эпидермоидными опухолями или кистами, дермоидные опухоли в 30% сочетаются с абортивными дермальными трактами. Интрадуральная часть дермального синуса в большинстве случаев доходит до дорзальной поверхности спинного мозга или конечной нити и способствует фиксации спинного мозга. В 60% случаев дермальный синус инфицируется, что приводит к развитию менингита и формированию абсцессов спинного мозга и как следствие возникновение грубого неврологического дефицита.
Клиническая картина дермального синуса у детей
Изменения кожи являются наиболее частой причиной обращения за медицинской помощью. Дермальный синус представлен отверстием с сукровичным отделяемым, не редко окружённый повышенным оволосенением, гипер- или гипопигментацией. Отверстие не всегда находится со свищевым ходом и может располагаться на удалении нескольких сегментов. Выявленный дермальный синус в первые месяцы жизни, как правило асимптомный. Развитие неврологической симптоматики связано с развитием синдрома фиксированного спинного мозга или воспалительных осложнений ( интра,-экстрамедуллярный абсцессы).
Диагностика дермального синуса у детей
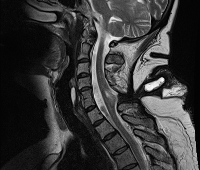
МРТ спинного мозга, электронейромиография конечностей.
С чего начать
МРТ спинного мозга, электронейромиография конечностей
Затем запишитесь на консультацию нейрохирурга через сайт или по телефону 8 (495) 798-75-56
Дермальный синус ( Спинальный дермальный синус )
Дермальный синус – это врожденная аномалия в виде свищевого хода, через который кожа сообщается с нервными структурами спинного и головного мозга. Патология может поражать любые сегменты краниоспинального тракта, проявляется кожными знаками (углублением, гиперпигментацией, гипертрихозом), неврологическими расстройствами (нижним парапарезом, дисфункцией тазовых органов, ликворной гипертензией), часто осложняется менингитом, абсцессами. Диагностика проводится с помощью клинических и нейрофизиологических методик, КТ, МРТ, ультрасонографии ЦНС, рентгенографии черепа и позвоночника. Основой лечения является радикальная операция.
МКБ-10
Общие сведения
Дермальные синусы являются достаточно редкой врожденной аномалией центральной нервной системы. Распространенность спинальных форм среди новорожденных находится в пределах 1:2 500. Данный показатель может не отображать истинную частоту патологического состояния в популяции, поскольку многие случаи остаются нераспознанными. Краниальные формы встречаются еще реже – в литературе описано около 100 случаев. Заболевание выявляют у пациентов всех возрастных групп, включая пожилых людей, но чаще свищи обнаруживаются у детей до 5 лет. Большинство исследований не показывает гендерных различий, некоторые авторы сообщают о преобладании патологии среди женщин (в 1,7 раз).
Причины
Точные причины дермального синуса остаются неизвестными. Развитие врожденных аномалий связывают с влиянием на организм плода наследственных и средовых факторов. Первые обусловлены генетическими мутациями (аутосомными, X-сцепленными), трисомиями, аберрациями 4, 5, 13, 18, 22 и других хромосом. При наличии дефекта у одного из родителей или родственников вероятность его появления у ребенка увеличивается до 2-5%. Выделяют следующие факторы, воздействующие на плод между 3 и 8 неделями гестации:
Значимыми причинами считают перинатальные травмы, внутриутробную гипоксию, повышение температуры тела матери на фоне лихорадки или использования горячих ванн на ранних сроках беременности. Если женщина забеременела в возрасте 35 лет и старше, вероятность дисморфогенетических аномалий повышается более чем на 3%. Выявление одного или нескольких факторов является основанием для включения беременной в группу высокого риска рождения ребенка с дефектом нервной трубки.
Патогенез
Разделение кожной эктодермы и нейроэктодермы происходит в первые 2 месяца внутриутробного развития. При образовании нервной трубки между двумя листками вводится мезодерма, являющаяся источником костей, хрящей и мышц, отделяющих кожу от мозговых тканей. Незавершенность этих процессов становится причиной формирования свищевого хода, связывающего дерму с нервными образованиями. Если спинальная дизрафия затрагивает лишь эктодерму, синус ограничен промежутком от кожи до позвоночного канала. Дефект закрытия мезодермы сопровождается аномалией мозга и позвонков.
Носовые синусы возникают при незавершенном отделении кожи от твердой оболочки мозга отростком лобной кости между 50 и 60 днями эмбриогенеза. Патологическая нейроэктодермальная связь формируется через слепое отверстие, оканчиваясь на протяжении от носа до передней черепной ямки. Для многих спинальных дизрафий типичен дефект заднего полукольца позвоночного канала (неполное замыкание дужки). Дерматомный уровень поражения соответствует спинномозговым сегментам, с которыми установилась связь, т. е. ход простирается на два и более позвонков выше кожного отверстия.
Свищевые каналы выстланы многослойным плоским эпителием, окружены соединительнотканными волокнами. В них можно обнаружить клеточные элементы (нервные, ганглиозные, менингеальные), жировые отложения, кровеносные сосуды, хрящевую ткань. Протяженность ходов различна: некоторые достигают глубокой фасции или наружной мозговой оболочки, 2/3 фистул внедряются в субарахноидальное пространство, оканчиваясь кистами. Последние содержат экто- и мезодермальные производные, включая придаточные структуры: волосяные фолликулы, железистые клетки, гладкие мышцы.
Классификация
Аномальные ходы могут возникнуть на любом участке краниоспинальной оси – от носа и до копчика. Большинство из них рассматривается в структуре синдрома скрытого спинального дизрафизма или расщепления позвонковых дужек (spina bifida occulta). С учетом локализации в современной неврологии и нейрохирургии различают следующие формы патологических сообщений:
Как свидетельствуют литературные данные, спинальные формы данной патологии встречаются примерно в три раза чаще краниальных. В соответствии с гистологическим строением и предполагаемыми особенностями эмбрионального развития некоторые авторы предлагают использовать следующую классификацию спинальных свищевых ходов:
Свищевые ходы могут оканчиваться слепо, дермоидными или эпителиальными кистами (экстра-, интрадуральными, интрамедуллярными). Синусы обычно единичны и располагаются вдоль срединной линии тела. В литературных источниках есть сообщения о боковых, двойных или множественных фистулах. По клиническому течению патология бывает неосложненной или осложненной.
Симптомы дермального синуса
Данная разновидность врожденных аномалий характеризуются широким спектром клинических проявлений – от бессимптомного течения до тяжелых неврологических нарушений. Многие проявляются лишь внешними кожными признаками, в ряде случаев последние настолько малозаметны, что порок развития становится случайной находкой при нейровизуализационном исследовании либо выявляется гораздо позже – на стадии осложнений.
Спинальный дермальный синус
Спинальные дермальные синусы чаще всего локализуются в поясничной и пояснично-крестцовой зоне. При осмотре на коже спины пациента обнаруживают воронкообразную впадину или зияющее отверстие патологического канала, идущего в краниальном направлении. Такие изменения часто наблюдаются на фоне зон гипер- или гипопигментации, капиллярной гемангиомы, пучка грубых волос (локального гипертрихоза). Размеры очагов варьируются от 3-5 мм до 4-7 см. При воспалении свищевого хода окружающие ткани отекают, кожа краснеет, из наружного отверстия выделяется серое мутное отделяемое.
Клиническая манифестация возможна в широком возрастном диапазоне. В отличие от кожных изменений, обычно представляющих косметическую проблему, неврологические нарушения, связанные с миелодисплазией, наличием кист и воспалительного процесса, имеют прогрессирующий характер. При рождении они отсутствуют, в последующем проявляются и нарастают. Наряду с минимальным дефицитом развиваются вялые парапарезы нижних конечностей с гипестезией, гипорефлексией и атрофией мышц. У половины пациентов выявляют нарушение функции органов малого таза в виде недержания мочи и кала.
Сопутствующий синдром фиксированного спинного мозга, возникающий при нарушении гемоциркуляции в нижних отделах от их натяжения на фоне роста позвоночника, характеризуется усилением неврологических расстройств. Симптомы дополняются болями в пояснице и ногах, нарушением походки, ортопедическими дефектами. Последние включают укорочение конечностей, косолапость, искривление позвоночника (кифоз, сколиоз). Спинальные фистулы также ассоциируются с диастематомиелией, менингомиелоцеле, тератомами.
Краниальный дермальный синус
Краниальные фистулы, локализующиеся в назофронтальной области, хорошо видны при обычном осмотре. Они определяются как небольшая ямочка, иногда ассоциированная с аномальным ростом волос или выделением желтовато-прозрачной жидкости. Затылочные или париетальные синусы скрываются под естественным волосяным покровом, поэтому гораздо менее заметны. Обычно они выявляются на фоне эпизодов рецидивирующего менингита при детальном осмотре с бритьем головы.
Неврологические симптомы возникают в случаях, когда канал дермального синуса проникает интракраниально и оканчивается кистой. Объемные образования провоцируют локальную компрессию нервных структур и повышение внутричерепного давления, что сопровождается головными болями, рвотой. При обследовании обнаруживают признаки атаксии, нистагм, отек диска зрительного нерва. Краниальные формы могут ассоциироваться с другими аномалиями: фронто-назальной дисплазией, рото-лице-пальцевым синдромом I типа, гемифациальной микросомией.
Осложнения
Свищевые ходы являются входными воротами для проникновения бактерий внутрь спинального канала и полости черепа – у 61% пациентов диагностируют нейроинфекцию в форме вторичного гнойного менингита, миелита, интрамедуллярных, экстра- и субдуральных абсцессов. Прорыв содержимого кисты либо выход дермальных элементов в спинномозговую жидкость ведет к раздражению мозговых оболочек с появлением асептического менингита, нередко – рецидивирующего. Увеличение интраспинальных и внутричерепных кист сопровождается прогрессированием неврологического дефицита, гидроцефалией, костными деформациями.
Диагностика
Предварительная диагностика дермального синуса проводится на основании клинических данных – по сочетанию характерных кожных признаков, нарастающей неврологической симптоматики и сопутствующих воспалительных явлений. Верифицировать патологию с определением локализации и направления свищевого хода, его связи с нервными тканями, наличия ассоциированных аномалий позволяют методы нейровизуализации:
В комплексном обследовании пациента для уточнения функциональных расстройств применяют нейрофизиологические методы: электроэнцефалографию, анализ соматосенсорных вызванных потенциалов, электронейромиографию. Использование инвазивных диагностических процедур ограничено: фистулография сопряжена с опасностью внедрения инфекции через свищевой канал, проведение люмбальной пункции рискованно из-за угрозы разрыва кисты или абсцесса. Вне зависимости от результатов нейровизуализации всем пациентам показана интраоперационная диагностика.
В практике врача-невролога спинальные свищи следует дифференцировать от эпителиальных копчиковых ходов (пилонидальных кист), псевдодермальных синусов, менингомиелоцеле. При краниальных дефектах исключают энцефалоцеле, назальные глиомы. Интрамедуллярные и внутричерепные кисты необходимо отличать от других объемных образований (опухолей, абсцессов). Аномалии, осложненные воспалительным процессом, различают с нейроинфекциями иной этиологии.
Лечение дермального синуса
Тактика лечения определяется локализацией дефекта, его клинической манифестацией, сопутствующими аномалиями, наличием осложнений. Во многих случаях для достижения оптимального результата практикуется комплексное воздействие на патологический процесс. Крайне важна своевременность оказания нейрохирургической помощи, от которой напрямую зависит исход заболевания.
Консервативная терапия
У новорожденных при поражении копчиковой зоны возможно динамическое наблюдение. Такой свищевой ход обычно заканчивается на удалении от оболочек мозга, поэтому риск инфекционно-воспалительных осложнений минимален. В остальных случаях консервативной терапии отводится вспомогательная роль. Подобные методики неспособны устранить структурный дефект, но помогают снизить риск неблагоприятных последствий его течения, провести подготовку к хирургическому вмешательству, обеспечить послеоперационное ведение пациентов. Могут использоваться следующие методы:
Хирургическое лечение
Если патология поражает любые сегменты выше копчикового, единственным эффективным методом лечения признается радикальное вмешательство – микрохирургическое иссечение дермального синуса и удаление кистозных расширений. Параллельно выполняют коррекцию вертебральных и краниальных аномалий. Операцию рекомендуют проводить до развития неврологического дефицита или гнойных осложнений – в раннем детском возрасте (как только ребенок сможет ее перенести) или сразу после установления диагноза.
Отсроченное вмешательство показано при активном воспалительном процессе в зоне фистулы, который требует предварительной терапии антибиотиками. Интрамедуллярные абсцессы вскрываются путем задней срединной миелотомии, дренируются, промываются растворами антисептиков. После операции выполняют контрольное нейровизуализационное исследование, которое повторяют ежегодно или по мере необходимости.
Прогноз и профилактика
При своевременном радикальном удалении дермального синуса (с кистой или интрамедуллярным абсцессом) отмечается благоприятный прогноз с высокими шансами на сохранение и улучшение неврологических функций. Задержка в постановке диагноза способствует усугублению нарушений с развитием постоянного инвалидизирующего дефекта. Неполное иссечение аномальных тканей ассоциировано с риском рецидива и инфекционных осложнений. Мероприятия первичной профилактики могут включать планирование беременности, устранение провоцирующих факторов, перинатальную диагностику.
Миелодисплазия спинного мозга
Общая информация
Краткое описание
Различают следующие виды спинномозговой грыжи:
Неврологические расстройства вследствие миелопатии зависят от локализации грыжи. От локализации кисты может зависеть несколько вариантов двигательного поражения. Возможно развитие гидроцефалии. Только у 15% новорожденных наблюдаются клинические проявления гидроцефалии с рождения, однако гидроцефалия выявляется у 60% пораженных при нейросонографии. В дальнейшем гидроцефалия формируется в 80% случаев. Первые клинические проявления развиваются после операции по поводу миеломенингоцеле, но иногда могут быть, и не связаны с хирургическим вмешательством. У ¾ грудных детей с миеломенингоцеле причиной гидроцефалии служит стеноз водопровода мозга.
Дермальный синус представляет собой открытую срединно-расположенную расщелину кожи, которая обычно обозначена пучком волос или пятном красного вина. Большинство синусов заканчиваются подкожно по типу слепого мешка или дермоидной кисты, другие распространяются в направлении от spina bifida к растущей невральной оси; в прилежащих точках они прикрепляются к твердой мозговой оболочке или спинному мозгу подобно фиброзным тяжам или дермоидным кистам. Такие синусы фиксируют спинной мозг.
Внешние признаки спинального дизрафизма (пучок волос, подкожная липома, дермальный синус) встречаются у половины больных, а скрытая spina bifida или деформация крестца, представлены почти в 90% случаев. У младенцев и детей раннего возраста наиболее часто обнаруживаются нарушения походки, задержка роста или деформация стопы или ноги, расстройство функции мочевого пузыря. Эти симптомы могут наблюдаться изолированно или в сочетании. Прогрессирование симптомов бывает малозаметным. У детей наблюдается неуклюжая походка или нарушение контроля за мочеиспусканием, как правило, отмечаются нормальные или оживленные рефлексы и разгибательные подошвенные рефлексы, у некоторых детей ахиллов рефлекс угнетен или отсутствует с одной или с двух сторон.
У детей с деформацией стопы обычно выявляется полая стопа и задержка роста всей ноги. Другая нога может выглядеть нормальной или бывает лишь слегка деформированной без нарушения ее роста. Сухожильные рефлексы с деформированной стопы чаще угнетены, чем повышены. Начальные симптомы фиксированного спинного мозга у детей старшего возраста и подростков представлены аналогичными затруднениями при ходьбе или сколиозом. Иногда могут обнаруживаться двусторонняя, негрубая деформация стоп, недержание мочи и запор. Сухожильные коленные и ахилловы рефлексы обычно повышены, и как правило, выявляются подошвенные рефлексы разгибательного типа.
Протокол «Spina bifida. Миелодисплазия спинного мозга»
Код по МКБ-10:
Q05.0 Spina bifida в шейном отделе с гидроцефалией
Q05.1 Spina bifida в грудном отделе с гидроцефалией
Q05.2 Spina bifida в поясничном отделе гидроцефалией
Q05.3 Spina bifida в крестцовом отделе гидроцефалией
Q05.4 Spina bifida с гидроцефалией неуточненная
Q05.5 Spina bifida в шейном отделе без гидроцефалии
Q05.6 Spina bifida в грудном отделе без гидроцефалии
Q05.7 Spina bifida в поясничном отделе без гидроцефалии
Q05.8 Spina bifida в крестцовом отделе без гидроцефалии
Q05.9 Spina bifida неуточненная
Q06.1 Гипоплазия и дистрофия спинного мозга
Миелодисплазия спинного мозга
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация спинномозговых грыж
По локализации:
— в шейном отделе позвоночника;
— в грудном отделе позвоночника;
— в поясничном отделе позвоночника;
— в крестцовом отделе позвоночника.
В зависимости от содержимого грыжевого выпячивания:
1. Менингоцеле (оболочек спинного мозга).
2. Менингорадикулоцеле (приращенных к стенке грыжевого мешка корешков спинного мозга).
3. Миеломенингоцеле (помимо оболочек, корешков и неправильно сформированного мозга).
Сочетание с гидроцефалией:
1. Spina bifida с гидроцефалией.
2. Spina bifida без гидроцефалии.
Диагностика
Диагностические критерии
У детей с поражения грудного отдела развиваются спастическая параплегия, центральные расстройства мочеиспускания и утрата чувствительности с определенного уровня. У младенцев с поражением спинального конуса обнаруживаются вялая параплегия, анестезия пояснично-крестцовой области, утрата защитного рефлекса в ногах, атония мочевого пузыря с подтеканием мочи. Только у 15% новорожденных наблюдаются клинические проявления гидроцефалии с рождения, однако гидроцефалия выявляется у 60% пораженных при нейросонографии. В дальнейшем гидроцефалия формируется в 80% случаев. Первые признаки гидроцефалии развиваются после операции по поводу миеломенингоцеле, но иногда могут быть, и не связаны с хирургическим вмешательством. У ¼ грудных детей с миеломенигоцеле причиной гидроцефалии служит стеноз водопровода мозга.
Лабораторные исследования:
— общий анализ крови с целью исключение анемии, воспалительного процесса;
— общий анализ мочи с целью исключения уронефрологической патологии.
Инструментальные исследования
1. Нейросонография должна быть проведена всем новорожденным при рождении со Spina bifida с целью исключения гидроцефалии. Даже когда гидроцефалия при рождении отсутствует, нейросонографическое исследодование с измерением размеров желудочковой системы должно быть выполнено повторно через 2-4 недели.
2. Компьютерная томография или магниторезонансная томография головного мозга для определения аномалий мозга, особенно аномалии Киари. Эти данные могут оказаться необходимыми при выборе метода лечения. КТ точно выявляет размеры желудочков и их изменения.
3. Электромиография. При помощи ЭМГ регистрируются биоэлектрические потенциалы, возникающие на нервно-мышечной периферии. Поражение двигательных клеток в передних рогах спинного мозга выражается, прежде всего, четкими изменениями ритма. Это обусловлено тем, что пораженные мотонейроны возбуждаются одновременно (синхронно), что приводит с урежению колебаний потенциалов. Существует отчетливая связь между тяжестью поражения мышц и изменениями электромиограммы.
ЭМГ тяжело пораженных мышц характеризуется «биоэлектрическим молчанием». Если в парализованной мышце и возникают потенциалы, то они отличаются очень низкой амплитудой (20-50 мкВ) и очень редким ритмом (6-10 Гц). При парезах средней тяжести сохраняется урежение ритма, но вольтаж осцилляций повышается. При очень субклинических парезах удается выявить характерное для переднероговой патологии урежение ритма лишь у 40-50% больных. При этом оно улавливается преимущественно при легких тонических напряжениях. При максимальном же напряжении ЭМГ может выглядеть, как нормальная. ЭМГ исследование позволяет уточнить топику процесса ЦНС, но не его этиологию.
4. Рентгенография конечностей для исключения вывихов, подвывихов, остеопороза.
5. Рентгенография позвоночника.
Показания для консультаций специалистов:
4. Врач ЛФК для назначения индивидуальных занятий лечебной физкультуры, ортопедических укладок.
5. Врач-физиотерапевт для назначения физиотерапевтических процедур.
Минимум обследования при направлении в стационар:
1. Общий анализ крови.
2. Общий анализ мочи.
3. Кал на яйца глист.
Основные диагностические мероприятия:
1. Общий анализ крови.
2. Общий анализ мочи.
4. Неврологический осмотр.
5. Консультация ортопеда.
6. Консультация протезиста.
Перечень дополнительных диагностических мероприятий:
1. УЗИ органов брюшной полости.
2. Рентгенография конечностей.
4. УЗИ органов брюшной полости.
Дифференциальный диагноз
Заболевание
Порок развития
Клинические проявления
Spina bifida oculta
Незаращение одной или нескольких дужек позвонков
В ряде случаев протекает бессимптомно или сопровождаются только вегетативными нарушениями (недержание мочи)
Spina bifida в шейном отделе с гидроцефалией
Незаращение одной или нескольких дужек позвонков в шейном отделе позвоночника, гидроцефалия
Spina bifida в шейном отделе без гидроцефалии
Незаращение одной или нескольких дужек позвонков в шейном отделе позвоночника
Spina bifida в грудном отделе с гидроцефалией
Незаращение одной или нескольких дужек позвонков в грудном отделе позвоночника, гидроцефалия
Спастическая параплегия ног, центральные расстройства мочеиспускания и утрата чувствительности с определенного уровня. Признаки гидроцефалии. Задержка психоречевого развития
Spina bifida в грудном отделе без гидроцефалии
Незаращение одной или нескольких дужек позвонков в грудном отделе позвоночника
Спастическая параплегия ног, центральные расстройства мочеиспускания и утрата чувствительности с определенного уровня
Spina bifida в поясничнокрестцовом отделе с гидроцефалией
Незаращение одной или нескольких дужек позвонков в поясничном отделе позвоночника, Гидроцефалия выявляется у 89% больных
Вялые парезы и параличи нижних конечностей, выпадение чувствительности в зоне иннервации крестцовых и, реже, поясничных корешков, нарушение функций тазовых органов вплоть до недержания мочи и кала. Признаки гидроцефалии. Задержка психоречевого развития
Spina bifida в поясничнокрестцовом отделе без гидроцефалии
Незаращение одной или нескольких дужек позвонков в пояснично-крестцовом отделе позвоночника
Вялые парезы и параличи нижних конечностей, расстройства чувствительности в зоне иннервации крестцовых и, реже, поясничных корешков, нарушение функций тазовых органов вплоть до недержания мочи и кала
Spina bifida в спинального конуса
Незаращение одной или нескольких дужек позвонков крестцового отдела позвоночника, копчика
Вялая параплегия, анестезия пояснично-крестцовой области, утрата защитного рефлекса в ногах, атония мочевого пузыря с подтеканием мочи
Фиксированный спинной мозг
Нарушение походки, деформация одной стопы или ноги, расстройство функции мочевого пузыря. Прогрессирование симптомов бывает малозаметным. Отмечаются нормальные или оживленные рефлексы и разгибательные подошвенные рефлексы, у некоторых детей ахиллов рефлекс угнетен или отсутствует с одной или с двух сторон
Тератома крестцово-копчиковой области
При рентгенологическом исследовании позвоночника выявляется отсутствие Spina bifida
Неврологических расстройств нет
Лечение
Тактика лечения: зависит от формы spina bifida.
Цель лечения: улучшение двигательной активности, увеличение силы и объема активных движений, предупреждение осложнений (контрактур, атрофий), приобретение навыков самообслуживания, социальная адаптация.
Немедикаментозное лечение:
1. Лечебная физкультура занимает одно из ведущих мест в лечении больных. У больных с глубокими парезами при мышечной силе в пределах 1-0 балла, помимо лечения положением, применяют пассивные и пассивно-активные упражнения с переходом к активным упражнениям.
2. Стимулирующий массаж пораженных конечностей, мышц спины.
3. Кондуктивная педагогика.
6. Оперативное лечение (вентрикуло-перитонеальное шунтирование) при окклюзионной гидроцефалии.
Медикаментозное лечение
При мозговых грыжах производят операцию, которая заключается в выделении грыжевого мешка и его ножки из окружающих тканей, вскрытии этого мешка и осмотра его содержимого. При наличии в полости грыжевых корешков спинного мозга их осторожно выделяют, погружают в позвоночный канал, мешок иссекают, и остатки его сшивают над спинным мозгом. Щель в дужках позвонков закрывают мышечно-фасциальной пластинкой. Операция избавляет больных от грыжевого выпячивания, но менее благоприятна в смысле обратного развития неврологических нарушений, что является следствием дегенеративных изменений спинного мозга и его корешков. Показанием к экстренной операции является разрыв оболочек, сопровождающихся кровотечением или ликвореей.
Препараты, улучшающие метаболизм: церебролизин, актовегин, пирацетам, пиритинол, глиатилин, гинкго-билоба.
При нарушениях функций тазовых органов показано назначение дриптана.
Дальнейшее ведение: регулярное занятия ЛФК, ортопедические вмешательства, обучение родителей навыкам массажа, ЛФК, ортопедические укладки.
Перечень основных медикаментов:
2. Актовегин, ампулы по 80 мг
3. Винпоцетин (кавинтон), таблетки 5 мг
4. Галантамин 0,25% 1 мл
5. Дибазол, таблетки 0,02; 0,005
6. Ксантинола никотинат (теоникол)
7. Пиридоксин гидрохлорид (витамин В6), ампулы 5% 1 мл
8. Тиамин бромид (витамин В1), ампулы 5% 1 мл
9. Фолиевая кислота, таблетки 0,001
10. Цианокобаламин (витамин В12), ампулы 200 и 500 мкг
Дополнительные медикаменты:
1. Аспаркам, таблетки
2. Глиатилин, капсулы 400 мг
3. Диакарб, таблетки 0,25
5. Нейромидин, таблетки 20 мг
6. Оксибрал, ампулы 2 мл
7. Оротат калия, таблетки 0,5
8. Пентоксифиллин (трентал), таблетки 0,1
9. Пирацетам, ампулы 5 мл
10. Прозерин, ампулы 0,05% 1 мл
11. Танакан, таблетки 40 мг
12. Церебролизин, ампулы 1 мл
Индикаторы эффективности лечения:
1. Купирование проявлений внутричерепной гипертензии: нормализация темпа увеличения окружности головы.
2. Отсутствие напряжения и выбухания большого родничка.
3. Нормализация сна, поведения ребенка.
4. Увеличение объема активных движений, мышечного тонуса в пораженных конечностях.
5. Повышение мышечной силы.
6. Улучшение трофики паретичных мышц, двигательных функций.
Госпитализация
Показания к госпитализации (плановая): парезы, параличи, нарушение походки, слабость в конечностях, контрактуры, недержание мочи и кала. Прогрессивное увеличение окружности головы, задержка психоречевого развития.
Профилактика
Профилактические мероприятия
Информация
Источники и литература
Информация
Список разработчиков:
Разработчик
Место работы
Должность
Кадыржанова Галия Баекеновна
РДКБ «Аксай», психоневрологическое отделение №3
Серова Татьяна Константиновна
РДКБ «Аксай», психоневрологическое отделение №1
Мухамбетова Гульнара Амерзаевна
КазНМУ, кафедра нервных болезней
Ассистент, кандидат медицинских наук
Балбаева Айым Сергазиевна
РДКБ «Аксай», психоневрологическое отделение №3