дисбиоз код по мкб 10 у взрослых
Дисбактериоз кишечника
По международной классификации болезней (МКБ-10) такой болезни, как дисбактериоз кишечника просто не существует, а набору похожих на него симптомов призван называться синдромом раздражённого кишечника.
Не важно, как называется само заболевание, важно, что при дисбалансе микрофлоры человек ощущает дискомфорт и дальнейшие проблемы со здоровьем.
Флора кишечника на 90 процентов состоит из бактериоидов и бифидобактерий. Оставшиеся 10 процентов — это энтерококки, эшерихии и лактобактерии. При некоторых условиях процентное соотношение патогенных бактерий начинает увеличиваться, что меняет биоценоз кишечника и приводит к проблемам пищеварения.
Разнообразие симптомов дисбактериоза связанно с тем, насколько изменилось процентное количество патогенной микрофлоры.
От чего возникает дисбактериоз?
Баланс микрофлоры очень неустойчив и патогенные процессы могут возникать из-за множества факторов. Так например у ребенка до трех лет дисбактериоз может возникнуть при нарушении вскармливания:
У детей постарше или взрослых факторов может быть много:
Облигатная микрофлора играет важное значение в обмене веществ, по этой причине дисбактериоз приводит к проблемам в организме: ухудшается пищеварение, падает иммунитет, организм становится более восприимчив к аллергенам.
Дисбактериоз имеет четыре стадии:
Клинические формы в зависимости от симптомов
Дисбактериоз у детей и взрослых и его лечение
Несмотря на то, что по медицинским справочникам он не является заболеванием, он все равно требует лечения. Вылечить его можно, нормализовав баланс микрофлоры. Существует несколько методик:
Дисбактериоз
Рубрика МКБ-10: K63.8.0*
Содержание
Определение и общие сведения [ править ]
Этиология и патогенез [ править ]
По этиологии дисбиоз толстой кишки может быть:
• инфекционным (или постинфекционным);
• алиментарным (при несбалансированном, неадекватном питании с дефицитом пищевых волокон);
Следует назвать также предрасполагающие факторы, способствующие развитию дисбиоза толстой кишки:
• резкое ухудшение экологии окружающей среды.
Все этиологические и предрасполагающие факторы можно условно разделить на две группы:
Тонкокишечный дисбиоз (синдром избыточного роста бактерий) развивается при недостаточности илеоцекального сфинктера или после его резекции], а также при длительном приеме ингибиторов протонной помпы.
Патогенез толстокишечного дисбиоза
В результате селективного размножения клонов условно-патогенных бактерий, синтезирующих факторы патогенности (адгезины, цито- и энтеротоксины, антилизоцимный фактор и др.), обладающих сложными плазмидами резистентности, развивается эндотоксемия. Решающее значение имеет снижение колонизационной резистентности макроорганизма, вследствие чего происходит накопление «критического числа» условно-патогенных видов бактерий с проявлением их вирулентных свойств, развитием ряда патофизиологических расстройств, нарушением метаболических, морфокинетических (трофических) процессов с функциональными и структурными (не всегда) изменениями толстой кишки.
Патогенез тонкокишечного дисбиоза (синдрома избыточного роста бактерий)
Большое значение придают преждевременной деконъюгации желчных кислот в тощей кишке, высвобождению микробных протеаз и других тканевых ферментов, связыванию витамина В12, образованию гидроокисей жирных и желчных кислот, повышенной продукции аминов, фенолов, органических кислот и др.
Клинические проявления [ править ]
Дисбактериоз: Диагностика [ править ]
В диагностике дисбиоза толстой кишки по-прежнему сохраняет значение классический бактериологический анализ фекалий.
Оригинальный качественный метод определения бактериального спектра в кале предложил В.М. Красноголовец. Используют также ПЦР, но она определяет только ограниченное количество бактерий.
Анаэробную микрофлору можно выявлять с помощью хромато-масс-спектрометрии. М.Д. Ардатская и О.Н. Минушкин разработали способ определения короткоцепочечных (летучих) жирных кислот методом газожидкостной хроматографии (по метаболической активности микрофлоры), которая позволяет быстро и достаточно точно выявлять содержание индигенной микрофлоры, а также присутствие условно-патогенных и патогенных микроорганизмов в толстой кишке.
Присутствие вирусной (ротавирусной и др.) инфекции в фекалиях определяют методом ИФА.
Бактериологическое исследование фекалий на дисбиоз позволяет установить количественный и видовой состав микрофлоры, доминирующей в данный момент в толстой кишке, обнаружить смену облигатной микрофлоры на условно-патогенную и обосновать необходимость коррекции выявленных нарушений (с учетом степени дисбиоза, его этиологии и патогенеза, видового состава транзиторной микрофлоры).
Дисбиоз тонкой кишки (синдром избыточного роста бактерий) диагностируют путем непосредственного посева на бактериальные среды дуоденального или (лучше) еюнального содержимого, полученного с помощью специального тонкокишечного зонда (аспирация). Увеличение общего количества микроорганизмов (>105/мл кишечного содержимого), обитающих в тонкой кишке, подтверждает диагноз тонкокишечного дисбиоза. Существуют и другие диагностические методы: дыхательный тест с лактулозой, меченной Н2, тесты с 14С-ксилозой и 14С-гликохолатом.
При дисбиозе толстой кишки различают 4 его степени:
3. Декомпенсированная, неосложненная степень;
4. Декомпенсированная, осложненная степень.
Дифференциальный диагноз [ править ]
Дисбактериоз: Лечение [ править ]
Методы коррекции дисбиоза
Коррекция дисбиоза толстой кишки предполагает комплексный подход:
• адекватное лечение основного заболевания, ставшего причиной развития дисбиоза;
• восстановление нарушенных функций кишечника;
• повышение общей резистентности макроорганизма за счет стимуляции его иммунологической и неспецифической защиты;
• коррекция собственно дисбиоза толстой кишки с использованием функционального питания, пре-, про- и синбиотиков, а также (по строгим показаниям) кишечных антисептиков и других антибактериальных и антипаразитарных средств.
Недопустимо эмпирическое лечение («вслепую») толстокишечного дисбиоза, которое, как известно, неэффективно и дискредитирует как само понятие дисбиоза, так и необходимость его коррекции медикаментозными и немедикаментозными средствами.
При I и II степени дисбиоза толстой кишки рекомендуется назначение функционального питания (ФП). В этот период дисбиоз протекает без клинических проявлений.
Препараты, в состав которых входят одновременно пре- и пробиотики, именуют синбиотиками.
Лишь при III и IV степени дисбиоза толстой кишки возникает необходимость в назначении антибактериальных средств с целью подавления условно-патогенной и патогенной микрофлоры: рассчитывать на самовосстановление эубиоза толстой кишки при высоких степенях дисбиоза нет оснований. Начинать следует с кишечных антисептиков, которые избирательно подавляют условно-патогенные микроорганизмы и тем самым способствуют росту и размножению облигатной микрофлоры. К кишечным антисептикам могут быть причислены:
Большинство ведущих гастроэнтерологов нашей страны не только признают существование дисбиоза (дисбактериоза) толстой кишки, но и отводят ему важную роль в патогенезе и течении многих патологических процессов, развивающихся в пищеварительной системе и других системах органов, ведут поиск и изучают эффективность различных методов его коррекции
Профилактика [ править ]
Прочее [ править ]
Обзор литературы по эубиозу и дисбиозу толстой кишки позволяет сделать следующие выводы.
• Эндосимбионтная микрофлора, обитающая в толстой кишке, сосуществует с человеческим организмом на принципах мутуализма, выполняя жизненно важные функции в обмене веществ, в иммунологической защите макроорганизма, обеспечении его колонизационной резистентности, выработке биологически активных веществ (витамины, ферменты, медиаторы), в том числе с антибиотическими свойствами, в реализации морфокинетических (трофических) процессов и т.д.
• Нарушения в количественном и качественном составе микрофлоры толстой кишки (дисбиоз) характеризуются угнетением облигатной микрофлоры, нарастанием и доминированием условно-патогенных микроорганизмов и неизбежно отрицательно сказываются на функционировании пищеварительной системы и всего организма в целом.
• Термины и понятия «дисбиоз» и «синдром избыточного микробного роста» не синонимы: они отражают различные процессы, локализованные в разных биотопах кишечника (толстая и тонкая кишка), и принципиально отличаются друг от друга.
• Дисбиоз толстой кишки, как правило, вторичен, в начальных стадиях (I и II) не имеет клинического эквивалента, поэтому должен рассматриваться не как клинический синдром, а как микробиологическое понятие, нарушение одного из параметров гомеостаза. При III и IV степени появляется клиническая составляющая дисбиоза, в связи с чем он из сугубо микробиологического понятия трансформируется в клинико-микробиологическое, требующее коррекции, и поэтому должен быть отражен в диагнозе как осложнение основного заболевания.
• Существующие методы диагностики толстокишечного дисбиоза достаточно информативны, в том числе классический метод бактериологического исследования фекалий. Они позволяют диагностировать дисбиоз, установить его характер и степень, обосновать пути коррекции.
• На различных этапах развития дисбиоза (с учетом его степени) с целью коррекции возникших нарушений целесообразно использовать: функциональное питание, пре-, про- и синбиотики, кишечные антисептики и симптоматические средства лечения, которые призваны дополнить терапию основного заболевания, на фоне которого возник дисбиоз.
Дисбактериоз кишечника
Дисбактериоз (кишечника) — особое состояние, которое может поражать тонкий и толстый кишечник. Считается, что он может стать причиной запоров, диареи, тошноты, метеоризма, может увеличить риск развития злокачественных новообразований. Для борьбы с этим состоянием рекомендуют прием про- и пребиотиков. Однако все не так однозначно, в чем особенности этого состояния, и почему оно немногими признается в общемировой медицинской практике — в нашем материале.
Что такое дисбактериоз
Вопреки распространенному заблуждению, дисбактериоз не является самостоятельным заболеванием. В Международной классификации болезней десятого пересмотра (МКБ-10) такой диагноз отсутствует. Правильнее будет сказать, что дисбактериоз, или дисбиоз — это состояние, сопровождающееся нарушением баланса микрофлоры кишечника, которое возникает как следствие других перенесенных болезней или в результате лечения антибиотиками.
В группу риска входят в первую очередь новорожденные и дети грудного возраста. Дело в том, что при рождении их пищеварительный тракт стерилен, а это означает, что микрофлоры как таковой в нем еще нет. Бифидо- и лактобактерии поступают в организм ребенка вместе с молоком матери. Однако если женщина в период беременности проходила лечение антибиотиками, то кормление грудью может усугубить ситуацию.
В эту же группу входят и пациенты, перенесшие тяжелые заболевания, сопровождающиеся истощением организма, инфекцией, нарушением кроветворения или злокачественными новообразованиями. В группе риска и те люди, кто подвержен частым стрессам и вредным привычкам.
Чем опасна патогенная микрофлора
Кишечник человека населяют не только облигатные, но и условно-патогенные бактерии. Если первые считаются «полезным» сегментом микрофлоры кишечника, обеспечивающим нормальное пищеварение и поддерживающим иммунитет, то с условно-патогенными микробами ситуация более сложная. В нормальных условиях такие бактерии никак себя не проявляют, но при сдвиге естественного баланса, когда их количество начинает преобладать, возникает комплекс симптомов, который называют дисбактериозом кишечника.
К представителям облигатной микрофлоры относят:
Представители условно-патогенной флоры:
Существуют также патогенные бактерии (например, сальмонеллы, иерсинии, холерный вибрион), которые в кишечнике здорового человека отсутствуют. Однако они могут попасть туда при употреблении загрязненной воды или плохо вымытых продуктов.
Сдвиг здорового баланса микрофлоры кишечника и активность патогенных бактерий могут быть чреваты целым рядом неприятных последствий. Например, нарушение нормального биоценоза может способствовать выработке канцерогенных метаболитов и развитию злокачественных новообразований.
Хронические воспалительные процессы, сопровождающие дисбиоз, могут привести к развитию хронического колита и энтерита. Нельзя исключать и опасность распространения воспалительных процессов на суставы. Еще одним осложнением дисбактериоза является снижение иммунитета — человек становится в большей степени подверженным бактериально-вирусным заболеваниям.
Другие возможные осложнения:
Причины развития дисбактериоза
Факторов, провоцирующих развитие дисбактериоза, очень много — начиная от регулярных стрессов, заканчивая неблагоприятными экологическими условиями. Наиболее распространенные причины:
Разделение дисбактериоза на виды не вполне корректно. Это состояние классифицируется по степени тяжести согласно критериям, предложенным доктором биологических наук И.Б. Куваевой и доктором медицинских наук К.С. Ладодо.
1 стадия: титр содержания молочнокислой флоры снижен не более, чем на 20% от нормы. Количество бактероидов, а также лакто- и бифидобактерий снижается. В некоторых случаях отмечается рост различных представителей условно-патогенной флоры. Как правило, ощутимых нарушений со стороны работы ЖКТ не возникает, поэтому эту стадию также называют латентной.
2 стадия: так называемая пусковая фаза. Размножение условно-патогенной микрофлоры усиливается, растет число протеев и грибов Candida. При этом отмечается выраженная тенденция к снижению бифидобактерий и другой облигатной микрофлоры. Степень нарушений работы кишечника оценивается как легкая.
3 стадия: фаза агрессии. На фоне стремительного снижения количества лактобацилл и бифидобактерий прогрессирует рост патогенной газообразующей микрофлоры. Отмечается ускоренное размножение протеев, золотистого стафилококка, а также грибов рода Candida. Клинические проявления выражены более ярко.
4 стадия: фаза ассоциированного дисбактериоза. Бифидобактерии на этой стадии могут отсутствовать полностью, что приводит к тяжелым расстройствам пищеварения и невозможности нормального усвоения пищи.
Титр условно-патогенной микрофлоры достигает высокого уровня, настолько что это по-сути уже превращает ее в патогенную. Однако такая фаза встречается лишь в исключительных клинических ситуациях (например, на фоне приема антибиотиков в сочетании с гормональной и/или лучевой терапией).
Что касается классификации дисбиоза по локализации патологического процесса, то она некорректна, поскольку процесс затрагивает любой сегмент толстого и тонкого кишечника.
Дисбактериоз тонкого кишечника
Как уже было сказано выше, дисбиоз затрагивает все отделы кишечника, поэтому такое определение не вполне корректно. Однако существует так называемый синдром контаминации тонкого кишечника. Согласно концепции А. Н. Маянского, этот синдром обусловлен влиянием патогенной микрофлоры на всасывание жирных кислот в тонком кишечнике, что ведет к нарушению всасывания липидов. Этот процесс, в свою очередь, способствует росту патогенной микрофлоры, образуя замкнутый круг.
Дисбактериоз толстого кишечника
Если в советские времена некоторые отечественные врачи использовали такое определение, то сейчас по описанным выше причинам оно не считается корректным. Чаще употребляется такое определение, как «синдром избыточного бактериального роста».
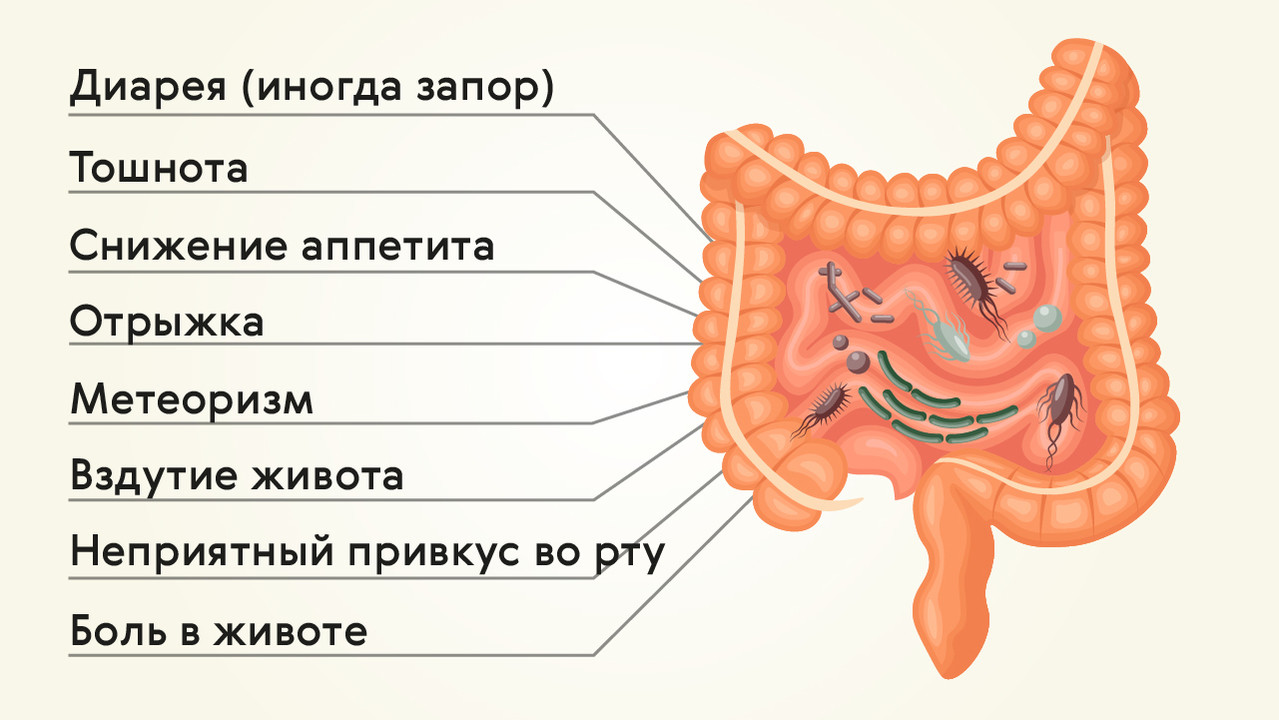
Симптомы дисбактериоза кишечника
Выраженность симптомов при дисбактериозе кишечника во многом зависит от стадии этого состояния.
1 стадия. Периодическое чередование диареи с задержкой стула, неравномерная окраска каловых масс, повышенное газообразование, снижение аппетита.
2 стадия. Усиление метеоризма, запоры и диарея также приобретают более выраженный характер. Отрыжка, боли в животе неопределенной локализации, изжога. Могут отмечаться высыпания на коже.
3 стадия. Перечисленные диспепсические расстройства усиливаются, частота эпизодов диареи может достигать 4-5 раз в день. На этой стадии возникают незаживающие язвы кожных покровов.
4 стадия. К перечисленным симптомам присоединяются проявления интоксикации: тошнота, рвота, повышение температуры тела и общая слабость. В кале может появляться слизь.
Когда обратиться к врачу?
Если расстройства пищеварения не проходят в течение нескольких дней, следует обратиться к гастроэнтерологу. Особую настороженность должны вызвать высыпания на коже или ранее не характерные аллергические симптомы. С визитом к врачу лучше не медлить, поскольку чем позже будут выявлены причины этого состояния, тем больше времени уйдет на его устранение.
Диагностика дисбактериоза кишечника
Появление даже 1-2 симптомов из вышеперечисленных должно стать поводом для беспокойства и обращения к гастроэнтерологу. Следует понимать, что диагностика будет направлена не столько на выявление дисбактериоза, сколько на поиск возможных причин и осложнений первичных заболеваний, которые поспособствовали его развитию.
Обычно врач использует скрининговую и дифференциальную диагностику, направленную на выявление заболеваний кишечника и печени (неспецифический язвенный колит, синдром раздраженного кишечника, рак толстой кишки, гепатиты различного происхождения).
Прямыми показаниями к исследованию состояния микрофлоры кишечника являются:
Непосредственно для диагностики дисбактериоза применяют следующие методы:
При копрологическом исследовании определяется количество бифидобактерий, лактобацилл, энтеробактерий, кишечных палочек, а также представителей условно-патогенной микрофлоры (золотистого стафилококка, синегнойной палочки, протея, грибов рода Candida и т.д.). Однако насыщенность и изменчивость состава кишечной микрофлоры не дает возможности получить полное представление об изменениях в микробиоценозе кишечника. Поэтому с точки зрения современной медицины анализ кала считается устаревшим методом.
Обычно предпочтение отдается более современным диагностическим процедурам —газовой хроматографии в сочетании с масс-спектрометрией.
Лечение дисбактериоза кишечника у взрослых
Вопреки стереотипам, навязанным рекламными роликами, прием пробиотиков не решает проблему в корне. Необходимо в первую очередь найти и устранить причину дисбактериоза, поскольку само явление носит вторичный характер.
Лечение дисбактериоза кишечника должно базироваться на следующих принципах:
Давайте разберем подробнее все эти принципы.
Диета
Правильное питание играет немаловажную роль в стабилизации микробиоценоза кишечной микрофлоры. Поэтому лечение следует начинать именно с коррекции рациона. Необходимо сократить потребление продуктов, вызывающих процессы брожения (а еще лучше — полностью от них отказаться). Это касается и продуктов, не рекомендованных к употреблению при хронических заболеваниях ЖКТ. Причина этого в том, что как мы уже знаем, дисбактериоз всегда вторичен по отношению к основному заболеванию, например колиту, гастриту или гепатиту.
Неправильное питание провоцирует обострение заболеваний печени и желудочно-кишечного тракта, что будет усугублять нарушение баланса кишечной микрофлоры. Поэтому без коррекции рациона все попытки борьбы с дисбактериозом обречены на провал.
Сдоба, кондитерские изделия
Алкоголь (особенно пиво и сладкое вино)
Сыры с жирностью выше 40%
Кисломолочные продукты (кефир, йогурт, ряженка)
Ягоды и фрукты, уменьшающие брожение (абрикосы, черная смородина, клюква)
Каши (кроме перловой)
Супы на свежем бульоне
Нежирное мясо и рыба
Овощи (морковь, тыква, кабачки, картофель)
Большое внимание следует уделить клетчатке — пищевые волокна стимулируют перистальтику кишечника и абсорбируют токсины. Фактически клетчатка является пребиотиком, поскольку облигатная кишечная микрофлора использует пищевые волокна как питательную среду.
Лекарственные препараты
Перед тем как перейти к описанию медикаментозных средств, применяемых при дисбактериозе, подчеркнем, что в первую очередь необходимо лечить основное заболевание. Это называется этиологическим лечением — воздействие на причину, а не следствие болезни. Что касается препаратов, применяемых непосредственно для устранения дисбактериоза, то их можно разделить на несколько групп.
Антибиотики
Применение антибактериальных препаратов целесообразно в случае избыточного роста патогенной микрофлоры в кишечнике, который сопровождается ухудшением функционального состояния (нарушение моторики и всасывания). Применяются следующие группы антибиотиков:
Курс лечения в среднем составляет 7 дней.
Пробиотики
Мнения специалистов относительно эффективности этих препаратов противоречивы. Многие отечественные гастроэнтерологи считают назначение пробиотиков неотъемлемой частью борьбы с дисбактериозом, однако в зарубежной клинической практике целесообразность применения этих средств сейчас все больше подвергается критике. Противники использования пробиотиков аргументируют свою позицию тем, что большая ее часть попросту не приживается в организме пациента. Существуют также мнения, что применение этих препаратов может способствовать росту грибковой инфекции в крови.
Основа состава пробиотиков представлена лакто- и бифидобактериями, однако в качестве дополнения могут быть использованы эшерихии, стрепотококки и энтерококки. Форма выпуска пробиотиков:
Препараты для улучшения пищеварения
Сюда относят как панкреатические ферменты (панкреатин и препараты с его содержанием), а также препараты для улучшения моторики кишечника (домперидон, метоклопрамид). Кроме того, для нормализации функции всасывания кишечника и улучшения функционального состояния печени назначаются гепатопротекторы (фосфолипиды, препараты с экстрактом расторопши).
Народные средства
Здесь важно определиться с трактовкой этого определения в контексте устранения дисбактериоза. Например, некоторые считают употребление кисломолочных продуктов или квашеной капусты народным методом лечения дисбактериоза, хотя по сути это лишь один из аспектов нормализации рациона.
Что касается отваров целебных трав или дрожжевых настоев, которые используют как для употребления внутрь, так и для микроклизм, то подобные методы лучше не применять без согласования с врачом. Зачастую такие средства несут больше вреда, чем пользы.
Прогноз лечения
Микрофлора имеет замечательное свойство: она восстанавливается самостоятельно даже после приема антибиотиков. Поэтому самое главное — это создать благоприятные условия для ее восстановления (о них мы рассказали в предыдущих разделах статьи). Таким образом, прогноз при дисбактериозе положительный. При этом важно понимать, что при неблагоприятных обстоятельствах (обострение хронических заболеваний, неправильный образ жизни, нарушение правил здорового питания и т.д.) не исключено повторное развитие дисбактериоза.
Профилактика дисбактериоза кишечника
Чтобы избежать избыточного микробного роста в кишечнике, достаточно придерживаться нескольких простых рекомендаций.
Заключение
Дисбактериоз не является самостоятельным заболеванием и такого диагноза нет в МКБ-10. Это состояние — следствие основной болезни, неправильного питания и лечения антибиотиками. Ключевую роль в устранении дисбаланса кишечной микрофлоры играет не прием пробиотиков, а лечение основного заболевания, коррекция питания и образа жизни.
ДИСБИОЗ ( ДИСБАКТЕРИОЗ ) КАК СИНДРОМ ОБЩЕЙ ИЛИ ЭКОЛОГИЧЕСКОЙ ПАТОЛОГИИ
Под микробиоценозом кишечника понимают микроэкологическую систему организма, сложившуюся в процессе филогенетического развития в пищеварительном тракте человека и животных. Микробная флора кишечника участвует во многих жизненно важных процессах макроорганизма, который в свою очередь является для нее средой обитания.
Дисбактериоз (дисбиоз) кишечника всегда вторичен и представляет собой клинико-лабораторный синдром, который развивается при целом ряде заболеваний и клинических ситуаций и характеризуется изменением качественного и/или количественного состава микрофлоры определенного биотопа, транслокацией различных ее представителей в несвойственные биотопы, а также метаболическими и иммунными нарушениями, сопровождающимися у части пациентов клиническими симптомами.
Экологическая патология как фактор дисбактериоза и заболеваний метаболического и иммунологического характера
Значение микробиоценоза кишечника
В Международном классификаторе заболеваний человека (МКБ-10), принятом в нашей стране, как и во всем мире, отсутствует диагноз дисбиоза или дисбактериоза кишечника, как самостоятельного заболевания. Однако, хочется надеятся, что важность и всеобщая распространенность данного состояния, как первопричины многих последующих проблем с тонким понимаем последовательности происходящих изменений, все же привнесет изменения в МКБ с выделением дисбиоза как самостоятельного заболевания. Так, например общее заболевания атеросклероз проявляется частными случаями в виде ИБС, инсульта. А дисбиоз является широким синдромом общей патологии, причиной вторичного иммунодефицита, синдрома мальабсорбции и т.д.
Формирование микробиоценоза у детей
В период внутриутробного развития желудочно-кишечный тракт плода стерилен. Во время родов новорожденный колонизирует ЖКТ через рот, проходя по родовым путям матери. Бактерии Е. Соli и стрептококки можно обнаружить в ЖКТ через несколько часов после рождения, причем они распространяются ото рта к анусу. Различные штаммы бифидобактерий и бактероиды появляются в ЖКТ спустя 10 дней после рождения.
Дети, рожденные путем кесарева сечения, имеют значительно более низкое содержание бифидо- и лактобактерий, чем появившиеся естественным путем. Только у детей, находящихся на естественном вскармливании (грудное молоко), в микрофлоре кишечника преобладают бифидобактерии, с чем связывают меньший риск развития гастроинтестинальных инфекционных заболеваний. При искусственном вскармливании у ребенка не формируется преобладание какой-либо группы микроорганизмов. У детей, получающих искусственное вскармливание, чаще и в более высоких титрах появляются бактероиды и вейлонеллы. При избыточном количестве последних может отмечаться повышенное газообразование, развитие диспепсических проявлений, энтериты. Другие бактерии: клебсиеллы, протеи, морганеллы, энтеробактер, цитробактер, серрации являются условно-патогенными; при снижении резистентности организма они могут приобретать патогенные свойства, вызывать воспалительный процесс и диарею.
Непатогенные стафилококки (S. epidermidis) колонизируют кишечник детей с первых дней жизни. Иногда присутствуют в небольших концентрациях стафилококки с патогенными свойствами. Однако возможно развитие инфекционного процесса при передаче от носителей к ребенку нозокомиальных штаммов. Эти штаммы отличаются устойчивостью к антибактериальным препаратам и могут вызывать тяжелые воспалительные поражения кишечника, и даже септический процесс.
Роль стрептококков в формировании оптимального уровня колонизационной резистентности достаточно велика. При естественном вскармливании уровень стрептококков сохраняется постоянным, а при искусственном вскармливании может значительно превышать норму. Однако при сниженном количестве облигатной микрофлоры у детей усиленный рост энтерококков способствует формированию эндогенного инфекционного процесса.
Таким образом, естественное вскармливание ребенка, начатое сразу после его рождения, формирует более благоприятную флору пищеварительного тракта, которая способна к колонизационной резистентности и обеспечивает адекватные процессы пищеварения. Искусственное вскармливание может являться одной из причин изменений микроэкологии ребенка с последующим участием эндогенной флоры в формировании инфекционных, аллергических, иммунопатологических процессов.
У детей, получавших антибактериальную терапию в период новорожденности и находящихся на искусственном вскармливании впоследствии нарушается формирование слизистой ЖКТ, пейеровых бляшек, выработка иммуноглобулинов, лизоцима и других факторов защиты, что приводит к о вторичному иммунодефициту, нарушению всасывания и пр.

Функции нормальной микрофлоры кишечника:
Микроорганизмы колонизируют просвет пищеварительного тракта, а также поверхность слизистых оболочек. В связи с этим разделяют мукозную микрофлору и полостную микрофлору. При ряде патологических состояний очень важно учитывать состав каждого пула. В настоящее время разрабатываются и внедряются методы раздельной оценки флоры пищеварительного тракта. Важен именно пул, покрывающий слизистую оболочку. В просвете кишечника может быть и дикая флора.
Состав кишечной микрофлоры
Обитающая в кишечнике микрофлора подразделяется на следующие группы:
При снижении уровня бифидобактерий транслокация условно-патогенных микробов в верхние отделы кишечника может вызывать их избыточный рост с более тяжелыми проявлениями синдрома нарушенного всасывания.
Доказана важная роль эубактерий, которые представляют собой анаэробные грамположительные неспорообразующие палочки, в трансформации холестерола в копростанол. В связи с этим положением требует внимания педиатров ряд работ зарубежных исследователей по использованию функционального питания, обогащенного соответствующими микроорганизмами для снижения уровня холестерола у пациентов. Однако следует помнить, что эубактерии могут участвовать в развитии воспаления ротовой полости, формировании гнойных процессов в плевре и легких и инфекционного эндокардита.

Бактероиды являются еще недостаточно изученными представителями микрофлоры, известна их определенная роль в расщеплении желчных кислот. Среди них B. fragilis обладает рядом факторов, обусловливающих патогенность: способность секретировать лактамазу, энтеротоксин, гиалуронидазу, гепариназу, фибролизин, нейраминидазу. Имеются указания, что 10% случаев диарей вызываются энтеротоксигенными штаммами B. fragilis, особенно часто диарея, обусловленная бактероидами, наблюдается у детей дошкольного возраста.
Целый ряд видов фузобактерий способны секретировать гемолизины, гемагглютинины и факторы агрегации тромбоцитов. Поэтому при тяжелых септицемиях, связанных с ростом фузобактерий, могут возникать тромбоэмболии, имеющие соответствующую клиническую характеристику.
Вейлонеллы способны к восстановлению нитратов. При избыточном размножении в кишечнике вейлонелл отмечается повышенное газообразование, могут возникать выраженные диспепсические расстройства.

К условиям развития оппортунистической инфекции относятся:
Стадии дисбиоза
По роду возбудителя дисбиоз подразделяют на грибковый, стафилококковый, протейный, синегнойный, эшерихиозный, ассоциативный.
Диагностика дисбактериоза (дисбиоза)
Оценка тяжести кишечного дисбактериоза
В зависимости от степени выраженности клинических проявлений и особенностей микробиологических изменений выделяют 3 степени дисбактериоза: компенсированная, субкомпенсированная и декомпенсированная. Однако в оценке степеней дисбактериоза нет единой точки зрения, так как часто используются разные клинико-лабораторные критерии. Маркерами дисбиоза могут быть кариес, гингивит, пародонтоз, хронические заболевания носоглотки, вагиноз, изменения характера стула при перемене характера питания, при ОРВИ, стрессах. Клинические проявления дисбактериоза кишечника в значительной степени определяются локализацией изменений.
Пример: Девочка 7 лет с запорами до 7 дней на фоне дисбиоза. Диагностирован цирроз печени.
Пример: Институт питания РАМН. Случаи излечения шизофрении у детей после коррекции дисбиоза.
Истинная аллергия генетически детерминирована. Это реакции гуморального типа, где при встрече с антигеном Т-клетками передается информация В-клеткам, имеющим генетический дефект, которые начинают синтезировать антитела в огромных количествах с огромным количеством рецепторов и образованием огромного количества ЦИК, которые буквально закупоривают капилляры, нарушается кровоток. Кальций таким больным не показан, так как он сам дает реакцию с образованием макрокомплексов с ЦИК, что может усугубить нарушение гемодинамики. В развитых странах делается анализы на количество иммуноглобулинов Е и HLA, когда родителей предупреждают о возможной аллергии и дают рекомендации по питанию и т. д.
Лечение дисбактериоза кишечника
Лечение дисбиоза должно быть комплексным:
Профилактика дисбактериоза
Первичная профилактика дисбактериоза, учитывая многочисленные причины его возникновения, представляет очень сложную задачу. Ее решение связано с общими профилактическими проблемами: улучшением экологии, рациональным питанием, улучшением благосостояния и прочими многочисленными факторами внешней и внутренней среды. Вторичная профилактика предполагает рациональное применение антибиотиков и других медикаментов, нарушающих эубиоз, своевременное и оптимальное лечение болезней органов пищеварения, сопровождающихся нарушением микробиоценоза.
Заключение
Разноплановое воздействие БАД (сорбция, пребиотические свойства и витаминоминеральные комплексы с иммуномодулирующими свойствами могут сочетаться в одном препарате) с максимальной пользой и практическим отсутствием риска для больного, большой эффективностью делают их применение наиболее привлекательными и с экономических позиций в терапии и профилактике дисбиоза.
И еще один очень важный аспект, который должен быть рассмотрен и продвинут в сознании медиков. Не так давно появился термин иммунной реабилитации, который подразумевает проведение реабилитации после курса антибиотиков. Так, после приема антибиотиков по поводу ОРВИ и его осложнений предлагается реабилитация для стимуляции антителообразования (этот процесс не запускается на фоне приема антибиотиков).
Подводя итог раздела отметим, что систематическое (!) употребление в пищу пробиотиков, пребиотиков и других продуктов функционального питания на основе пробиотических микроорганизмов, позволяет снизить до нуля риски возникновения множества серьезных заболеваний (включая онкологические), а также заметно ускорить процессы выздоровления болеющего человека, за счет оказания на его организм лечебно-профилактичекого воздействия, включая воздействие иммуномодулирующего, детоксицирующего и антимутагенного характера.
По теме оценки дисбактериоза см. также:
Будьте здоровы!
ССЫЛКИ К РАЗДЕЛУ О ПРЕПАРАТАХ ПРОБИОТИКАХ
_%E2%80%94_%D1%8D%D1%82%D0%BE_%D0%BD%D0%B0%D1%80%D1%83%D1%88%D0%B5%D0%BD%D0%B8%D0%B5_%D0%BA%D0%B0%D1%87%D0%B5%D1%81%D1%82%D0%B2%D0%B5%D0%BD%D0%BD%D0%BE%D0%B9_%D0%B8%D0%B8%D0%BB%D0%B8_%D0%BA%D0%BE%D0%BB%D0%B8%D1%87%D0%B5%D1%81%D1%82%D0%B2%D0%B5%D0%BD%D0%BD%D0%BE%D0%B9_%D0%BF%D1%80%D0%B8%D1%80%D0%BE%D0%B4%D0%BD%D0%BE%D0%B9_%D1%81%D0%BE%D1%81%D1%82%D0%B0%D0%B2%D0%BB%D1%8F%D1%8E%D1%89%D0%B5%D0%B9_%D0%BA%D0%B8%D1%88%D0%B5%D1%87%D0%BD%D0%BE%D0%B9_%D0%BC%D0%B8%D0%BA%D1%80%D0%BE%D1%84%D0%BB%D0%BE%D1%80%D1%8B..jpg)