эндофтальмит код мкб 10
Гнойный эндофтальмит
Рубрика МКБ-10: H44.0
Содержание
Определение и общие сведения [ править ]
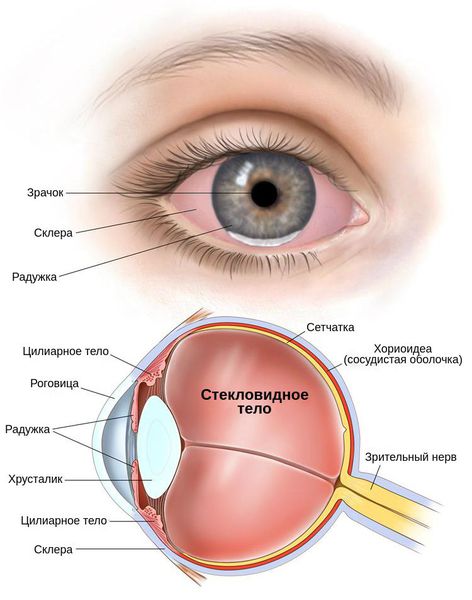
Под эндофтальмитом понимают воспаление внутренних оболочек глаза, обычно вызванное инфекцией.
— острый послеоперационный эндофтальмит (развивается в первые несколько дней после операции);
— подострый послеоперационный эндофтальмит (развивается в срок от нескольких недель до нескольких месяцев после операции);
— хронический послеоперационный увеит.
Этиология и патогенез [ править ]
• Экзогенное инфицирование внутриглазных тканей:
— полостные операции на глазном яблоке;
— проникающие ранения глаза;
— перфорации гнойных язв роговицы.
• Эндогенное инфицирование возникает примерно в 1-2% случаев, например в результате метастазирования инфекции при гнойных септических процессах любой локализации, также причиной могут быть фокальные инфекционные очаги.
Возбудителями чаще всего становятся коагулазоотрицательные стафилококки (например, Staphylococcus epididemidis), грамположительные (например, Staphylococcus aureus), реже грамотрицательные (например, Pseudomonas spp, Aerobacter spp., Proteus spp.) микроорганизмы.
Клинические проявления [ править ]
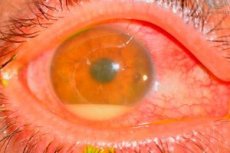
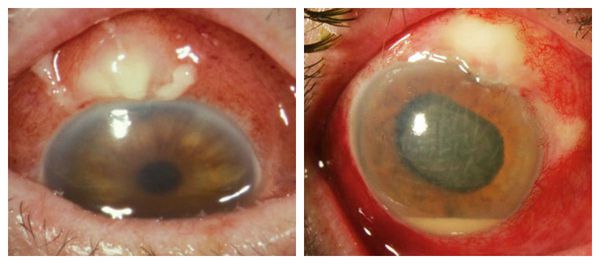
• Клиническая картина эндофтальмита:
— отек век и конъюнктивы;
— отек и/или инфильтрация роговицы;
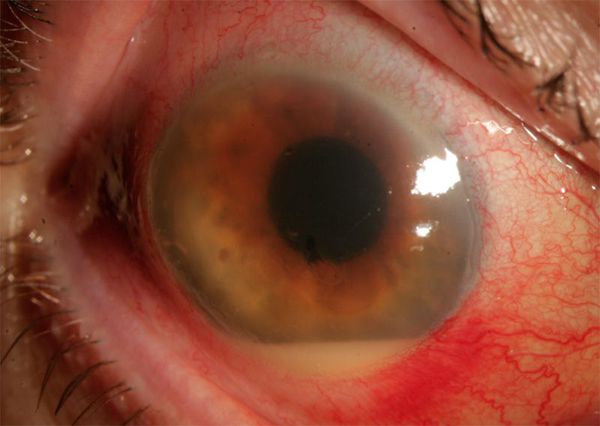
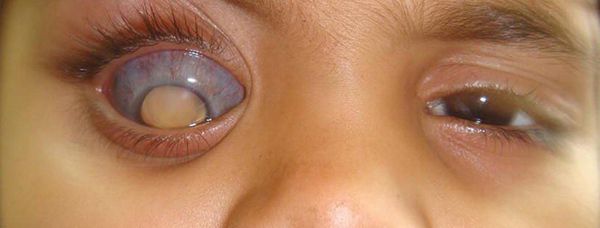
— фибрин во влаге передней камеры, гипопион (гной в передней камере);
— рефлекс с глазного дна от желтоватого до серо-желтого или может вообще отсутствовать.
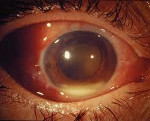
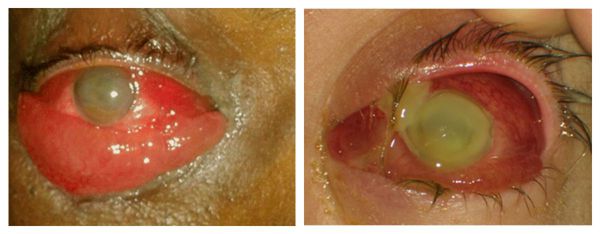
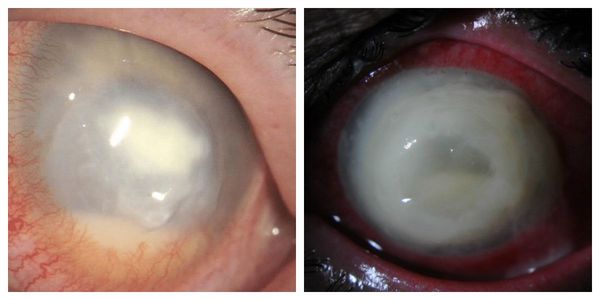
• Клиническая картина панофтальмита:
— очень сильные, ломящие боли в глазу и вокруг глаза;
— выраженный отек век, глазная щель резко сужена;
— хемоз (отек конъюнктивы), выраженная смешанная застойная инъекция глазного яблока;
— отек роговицы, возможно изъязвление;
— гипопион до половины передней камеры и более;
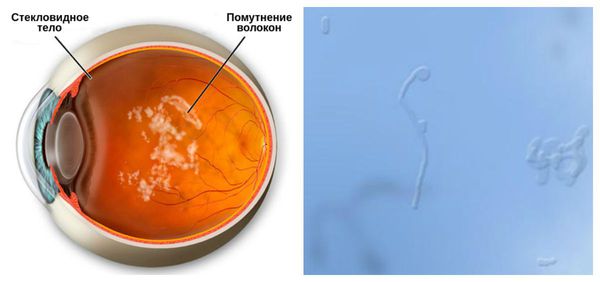
— гнойный экссудат в стекловидном теле;
— экзофтальм и нарушение подвижности глазного яблока свидетельствуют о вовлечении в процесс периорбитальной клетчатки;
— обычно завершается полной потерей зрения и атрофией глазного яблока.
Гнойный эндофтальмит: Диагностика [ править ]
Дифференциальный диагноз [ править ]
При подозрении на эндофтальмит или панофтальмит показана немедленная госпитализация и оказание специализированной медицинской помощи.
Гнойный эндофтальмит: Лечение [ править ]
Эндофтальмит и панофтальмит требуют срочного лечения и при его отсутствии угрожают стойкой необратимой потерей зрения.
При подтверждении диагноза показан немедленный перевод в специализированное офтальмологическое отделение для дополнительной диагностики и лечения (необходимо выполнение ультразвукового В-сканирования; в первый час после установления диагноза выполняют диагностическую пункцию 0,2 мл водянистой влаги и стекловидного тела, сразу после пункции интравитреально вводят антибиотики, назначают местное лечение стероидами, решают вопрос о системном применение антибактериальной терапии).
Несмотря на энергичную и правильную терапию, результаты лечения, как правило, низкие (в 55% случаев достигнутая острота зрения составляет 0,1 или ниже).
Консервативное лечение панофтальмита не всегда бывает успешным, поэтому нередко приходится прибегать к хирургическому лечению (эвисцерация глазного яблока с последующим протезированием).
Профилактика [ править ]
Прочее [ править ]
Внутриглазной инфекционный процесс начинается, как правило, с экссудативного гнойного воспаления ресничного тела и радужной оболочки с последующим развитием абсцесса стекловидного тела и вовлечением в процесс сетчатки, хориоидеи и склеры. Эндофтальмит и панофтальмит являются различными стадиями одного и того же внутриглазного гнойного процесса, развивающимися последовательно при гнойном иридоциклите.
Источники (ссылки) [ править ]
Острый послеоперационный эндофтальмит
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Острый эндофтальмит относят к крайне тяжелым осложнениям, возникающим в 1 из 1000 случаев.

Код по МКБ-10
Причины послеоперационного эндофтальмита
Возбудителями чаще всего являются коагулазоотрицательные стафилококки (например, Staph. epidemidis), грамположительные (например, Staph. aureus) и грамотрицательные (например, Pseudomonas sp., Proteus sp.) микроорганизмы.
Источник инфекции выявляют с трудом. Наиболее частым виновником принято считать собственную бактериальную флору век, конъюнктивы и слезных канальцев. К другим потенциальным источникам инфекции относят инфицированные растворы, инструменты, окружающую среду, в том числе персонал операционной.

Симптомы послеоперационного эндофтальмита
Выраженность эндофтальмита зависит от вирулентности возбудителя.
Определение интервала времени от операции до развития симптомов эндофтальмита может быть полезным для предположения о возбудителе процесса. Например, Staph. aureus и грамположительные бактерии обычно присутствуют на 2-4 день после операции с выраженным эндофтальмитом. Staph. epidermidis и коагулазонегативные кокки обычно появляются на 5-7 день операции с менее выраженными симптомами.
Диагностика послеоперационного эндофтальмита
В некоторых случаях снижение зрения может быть связано с ретинотоксичностью антибиотиков, в особенности аминогликозидов. На ФАГ определяется гипофлуоресценция, обусловленная ишемией.

Что нужно обследовать?
Дифференциальная диагностика

К кому обратиться?
Профилактика
Оптимальная профилактика все еще не определена. Однако могут быть полезны следующие меры.

Эндофтальмит
Эндофтальмит – это абсцедирующее воспаление внутренних структур глаза, приводящее к скоплению гнойного экссудата в стекловидном теле. При эндофтальмите отмечаются боли в глазном яблоке, отек и покраснение век и конъюнктивы, значительное понижение остроты зрения, гипопион. В диагностике эндофтальмита используется визометрия, исследование полей зрения, биомикроскопия глаза, диафаноскопия, офтальмоскопия, электроретинография, УЗИ глаза. Комплексное лечение эндофтальмита включает антибиотикотерапию, дезинтоксикационную, противовоспалительную, рассасывающую терапию; интравитреальные, парабульбарные или субконъюнктивальные инъекции, парацентез и промывание передней камеры; при тяжелом течении эндофтальмита – витрэктомию.
МКБ-10
Общие сведения
Причины эндофтальмита
Экзогенные причины
Экзогенные случаи инфицирования внутриглазных тканей преимущественно связаны со следующими факторами:
В структуре механических повреждений глаз, сопровождающихся развитием эндофтальмита, преобладает детский травматизм (40 %), производственные (30%) и сельскохозяйственные (25-50%) травмы. Проникновение в глаз инородного тела значительно повышает риски возникновения эндофтальмита. Послеоперационный эндофтальмит чаще развивается вследствие экстракции катаракты с имплантацией заднекамерной ИОЛ.
При экзогенном инфицировании глаза выделяют первичную и вторичную микробную инвазию. В первом случае микробы попадают в глубокие структуры глаза в момент проникающего ранения или инвазивного вмешательства, а воспалительная реакция развивается уже в первые 2–3 суток. При вторичной микробной инвазии инфицирование развивается в поздние сроки вследствие неадекватной первичной обработки раны, ее зияния, размозжения краев и т. п.
Эндогенные причины
Эндогенный механизм развития эндофтальмита встречается в 1–2 % случаев и связан с гематогенным заносом микробных возбудителей в капилляры радужки и ресничного тела из отдаленных воспалительных очагов в организме при:
Возбудители экзогенного и эндогенного эндофтальмита многообразны. Наиболее часто при бактериологическом исследовании выявляются стафилококки, стрептококки, коринебактерии, протей, гемофильная палочка, синегнойная палочка, нейссерии, энтеробактерии, клебсиелла, пневмококки и различные полимикробные ассоциации. Опасную разновидность представляет грибковый эндофтальмит, который может вызываться более чем двадцатью разновидностями грибков (рода акремониум, кандида, аспергилл, цефалоспориум, нейроспора и др.).
Патогенез
Патогенез эндофтальмита при экзогенном инфицировании многоплановый. В случае нарушения целостности роговицы или склеры микроорганизмы проникают внутрь стекловидного тела, где беспрепятственно размножаются. Образуется внутриглазной очаг инфекции, который быстро распространяется на все оболочки глаза. В свою очередь, нарушение иммунологической изолированности глаза сопровождается аутоиммунной воспалительной реакцией, способствующей ослаблению сопротивляемости инфекции, и агрессивному течению эндофтальмита и панофтальмита.
Образующийся гнойный экссудат приводит к увеиту, расплавлению сосудистой и сетчатой оболочек, инкапсуляции с образованием шварт. Швартообразование в последующем вызывает тракции и отслойку сетчатки с исходом в гипотензию и атрофию глазного яблока.
Симптомы эндофтальмита
Эндофтальмит может протекать по типу отграниченного очага в глазу (абсцесса стекловидного тела) либо диффузного процесса; иногда встречается смешанная форма. По степени тяжести симптоматики выделяют легкую, среднюю и тяжелую степени эндофтальмита.
Экзогенный эндофтальмит развивается на 2-3 сутки после механического повреждения глаза. Прогрессирующее течение заболевания сопровождается болью в глазном яблоке, нарастающим снижением остроты зрения иногда до светоощущения, плавающими помутнениями в поле зрения. Внешние изменения глаза характеризуются умеренным отеком век и конъюнктивы, резкой смешанной инъекцией глазного яблока. Могут развиваться признаки иридоциклита. Характерной чертой эндофтальмита является формирование абсцесса в стекловидном теле, который просвечивает через зрачок желтоватым свечением.
Осложнения
При эндофтальмите тяжелой степени развивается выраженный хемоз, гипопион и гноетечение. Эндогенные эндофтальмиты, протекающие на фоне иммунодефицита или интоксикации, могут носить двусторонний характер. Прогрессирование эндофтальмита приводит к переходу в панофтальмит, что угрожает анатомической и функциональной гибелью глаза, риском развития менингита.
Диагностика
Комплексное офтальмологическое обследование при эндофтальмите позволяет оценить тяжесть процесса и выработать лечебную тактику. При подозрении на эндофтальмит проводится:
Последствия эндофтальмита у детей необходимо дифференцировать от злокачественной опухоли сетчатки – ретинобластомы.
Лечение эндофтальмита
Лечение эндофтальмита проводится в условиях отделения хирургической офтальмологии. Сразу же после установления диагноза назначается:
Прогноз и профилактика
Своевременное комплексное лечение эндофтальмита, начатое в легкой стадии, позволяет сохранить зрительные функции. В более поздних стадиях зачастую удается сохранить глаз как анатомический орган, но спасти зрение практически невозможно. Исходом эндофтальмита чаще всего является субатрофия и атрофия глазного яблока. При прогрессировании эндофтальмита в панофтальмит приходится прибегать к энуклеации глазного яблока.
Профилактика экзогенного инфекционного эндофтальмита требует предупреждения травм глаза, проведения адекватной ПХО раны при проникающих ранениях, своевременного удаления инородных тел конъюнктивы и роговицы, грамотного проведения операций на структурах глаза. Для исключения развития эндогенного эндофтальмита необходима санация фокальных гнойных очагов и лечение общих септических состояний.
Что такое эндофтальмит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тихоновой Валентины Игоревны, офтальмолога со стажем в 8 лет.
Определение болезни. Причины заболевания
Воспаление бывает инфекционным и неинфекционным (стерильным). Первая форма намного опаснее, требует проведения операции. Вторая форма менее грозная. Она возникает гораздо реже. Её можно устранить медикаментозно.
Эндогенный эндофтальмит может возникнуть на фоне ослабленного иммунитета после стоматологического лечения, общехирургической операции или внутривенных инъекций. Этому способствует:
К причинам экзогенного эндофтальмита относят:
Симптомы эндофтальмита
Проявления эндофтальмита разнообразны. Заболевание может развиваться как остро с внезапной интенсивной глазной болью и быстро прогрессирующей потерей зрения, так и в форме хронического вялотекущего процесса. При этом постепенн о ухудшается зрение, покраснеет конъюнктива, мутнеет роговица, образуется гипопион — скопление гноя в передней камере глаза.
Ранние симптомы могут включать в себя:
Поздние симптомы более мягкие и менее выраженные. Они могут включать в себя:
Гематогенный эндофтальмит вызван распространением инфекции через кровоток и её оседанием в глазу. Симптомы могут развиваться постепенно и быть довольно незначительными. К ним относятся:
Патогенез эндофтальмита
Источником патогенов при экзогенном эндофтальмите становятся бактерии, находящиеся на поверхности глаза или в окружающей среде. При эндогенном эндофтальмите инфекция проникает либо из временного очага (например, через центральный венозный катетер или антиглаукомный дренаж в глазу), либо из постоянного очага (абсцесс печени и др.).
Воспалительный процесс, как правило, начинается в передней и задней камерах глаза. Через некоторое время в него вовлекается стекловидное тело.
Из-за своей низкой дренажной способности и плотности в стекловидном теле быстро скапливается воспалительная жидкость — экссудат. Вместе с бактериями он заполняет всю витреальную камеру. В результате формируется гнойный выпот по типу абсцесса, а затем — фиброзный сгусток. Фиброзная ткань разрастается, образуя спайки между стекловидным телом и сетчаткой.
Развитие эндофтальмита после имплантации искусственной роговицы или хрусталика может быть связано с биоплёнками — сцепленными между собою бактериями. Их образование зависит от материала искусственной роговицы или хрусталика.
Классификация и стадии развития эндофтальмита
По причине возникновения эндофтальмит подразделяют на:
В клинической практике для послеоперационных и эндогенных эндофтальмитов применяется классификация, предложенная российским офтальмологом А. М. Южаковым в 1983 году. Согласно этой классификации, выделяют четыре типа эндофтальмита:
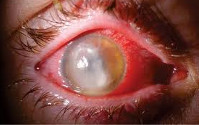
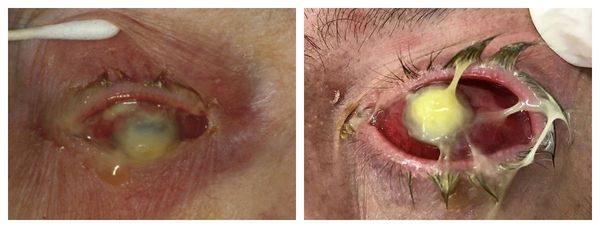
Панофтальмит является последней стадией заболевания. Как правило, протекает бурно, агрессивно. Сопровождается выраженной болью, гнойным расплавлением роговицы, склеры и других оболочек глаза. При воспалении окологлазной клетчатки глазное яблоко отекает, в орбите ему становится тесно, нарушается подвижность, в итоге глаз смещается вперёд, т. е. «выпячивается» (развивается экзофтальм). Может привести к гибели глаза.
Кератит-родственный эндофтальмит связан с роговичной инфекцией, т. е. кератитом. До эндофтальмита он прогрессирует редко. Обычно это происходит при распространении инфекции через роговицу в водную среду глаза.
Значительным фактором риска для такого прогрессирования является грибковый кератит — кератомикоз. Более половины случаев такого развития эндофтальмита вызывают плесневые грибки. В отличие от бактерий, они приводят к образованию инфильтрата роговицы с нечёткими краями.
Осложнения эндофтальмита
Эндофтальмит сам по себе является тяжёлым осложнением. Тем не менее, без адекватного и своевременного лечения он может привести к глаукоме, полной безвозвратной слепоте и гнойному расплавлению глаза, что часто заканчивается удалением глазного яблока и установкой протеза.
Помимо прочего, может развиться симпатическая офтальмия. Это воспаление внутренних оболочек здорового глаза после травмы или хирургического вмешательства на парном глазу. Причины симпатической офтальмии до конца не изучены. Считается, что это происходит из-за нарушения работы иммунной системы: она заставляет своих агентов агрессивно реагировать как на поражённые оболочки больного глаза, так и на здоровые ткани парного. Параллельно к симптомам эндофтальмита в этом случае присоединяются снижение зрения и плавающие помутнения в здоровом глазу.
Диагностика эндофтальмита
Диагноз выставляется на основании тщательно собранного анамнеза и детального офтальмологического обследования. Для уточнения и подтверждения диагноза применяется ультразвуковое исследование глаза, окраска по Граму, а также исследование биологического материала, взятого из стекловидного тела.
При сборе анамнеза обязательно нужно уточнить время возникновения первой симптоматики, была ли у пациента травма глаза, проводилась ли офтальмологическая операция или большое количество инструментальных обследований (биомикроскопия, офтальмоскопия, УЗИ глаза в А- и В-режиме). Также необходимо определить остроту зрения и установить, вовлечены ли в процесс воспаления глубжележащие ткани.
Дополнительно, кроме УЗИ глаза, назначаются инструментальные обследования:
В случае подозрения на кератит-родственный эндофтальмит и кератомикоз подтвердить диагноз можно с помощью оптической когерентной томографии (ОКТ). Она позволяет обнаружить листовидные выступы, простирающиеся от задней части роговицы в водную среду, или толстый комковатый материал в водной среде.
Дифференциальная диагностика эндофтальмита
Для перехода инфекции в заднюю камеру глаза и накопления там медиаторов воспаления требуется не меньше двух дней. Если воспалительный процесс в глазу развился на 1-2-й день после операции, то следует предполагать экссудативно-воспалительную реакцию глаза (ЭВР). За рубежом её называют токсическим синдром переднего сегмента, или TASS-синдром. Это заболевание отличается от эндофтальмита неинфекционным характером воспаления и требует, как правило, медикаментозного лечения.
Лечение эндофтальмита
Сразу после постановки диагноза назначают местные и системные антибактериальные препараты, а также гормональную противовоспалительную терапию. В случаях, угрожающих зрению, проводится операция по удалению стекловидного тела — витрэктомия. Пациентам с неинфекционным эндофтальмитом показана терапия стероидами.
Антибиотики вводятся непосредственно в стекловидное тело (интравитреально). Дело в том, что глаз защищён гематоофтальмическим барьером — своеобразной преградой между местными кровеносными сосудами и внутренними тканями глаза. Она не только препятствует проникновению бактерий или токсинов, но и лекарственных веществ. Такая особенность строения сосудистой оболочки глаза не позволяет накопить достаточную концентрацию препарата непосредственно в очаге воспаления при введении антибиотиков через вену или внутримышечно.
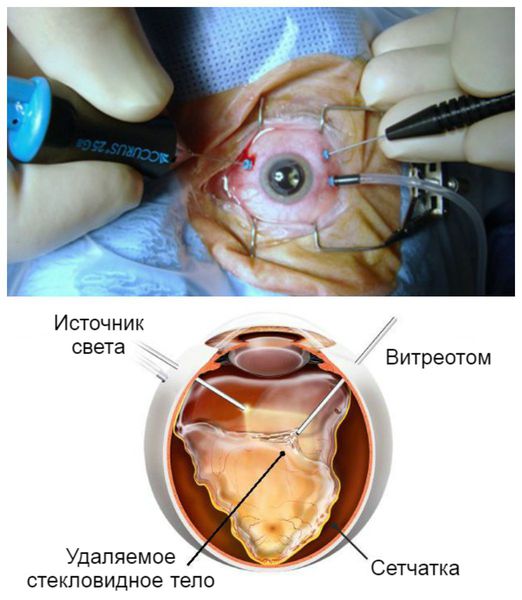
Оптимальный метод лечения послеоперационного эндофтальмита в России на сегодняшний день — удаление стекловидного тела с введением антибактериальных препаратов в полость глаза. Возможные осложнения витрэктомии: кровотечение, гемофтальм (частичное кровоизлияние в полость глаза), катаракта (помутнение хрусталика), глаукома (повышение внутриглазного давления) и отслоение сетчатки.
При выборе антибиотика необходимо учитывать широту его спектра действия. Поэтому доза должна быть достаточной для подавления роста микроорганизмов и безопасной для пациента.
Прогноз. Профилактика
В пользу хорошего прогноза будет свидетельствовать хороший иммунный фон пациента, отсутствие вредных привычек и стрессов, сбалансированное питание, установленный режим сна, а также регулярные плановые посещения узких специалистов, которые помогут выявить скрытые очаги инфекции.
Ухудшить результат лечения может работа на вредном производстве (в условиях горячего цеха, рентгеновского и УФ-излучения), хронические заболевания (гипертония, инфекции, передающиеся половым путём, ларингит, абсцесс печени, сахарный диабет), игнорирование рекомендаций лечащего врача и самолечение.
Специфической доказано эффективной профилактики эндофтальмита пока не существует. Однако есть ряд мероприятий, которые позволяют снизить риск развития болезни. К ним можно отнести использование повидон-йода и местных антибиотиков. Их назначает врач во время операций на глазах.
Однако при хирургическом лечении проникающей травмы глаза и 48-часовом введении профилактических системных антибиотиков широкого спектра действия (ванкомицина и цефтазидима) частота развития посттравматического эндофтальмита была очень низкой.
Для снижения риска развития постинъекционного эндофтальмита многие медучреждения используют маски или соблюдают строгую политику молчания во время инъекций.
Чтобы предотвратить возникновение bleb-связанного эндофтальмита, пациенты с фильтрующими сгустками (bleb) должны быть немедленно пролечены от блебита, иначе инфекция из фильтрационной подушки распространится на стекловидное тело. Также рекомендуется вакцинация от пневмококка.
Гнойный эндофтальмит
Общая информация
Краткое описание
Гнойный эндофтальмит – острое воспаление внутренних оболочек глаза с образованием абсцесса в стекловидном теле [1,2].
Название протокола: Гнойный эндофтальмит.
Код протокола:
Код(ы) МКБ-10:
Н 44.0 Гнойный эндофтальмит;
Н 44.1 Другие эндофтальмиты;
Сокращения, используемые в протоколе:
СТ – стекловидное тело
ОЗ – острота зрения
УЗИ – ультразвуковое исследование
КТ – компьютерная томография
МРТ – магнитно-резонансная томография
Дата разработки/пересмотра протокола: 2015 год.
Категория пациентов: взрослые и дети.
Пользователи протокола: терапевты, педиатры, врачи общей практики, офтальмологи, офтальмохирурги.
Оценка на степень доказательности приводимых рекомендаций [3].
Шкала уровня доказательности:
| Уровень доказательности | Тип Доказательности |
| I | Доказательства получены в результате мета-анализа большого числа хорошо спланированных рандомизированных исследований. Рандомизированные исследования с низким уровнем ложнопозитивных и ложнонегативных ошибок. |
| Доказательства основаны на результатах не менее одного хорошо спланированного рандомизированного исследования. Рандомизированные исследования с высоким уровнем ложнопозитивных и ложнонегативных ошибок | |
| Доказательства основаны на результатах хорошо спланированных нерандомизированных исследований. Контролируемые исследования с одной группой больных, исследования с группой исторического контроля и т.д | |
| Доказательства получены в результате нерандомизированных исследований. Непрямые сравнительные, описательно корелляционные исследования и исследования клинических случаев | |
| V | Доказательства основаны на клинических случаях и примерах |
| Степень | Градация |
| А | Доказательство I уровня или устойчивые многочисленные данные II, III или IV уровня доказательности |
| B | Доказательства II, III или IV уровня, считающиеся в целом устойчивыми данными |
| C | Доказательства II, III, IV уровня, но данные в целом неустойчивые |
| D | Слабые или несистематические эмпирические доказательства. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне [3,4,5]:
· визометрия (без/с коррекцией) (УД – С)[5];
· тонометрия (бесконтактно) (УД – С)[5];
· биомикроскопия (УД – С)[5];
· офтальмоскопия (УД – С)[5];
· УЗИ глазного яблока (УД – А)[5].
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· МРТ/КТ орбиты (УД – С)[5];
· авторефрактометрия (УД – С)[5];
· периметрия (УД – С)[5].
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· общий анализ крови;
· общий анализ мочи;
· реакции Вассермана в сыворотке крови;
· биохимический анализ крови (АЛТ, АСТ, глюкоза крови);
· определение группы крови по системе АВО;
· определение резус-фактора крови;
· анализ крови на ВИЧ методом ИФА;
· определение HBsAg в сыворотке крови ИФА методом;
· определение суммарных антител к вирусу гепатита «С» в сыворотке крови ИФА методом;
· электрокардиографическое исследование;
· флюорография (2 проекции);
· визометрия (без коррекции и с коррекцией) (УД – С);
· авторефрактометрия (УД – С);
· тонометрия (бесконтактно) (УД – С);
· биомикроскопия (УД – С);
· офтальмоскопия (УД – С);
· УЗИ глазного яблока (УД – А).
Дополнительные диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· частичная витрэктомия (берется материал для мазка и посева);
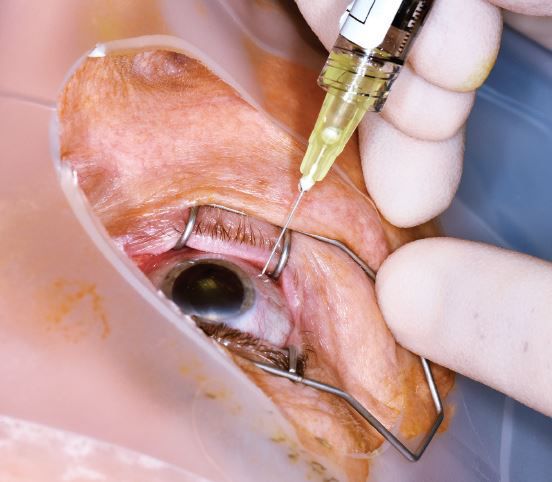
· пункция передней камеры глаза (берется материал для мазка и посева);
· периметрия.
Физикальное обследование:
Общий осмотр:
· воспалительные изменения кожи век(УД – С)[5];
· болезненность при пальпации век. (УД – С)[5].
Лабораторные исследования:
· ОАК – наличие повышенного содержания лейкоцитов (УД – С) [5].
Инструментальные исследования:
· визометрия – снижение остроты зрения;
· офтальмоскопия – в передней камере преципитаты, может быть гипопион, отсутствие красного рефлекса с глазного дна, помутнение в стекловидном теле, воспалительные инфильтраты сетчатки, кровоизлияния в сетчатку;
· тонометрия – возможное повышение внутриглазного давления;
· периметрия – появление патологических скотом, сужение поля зрения;
· ультразвуковое исследование глаза – помутнение стекловидного тела серовато-белого цвета, возможно диффузное помутнение стекловидного тела с желтоватым оттенком;
· КТ/МРТ–наличие и локализация инородных тел, объем и локализация повреждений мягких тканей орбиты и глазного яблока.
Показания для консультации узких специалистов:
· терапевт – для оценки общего состояния организма;
· нейрохирург – при распространении воспалительного процесса в полость черепа;
· оториноларинголог – при распространении воспалительного процесса в околоносовые пазухи.
Дифференциальный диагноз
| Клинический признак | Эндофтальмит | Язва роговицы | Иридоциклит |
| роговица | отек, десцеметит, преципитаты | язва, инфильтрат с деэпитеализацией | отек, преципитаты |
| стекловидное тело | экссудат, детрит | витриит | витриит |
| слезотечение | незначительное | выраженное | отсутствует |
| воспалительные изменения кожи век | умеренные | выраженные | отсутствуют или незначительно выраженные |
Лечение
Цели лечения:
· купирование воспалительного процесса;
· сохранение зрительных функций;
· cохранение глазного яблока, как органа.
Тактика лечения: (приложение 2)[2,3,6].
Немедикаментозное лечение:
Режим общий 3, стол №15
Другие виды лечения: нет.
Хирургическое вмешательство:
Хирургическое вмешательство, оказываемое в стационарных условиях:
Витректомия (МКБ 9 – 14.74)
Показания:
· при снижении остроты зрения до уровня светопроекции (УД – А) [1].
Факоэмульсификация катаракты (МКБ 9 –13.73)
Показания:
· при развитии помутнении в хрусталике (УД – А) [1].
Дальнейшее ведение:
· наблюдение пациента на амбулаторном уровне1раз в неделю в течение месяца;
· УЗИ глазного яблока 1 раз в две недели в течение месяца;
· антибактериальное и противовоспалительное лечение до 1 месяца.
Индикаторы эффективности лечения:
· купирование воспаления;
· сохранение зрительных функций;
· cохранение глазного яблока, как органа.
Препараты (действующие вещества), применяющиеся при лечении
| Амикацин (Amikacin) |
| Атропин (Atropine) |
| Ванкомицин (Vancomycin) |
| Гентамицин (Gentamicin) |
| Дексаметазон (Dexamethasone) |
| Клиндамицин (Clindamycin) |
| Левофлоксацин (Levofloxacin) |
| Моксифлоксацин (Moxifloxacin) |
| Преднизолон (Prednisolone) |
| Тобрамицин (Tobramycin) |
| Флуконазол (Fluconazole) |
| Цефтазидим (Ceftazidime) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
Госпитализация
Показания для госпитализации с указанием типа госпитализации:
Показания к экстренной госпитализации:
· сильная боль в глазу;
· резкое снижение остроты зрения;
· отек век, роговицы;
· смешанная инъекция конъюнктивы;
· преципитаты, гипопион в передней камере;
· отсутствие рефлекса с глазного дна, клетки и детрит в стекловидном теле.
Показания для плановой госпитализации: нет.
Информация
Источники и литература
Информация
Список разработчиков протокола с указание квалификационных данных:
Указание на отсутствие конфликта интересов: нет.
Рецензенты: Шустеров Юрий Аркадьевич – доктор медицинских наук, врач высшей категории, заведующий кафедрой РГП на ПХВ «Карагандинский государственный медицинский институт».
Указание условий пересмотра протокола:
Пересмотр протокола через 3 года и/или при появлении новых методов диагностики/ лечения с более высоким уровнем доказательности.