капиллярная мальформация код по мкб
Сосудистые аномалии различной локализации (артериовенозная мальформация, венозная мальформация, лимфатическая мальформация и их комбинации, сосудистые опухоли)
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «25» июня 2020 года
Протокол №101
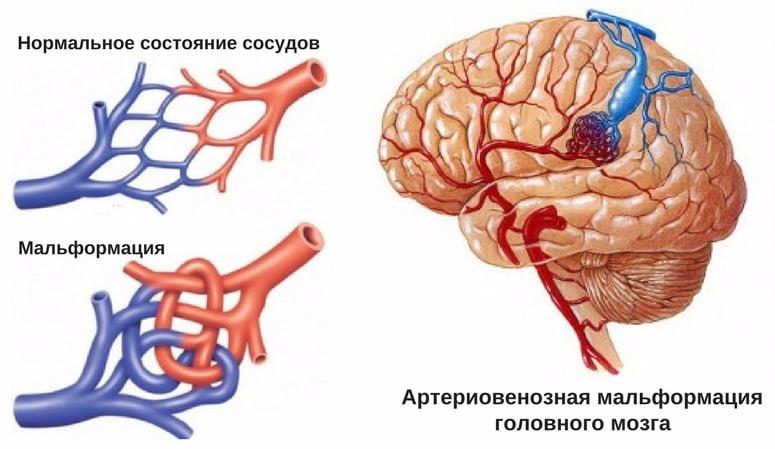
Артериовенозная мальформация (АВМ) – это нарушение в строении артерии, приводящее к образованию одного или нескольких прямых соединений между артериями и венами. Обычно артерии доставляют насыщенную кислородом кровь к органам и тканям. При аномальном скоплении артерий на одном участке туда поступает слишком много крови, что создает условия для артеризаций одноименных вен и перегрузке правых отделов сердца.
Венозная и Лимфатическая мальформации (ВМ/ЛМ) – это врожденный порок развития, характеризирующийся наличием патологических венозных/лимфатических коммуникаций с прогрессирующим застоем венозной крови/лимфы в полостях.
Младенческая гемангиома (инфантильная гемангиома) – это доброкачественная сосудистая опухоль, наиболее часто встречающаяся у детей первого года жизни, развивающаяся из эндотелиальной ткани в первые месяцы жизни и способная к спонтанной инволюции в течении последующих лет.
Название протокола: СОСУДИСТЫЕ АНОМАЛИИ РАЗЛИЧНОЙ ЛОКАЛИЗАЦИИ (артериовенозная мальформация, венозная мальформаци, лимфатическая мальформация и их комбинации, сосудистые опухоли)
Код(ы) МКБ-10:
| МКБ-10 | |
| Q27.3 | Периферический артериовенозный порок развития |
| Q27.8 | Другие уточненные врожденные аномалии системы периферических сосудов |
| Q87.2 | Синдромы врожденных аномалий, вовлекающих преимущественно конечности (синдром Клиппеля-Треноне) |
| D18.0 | Гемангиома любой локализации |
| D18.1 | Лимфангиома любой локализации |
Дата разработки протокола/пересмотра протокола: 2019 год.
Сокращения, используемые в протоколе:
АВМ – артерио-венозная мальформация
АВС – артерио-венозный свищ
ВМ – венозная мальформация
ЛМ – лимфатическая мальформация
ИГ – инфантильная гемангиома
КАД – капиллярная ангиодисплазия (мальформация), «винные пятна»
АЧТВ – активированное частичное тромбопластиновое время
КТ – компьютерная томография
КТА – компьютерно-томографическая ангиография
МНО – международное нормализованное отношение
МРА – магнитно-резонансная ангиография
МРТ – магнитно-резонансная томография
МСКТА – мультиспиральная компьютерно-томографическая ангиография
ОАМ – общий анализ мочи
ПВ – протромбиновое время
ПТИ – протромбиновый индекс
УД – уровень доказательности
УЗДГ – ультразвуковая допплерография
УЗИ – ультразвуковое исследование
Пользователи протокола: ангиохирургии, кардиологи, педиатры, врачи общей практики, дерматологи.
Категория пациентов: дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Артериовенозные мальформации головного мозга
Общая информация
Краткое описание
Утвержден
протоколом заседания Экспертной комиссии
по вопросам развития здравоохранения МЗ РК
№23 от 12.12.2013
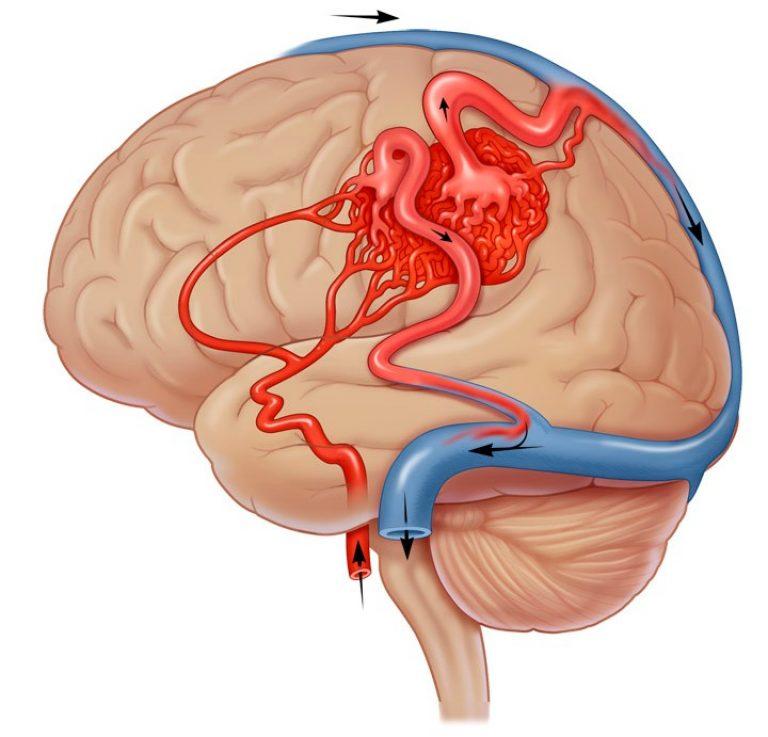
– являются врожденной аномалией развития сосудистой системы головного мозга и представляют собой различной формы и величины клубки, образованные вследствие беспорядочного переплетения патологических сосудов. В артериовенозных мальформациях чаще всего отсутствует капиллярная сеть, вследствие чего осуществляется прямое шунтирование крови из артериального бассейна в систему поверхностных и глубоких вен.
Название протокола: Артериовенозные мальформации головного мозга
Код(ы) МКБ-10:
Q28.2 – Артериовенозный порок развития церебральных сосудов
Дата разработки протокола: 2013 год.
Сокращения, используемые в протоколе:
АВМ – артериовенозная мальформация
АД – артериальное давление
АлТ – аланинаминотрансфераза
АсТ – аспартатаминотрансфераза
ВИЧ – вирус иммунодефицита человека
КТ – компьютерная томография
МРА – магнитно-резонансная ангиография
МРТ – магнитно-резонансная томография
СОЭ – скорость оседания эритроцитов
ФГДС –фиброгастродуоденоскопия
Категория пациентов: Пациенты нейрохирургического отделения с диагнозом артериовенозной мальформации.
Пользователи протокола: нейрохирурги.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Перечень основных и дополнительных диагностических мероприятий
Минимум обследований при плановой госпитализации:
1. Магниторезонансная томография головного мозга,
3. Флюорография органов грудной клетки
4. Анализ крови на маркеры гепатитов В и С (HBsAg, AntiHCV)
5. Исследование крови на ВИЧ
7. Исследование кала на яйца глист
8. Общий анализ мочи
9. Общий анализ крови:
10. Определение времени свертываемости капиллярной крови
11. Группа крови и резус фактор
12. Консультация нейрохирурга
13. Консультация терапевта
14. Консультация невропатолога по показаниям
Основные диагностические мероприятия в стационаре:
1. Селективная церебральная ангиография
Дополнительные диагностические мероприятия в стационаре:
1. КТ ангиография и КТ по показаниям
2. МРТ головного мозга по каказаниям
3. ЭХО кардиография по показаниям
4. Окулист по показаниям
5. Невропатолог по показаниям
6. ЭЭГ по показаниям
7. Коагулограмма по показаниям
8. ЛОР по показаниям
Артериовенозные мальформации в 5-10% являются причиной нетравматического внутричерепного кровоизлияния. Разрыв артериовенозной мальформации обычно происходит в возрасте 20-40 лет. В 50% случаев кровоизлияние является первым симптомом проявления артериовенозной мальформации, что обусловливает летальный исход у 10-15% и инвалидизацию 20-30 % больных. Ежегодный риск кровоизлияния из артериовенозной мальформации составляет 1,5-3% (R.Braun et al.,1988). В течение жизни повторное кровоизлияние случается у 34% больных (Braun et al., 1988). Кровотечение из артериовенозной мальформации является причиной 5-12% всей материнской смертности, 23% всех внутричерепных кровоизлияний у беременных. (B.Karlsson et al.,1997).
Очаговая неврологическая симптоматика
Каких-либо внешних изменений при отсутствии сопутствующей патологии не наблюдается.
Нет специфичных изменений лабораторных показателей при артериовенозной мальформации головного мозга.
Артериовенозные мальформации сосудов головного мозга проявляются характерными признаками по данным МРТ. МРТ характеризуется высокой чувствительностью в выявлении артериовенозной мальформации, при этом может иметь место пустотный сигнал в Т1 и Т2 режимах, часто со следами гемосидерина (Brown RD et al. 1996). КТ обладает низкой чувствительностью в выявлении артериовенозной мальформации, однако КТА высоко информативна. Ангиография является золотым стандартом в выявлении артериальной и венозной анатомии артериовенозной мальформации.
Показания для консультации специалистов:
Показания для консультации специалистов:
Невропатолога при неврологических симптомах, судорожных проявлениях или подозрении на сопутствующую неврологическую патологию.
Терапевта и кардиолога при подготовке к операции и патологии сердца.
Окулиста при зрительных нарушениях.
Показания к консультации других специалистов возникают при выявлении другой профильной патологии.
Дифференциальный диагноз
Дифференциальный диагноз
| Артериовенозная мальформация | Опухоль головного мозга | Кавернозная ангиома | |
| Жалобы | Приступы судорог Головные боли Очаговая неврологическая симптоматика ОНМК в анамнезе | Приступы судорог Головные боли Очаговая неврологическая симптоматика | Приступы судорог Головные боли Очаговая неврологическая симптоматика ОНМК в анамнезе |
| МРТ | МРТ характеризуется высокой чувствительностью в выявлении артериовенозной мальформации, при этом может иметь место пустотный сигнал в Т1 и Т2 режимах, часто со следами гемосидерина | Высоко информативная в выявлении опухоли мозга. Чувствительность зависит отвиды опухоли | МРТявляется золотым стандартом в выявлении |
| КТ | КТ обладает низкой чувствительностью в выявлении артериовенозной мальформации, однако КТА высоко информативна. | КТ информативна при выявлении объемноговоздействия на головной мозг. | КТ обладает низкой чувствительностью в выявлении кавернозной ангиомы |
| Ангиография | Ангиография является золотым стандартом в выявлении артериальной и венозной анатомии артериовенозной мальформации.Позволяет почти в 100% случаев установить диагноз.Выявляются характерные питающие и дренирующие сосуды. | При богато васкуляризирован-ных опухолях может быть специфическая сосудистая тень. | Ангиография не является методом выбора в диагностике каверном. Нет характерной сосудистой стромы |
Лечение
Цели лечения: выключение артериовенозной мальформации из кровотока для снижения риска кровоизлияния. Выключение АВМ из кровотока может выполняться в один этап (иссечение или эмболизация) или разбиваться на несколько этапов при эндоваскулярной эмболизации.
Тактика лечения:
Методы лечения артериовенозных мальформаций.
1. Хирургические: открытые операции, эндоваскулярные вмешательства.
2. Радиохирургическое.
3. Комбинированное лечение (эмболизация+ иссечение, эмболизация + радиохирургия).
4. Динамическое наблюдение (при артериовенозной мальформации 5 градации с минимальной симптоматикой).
Немедикаментозное лечение:
Диета при отсутствии сопутствующей патологии – соответственно возрасту и потребностям организма.
Медикаментозное лечение:
Медикаментозная терапия при эндоваскулярном лечении:
Основные лекарственные средства:
1. Анальгетики в послеоперационном периоде с первых суток (трамадол, кетопрофен) по показаниям в возрастной дозировке.
2. Дексаметазон интраоперационно до 16 мг, после операции 4-12 мг по схеме до 3 суток.
Дополнительные лекарственные средства:
3. Антиконвульсантная терапия (карбамазепин, препараты вальпроевой кислоты) в индивидуальных терапевтических дозировках. Купирование приступа судорог: диазепам 2 мл внутримышечно или внутривенно.
4. Нимодипин: при признаках церебрального вазоспазма (3-14 сутки разрыва, послеоперационный период микрохирургических операций): нимодипин 3-5 мл/час круглосуточно в первые 7-10 дней церебрального вазоспазма; нимодипин 30 мг по 1 таб до 3-6 раз/сут до купирования церебрального вазоспазма.
5. Гастропротекторы в послеоперационном периоде в терапевтических дозировках по показаниям (омепразол, пантопразол, фамотидин).
Медикаментозная терапия при микрохирургическом лечении:
Основные лекарственные средства:
1. Антибактериальная профилактика – за 1 час до операции внутривенное введение Цефазолин 2 г за 1 час до разреза или Цефуроксим 1,5 или 2,5 г за 1 час до разреза. Если операция длится более 3 часов – повторно через 6 и 12 часов от первой дозы в аналогичной дозе.
2. Анальгетики в послеоперационном периоде с первых суток (трамадол, кетопрофен) по показаниям в возрастной дозировке.
Дополнительные лекарственные средства:
3. Антиконвульсантная терапия (карбамазепин, препараты вальпроевой кислоты) в индивидуальных терапевтических дозировках по показаниям. Купирование приступа судорог: реланиум 2 мл внутримышечно или внутривенно.
4. Нимодипин: при признаках церебрального вазоспазма (3-14 сутки разрыва, послеоперационный период микрохирургических операций): нимодипин 3-5 мл/час круглосуточно в первые 7-10 дней церебрального вазоспазма; нимодипин 30 мг по 1 таб до 3-6 раз/сут до купирования церебрального вазоспазма.
5. Гастропротекторы в послеоперационном периоде в терапевтических дозировках по показаниям (омепразол, пантопразол, фамотидин).
Другие виды лечения:
Показания к радиохирургии:
1. Мальформации диаметром менее 3 см, недоступные для прямого хирургического удаления или эмболизации.
2. Остатки артериовенозной мальформации того же размера после прямых или эдоваскулярных операций.
Возможно также проведение комбинированного лечения артериовенозноймальформации: эмболизация + иссечение, эмболизация + радиохирургия.
Немедикаментозное лечение: при иссечении артериовенозной мальформации из кровотока ограничений в режиме и диете не предусматривается при отсутствии сопутствующей патологии. При имевшем место внутричерепном кровоизлиянии предусматривается нейрореабилитационное лечение по показаниям. Между этапами эмболизации и после радиохирургии предусматривается охранительный режим до полного тромбирования артериовенозной мальформации.
Хирургическое вмешательство:
Возможно проведение хирургического иссечения АВМ, эндоваскулярной эмболизации, радиохирургического лечения или комбинация этих методов.
Микрохирургическое лечение
Целью операции является полное иссечение артериовенозной мальформации.
Эндоваскулярное лечение.
Суперселективная эмболизация и тромбирование артериовенозной мальформации. В качестве эмболизатов используют этиленвинилалкоголь (оникс) или N-бутилцианоакрилат (гистоакрил). Эмболизация может состоять из нескольких этапов. Интервал между этапами эмболизации определяется нейрохирургом в зависимости от степени эмболизации, скорости остаточного кровотока и артериовенозного шунтирования, характера венозного оттока, наличия интранидальных аневризм.
Артериовенознаямальформация сосудов головного мозга
Рентгенэндоваскулярная
Профилактические мероприятия:
Профилактика нейрохирургических осложнений:
1. Ишемический инсульт. При выполнении эндоваскулярных операций применение промывной системы высокого давления, соблюдение технических правил выполнения операции для контроля миграций эмболизирующих агентов. Для профилактики тромбоза дренажных вен при закрытии артериовенозных фистул с варикознорасширенными венами – гепаринотерапия (гепарин натрий 5000 Ед. подкожно 4 раза в сут. или надропарин кальций 0,3 подкожно до 2 раз в сут, в течение 2-5 дней). При возникновении тромбоза использование тромболитиков (тканевой активатор плазминогена) в течение первых 3 часов и механической тромбэкстракции в течение первых 6 часов. При микрохирургических вмешательствах – контроль при установке сосудистых клипс, тщательный контроль на гемостаз для профилактики вторичного церебрального вазоспазма, избегать избыточной и продолженной тракции головного мозга.
2. Геморрагический инсульт. Мониторинг АД во время операции. Эндоваскулярные операции: при выполнении эмболизаций клеевыми композициями и эмболизациях АВМ проведение контрольной КТ головного мозга сразу после операции, соблюдение технических правил выполнения операций – навигации микрокатетеров и микропроводников строго под контролем флюороскопии, контролируемое введение эмболизирующих агентов. Использование микрокатетеров с отделяемым концом при эмболизации АВМ из длинных и извитых афферентов.
3. При микрохирургических вмешательствах – тщательный контроль на гемостаз, избегать избыточной и продолженной тракции головного мозга, избегать травмы вен и паренхимы мозга. Профилактика феномена прорыва нормального церебрального перфузионного давления – контролируемая гипотензия, по показаниям продолженная медикаментозная седация.
4. Профилактика наружных кровотечений и пульсирующих гематом. Для профилактики кровотечений из области пункции бедренной артерии – компрессия бедренной артерии в области пункции не менее 10 минут, давящая повязка на место пункции артерии на срок не менее 7 часов, груз 1 кг на область пункции артерии на 2 часа, постельный режим на срок 12 часов.
5. Профилактика раневых инфекций. Соблюдение правил асептики и антисептики. Рациональная индивидуальная антибиотикопрофилактика и антибактериальная терапия.
6. Профилактика судорог: рациональная индивидуальная антиконвульсантная терапия.
Дальнейшее ведение:
После операции иссечения или эмболизации артериовенозной мальформации, как правило, проводится КТ головного мозга для исключения возможных геморрагических или ишемических осложнений.
По показаниям проводится МРТ и МРА головного мозга после операции.
При полном иссечении артериовенозной мальформации контрольные МРТ + МР или КТ ангиографии проводятся в срок до 6 месяцев. При иссечении артериовенозной мальформации на фоне кровоизлияний контрольные МРТ или КТ проводятся в сроки через 3 месяца. При полностью эмболизированной артериовенозной мальформации контрольные ангиографии или МРТ+МР или КТ ангиографии проводятся через 3-6 месяцев.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
1. Полное иссечение артериовенозной мальформации.
2. Выключение артериовенозной мальформации из кровотока путем эмболизации.
3. Снижение скорости кровотока в артериовенозной мальформации, снижение скорости артериовенозного шунтирования, выключение интранидальных аневризм при частичной эмболизации артериовенозной мальформации.
4. Уменьшение болевого синдрома.
5. Урежение частоты судорог.
6. Уменьшение выраженности неврологических проявлений, обусловленных синдромом обкрадывания кровотока.
Артериовенозные мальформации сосудов головного мозга: лечение, операции и последствия
Артериовенозная мальформация (АВМ) головного мозга – это локальный дефект архитектоники внутричерепных сосудов, при котором формируется беспорядочное соединение между артериями и венами с образованием извитого сосудистого клубка. Патология возникает вследствие ошибки морфогенеза, а потому в основном является врожденной. Может быть одиночной или распространенной.
При мозговой АВМ кровоток осуществляется аномально: кровь из артериального бассейна прямиком, обходя капиллярную сеть, перебрасывается в венозную магистраль. В зоне мальформации отсутствует нормальная промежуточная капиллярная сеть, а связующий узел представлен фистулами или шунтами в количестве 1 и более единиц. Стенки артерий дегенерированы и не имеют надлежащего мышечного слоя. Вены, как правило, расширены и истончены по причине нарушенной ауторегуляции мозгового кровотока.
АВМ головного мозга, как и аневризмы, опасны внезапным внутримозговым кровоизлиянием, которое возникает вследствие разрыва стенки патологического сосуда. Разорвавшаяся мальформация чревата ишемией мозга, отеком, гематомой, прогрессией неврологического дефицита, что не всегда для больного заканчивается благополучно.
Статистика заболеваемости и последствий патологии
Артериовенозная мальформация в структуре всех патологий с объемными образованиями в тканях головного мозга в среднем составляет 2,7%. В общей статистике острых нетравматических геморрагий в субарахноидальное пространство, 8,5%-9% случаев кровоизлияний происходят по причине мальформаций. Инсультов головного мозга – 1%.
Встречаемость заболевания происходит со следующей средней частотой в год: 4 случая на 100 тыс. населения. Некоторые зарубежные авторы указывают другую цифру – 15-18 случаев. Несмотря на врожденную природу развития, клинически проявляется только у 20%-30% детей. Причем возрастной пик обнаружения АВМ ГМ у детей приходится на младенчество (≈13,5%) и возраст 8-9 лет (столько же %). Считается, что у ребенка с таким диагностированным сосудистым нарушением риски разрыва гораздо выше.
По статистике, мальформации проявляют себя по большей мере в возрасте 30-40 лет, поэтому диагностируются чаще у людей именно этой возрастной группы. Заболевание обычно протекает скрыто в течение десятков лет, чем и объясняется такая тенденция его определения далеко не в детские годы. Половой закономерности в развитии церебральных АВМ у мужского и женского пола пациентов не обнаружено.
При наличии мальформации ГМ вероятность разрыва составляет от 2% до 5% в год, с каждым последующим годом риски увеличиваются. Если кровоизлияние уже состоялось, риск его повторного рецидива существенно возрастает, вплоть до 18%.
Летальные исходы из-за внутричерепного кровоизлияния, которое часто является первым проявлением болезни (в 55%-75% случаев), случаются у 10%-25% пациентов. Смертность вследствие разрыва, согласно исследованиям, больший процент имеет у детей (23%-25%), чем у взрослых людей (10%-15%). Инвалидизация от последствий заболевания отмечается у 30%-50% больных. Примерно к 10%-20% пациентов возвращается полноценное или приближенное к норме качество жизни. Причина такой грозной тенденции заключается в поздней диагностике, несвоевременном получении квалифицированной медицинской помощи.
В какой части головы локализируются АВМ головного мозга?
Распространенная локализация артериовенозной аномалии – это супратенториальное пространство (верхние отделы мозга), проходящее над палаткой мозжечка. Чтобы было понятнее, изъяснимся проще: сосудистый дефект примерно в 85% случаев обнаруживается в больших полушариях. Преобладают поражения сосудистых звеньев теменной, лобной, затылочной, височной долей больших полушарий.
В целом, АВМ могут располагаться в любом полюсе головного мозга, причем как в поверхностных частях, так и глубинных слоях (таламусе и др.). Достоверно определить точную локализацию очага возможно только после прохождения аппаратного исследования с возможностями визуализации мягких тканей. К базовым принципам диагностики относят МРТ и метод ангиографии. Эти методы позволяют качественно оценить порядок ветвления артерий и построение вен, их соединение между собой, калибр ядра АВМ, афференты артерий, дренирующие вены.
Причины развития артериовенозного порока и симптомы
Заболевание является врожденным, поэтому анормальная закладка сосудов в определенных зонах мозга происходит в ходе внутриутробного периода. Достоверные причины развития патологии до текущего момента так и не установлены. Но, по словам специалистов, на аномальное строение сосудистой системы ГМ у плода предположительно могут способствовать негативные факторы в течение беременности:
Специалисты также полагают, что в формировании порока может играть роль и генетический фактор. Наследственность до недавнего времени не воспринималась как причина патологии серьезно. Сегодня же все больше поступает сообщений о причастности и данного фактора. Так, в ряде случаев у кровных родственников больного определяются аналогичного типа сосудистые пороки. Предположительно их вызывает передающаяся по наследству генная мутация, затрагивающая хромосому 5q, локус СМС1 и RASA1.
Как было сказано ранее, для заболевания характерно продолжительное «немое» течение, которое может продолжаться десятилетиями. О диагнозе либо узнают случайно в момент диагностического обследования структур головного мозга, либо уже после случившегося разрыва мальформации. В немногочисленных вариантах болезнь может давать о себе знать до того как лопнет сосуд. Тогда клиника патологии чаще проявляется такими симптомами, как:
Клиническая картина при разрыве АВМ подобна всем типам внутричерепных кровоизлияний:
У детей заболевание зачастую проявляется отставанием в психическом развитии, задержкой речевых функций, эпиприступами, симптомами сердечной недостаточности, когнитивными нарушениями.
Виды церебральных мальформаций венозно-артериального русла
Патологические образования принято различать по топографо-анатомическому признаку, гемодинамической активности, размерам. Первый параметр характеризует место расположения мальформации в головном мозге, отсюда происходят их названия:
По гемодинамической активности выделяют мальформации:
Поражение также оценивается по размерам, учитывается диаметр только клубка мальформации. При диагностике размеров используют следующие наименования АВМ:
Для предупреждения тяжелой геморрагии и связанных с ней необратимых осложнений крайне важно выявить и устранить очаг в ближайшее время, до разрыва. Почему? Объяснение куда более убедительное – при разрывах слишком большой процент людей погибает (до 75% пациентов) от обширного кровоизлияния, несопоставимого с жизнью.
Необходимо понимать, что сосуды АВМ слишком подвержены прорывам, так как они серьезно истощены на почве ненормального строения и нарушенного тока крови. Одновременно с этим, крупные порочные образования сдавливают и повреждают окружающие мозговые ткани, что несет дополнительную угрозу состоятельности функций ЦНС. Поэтому, если диагноз подтвержден клинически, оттягивать с лечением ни в коем случае нельзя.
Методы лечения мальформаций сосудов головного мозга
Терапия заключается в полной резекции или полноценной облитерации сосудистого дефекта хирургическим путем. Существует 3 вида высокотехнологичных операций, которые применяются в этих целях: эндоваскулярное лечение, стереотаксическая радиохирургия, микрохирургическое вмешательство.
Видео открытой операции можно посмотреть по ссылке: https://www.youtube.com/watch?v=WA2FTX1NK1Y
В определенных ситуациях невозможно сразу приступить к прямой микрохирургии ввиду высоких интраоперационных рисков, особенно при АВМ больших размеров. Или же другой вариант: ангиома после стереотаксии или катетерной эмболизации лишь частично компенсирована, что крайне плохо. Поэтому иногда целесообразно обращаться к поэтапному лечению, используя последовательную комбинацию нескольких ангионейрохирургических методов.
Где лучше оперироваться и цены операции
Грамотно спланированный алгоритм лечебных действий поможет полностью удалить сосудистый конгломерат не в ущерб жизненно важным тканям. Адекватность терапии с учетом принципа индивидуальности убережет от прогрессии неврологических отклонений, возможного раннего рецидива со всеми вытекающими последствиями.
Оперировать высший орган ЦНС, который отвечает за множество функций в организме (двигательные способности, память, мышление, речь, обоняние, зрение, слух и пр.), следует доверять мирового уровня нейрохирургам. Кроме того, медучреждение должно быть снаряжено широкой базой высокотехнологичного интраоперационного оборудования передового образца.
В зарубежных странах с высокоразвитой нейрохирургией услуги стоят дорого, зато там, что называется, возвращают пациентов к жизни. Среди популярных направлений, одинаково продвинутых в хирургии головного мозга, выделяют Чехию, Израиль и Германию. В чешских клиниках цены на медицинскую помощь по поводу артериовенозных мальформаций самые низкие. Невысокая стоимость, совершенная квалификация чешских врачей-нейрохирургов сделали Чехию самым востребованным направлением. В это государство стремятся попасть не только пациенты из России и Украины, но и Германии, Израиля, других стран. И коротко о ценах.