код боррелиоза по мкб
Болезнь Лайма (A69.2)
Хроническая мигрирующая эритема, вызванная Borrelia burgdorferi
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Код боррелиоза по мкб
После укуса клеща боррелии распространяются в коже, вызывая кожные симптомы ранней локализованной стадии заболевания (мигрирующая эритема и боррелиозная лимфоцитома). Иммунный ответ с образованием антител можно обнаружить через 3-4 нед. (класс IgM) и через 4-6 нед. (класс IgG). Гематогенное распространение бактерий происходит в течение недель и месяцев после укуса клеща и проявляется как ранняя диссеминированная стадия заболевания. Переход заболевания в хроническую стадию является предметом проводимых в настоящее время исследований. Изучается вопрос, продолжают ли в этой стадии присутствовать боррелии или хронические симптомы являются результатом иммунного ответа хозяина на возбудитель или даже на тканевые аутоантитела. Т-клеточный иммунитет может быть причиной возникновения и обострения симптомов со стороны сердца и суставов. Т-клеточная иммунопатология может быть результатом антигенной специфичности Т-клеток, активизации специфических подгрупп Т-клеток или способности персистирующих антител возбуждать гиперчувствительные аутореактивные Т-клетки в суставах и сердце. В сыворотке пациентов с хроническим лайм-боррелиозом присутствуют аутореактивные В-лимфоциты, а также существенно повышена концентрация IgA ревматоидного фактора. Производство этих антител может быть результатом аутореактивности В-клеток.
К кожным проявлениям лайм-боррелиоза относятся мигрирующая эритема, боррелиозная лимфоцитома и хронический атрофический акродерматит. Ограниченная склеродермия (морфеа) и ее начальные стадии, а также склеротический и атрофический лишай считаются полиэтиологическими состояниями, при которых боррелии (Borrelia afzelii и Borrelia garinii) обнаруживают в очагах морфеа. Некожные проявления бывают самыми различными :
Клинические проявления лайм-боррелиоза
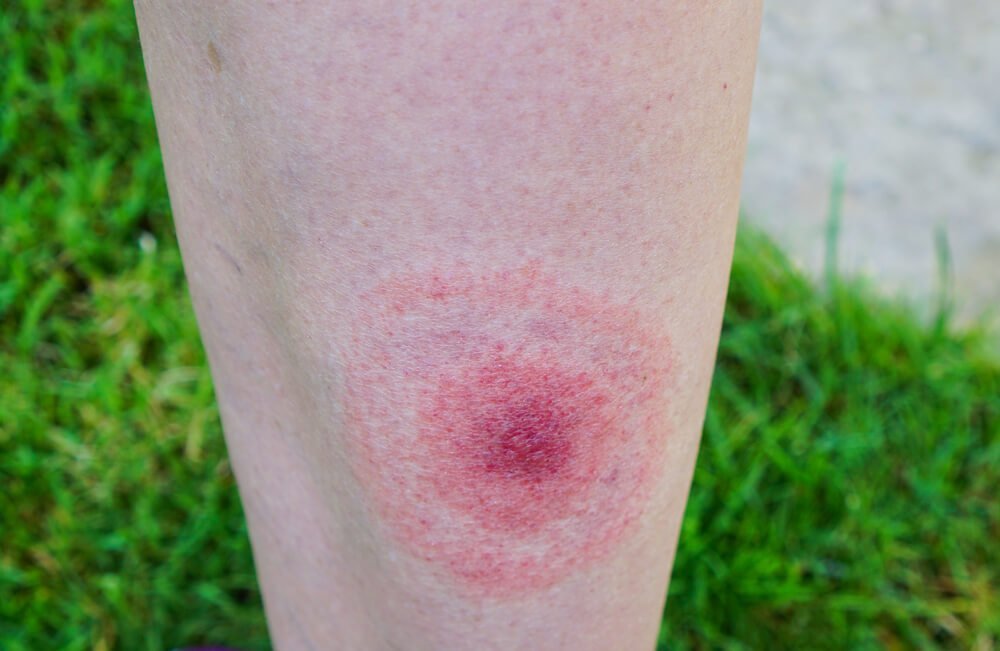
Мигрирующая эритема
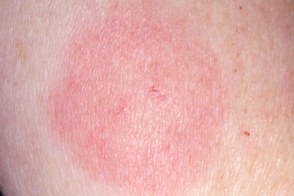 Определяют как красное пятно диаметром более 4 см на месте укуса клеща, которое распространяется по периферии и может достигать нескольких дециметров в диаметре. Известны три основных клинических типа мигрирующей эритемы: а) гомогенная (красное, четко ограниченное пятно без разрешения в центре); б) кольцевидная (красное, четко ограниченное пятно с разрешением в центре) и в) радужная (концентрические кольцевидные пятна). Определяют как красное пятно диаметром более 4 см на месте укуса клеща, которое распространяется по периферии и может достигать нескольких дециметров в диаметре. Известны три основных клинических типа мигрирующей эритемы: а) гомогенная (красное, четко ограниченное пятно без разрешения в центре); б) кольцевидная (красное, четко ограниченное пятно с разрешением в центре) и в) радужная (концентрические кольцевидные пятна). |
Боррелиозная лимфоцитома
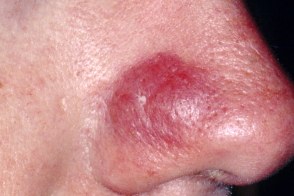 Представляет собой голубовато-красную папулу, узел или бляшку диаметром 1—3 см, локализованную на мочке уха. Другими типичными местами являются околососковые кружки, мошонка и нос. Представляет собой голубовато-красную папулу, узел или бляшку диаметром 1—3 см, локализованную на мочке уха. Другими типичными местами являются околососковые кружки, мошонка и нос. |
Хронический атрофический акродерматит Герксгеймера–Пика
Диагноз лайм-боррелиоза основывается на данных об укусе клеща в анамнезе, характерной клинической картине и подтверждении инфекции Borrelia burgdorferi (за исключением ранних, типичных кожных проявлений заболевания, например, кольцевидной мигрирующей эритемы или боррелиозной лимфоцитами, которая характерно присутствует у детей на мочке уха). У пациентов с хроническим атрофическим акродерматитом необходимо провести гистологическое исследование. Это же касается и пациентов, у которых диагноз с клинической точки зрения остается неясным.
Прямым подтверждением боррелиозной инфекции считается выделение возбудителя (демонстрация живых Borrelia burgdorferi в коже, синовиальной жидкости, миокарде), а также обнаружение их в ткани гистологическим методом модифицированного окрашивания по Dieterle или модифицированным методом Stainer, электронной микроскопией, методами ДНК-гибридизации или полимеразной цепной реакции (ПЦР).
Непрямые методы включают непрямую иммунофлуоресценцию и твердофазный иммуноферментный анализ. Рекомендуется двухступенчатое серологическое тестирование, при котором образец сыворотки с положительным результатом повторно тестируется методом иммуноблотгинга. В Европе иммуно- блоттинг считается дополнительным тестом с акцентом на специфичность, при этом клинический диагноз скорее поддерживается, чем подтверждается. Истинная стандартизация метода иммуноблотгинга для лайм-боррелиоза потребовала бы соглашения по поводу штаммов, используемых для приготовления антигенов. Такой подход был бы невозможен в Европе из-за различных локальных предпочтений генетических видов Borrelia burgdorferi sensu lato, а также гетерогенности в пределах этих видов. Пока ни один из серологических тестов не может считаться «скрининговым» методом.
Гистопатологическая картина очага мигрирующей эритемы включает поверхностный периваскулярный дерматит в виде лимфоцитарного инфильтрата, состоящего из плазматических клеток и лимфоцитов. Боррелиозная лимфоцитома является псевдолимфомой, причем лимфоциты зрелые, без атипичных ядер; могут также присутствовать и плазматические клетки. При хроническом атрофическом акродерматите могут наблюдаться поверхностный периваскулярный или лихеноидный дерматит, лимфоцитарный инфильтрат с плазматическими клетками, атрофия эпидермиса, расширение сосудов в верхних участках кожи и ортогиперкератоз. Позднее наблюдается дегенерация эластичных и коллагеновых волокон, а также железистых придатков.
Общие терапевтические рекомендации
Рекомендуемые методы лечения
Рекомендуемые методы терапии
Особое внимание необходимо уделять беременным женщинам с лайм-боррелиозом. Им назначают тетрациклины, макролиды и/или цефтриаксон, однако назначение антибиотиков зависит от времени укуса клеща. Если укус подозревают в течение I триместра, антибиотики применяются парентерально. Если укус произошел в поздний срок беременности, а у пациентки нет не кожных симптомов и признаков, для лечения достаточно перорального приема антибиотиков.
Профилактика лайм-боррелиоза включает предупреждение укусов клеща, что связано с ограничением активной деятельности на открытом воздухе в эндемичных зонах, применением противоклещевых репеллентов, ношением закрытой одежды и частыми осмотрами кожи с целью раннего обнаружения и правильного удаления клеща. Профилактический прием антибиотиков не уменьшает риск приобретения лайм-боррелиоза. Некоторые авторы рекомендуют применение местного антибиотика после укуса клеща.
Испытания вакцин показали, что единичный рекомбинантный протеин наружной поверхности A (outer surface protein А, или OspA) является безопасным и иммуногенным для человека. Вакцина антигена OspA в Европе неэффективна, поскольку там имеются более гетерогенные виды Borrelia и более разнообразные OspA. В Евразии, в отличие от США, вакцина для лайм-боррелиоза должна быть эффективна против всех подвидов спирохет Borrelia. Определенный защитный иммунитет к инфекции Borrelia, был продемонстрирован на лабораторных животных при применении некоторых других протеинов В. burgdorferi, таких как OspB и OspC.
Болезнь Лайма: особенности клещевого боррелиоза
Никакое другое инфекционное заболевание не вызывает столько вопросов, как клещевой боррелиоз. Причинами этому являются многообразие клинической картины заболевания, различные мнения специалистов относительно диагностики и лечения данного заболевания и низкая информированность населения о данном заболевании. В данном обзоре мы постараемся предоставить наиболее объективную информацию о данном заболевании, насколько это возможно в настоящее время. Этот обзор основан, в основном, на данных Европейских экспертов (EUCALB).
Что такое боррелиоз (болезнь Лайма)
Возбудители
Эпидемиология
Риск заболеть боррелиозом после укуса клеща значительно выше, чем клещевым энцефалитом. Природные очаги клещевого боррелиоза совпадают с ареалом иксодовых клещей. Заболеваемость боррелиозом имеет сезонный характер и совпадает с активностью клещей. Первых пациентов с укусами клещей обычно регистрируют уже в марте-апреле. Последних, при наличии теплой погоды, регистрируют даже в октябре. Пик активности приходится на май-июнь. Процент инфицированных боррелиозом клещей отличается в разных регионах. Клещ одновременно может быть инфицирован боррелиями, вирусом клещевого энцефалита и другими возбудителями. Поэтому возможно развитие микст-инфекции.
Передача инфекции осуществляется трансмиссивным путем при укусе клеща (инокуляция), хотя не исключается возможность инфицирования и при попадании фекалий клеща на кожу, с последующим их втиранием при расчесах (контаминация). В случае разрыва клеща, при неправильном удалении? возбудитель может попасть в рану. Обсуждается алиментарный путь заражения при употреблении сырого козьего или коровьего молока.
Патогенез
На поздних сроках заболевания боррелии, играя роль пускового механизма, провоцируют развитие иммунопатологических процессов, имеющих большое значение для патогенеза нейроборрелиоза и хронических артритов. Среди подобного рода больных наиболее часто встречаются лица с генотипом HLA-DR2 и HLA-DR4. Уже на ранних сроках заболевания происходит выработка специфических антител, титр которых нарастает в динамике заболевания. Иммунный ответ наиболее выражен на поздних сроках, особенно при поражении суставов. При эффективной терапии и выздоровлении происходит нормализация уровня антител. Длительное их сохранение или появление в высоких титрах на поздних сроках свидетельствует о персистенции возбудителя даже при отсутствии клинических проявлений.
Боррелиозная инфекция
Стадия 1. Ранняя локальная инфекция
Характеризуется развитием на месте внедрения возбудителя первичного аффекта в виде хронической мигрирующей эритемы Афцелиуса-Липшютца, представляющей собой одиночное (иногда несколько) округлое красное пятно на месте укуса, которое в течение нескольких недель, постепенно центробежно разрастаясь, достигает 15-20 см и более в диаметре.
Стадия 2. Ранний диссеминированный боррелиоз
Для 2-й стадии заболевания, обусловленной лимфогенной и гематогенной диссеминацией возбудителя и развивающейся со 2-й по 21-ю неделю болезни (чаще на 4-5-й неделе), характерны поражения нервной системы (серозный менингит, неврит черепномозговых нервов, радикулоневрит), сердечно-сосудистой системы (миокардит, перикардит, нарушений проводимости (особенно атриовентрикулярной блокады). Нередко возникает гриппоподобный синдром (головная боль, лихорадка, слабость, миалгии). Поражения кожи на этой стадии могут носить характер вторичных кольцевидных элементов диаметром 1-5 см, эритематозной сыпи на ладонях по типу капилляритов, уртикарных высыпаний, а также доброкачественной лимфоцитомы кожи Шпиглера.
Стадия 3. Поздний хронический боррелиоз
3-я стадия заболевания характеризуется поражением суставов. Она начинается через 2 месяца и позже от начала болезни, иногда через 1-2 года. Обычно поражаются крупные суставы, особенно коленные, нередко с односторонней локализацией. В ряде случаев развивается симметричный полиартрит. Артриты, как правило, рецидивируют в течение нескольких лет и приобретают хроническое течение с деструкцией костей и хрящей. На поздней стадии заболевания персистирование возбудителя в организме больного приводит к хроническому течению болезни.
Диагностика
ПЦР-тестирование на наличие генетического материала возбудителя в данном случае малоэффективно. Антитела класса IgG могут выявляться на 1-3 неделях после инфицирования, максимальное количество IgG-антител синтезируется через 1,5-3 месяца после инфицирования. Антитела класса IgG часто не выявляются на ранней, локализованной стадии заболевания или при рано назначенной антимикробной терапии. Антитела класса IgG циркулируют в крови длительный срок (от нескольких месяцев до нескольких лет), даже после успешной антимикробной терапии и излечения инфекции. Иммунитет против боррелий не является стерильным. У переболевших людей возможно повторное заражение через несколько лет. Ложноположительные результаты определения антител класса IgG к боррелиям могут быть обусловлены присутствием в крови специфических антител при заболеваниях, вызываемых спирохетами (сифилис, возвратный тиф); низкий уровень антител IgG возможен при инфекционном мононуклеозе, гепатите В, ревматических болезнях (СКВ), заболеваниях периодонта, у 5-15 % здоровых лиц из эпидемической зоны.
Материал для исследования: сыворотка крови.
Забор материала на исследование: кровь берется в вакуумную пробирку без консервантов.
Подготовка к исследованию: специальной подготовки не требуется.
Исследование проводится иммуноферментным методом (ИФА)
Единицы измерения: качественный результат.
Положительный результат исследования свидетельствует о текущей или перенесенной в прошлом инфекции. Это может иногда приводить к неверной оценке результатов исследования, если клиническая картина заболевания нетипична.
Отрицательный результат исследования может быть при отсутствии инфицирования, при проведении исследования в ранние сроки заболевания или в отдалённые сроки после перенесенной инфекции. Нужно помнить, что отсутствие антител не исключает раннюю инфекцию, но действительно исключает хронический боррелиоз.
При получении сомнительного результата исследование необходимо повторить через 10-14 дней.
В принципе, на основании только серологических исследований нельзя определить необходимость назначения лечения и нельзя оценить эффективность терапии. Эти проблемы должны решаться индивидуально с учётом клинических данных.
Лечение
Больные со среднетяжелым течением болезни Лайма подлежат обязательной госпитализации в инфекционный стационар на всех стадиях заболевания. Пациенты с легким течением болезни (клещевая эритема, при отсутствии лихорадки и явлений интоксикации) могут лечиться дома. В качестве этиотропных препаратов используют антибиотики, выбор которых, доза и длительность применения зависят от стадии заболевания, преобладающего клинического синдрома и тяжести. Все укушенные клещами и переболевшие болезнью Лайма подлежат диспансерному наблюдению на протяжении 2 лет.
При возникновении поздних проявлений боррелиоза пациенты лечатся в специализированных стационарах (ревматологическом, неврологическом, кардиологическом) по клиническим показаниям. Реконвалесценты боррелиоза с остаточными явлениями наблюдаются узкими специалистами в зависимости от поражения той или иной систем (невропатологом, кардиологом, ревматологом).
Профилактика
Вопрос о пользе профилактики боррелиоза после укуса клеща с помощью антибиотиков спорный. Назначение антибиотиков в первые дни после укуса может снизить риск заболевания. Но назначаться они должны только врачом. Если укус произошел, то необходимо срочно обратится за медицинской помощью.
В связи с отсутствием мер специфической профилактики особое значение имеют выявление больных по ранним клиническим признакам и обязательная антибиотикотерапия по рациональной схеме, позволяющая избегать тяжелых поздних осложнений.
Болезнь Лайма: симптомы и лечение, фото
Болезнь Лайма (Лайм-боррелиоз, клещевой боррелиоз) является инфекционным заболеванием, которое передается через укусы иксодовых клещей. У пациентов с болезнью Лайма поражаются различные органы и системы: кожа, нервная система, сердце, суставы. Ранняя диагностика и адекватная антибактериальная терапия в большинстве случаев обеспечивает полное выздоровление. Однако выявление болезни на поздних стадиях и неграмотное лечение грозит тем, что заболевание перейдет в трудноизлечимую хроническую форму.
Болезнь Лайма: возбудитель
Заражение болезнью Лайма происходит при присасывании к коже человека черноногих клещей и впрыскивании их слюны, содержащей боррелии, в ранку. Пик активности этих насекомых отмечается с апреля по май и с августа по сентябрь, чаще – в пасмурную и прохладную погоду.
Инкубационный период после укуса клеща и перед появлением начальных симптомов, напоминающих признаки гриппа, длится от пяти до десяти суток.
Мнение эксперта
Врач-невролог, кандидат медицинских наук
Клещевой боррелиоз, или болезнь Лайма — это одно из самых коварных заболеваний, переносимых при укусе насекомых, чаще всего развивается после укусов клещей. В группу риска попадают дети в возрастной категории до 14 лет, однако взрослые тоже не являются исключением. По данным Роспотребнадзора, Москва и Московская область входят в десятку лидеров по количеству населения, пострадавшего от укусов клещей.
Ни в коем случае нельзя выдергивать клеща, если он уже впился, рекомендуется немедленно обратиться к врачу. В нашей клинике вам окажут квалифицированную помощь и при необходимости отправят насекомое на анализ. После извлечения клеща вас отправят к инфекционисту или ревматологу для консультации и дальнейшего наблюдения.
Боррелиоз может протекать в разных клинических формах и с различной тяжестью. Некоторые пациенты совсем не жалуются на проявление каких-то симптомов, другие могут чувствовать:
Непременный симптом поражения болезнью Лайма — радужное пятно, проявляющееся на коже. Обычно оно ярко-красное в центре, в месте укуса, с расходящимися кругами светлого и розоватого оттенков.
Основа лечения — противомикробные препараты. На каждой последующей стадии используются группы назначенных врачом средств, различающихся только дозировкой. Врачи проводят регулярный осмотр и диагностику, назначая симптоматическое лечение. Даже в том случае, если болезнь не перешла в хроническую стадию, нельзя прерывать назначенный курс терапии. Специалисты нашей клиники практикуют комплексный подход к лечению болезни Лайма.
Болезнь Лайма: что это такое, фото иксодовых клещей
Сначала в месте укуса иксодового клеща (фото этого насекомого можно найти в интернете) появляется сильная припухлость, затем пятно красного цвета, возможно развитие паралича лицевого нерва.
При несвоевременном обращении к врачу у больного могут развиться серьезные хронические заболевания, которые могут закончиться инвалидностью.
Для лечения болезни Лайма используются препараты антибактериального действия, на начальной стадии заболевания терапевтический курс длится от двух недель до одного месяца.
Болезнь Лайма: причины
Как было сказано выше, клещевой боррелиоз (болезнь Лайма) развивается после укуса иксодового клеща, в слюне которого содержатся боррелии. Боррелии являются очень мелкими микроорганизмами, длиной от 11 до 25 мкм, по своей форме напоминающими извитую спираль.
Естественный резервуар боррелий в природе – животные: лошади, козы, коровы, олени и грызуны. Иксодовые клещи представляют собой переносчиков, заражение которых происходит в процессе сосания крови инфицированного животного. Последующие поколения зараженных клещей также имеют в своем организме боррелии.
Клещевой боррелиоз больше всего распространен в северо-западных и центральных регионах России, Урала, Западной Сибири, Дальнего Востока, США и некоторых странах Европы.
Болезнь Лайма: заразна ли она?
После укуса клеща происходит проникновение возбудителя в кожу человека и дальнейшее его размножение в ней. Затем микроорганизмы распространяются в лимфоузлы, расположенные рядом с местом укуса. Спустя несколько суток боррелии попадают в кровоток и разносятся по всему организму, попадая сердце, нервную систему, суставы, мышцы. В иммунной системе начинается выработка антител против боррелий, однако даже при их высоких титрах полное уничтожение возбудителя не достигается.
Образовавшиеся вследствие болезни Лайма иммунные комплексы запускают аутоиммунный процесс (антитела начинают бороться с собственными тканями организма), что приводит к хроническому течению заболевания. При гибели возбудителя в организм выбрасываются токсические вещества, в результате чего состояние больного значительно ухудшается.
Больные, зараженные клещевым боррелиозом, не опасны для окружающих и не являются источником инфекции.
Болезнь Лайма: симптомы
Болезнь Лайма протекает в три стадии, каждая из которых имеет собственные симптомы.
Болезнь Лайма: симптомы и лечение на первой стадии
Для первой стадии развития болезни, которая длится 3-30 суток, характерно появление следующих симптомов:
У 5-10% больных болезнь Лайма на первой стадии сопровождается:
Болезнь Лайма: симптомы и лечение на второй стадии
Вторая стадия заболевания, длительность которой составляет один-три месяца, проявляется следующими симптомами:
Болезнь Лайма: симптомы и лечение на третьей стадии
На третьей стадии, которая начинается через полтора-два года после заражения, болезнь Лайма проявляется следующими симптомами:
Болезнь Лайма: симптомы и последствия хронической формы
При отсутствии лечения болезнь Лайма переходит в хроническую форму, для которой характерно рецидивирование процесса и постепенное волнообразное ухудшение состояния больного.
Хроническое течение заболевания может протекать с развитием ряда клинических синдромов:
Болезнь Лайма: диагностика
Основу диагностики болезни Лайма составляют клинические данные (наличие укуса клеща в анамнезе, кольцевидная эритема) и результаты лабораторных исследований.
Выявление боррелий у людей затруднено, они могут быть обнаружены в пораженных тканях и жидкостях организма: внешнем крае кольцевидной эритемы, участках кожи при атрофическом акродерматите или лимфоцитоме, крови и ликворе.
Кроме того, для уточнения диагноза целесообразно применение косвенных диагностических методов:
Болезнь Лайма: лечение
При выборе метода лечения, прежде всего, учитывается стадия заболевания. Прогноз лечения наиболее благоприятен на первой стадии клещевого боррелиоза.
Консервативная терапия может быть:
На первой стадии заболевания этиотропная терапия предполагает применение пероральных антибактериальных препаратов (Тетрациклина, Доксициклина, Амоксициллина, Цефуроксима и пр.). Длительность терапевтического курса составляет не менее 10-14 дней. Уменьшение дозировки или сокращение длительности применения может привести к выживанию некоторого количества боррелий и их дальнейшему размножению.
На второй стадии клещевого боррелиоза специалисты отдают предпочтение парентеральному применению антибактериальных препаратов для обеспечения губительной концентрации препарата в ликворе, крови, синовиальной жидкости (Пенициллина, Цефтриаксона и др.). Антибактериальную терапию продолжают от 14 до 21 дней.
Для лечения болезни Лайма, обнаруженной на третьей стадии развития, применяются антибиотики пенициллинового ряда (Пенициллин, Экстенциллин и пр.). Длительность курса терапии составляет не менее 28 суток.
Симптоматическая и патогенетическая терапия клещевого боррелиоза предполагает применение препаратов жаропонижающего, дезинтоксикационного, противовоспалительного, антигистаминного, общеукрепляющего действия, а также препаратов для лечения сердца и витаминных комплексов. При выборе терапевтического средства учитывают клиническую форму и стадию заболевания.
Болезнь Лайма: последствия
Выявление заболевания на первой стадии и проведение адекватного лечения в большинстве случаев обеспечивает полное избавление от болезни. У 85-90% больных с клещевым боррелиозом, выявленным на второй стадии, также наступает полное выздоровление.
Поздняя диагностика, неполный курс лечения, дефекты иммунного ответа грозят переходом заболевания в третью стадию либо хроническую форму, что значительно затрудняет полное восстановление больного даже при условии проведения повторной полноценной антибактериальной, патогенетической и симптоматической терапии.
Несмотря на возможное улучшение состояния больного, остается ряд функциональных нарушений, которые могут привести к его инвалидизации. К ним относят:
В редких случаях у больных с запущенной стадией болезни Лайма может значительно улучшиться состояние и наступить восстановление.
Ввиду того, что для подтверждения диагноза требуется применение лабораторных методов, при первых симптомах болезни или после любого укуса клеща в профилактических целях необходимо обратиться за медицинской помощью.
Диагностику любых заболеваний, в том числе болезни Лайма, можно пройти в ведущем медицинском центре Москвы – Юсуповской больнице. Благодаря новейшему оборудованию клиники и применению современных методов исследований нашим специалистам удается получить максимально точные результаты диагностики. При выявлении клещевого боррелиоза на ранней стадии врачи высшей категории Юсуповской больницы подбирают для каждого больного эффективную схему антибактериальной терапии с использованием препаратов последнего поколения, что обеспечивает быстрое выздоровление пациента и предупреждает переход заболевания в хроническую форму с необратимыми функциональными нарушениями.