код мкб лейомиосаркома матки
Саркома матки
По данным Всемирной организации здравоохранения злокачественные новообразования матки занимают третье место среди злокачественных опухолей у женщин. Ежегодно регистрируется более 20 000 первичных случаев, в Санкт-Петербурге – около 1000 случаев. В структуре причин онкологической смертности женщин злокачественные новообразования матки занимают 9-е место. Саркомы матки составляют 3-7% от всех злокачественных опухолей матки. Их редкость и гистологическое многообразие является причиной отсутствия единого мнения о неблагоприятных факторах прогноза и оптимального лечения.
Факторы риска развития сарком матки
В настоящее время причины, вызывающие появление данного новообразования, практически не подлежат выявлению.
Также периодически возникают случаи, когда ранее диагностированные лейомиомы и полипы эндометрия становятся злокачественными. Длительное использование Тамоксифена для профилактики и лечения рака молочной железы может повышать риски развития сарком матки. Зарегистрированы случаи радиоиндуцированных сарком спустя длительное время после лечения других ЗНО.
Гистологические типы
Наиболее частыми являются: карциносаркома (в 50% случаев) и лейомиосаркома (30%). Реже встречаются: аденосаркома (5-10%), эндометриальные стромальные саркомы высокой степени злокачественности и низкой степени злокачественности (15%), крайне редко выявляются чистые гетерологичные опухоли (рабдомиосаркома, хондросаркома).
Симптомы и первые признаки заболевания
Средний возраст больных саркомой матки колеблется от 40 до 65 лет, но встречается и в более молодом возрасте. В основном это женщины старше 40 лет с ациклическими кровянистыми выделениями, вплоть до кровотечений – 56%, пальпируемое образование в малом тазу – 54% и/или боли внизу живота, также могут встречаться дизурические расстройства вплоть до острой задержки мочи, запоры. Развитие опухолевого процесса может сопровождаться общими симптомами: слабостью, потерей массы тела, анемией, длительным субфебрилитетом. Тем не менее, в 25% случаев заболевание протекает бессимптомно.
Диагностика
Нередко опухоль обнаруживают случайно после операции, выполненной по поводу менометроррагии, миомы матки. Предоперационная биопсия из полости матки может не выявить опухоль.
Окончательный диагноз устанавливают после гистологического исследования удаленной опухоли.
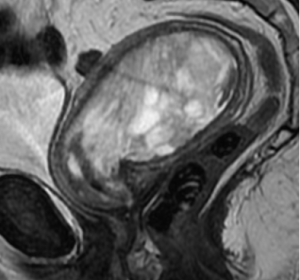
Рис. 1 Карциносаркома на МРТ органов малого таза
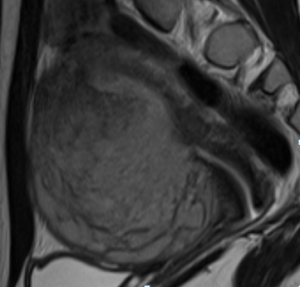
Рис. 2 Эндометриальная стромальная саркома матки низкой степени злокачественности
Лечение
Основным методом лечения сарком матки является хирургический. Оптимальным доступом является лапаротомный. Объем оперативного вмешательства включает в себя экстирпацию матки с придатками или циторедуктивную операцию в случае выхода поражения за пределы матки.
При ранней стадии лейомиосаркомы в репродуктивном возрасте аднексэктомия является необязательной. На дальнейший прогноз и выживаемость оставление яичников не влияет.
Эндометриальная стромальная саркома гормоночувствительна, в связи с этим сохранение яичников повышает риски развития рецидива заболевания практически до 100%.
Удаление тазовых и парааортальных лимфатических узлов нецелесообразно, так как их поражение наблюдается менее чем в 3% случаев. Исключением является карциносаркома поскольку частота метастазирования в тазовые лимфатические узлы крайне высокая.
В качестве адъювантного лечения в зависимости от типа опухоли проводится лучевая терапия и/или системная лекарственная терапия.
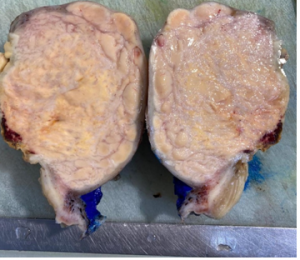
Рис. 3 Макропрепарат после экстирпации матки (эндометриальная стромальная саркома)
Прогноз
Недифференцированная эндометриальная саркома является очень агрессивной опухолью с наиболее неблагоприятным прогнозом (выживаемость менее 2 лет). Практически 60% выявляются на 3-4 стадии заболевания.
Рецидив при лейомиосаркоме выявляется в 53-70% случаев. Общая пятилетняя выживаемость колеблется от 15% до 25%.
Карциносаркома наиболее частая опухоль в этой группе. Клиническое течение обычно агрессивное со значительно худшим прогнозом, чем при низкодифференцированном эндометриальном раке. Пятилетняя выживаемость составляет 30%, при I стадии приблизительно 50%. Определяющими прогностическими факторами являются стадия опухоли и характеристика эпителиального компонента (рак высокой степени злокачественности, включая серозный и светлоклеточный, связан с худшим прогнозом).
Аденосаркомы составляют 5-10% от всех сарком матки. Около 25% пациентов умирает от данного заболевания.
Рак тела матки
Общая информация
Краткое описание
В экономически развитых странах, где удалось снизить смертность от рака шейки матки до 50% благодаря эффективным скрининговым программам, рак тела матки остается одной из ведущих локализаций гинекологического рака наряду со злокачественными опухолями яичников. Частота рака эндометрия от 2 на 100 тыс. женщин младше 40 лет возрастает до 40-50 на 100 тыс. в группе женщин старше 60 лет. (1).
Смертность от рака эндометрия в США за период с 1988 по 1998 г. выросла в 2 раза в связи с увеличением продолжительности жизни с одной стороны и увеличением ожирений, предрасполагающих к данному заболеванию (2). Этиология рака эндометрия до конца не изучена, несмотря на то, что эндометриоидная карцинома имеет предопухолевую стадию заболевания в виде интраэндометриальной неоплазии в большинстве случаев (3).
Другие формы, такие как серозно-папиллярные карциномы, вероятнее всего являются результатом до конца не понятных мутаций, к примеру, известно, что мутированный ген р53 определяется в тканях серозно-папиллярного рака. До недавнего времени было сравнительно мало клинических данных, на которых можно было бы построить адекватные руководства по лечению данной локализации рака, но в последние 10 лет заметно возрос интерес клиницистов к этой проблеме, в связи с чем были инициированы многочисленные клинические исследования.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
| Стадия | Описание | |||||||||||||||||||||||||||||||||
| Стадия I | Опухоль ограничена телом матки | |||||||||||||||||||||||||||||||||
| IA | Нет инвазии, либо инвазия менее половины толщины миометрия | |||||||||||||||||||||||||||||||||
| IB | Инвазия равная или больше половины толщины миометрия | |||||||||||||||||||||||||||||||||
| Стадия II | Опухоль вовлекает строму шейки матки, но не распространяется за пределы матки | |||||||||||||||||||||||||||||||||
| Стадия III | Местное или регионарное распространение опухоли | |||||||||||||||||||||||||||||||||
| IIIA | Опухоль прорастает серозный покров матки и/или придатки | |||||||||||||||||||||||||||||||||
| IIIB | Вовлечение влагалища и/или параметрия | |||||||||||||||||||||||||||||||||
| IIIC | Метастазы в тазовые и парааортальные лимфоузлы | |||||||||||||||||||||||||||||||||
| IIIC1 | Метастазы в тазовые лимфоузлы | |||||||||||||||||||||||||||||||||
| IIIC2 | Метастазы в парааортальные лимфоузлы | |||||||||||||||||||||||||||||||||
| Стадия IV | Опухоль прорастает мочевой пузырь и/или слизистую кишечника, или отдаленные метастазы | |||||||||||||||||||||||||||||||||
| IVA | Опухоль прорастает мочевой пузырь и/или слизистую кишечника | |||||||||||||||||||||||||||||||||
| IVB | Отдаленные метастазы, включая метастазы в брюшной полости и паховых лимфоузлах | |||||||||||||||||||||||||||||||||
| Стадирование лейомиосарком | ||||||||||||||||||||||||||||||||||
| Стадия I | Опухоль ограничена маткой | |||||||||||||||||||||||||||||||||
| IA | ||||||||||||||||||||||||||||||||||
| IB | > 5.0 см | |||||||||||||||||||||||||||||||||
| Стадия II | Опухоль распространяется на малый таз | |||||||||||||||||||||||||||||||||
| IIA | Вовлечение придатков | |||||||||||||||||||||||||||||||||
| IIB | Другие ткани малого таза | |||||||||||||||||||||||||||||||||
| Стадия III | Опухоль распространяется на ткани и органы брюшной полости | |||||||||||||||||||||||||||||||||
| IIIA | Один орган | |||||||||||||||||||||||||||||||||
| IIIB | Более одного органа | |||||||||||||||||||||||||||||||||
| IIIC | Метастазы в тазовые и парааортальные лимфоузлы | |||||||||||||||||||||||||||||||||
| Стадия IV | Опухоль прорастает в мочевой пузырь/прямую кишку и/или отдаленные метастазы | |||||||||||||||||||||||||||||||||
| IVA | Опухоль прорастает в мочевой пузырь/прямую кишку | |||||||||||||||||||||||||||||||||
| IVB | Отдаленные метастазы | |||||||||||||||||||||||||||||||||
| Стадирование для эндометриальной, стромальной саркомы и аденосаркомы | ||||||||||||||||||||||||||||||||||
| Стадия I | Опухоль ограничена маткой | |||||||||||||||||||||||||||||||||
| IA | Опухоль ограничена эндометрием, эндоцервиксом без инвазии в миометрий | |||||||||||||||||||||||||||||||||
| IB | Инвазия менее или половина толщины миометрия | |||||||||||||||||||||||||||||||||
| IC | Инвазия более половины толщины миометрия | |||||||||||||||||||||||||||||||||
| Стадия II | Распространение на малый таз | |||||||||||||||||||||||||||||||||
| IIA | Вовлечение придатков | |||||||||||||||||||||||||||||||||
| IIB | Другие структуры малого таза | |||||||||||||||||||||||||||||||||
| Стадия III | Опухоль распространяется на ткани и органы брюшной полости | |||||||||||||||||||||||||||||||||
| IIIA | Один орган | |||||||||||||||||||||||||||||||||
| IIIB | Более одного органа | |||||||||||||||||||||||||||||||||
| IIIC | Метастазы в тазовые и парааортальные лимфоузлы | |||||||||||||||||||||||||||||||||
| Стадия IV | Опухоль прорастает в мочевой пузырь/прямую кишку и/или отдаленные метастазы | |||||||||||||||||||||||||||||||||
| IVA | Опухоль прорастает в мочевой пузырь/прямую кишку | |||||||||||||||||||||||||||||||||
| IVB | Отдаленные метастазы | |||||||||||||||||||||||||||||||||
| Стадирование для карциносарком такое же как для карцином эндометрия | ||||||||||||||||||||||||||||||||||
| Уровень достоверности и эффективности | Прекращение симптомов | Уменьшение размеров узлов | Максимальная длительность применения | Возможные побочные эффекты | |
| КОК (при маточних кровотечениях) | В | Положительный эффект | Отсутствие эффекта | Не ограничена при отсутствии противопоказаний со стороны экстрагенитальных заболеваний | Тошнота,головная боль, масталгия |
| Аналоги Гн-Рг (трипторелин 3,75мг 1 раз на 28 днів) | А | Положительный эффект | Положительный эффект | 6 мес | Симптомы медикаментозной менопаузы |
| ВМС с левоноргестрелом | В | Положительный эффект | Воздействие не доказано | 5 лет | Нерегулярные мажущие выделения,экспульсия |
| Прогестагены с выраженным влиянием на эндометрий (при сопутствующей гиперплазии эндометрия) | В | Положительный эффект | Воздействие не доказано | 6 мес | Тошнота, головная боль, масталгия |
| Даназол | А | Исследований мало | Положительный эффект | 6 мес | Андрогенный побочный эффект |
Другие виды лечения: не существует.
Хирургическое лечение
Решение о проведении гистерэктомии или миомэктомии принимается в зависимости от: возраста женщины, течения заболевания, желание сохранить репродуктивный потенциал, расположение и количества узлов (С):
— Женщинам с большими размерами матки (более 18 недель) или наличием анемии перед проведением хирургического лечения рекомендуется назначение агонистов Гн-РГ (гозерелин, трипторелин) в течение 2 месяцев (B) при отсутствии онкогинекологического анамнеза.
— Женщинам с диагнозом субмукозная миома и значительными кровотечениями, как альтернатива гистерэктомии, также проводится гистероскопическая миомэктомия, абляция или резекция эндометрия (В).
— Женщинам в возрасте до 45 лет с субсерозными или интрамуральными симптомными миомами, заинтересованным в сохранении матки, как альтернатива гистерэктомии, рекомендуется миомэктомия (C) с обязательным интраоперационным гистологическим экспресс-исследованием удаленного узла.
Не применима лапароскопическая миомэктомия женщинам, планирующим беременность, в связи с данными об увеличении риска разрыва матки (C).
Нет достаточных данных рекомендовать применение адгезивных средств при кровотечениях на фоне миомы (В).
Нет достаточных данных об эффективности использования окситоцина, вазопрессина во время операции для уменьшения кровопотери (В).
Нет достаточных данных для оценки эффективности лазериндуктивной интерстинциальной термотерапии, миолизиса или криомиолизиса (С).
Эмболизация миомы может быть эффективной альтернативой миомэктомии или гистерэктомии (С).
Комбинированная терапия миомы
Заключается в применении хирургического лечения в объеме консервативной миомэктомии на фоне медикаментозной терапии (использование аналогов Гн-РГ в до- и послеоперационном периоде).
Показания для комбинированной терапии (применение агонистов и лейомиомэктомии):
1. Заинтересованность женщины в сохранении матки и репродуктивной функции.
2. Миома с большим количеством узлов.
3. Миома с узлом размером более 5 см.
Этапы комбинированной терапии:
I этап – 2 инъекции АГН-РГ с интервалом 28 дней.
II этап – консервативная миомэктомия.
III этап – третья инъекция АГН-РГ.
Показания к миомэктомии, как II этап комбинированного лечения:
1. Отсутствие динамики уменьшения размеров миоматозного узла после 2-х инъекций аналогов Гн-РГ. Учитывая данные литературы о высоком риске малигнизации АГН-РГ резистентных узлов, считается целесообразным проводить срочное хирургическое вмешательство.
2. Сохранение клинической симптоматики (боль, нарушение функции смежных органов и т.д.) даже при положительной динамике размеров узла.
Преимущества проведения хирургических вмешательств на фоне назначения АГН-РГ:
— уменьшение размеров узлов, васкуляризации и кровопотери;
— уменьшение времени операции;
— уменьшение времени нормализации функциональной массы и размеров матки после консервативной миомэктомии.
Показания к хирургическому лечению миомы:
1. Симптомная миома (с геморрагическим и болевым синдромом, наличием анемии, симптомов сдавления смежных органов).
2. Размер миомы 13-14 недель и более.
3. Наличие субмукозного узла.
4. Подозрение на нарушение питания узла.
5. Наличие субсерозного узла миомы на ножке (в связи с возможностью перекрута узла).
6. Быстрый рост (на 4-5 недель в году и более) или резистентность к терапии аналогами Гн-РГ).
7. Миома в сочетании с предопухолевой патологией эндометрия или яичников.
8. Бесплодие вследствие миомы матки.
9. Наличие сопутствующей патологии органов малого таза.
Принципы выбора доступа гистерэктомии:
1. Как для абдоминальной (АГ), так и для вагинальной гистерэктомии (ВГ) существуют четкие показания и противопоказания.
2. В ряде случаев показана ВГ с лапароскопической асистенции (ЛАВГ)
3. Если гистерэктомию можно выполнить любым доступом, то в интересах пациентки преимущество определяется в следующем порядке ВГ> ЛАВГ> АГ.
Показания и условия для выполнения ВГ:
— Отсутствие сопутствующей патологии приложений;
— Достаточная подвижность матки;
— Достаточный хирургический доступ;
— Размеры матки до 12 недель;
— Опытный хирург.
Противопоказания к проведению ВГ:
— Размеры матки больше 12 недель;
— Ограниченность подвижности матки;
— Сопутствующая патология яичников и маточных труб;
— Недостаточный хирургический доступ;
— Гипертрофия шейки матки;
— Недостижимость шейки матки;
— Операция по поводу пузырно-влагалищной свища в анамнезе;
— Инвазивный рак шейки матки.
Состояния, при которых предоставляется преимущество применению АГ:
— Есть противопоказания к ВГ, ЛАВГ затруднена или рискованно;
— Обязательное выполнение овариоэктомии, что невозможно выполнить другим способом;
— Спаечный процесс, вследствие сопутствующего эндометриоза и воспалительных заболеваний органов малого таза;
— Быстрый рост опухоли (подозрение на малигнизацию);
— Подозрение на малигнизацию сопутствующей опухоли яичника;
— Миома широкой связки;
— Сомнения в доброкачественности эндометрия;
— Сопутствующая экстрагенитальная патология.
Показания к субтотальной гистерэктомии (надвлагалищной ампутации матки):
1. В случаях, когда пациентка настаивает на сохранении шейки матки, при отсутствии патологии эпителия влагалищной части ее и эндоцервикса.
2. Тяжелая экстрагенитальная патология, требующая сокращения срока операции.
3. Выраженный спаечный процесс или тазовый эндометриоз, в связи с повышенным риском травмирования сигмовидной кишки или мочеточника или других осложнений.
4. Необходимость срочной гистерэктомии в исключительных случаях (отсутствие этапа удаления шейки сокращает продолжительность операции, имеет существенное значение при выполнении срочного оперативного вмешательства).
Объем оперативного вмешательства в отношении придатков матки базируется на основе принципов:
Преимущества эмболизации сосудов:
— Меньший объем кровопотери;
— Низкая частота инфекционных осложнений;
— Низкий уровень летальности;
— Сокращение сроков выздоровления;
— Сохранение фертильности.
Возможные осложнения эмболизации:
— Тромбоэмболические осложнения;
— Воспалительные процессы;
— Некроз субсерозного узла;
— Аменорея.
Показания к различным видам гистерэктомии в зависимости от клинической ситуации
Показанния/ситуация
Доступ
Профилактические мероприятия: специфической профилактики не существует.
Индикаторы эффективности лечения:
— индукция ремиссии,
— купирование осложнений.
Госпитализация
Показания для госпитализации:
Плановая госпитализация для хирургического лечения.
Экстренная госпитализация при:
— маточных кровотечениях,
— клинике острого живота (некроз узла, перекрут ножки узла),
— выраженном болевом синдроме (схваткообразные боли внизу живота при рождающейся миоме матки).
Информация
Источники и литература
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Критерии оценки для проведения мониторинга и аудита эффективности внедрения протокола.
1. Число оперативных вмешательств при миоме матки
2. Количество осложнений
3. Виды операции
Список разработчиков протокола:
Дощанова А.М. – д.м.н., профессор, врач высшей категории, зав.кафедрой акушерства и гинекологии по интернатуре АО «МУА».
Рецензенты:
врач высшей категории,д.м.н., профессор Рыжкова С.Н.
Указание на отсутствие конфликта интересов: нет.
Указание условий пересмотра протокола: при появлении новых доказанных данных.
IV. Приложение
1. Диагностические следования