код мкб плеврит неуточненный
Плеврит
Плеврит – воспаление листков плевры. Если заболевание сопровождается выпадением на поверхности плевры фибрина, оно называется сухой плеврит (код в МКБ № J94 – другие поражения плевры). Для экссудативного плеврита характерно образование плеврального выпота. Если плевральный выпот не классифицируется в других рубриках, плеврит имеет код по МКБ № J90. Диагностику плеврита в Юсуповской больнице проводят с помощью современной рентгенологической аппаратуры с высокими разрешающими способностями.
Для лечения плеврита пульмонологи назначают пациентам эффективные лекарственные препараты, зарегистрированные в РФ. Они не обладают выраженными побочными эффектами. Схему ведения пациентов с тяжёлыми плевритами вырабатывают на заседании Экспертного Совета с участием профессоров, доцентов, врачей высшей категории.
Причины плеврита
Плеврит возникает под воздействием инфекционных и неинфекционных факторов. Инфекционные плевриты вызывают следующие микроорганизмы:
Неинфекционные плевриты являются осложнением или проявлением злокачественных опухолей лёгких и плевры, системных болезней (ревматоидного артрита, системной красной волчанки, васкулитов), развиваются после оперативных вмешательств на органах грудной полости, травм грудной клетки, инфаркта миокарда. Плеврит выявляют у пациентов, страдающих острым панкреатитом, хронической почечной недостаточностью.
Симптомы плеврита у взрослых
Ведущим признаком сухого плеврита является боль в поражённой половине грудной клетки, усиливающаяся при дыхании. При осмотре пациента врачи выявляют отставание в дыхании одной половины грудной клетки. Во время аускультации выслушивается шум рения плевры. Он напоминает звук, который возникает при ходьбе по снегу в морозную погоду. Шум трения плевры может быть слышен на расстоянии. Рентгенологические признаки сухого плеврита специфичны:
Наиболее распространённый симптом экссудативного плеврита – одышка. Её тяжесть зависит от объёма плеврального выпота, скорости накопления жидкости и от того, возник ли он на фоне заболевания лёгких. Боль, вызванная плевритом, обусловлена воспалением или инфильтрацией париетальной плевры.
При физикальном обследовании врачи обнаруживают следующие признаки экссудативного плеврита:
Диагноз подтверждают при рентгенографии органов грудной клетки. Для того чтобы увидеть жидкость на обычном прямом рентгеновском снимке, её должно накопиться в плевральной полости не менее 300 мл жидкости, чтобы ее можно было обнаружить на обычном прямом снимке. При положении пациента «лёжа на спине» жидкость движется по плевральному пространству, понижает прозрачность легочного поля на стороне поражения.
Рентгенологи проводят дифференциальную диагностику небольших выпотов с утолщением плевры. С этой целью выполняют рентгенограмму в положении лёжа. Уточняют диагноз с помощью ультразвукового исследования или рентгеновской компьютерной томографии. Оба последних диагностических метода используют для того чтобы отличить плевральную жидкость от злокачественного новообразования, плевральных бляшек, которые обычно возникают при абсцессе лёгких. Эти методы позволяют также выяснить, является ли плевральная жидкость осумкованной, наметить оптимальное место для выполнения плевральной пункции и биопсии.
Плевральную пункцию с аспирацией жидкости и биопсию в Юсуповской больнице выполняют всем пациентам с экссудативным плевритом. Это позволяет получить гораздо больше диагностической информации, чем только при аспирации, и избежать проведения повторной инвазивной процедуры. Бактериологическое исследование плевральной жидкости проводят с помощью бактериоскопии мазка осадка экссудата, посева патологического материала на специальные среды, биологического метода.
Пульмонологи назначают и другие исследования, которые помогают в установлении диагноза:
Если с помощью этих методик не удаётся выявить причину экссудативного плеврита, проводят торакоскопию с помощью видеотехники. Она позволяет осмотреть плевру, выявить опухолевые узлы и осуществить прицельную биопсию.
Парапневмонический плеврит
Причиной парапневмонического плеврита является бактериальное воспаление лёгких, бронхоэктазы, абсцесс лёгкого. В плевральном выпоте определяют золотистый стафилококк, пиогенный стрептококк, пневмококк. Парапневмонический плеврит начинается остро, с подъёма температуры до высоких цифр. Выражен интоксикационный синдром.
Пациентов беспокоит кашель с выделением мокроты, боль в грудной клетке при дыхании, одышка. Правосторонний плеврит проявляется изменениями в правой половине грудной клетке, при левостороннем поражении плевры признаки заболевания локализуются слева. При рентгенологическом исследовании определяется наличие выпота в плевральной полости, чаще справа. В крови содержится большое количество лейкоцитов, скорость оседания эритроцитов увеличена до 50 мм/ч. В экссудате содержатся полиморфноядерные лейкоциты.
Туберкулёзный плеврит
Туберкулёзный плеврит чаще диагностируют у молодых пациентов, которые контактировали с больным туберкулёзом. Заболевание начинается остро. Пациентов беспокоит непродуктивный кашель, плевральные боли, повышенная утомляемость. Температура при туберкулёзном плеврите повышается до субфебрильных цифр. У пациентов снижается масса тела. Развивается односторонний выпот небольшого или среднего объёма. У многих пациентов жидкость в плевральной полости самостоятельно рассасывается, но затем появляется вновь. В лёгких могут определяться туберкулёзные инфильтраты. Туберкулезный плеврит, подтвержденный бактериологически и гистологически, имеет код в МКБ 10 № A15.6.
Для диагностики туберкулёза проводят кожную туберкулиновую пробу, выполняют исследование плевральной жидкости, полученной во время диагностической пункции. В экссудате содержится 5г/л белка, более половины лейкоцитов – лимфоциты. При бактериоскопии бактерию Коха выявляют не более, чем в 10% случаев. Диагноз подтверждают с помощью биопсии плевры.
Плеврит при злокачественных новообразованиях лёгких
Наиболее частой причиной возникновения злокачественного плеврального выпота у курильщиков является опухоль лёгкого. Причиной экссудативного плеврита может быть лимфома. Метастазы в плевру наиболее часто встречаются при раке молочной железы, яичников, желудочно-кишечного тракта. В 7% случаев первичная опухоль, по причине которой развился плеврит, остаётся неизвестной.
Течение опухолевых плевритов может быть быстрым, прогрессирующим и замедленным. При прогрессирующем течении опухолевого плеврита пульмонологи уже при первой пункции выявляют геморрагический экссудат. Иногда плевральная жидкость вначале бывает серозной, впоследствии приобретает кровянистый оттенок. При торпидном течении ракового плеврита плевральная жидкость серозная, быстро накапливается после аспирации. При обследовании пациентов врачи выявляют зрелую форму рака, которая осложнена сегментарным или долевым ателектазом. Он обусловливает выпот жидкости из тканей в плевральную полость.
Различают следующие проявления опухолевого плеврита:
Клинически это проявляется дыхательной недостаточностью. В начале плевральной экссудации пациента может беспокоить боль в боку, появиться ограничение дыхательной подвижности поражённой стороны грудной клетки. Иногда возникает сухой мучительный кашель рефлекторной природы и кашель с незначительным количеством мокроты. Температура при опухолевом плеврите повышается периодически. У пациентов снижается аппетит, они худеют. В дальнейшем развивается асцит или периферические отёки.
По мере накопления выпота боль в боку исчезает, пациенты ощущают тяжесть в боку, нарастает одышка, появляется умеренный цианоз (синюшный цвет губ и ногтей). Возникает некоторое выбухание пораженной стороны, межрёберные промежутки сглаживаются. При перкуссии над экссудатом слышен тупой звук; голосовое дрожание и бронхофония ослаблены, дыхание не проводится или значительно ослаблено. Выше тупости определяются следующие изменения:
На рентгенограмме можно увидеть характерный контур верхней границы выпота. При большом выпоте происходит смещение средостения в здоровую сторону и значительные нарушения функции внешнего дыхания: уменьшение глубины, увеличение частоты дыхания. Снижается ударный и минутный объём сердца, развивается компенсаторная тахикардия увеличение частоты сердечных сокращений, снижается артериальное давление.
Лечение плеврита
Для снятия болевого синдрома при сухом плеврите пациентам назначают анальгетики, горчичники, банки. Кашель купируют с помощью противокашлевых препаратов (кодеина, дионина, декстрометорфана). Симптоматическое облегчение одышки при экссудативном плеврите достигается с помощью торакоцентеза и дренирования плевральной полости с выпотом. Дренаж неинфицированных выпотов поначалу ограничивают одним литром из-за риска возникновения реактивного отёка расправляющегося легкого.
Кардиологи назначают лечение сердечной недостаточности или тромбоэмболии легочных артерий, если они являются причиной экссудативного плеврита. После проведенной терапии количество жидкости в плевральной полости уменьшается. Экссудативный плеврит развивается у 40% больных с бактериальными пневмониями. В таких случаях проводят плевральную пункцию, чтобы удостовериться, что нет эмпиемы, и назначают антибактериальную терапию.
Для антибактериальной терапии парапневмонических плевритов, вызванных стафилококком, пациентам назначают защищённые аминопенициллины, цефалоспорины первого и второго поколений. Если заболевание вызвано грамотрицательной флорой, назначают цефалоспорины четвёртого поколения аминогликозиды. Пациентам, у которых в плевральной жидкости выявлена синегнойная палочка, назначают цефалоспорин третьего поколения цефтазидим в сочетании с аминогликозидом тобрамицином и антипсевдомонадные пенициллины (карбенициллин). На большинство неклостридиальных анаэробов воздействуют полусинтетические пенициллины и метронидазол. У тяжёлых пациентов с невыясненной причиной воспалительного процесса терапию начинают с карбапенемов (тиенама). Антибиотики вводят внутривенно и в плевральную полость. Пациентам проводят плевральные пункции, эвакуируют максимальное количество транссудата.
Лечение туберкулёзного плеврита проводят в туберкулёзном диспансере. Пациенты в течение девяти месяцев получают 3 противотуберкулёзных препарата: изониазид, ПАСК, этамбутол или рифампицин. Для быстрого рассасывания плеврального выпота в комплексную терапию включают глюкокортикоиды. При массивных выпотах делают торакоцентез. Изоляции подлежат пациенты, у которых в мокроте выявлены микобактерии туберкулёза.
У большинства пациентов с опухолевыми плевритами радикальное лечение невозможно. Пульмонологи проводят паллиативную терапию разгрузочными плевральными пункциями. В плевральную полость вводят склерозирующие вещества (тальк). Выполняют плевродез – искусственно созданный с помощью химического воздействия плеврит, целью развития которого является облитерация плевральной полости для предотвращения рецидивов возникновения злокачественного плеврального выпота. С этой целью используют 5% раствор йода, тетрациклин, доксициклин. Онкологи проводят комбинированную противоопухолевую терапию.
Плеврит – тяжёлое заболевание. Успешное излечение возможно только при своевременной установке точного диагноза, определении причины воспаления листков плевры. При наличии признаков плеврита звоните по телефону Юсуповской больницы. Специалисты контакт центра запишут вас на консультацию к пульмонологу в удобное вам время.
Плеврит
Общие сведения
Что такое плеврит? Что это за болезнь? Плеврит представляет собой воспаление плевры (плевральных листков), сопровождающееся образованием фибрина на поверхности плевры или скоплением экссудата различного характера в плевральной полости. Код по мкб-10: R09.1. Плеврит у взрослых как самостоятельное заболевание возникает крайне редко. В большинстве случаев воспалительный процесс является вторичным и обусловлен как заболеваниями со стороны легких, так и других органов и систем, значительно реже встречается в качестве самостоятельного заболевания. Плеврит может сопровождаться синдромом плеврального выпота (экссудативный плеврит, выпотной плеврит) или протекать с отложением фибринозных отложений (сухой плеврит). Зачастую эти формы относятся этапами одного патологического процесса. Удельный вес плевритов в структуре общей заболеваемости варьирует в пределах 3-5%.
Сухой плеврит
Самостоятельного значения не имеет. В большинстве случаев связан с туберкулезом внутригрудных лимфатических узлов или легких. Туберкулезный плеврит чаще возникает при субплевральной локализации очагов с последующим прорывом и обсеменением плевральной полости или в результате заноса возбудителей гематогенным путем. Сухой плеврит может трансформироваться в адгезивный плеврит, для которого характерны выраженные утолщение листков плевры. При этом, адгезивный плеврит часто приводит к нарушению вентиляционной функции легких. Реже он разрешается и без образования плеврального выпота. Но в подавляющем большинстве случаев сухой плеврит переходит в экссудативный.
Плевральный выпот
Представляет собой накопление жидкости в плевральной полости, которая подразделяется на транссудат и экссудат. Экссудат образуется в случаях нарушения проницаемость локальных капилляров и/или повреждения поверхность плевры. Транссудат появляется в случаях, если гидростатический баланс, оказывающий влияние на процессы образования/абсорбции плевральной жидкости, изменяется в сторону накопления в полости плевры жидкости. При этом, для белка проницаемость капилляров остается нормальной.
Плевральная жидкость в физиологических условиях образуется из верхушечной части париетальной плевры, которая дренируется через лимфатические поры на поверхности париетальной плевры, расположенные преимущественно в медиастино-диафрагмальной области и ее нижних отделах. То есть, процессы фильтрации/адсорбция плевральной жидкости — это функция париетальной плевры, а висцеральная плевра в процессах фильтрации не участвует. У здорового человека в плевральном пространстве с каждой стороны грудной клетки в норме содержится 0,1-0,2 мл/кг массы тела человека, которая находится в медленном движении.
Нормальный ток жидкости в плевре обеспечивается взаимодействием ряда физиологических механизмов. (различием онкотического давления крови/осмотического давления плевральной жидкости (35/6 мм рт. ст.)), наличием разницы гидростатического давления в капиллярах париетальной и висцеральной плевры, механическим воздействием во время актов дыхания. Если процесс выработки/накопления выпота в плевральной полости выше скорости/возможности его оттока, это приводит к развитию экссудативного плеврита.
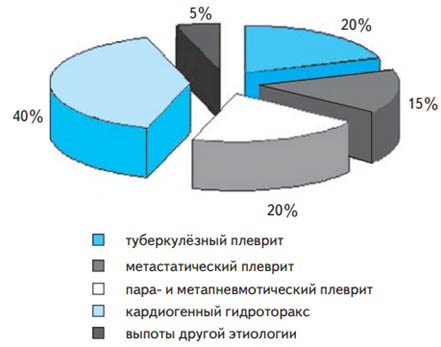
Плевральный выпот – это вторичный синдром/осложнение рада заболеваний. При этом, на некоторых стадиях развития заболевания симптоматика плеврального выпота может преобладать в клинической картине, зачастую маскируя основное заболевание. Встречается у 5-10% больных с заболеваниями терапевтического профиля. На сегодняшний день увеличение количества пациентов с выпотным плевритом обусловлено широким распространением в популяции людей неспецифических заболеваний легких, а также туберкулеза (туберкулезный плеврит). Так, бактериальная пневмония сопровождается плевральным выпотом в 40-42% случаев, при туберкулезе легких — в 18-20%, случаев, у пациентов с левожелудочковой недостаточностью — 56%. Ниже представлена ориентировочная структура плевральных выпотов.
Достаточно часто встречается плеврит легких при онкологии. Встречаемость первичной опухоли плевры (мезотелиомы) незначительная, наиболее при онкологии встречаются метастазы в плевру. Метастатический плеврит — одно из частых осложнений онкологических заболеваний, особенно рака легкого, яичников, молочной железы. Так, при раке легкого он встречается в 18-60% (при запущенном процессе), молочной железы — в 40-46%, раке яичников — у 7-10%, при лимфомах — 20-26%. При других злокачественных новообразованиях (саркомы, рак толстой кишки, желудка, поджелудочной железы и др.) метастатический плеврит выявляется у пациентов в 2-6 % случаев.
В зависимости от характера протекающего в плевральной полости патологического процесса и свойств (специфики) накопившейся жидкости принято выделять:
Чаще фиброторакс является исходом туберкулезных экссудативных плевритов, гемоторакса, эмпиемы плевры, после травм грудной клетки, операций на легких. Со временем происходит обызвествление фиброзной ткани, что резко ограничивает вентиляцию легких.
Еще одним из вариантов развития острого экссудативного парапневмонического плеврита, туберкулеза является осумкование эксудата, который осумковывается по мере своего формирования за счет новых сращений фибринозных отложений и скопления выпота. Осумкованный плеврит легких рассматривается как еще один вариант из возможных осложнений.
Патогенез
В основе патогенеза сухого плеврита лежит воспалительная реакция париетальной/висцеральной плевры, сопровождающаяся гиперемией, утолщением плевральных листков и отеком. При этом, количество экссудата практически не изменяется и в процессе его обратного всасывания плеврой происходит оседание на поверхности плевры нитей фибрина в виде плевральных наложений, что затрудняет скольжение плевральных листков.
Патогенез скопления выпота в плевральной полости может быть различным, в зависимости от причины, среди которых наибольшее значение имеют:
На практике чаще встречается сочетанное действие нескольких из указанных патофизиологических механизмов.
Классификация
Единая классификация плевритов отсутствует. Наиболее часто клиницисты используют классификацию Н.В. Путова, согласно которой за основу положен ряд факторов.
По этиологии выделяют:
По инфекционному возбудителю – стафилококковый, стрептококковый, туберкулезный, пневмококковый, и др.
По наличию/характеру экссудата:
По характеру выпота экссудативный плеврит подразделяется на серозный, гнойный, серозно-фибринозный, гнилостный, холестериновый, геморрагический, хилезный, эозинофильный, смешанный.
По течению воспалительного процесса: острый, подострый, хронический.
По локализации выпота выделяют: диффузный и ограниченный (осумкованный), который в свою очередь подразделяется на диафрагмальный, верхушечный, пристеночный, междолевой, костодиафрагмальный, парамедиастинальный.
По объему поражения: левосторонний/правосторонний и двусторонний плеврит.
Причины
Причины плеврита различаются в зависимости от этиологического фактора. Так, причинами развития плевритов инфекционной этиологии являются:
К причинам плевритов неинфекционной этиологии относятся:
Симптомы плеврита у взрослых
Традиционно принятое деление плевритов на сухой и экссудативный является достаточно условным. В большинстве случаев сухой плеврит — это только начальная (первая) стадия формирования выпотного плеврита. В случаях, когда воспаление плевры на этой стадии стабилизируется, признаки не прогрессируют далее, то заболевание претерпевает обратное развитие. Такое течение заболевания расценивается как фибринозный (сухой) плеврит.
Сухой плеврит, симптомы
Клинические проявления начинаются чаще всего с выраженных болей в той или иной пораженной половине грудной клетки, которые усиливаются при натуживании, кашле, на высоте вдоха, вынуждая пациента ограничивать подвижность грудной клетки — лежать на пораженной половине. По мере снижения активности воспаления и постепенного покрытия фибринозными наложениями плевральных листков, чувствительность нервных окончаний, расположенных на плевре, снижается, что сопровождается уменьшением интенсивности болевого синдрома.
Классические симптомы включают сухой кашель, общее недомогание, ночную потливость, снижение аппетита. Температура тела преимущественно субфебрильная, реже — нормальная или достигает более высоких показателей (38-39°С). Лихорадка, как правило, сопровождается ознобами, незначительной тахикардией. В случае диафрагмальной локализации воспаления плевры проявления боли локализуются в верхней брюшной полости, напоминая симптомы острого холецистита, панкреатита или аппендицита. Симптомы плеврита легких при сухом верхушечном плеврите характеризуются болью в проекции трапециевидной мышцы. В случаях вовлечения в воспалительный процесс перикарда часто развивается плевроперикардит.
Продолжительность течения сухого плеврита варьирует в пределах 7-21 дней. Исходом заболевания может быть как полное выздоровление, так переход в экссудативную форму. Иногда сухой плеврит (чаще у пожилых лиц) приобретает хроническое течение и может длиться несколько месяцев с периодическими обострениями.
Экссудативный плеврит
Экссудативный плеврит в начальной стадии проявляется симптомами сухого плеврита (боль в грудной клетке, усиливающаяся при глубоком дыхании, чиханье, кашле, одышка различной степени выраженности, непродуктивный кашель). Далее экссудативный плеврит (код по МБК-10: J90) манифестирует симптоматикой основного заболевания, так и определяется объемом выпота. По мере нарастания объема выпота нарастают и симптомы — больные жалуются на выраженную одышку и ощущение тяжести в боку. В случаях большого объёма выпота больные находятся в вынужденном сидячем положении или некоторые из них лежат на больном боку, уменьшая таким образом давление на средостение. При экссудативном плеврите появляется общие симптомы в виде слабости, потливости, потери аппетита, фебрильной температуре тела (ознобы при эмпиеме плевры).
Появляются гемодинамические нарушения, обусловленные гиповентиляцией, развившиеся из-за вазоконстрикции в спавшемся легком, а также смещением средостения к здоровому легкому с его компрессией. У пациентов регистрируется выраженная тахикардия и быстро прогрессирующая артериальная гипотензия с нарастанием симптомов тканевой гипоксии. При выпоте, сочетающемся с ателектазом/пневмоциррозом – смещение происходит в сторону поражения. Аускультативно определяется резко ослабленное везикулярное дыхание над областью экссудата, в ряде случаев может вообще не прослушиваться; при большом объеме выпота на фоне сильного сдавливания легкого может выслушиваться бронхиальное приглушенное дыхание. При осмотре — расширение и незначительное выбухание межреберных промежутков. Нижний легочной край неподвижен. Над выпотом — тупой перкуторный звук.
Гнойный плеврит в развернутой фазе определяется преимущественно симптомами гнойно-резорбтивной лихорадки. Степень их выраженности и тяжесть состояния больного варьирует от умеренно выраженных до крайне тяжелых. При этом симптоматика не всегда коррелирует строго с размерами полости эмпиемы и объемом гноя. Как правило, на фоне нарастания интоксикации развиваются нарушения функции сердечно-сосудистой системы, печени/почек, которые при отсутствии адекватного/своевременного лечения могут проявляться органическими изменениями в них, характерными для септического состояния. Гнойно-резорбтивная лихорадка по мере прогрессирования постепенно переходит в истощение, нарастают водно-электролитные расстройства, что приводит к волемическим изменениям, снижению мышечной массы и похуданию. Больные становятся апатичными и вялыми, снижается реактивность организма, возникают риски тромбообразования.
Анализы и диагностика
Диагноз ставится на основании характерных жалоб, данных физикального обследования пациентов и результатов инструментального и лабораторного обследования, включающих:
Лечение плеврита легких
Лечение у взрослых прежде всего должно быть направлено на лечение основного заболевания, вызвавшего плеврит, эвакуацию плеврального выпота и предупреждение осложнений. Так при лечении плевритов с выпотами невоспалительного генеза (транссудатов) этиологическая терапия, прежде всего, направлена на восстановление функции сердечной системы, печени, щитовидной железы, почек, коррекцию коллоидно-осмотического давления крови. У пациентов с асептическими воспалительными плевритами (т. е неинфекционной природы) проводится лечение аутоиммунных, аллергических и других патологических процессов, находящихся в основе клинической симптоматики этих заболеваний и плеврального выпота в том числе. Этиотропная терапия особое место занимает в лечении наиболее распространенных в практике плевритов инфекционного генеза, в первую очередь бактериального. Лечение плеврита инфекционного генеза комплексное и включает:
Назначение противовоспалительных/гипосенсибилизирующих средств способствует снижению интенсивности воспалительного процесса в плевральной полости, уменьшению сенсибилизации плевры, а также устранению риска гиперергической реакции плевры на действие возбудителя.
Важным процессом является своевременная эвакуация из плевральной полости экссудата, при необходимости – периодическое промывание плевральной полости антисептическими растворами. Особого внимания требует лечение и симптомы плеврита у пожилых людей, развившегося на фоне иммунодефицита.
Больному в остром периоде показан постельный режим. Как лечить плеврит в домашних условия? Лечение плеврита на дому должно проводиться после тщательной диагностики, под контролем врача и назначения курса медикаментов. Лечение плеврита народными средствами может рассматриваться исключительно в виде дополнительного метода. Для лечения пациента с плевритом в домашних условиях в качестве противовоспалительного /отхаркивающего средства могут использоваться настои трав: листьев мать-и-мачехи, липового цвета, травы подорожника, корня солодки/алтея, плодов фенхеля, спорыша, коры ивы белой и др. Самый популярный рецепт лечения плеврита народными средствами включает комбинацию этих трав. Рецепт можно найти в интернете, но лучше проконсультироваться с лечащим врачом.