код мкб полая стопа
Врожденные деформации стопы
Общая информация
Краткое описание
Протокол «Врожденные деформации стопы»
Код по МКБ 10: Q 66
Q 66.0 Конско-варусная косолапость
Q 66.1 Пяточно-варусная косолапость
Q 66.2 Варусная стопа
Q 66.8 Другие врожденные деформации стопы
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
Диагностические критерии
Жалобы и анамнез: болен с рождения, деформация стопы, ограничение движений в голеностопных суставах, нарушение походки.
Физикальное обследование: походка нарушена за счет нагрузки на внешнюю сторону стопы, отмечается возможное наличие омозолелости или так называемые натоптышы, отмечается наличие трех основных компонентов косолапости (эквинуса, супинации и приведения), с возможным преобладанием одного или двух из компонентов.
Инструментальные исследования:
— трехмерная рентгенограмма стоп;
Показания для консультации специалистов: невропатолог.
Дифференциальный диагноз: постановка диагноза не представляет затруднений.
Минимум обследования при направлении в стационар:
3. Рентгенограмма стоп.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров), гематокрит.
2. Определение креатинина, остаточного азота, мочевины.
3. Определение сахара крови.
4. Определение АЛТ, АСТ, холестерина, билирубина, общих липидов.
5. Общий анализ мочи.
6. УЗИ органов брюшной полости.
7. Электронейромиография мышц голени.
Дополнительные диагностические мероприятия:
Лечение
Тактика лечения
Цели лечения: восстановление формы и функции стопы.
Немедикаментозное лечение:
— диета №15, постельный режим в послеоперационном периоде;
— коррекция деформации в аппарате внешней фиксации, стабилизация;
Медикаментозное лечение:
1. Антибактерильная терапия с учетом этиологического фактора (аминогликозиды, цефалоспорины и т.д.).
2. Обезболивающие средства (трамадол, кетонал и т.д.).
Профилактические мероприятия:
1. Ортопедический режим.
2. Использование поливиковых лонгет на дневной и ночной сон.
3. Санация очагов инфекций.
Дальнейшее ведение: реабилитация, контроль функционального состояния и правильного роста стопы.
Основные медикаменты:
1. Обезболивающие средства (трамадол, кеторол и т.д.).
2. Антибактериальные средства (цеф-3, грамоцеф и т.д.).
4. Перевязочные средства (раствор йод-повидона, бриллиантовая зелень, марля, перекись водорода, лейкопластыри, бинты).
Индикаторы эффективности лечения:
— восстановление формы стопы;
— улучшение походки и функции стопы.
Госпитализация
Дефекты, укорачивающие нижнюю конечность
Общая информация
Краткое описание
Дефекты, укорачивающие нижнюю конечность (эктромелия) – это врожденная аномалия развития конечности, которая сопровождается грубой формой недоразвития или отсутствия конечности [1].
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация дефектов, укорачивающих нижнюю конечность (эктромелий) [1]
Виды дефектов, укорачивающих нижнюю конечность (эктромелий):
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
Дифференциальный диагноз
| Признак | Врожденная аномалия развития конечностей | Несовершенный остеогенез | Приобритенные деформации конечностей |
| Начало заболевания | наследственное заболевание, проявляющееся повышенной ломкостью костей | В анамнезе травма конечностей.(паралич Эрба-Дюшенна, паралич Клюмпке, привычный вывих плеча) | |
| Хромота | Часто | Не всегда | Часто |
| Ограничение движений | Не всегда | Не всегда | Часто |
| Рентгенологическое подтверждение | В зависимости от патологии | диффузный остеопороз вплоть до прозрачности кости, резкое истончение кортикального слоя, уменьшение поперечника диафизов с расширением метафизов, сетчатый рисунок губчатого вещества, множественные костные мозоли | В основном костях изменении не бывает |
Лечение
Режим: общий (режим постельный в послеоперационном периоде).
ванкомицин: 15 мг/кг/сут., не более 2 г/сут., каждые 8 часов, внутривенно, каждая доза должна вводиться не менее 60 мин.
10-14 лет: разовая доза 0,3-0,5 мл (3-5 мг), суточная – 1-1,5 мл (10-15 мг).
Медикаментозное лечение, оказываемое на амбулаторном уровне: не проводится.
Медикаментозное лечение, оказываемое на стационарном уровне
Перечень основных лекарственных средств (имеющих 100% вероятности проведения):
Врожденные деформации стопы (Q66)
Варусная деформация большого пальца стопы врожденная
Молоткообразные пальцы ноги врожденные
Слияние костей предплюсны
Вертикальная таранная кость
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Синдром диабетической стопы
Общая информация
Краткое описание
Общественная организация Российская ассоциация эндокринологов (РАЭ)
Московская ассоциация хирургов
Синдром диабетической стопы
Возрастная категория: взрослые
Год утверждения: 2015 (пересмотр каждые 3 года)
ID: КР525
Синдром диабетической стопы (СДС) определяется как инфекция, язва и/или деструкция глубоких тканей, связанная с неврологическими нарушениями и/или снижением магистрального кровотока в артериях нижних конечностей различной степени тяжести (Консенсус по диабетической стопе International Diabetic Foot Study Group, 2015).
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Рекомендуется использовать классификацию поражений стоп при сахарном диабете, отвечающую следующим требованиям: простая в применении, дающая возможность дифференцировать тип поражения, базирующаяся на данных объективного обследования больного, воспроизводимая.
0 степень – интактная неповрежденная кожа
I степень – поверхностная язва (процесс захватывает эпидермис, дерму)
II степень – инфекционный процесс захватывает кожу, подкожную клетчатку, мышцы
III степень – глубокая язва, абсцесс, остеомиелит, септический артрит
IV степень – сухая/влажная гангрена: некроз всех слоев кожи отдельных участков стопы (например, часть пальца/палец)
V степень – сухая/влажная гангрена части стопы/всей стопы





(6) ЧДД-частота дыхательных движений
Этиология и патогенез
Эпидемиология
Диагностика
Комментарии. Необходимо помнить, что СД 2 типа – скрытое, малосимптомное заболевание, которое часто диагностируется при обследовании пациента с уже развившимся тяжелым гнойно-некротическим поражением стопы. Также при сборе анамнеза необходимо обратить внимание на наличие сопутствующих, непосредственно не связанных с СД заболеваний, которые могут влиять на скорость заживления раневых дефектов (сердечная и дыхательная недостаточность, онкологические заболевания, алиментарная недостаточность, терапия глюкокортикоидами и иммуносупрессантами).
Класс рекомендаций I (уровень доказанности А) 
Таблица № 4. Индивидуальные целевые показатели для больных СД 
Комментарии: Для анализа необходимо брать образцы тканей из разных участков, так как микрофлора может различаться в разных областях дефекта. У пациентов с нейро-ишемической и ишемической формой СДС необходимо выявлять не только аэробные, но и анаэробные микроорганизмы и определять их чувствительность к современным антибактериальным препаратам. Клинически значимым считается содержание бактериальных тел выше 1х106 на грамм ткани или обнаружение β-гемолитического стрептококка (уровень доказанности 1В). Идентификация возбудителя раневой инфекции проводится путем бактериологического исследования материала из раны. Материал для исследования может быть получен при биопсии или кюретаже дна раны. Менее информативно исследование раневого экссудата или мазка с предварительно очищенного и промытого стерильным физиологическим раствором дна раны.
Комментарии: Мультиспиральная компьютерная томография позволяет уточнить локализацию и размеры остеомиелитического очага при планировании объема оперативного вмешательства.
Лечение
Класс рекомендаций I (уровень доказанности В)
Медицинская реабилитация
Необходимо помнить, что пациенты любого возраста с трофическими язвами нижних конечностей не подлежат обучению в группе. Занятия с ними проводятся только индивидуально.
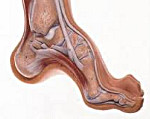
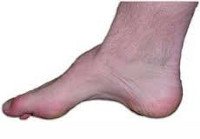
Полая стопа
Полая стопа – это аномальное увеличение высоты арочного свода стопы. Представляет собой противоположность плоскостопия, при котором свод опущен и уплощен. Возникает после травм стопы и при некоторых заболеваниях нервно-мышечной системы, реже имеет наследственный характер. Проявляется внешней деформацией, болями и быстрой утомляемостью при ходьбе. Диагноз выставляется с учетом данных осмотра, результатов плантографии и рентгенографии. Лечение чаще консервативное (физиотерапия, ЛФК, ортопедическая обувь), при прогрессирующей деформации показано оперативное вмешательство.
МКБ-10
Общие сведения
Полая стопа – чрезмерное увеличение свода стопы. Наблюдается при целом ряде заболеваний нервной и мышечной системы. Может развиваться после травм стопы (размозжений, тяжелых переломов костей предплюсны), особенно перенесенных в детском возрасте. Иногда передается по наследству. Сопровождается быстрой утомляемостью и болями при ходьбе. Становится причиной образования мозолей и развития деформации пальцев. В ряде случаев протекает без каких-либо функциональных расстройств.
Причиной обращения врачу обычно становятся интенсивные боли в стопах и невозможность подобрать обувь «по ноге». При незначительно и умеренно выраженной полой стопе проводится консервативная терапия. При прогрессирующей деформации показано хирургическое вмешательство. Лечением занимаются травматологи-ортопеды. Если причиной развития патологии являются болезни нервной системы, неврологи параллельно осуществляют терапию основного заболевания.
Причины
В настоящее время точный механизм формирования полой стопы не выяснен. Предполагается, что данная патология обычно возникает вследствие нарушения мышечного равновесия в результате гипертонуса или паретического ослабления отдельных мышечных групп голени и стопы. Вместе с тем, специалисты отмечают, что в некоторых случаях при обследовании пациентов с полой стопой подтвердить заметное повышение или понижение тонуса мышц не удается.
Полая стопа может формироваться при ряде болезней и пороков развития нервно-мышечного аппарата, в том числе – при полиомиелите, мышечной дистрофии, спинальной дизрафии (неполном заращении срединного шва позвоночника), болезни Шарко-Мари-Тута (наследственной сенсомоторной нейропатии), полинейропатии, сирингомиелии, детском церебральном параличе, атаксии Фридрейха (наследственной атаксии вследствие поражения спинного мозга и мозжечка), менингоэнцефалите, менингите, злокачественных и доброкачественных опухолях спинного мозга. Реже патология развивается вследствие ожогов стопы или неправильно сросшихся переломов пяточной кости и таранной кости. Примерно в 20% случаев факторы, спровоцировавшие формирование деформации, остаются невыясненными.
Патанатомия
Стопа представляет собой сложнейшее анатомическое образование, состоящее из множества элементов: костей, мышц, связок и т. д. Весь этот комплекс тканей действует, как единое целое, обеспечивая опорную и двигательную функцию. Нарушение нормальных соотношений между отдельными элементами стопы приводит к «сбою» механизмов стояния и движения. Нагрузка неправильно распределяется между различными отделами, стопа быстро устает, начинает болеть и еще больше деформируется.
При полой стопе кривизна продольной части свода увеличена, первая плюсневая кость у основания большого пальца опущена, а пятка слегка повернута кнутри. Таким образом, возникает «скручивание» стопы. В зависимости от локализации максимально деформированного отдела в травматологии и ортопедии различают 3 типа полой стопы. При заднем типе из-за недостаточности трехглавой мышцы голени деформируется задний устой подошвенного свода. Из-за тяги сгибателей голеностопного сустава стопа «уходит» в положение сгибания, пятка опускается ниже передних отделов. Задний тип полой стопы часто сопровождается вальгусной деформацией, возникающей вследствие контрактуры малоберцовых мышц и длинного разгибателя пальцев.
Промежуточный тип наблюдается достаточно редко и формируется при контрактурах подошвенных мышц вследствие укорочения подошвенного апоневроза (при болезни Ледероуза) или ношения обуви с чрезмерно жесткой подошвой. При переднем типе наблюдается вынужденное разгибание стопы с опорой только на кончики пальцев. Передний устой свода стопы опущен, пятка располагается выше передних отделов стопы. Нарушение соотношений между задними и передними отделами частично устраняется под тяжестью тела.
Из-за увеличения высоты свода при всех типах полой стопы происходит перераспределение нагрузки на различные отделы данного анатомического образования: средняя часть нагружается недостаточно, а пяточный бугор и головки плюсневых костей, напротив, страдают от постоянной перегрузки. Пальцы постепенно деформируются, принимая когтеобразную или молоткообразную форму, основные фаланги приподнимаются кверху, а ногтевые сильно сгибаются. У основания пальцев образуются болезненные натоптыши.
Вместе с тем, увеличение свода стопы не всегда влечет за собой перечисленные выше последствия. В ряде случаев очень высокий арочный свод выявляется у совершенно здоровых людей. Как правило, в таких случаях форма стопы передается по наследству, является отличительным семейным признаком, не вызывает функциональных расстройств и вторичных деформаций. В подобных случаях изменение формы стопы рассматривается, как вариант нормы, какое-либо лечение не требуется.
Симптомы полой стопы
Пациент жалуется на быструю утомляемость при ходьбе, боли в стопах и голеностопных суставах. Многие больные отмечают, что испытывают значительные трудности при подборе удобной обуви. При осмотре выявляется увеличение высоты внутреннего и наружного свода, расширение, распластанность и некоторое приведение передних отделов стопы, деформация пальцев, а также болезненные мозоли (чаще – в области мизинца и у основания I пальца). Часто отмечается более или менее выраженная тугоподвижность стопы.
При полой стопе вследствие полиомиелита обычно наблюдается нерезкий односторонний парез в сочетании с эквинусом стопы. Тонус мышц снижен, деформация не прогрессирует. При церебральных поражениях, напротив, наблюдается повышение тонуса мышц, спастические явления и усиление сухожильных рефлексов. Процесс также односторонний, не прогрессирующий. При врожденных пороках деформация двусторонняя, склонная к прогрессированию в периоды усиленного роста (5-7 лет и 12-15 лет).
При болезни Фридрейха патология двусторонняя, прогрессирующая. В семейном анамнезе обычно выявляются случаи того же заболевания. Увеличение свода стопы сочетается с атаксией, тяжелыми нарушениями походки, слабо выраженными расстройствами чувствительности и явлениями поражения пирамидных путей (контрактурами, спазмами и пирамидными знаками). При болезни Шарко-Мари-Тута наблюдается прогрессирующая двусторонняя деформация стоп в сочетании с атрофией мышц, которая постепенно распространяется снизу вверх.
Диагностика
Для уточнения диагноза назначают рентгенографию стопы и плантографию. При слабо выраженной полой стопе на плантограмме определяется выступ по наружному краю и чрезмерное углубление вогнутой дуги внутреннего края. При умеренной выраженности патологии вогнутость распространяется до наружного края стопы. При резко выраженной деформации отпечаток подошвы разделяется на две части. В запущенных случаях с отпечатка исчезают контуры пальцев, что обусловлено их выраженной когтеобразной деформацией.
При подозрении на заболевание нервно-мышечной системы пациента направляют на консультацию к неврологу, проводят детальное неврологическое обследование, выполняют рентгенографию позвоночника, КТ и МРТ позоночника, электромиографию и другие исследования. При застарелых травмах костей предплюсны в отдельных случаях может потребоваться КТ стопы. Впервые выявленная полая стопа при отсутствии болезней нервно-мышечного аппарата и предшествующих травм является поводом заподозрить опухоль спинного мозга и направить больного на обследование к онкологу.
Лечение полой стопы
Тактика лечения данной патологии определяется причиной развития заболевания, возрастом больного и степенью увеличения свода стопы. При слабо и умеренно выраженных деформациях назначают массаж, физиотерапию и лечебную физкультуру. Нефиксированные формы поддаются консервативной коррекции специальной обувью с приподнятым внутренним краем без выкладки свода. Резко выраженная фиксированная полая стопа, особенно у взрослых, подлежит оперативному лечению.
В зависимости от причины развития и вида патологии может выполняться остеотомия, клиновидная или серповидная резекция костей предплюсны, артродез, рассечение подошвенной фасции и пересадка сухожилий. Нередко используются различные комбинации перечисленных оперативных методик. Хирургическое вмешательство осуществляется под общим наркозом или проводниковой анестезией в плановом порядке в условиях травматологического или ортопедического отделения.
В большинстве случаев оптимальным вариантом является комбинированная операция по Куслику или по Чаклину. Метод Куслика предусматривает редрессацию или открытое рассечение подошвенного апоневроза в сочетании с клиновидной или серповидной резекцией кубовидной кости. После удаления резецированного участка передние отделы стопы сгибают к тылу, а задние – в направлении подошвы. Рану ушивают и дренируют, на ногу накладывают гипсовый сапожок на 6-7 недель.
При проведении хирургического вмешательства по методу Чаклина подошвенный апоневроз также рассекают или редрессируют. Затем обнажают кости предплюсны, отводя в стороны сухожилия разгибателей, выполняют клиновидную резекцию головки таранной кости и части кубовидной кости. Ладьевидную кость удаляют полностью или частично в зависимости от степени деформации. При резко выраженном опущении I плюсневой кости дополнительно осуществляют ее остеотомию. При наличии эквинуса на заключительном этапе производят тенотомию ахиллова сухожилия. Если положение стопы не удалось полностью скорректировать в ходе операции, накладывают гипс сроком на две недели, затем повязку снимают, производят окончательную коррекцию и накладывают гипс еще на 4 недели.
Кроме того, для исправления полой стопы в некоторых случаях используют методику Альбрехта, которая предусматривает клиновидную резекцию шейки таранной кости и передних отделов пяточной кости. При резко выраженных и прогрессирующих деформациях иногда применяют метод Митбрейта – тройной артродез в сочетании с удлинением ахиллова сухожилия, остеотомией I плюсневой кости и пересадкой мышц. Затем накладывают гипс на 6-7 недель.
В послеоперационном периоде назначают физиотерапию, антибиотики, обезболивающие препараты, массаж и ЛФК. В обязательном порядке используют специальную обувь с приподнятым наружным краем в задних отделах стопы и приподнятым внутренним краем в передних отделах стопы. При операциях, предусматривающих пересадку мышц, на начальных этапах в обувь дополнительно устанавливают жесткие берцы, предохраняющие пересаженные мышцы от чрезмерного растяжения.