код по мкб меланома ногтя
Меланома кожи
Общая информация
Краткое описание
Меланома кожи – злокачественная опухоль, развивающася из меланоцитов – пигментных клеток, продуцирующих специфический полипептид меланин. Для меланомы характерно скопление меланина в клетках опухоли, однако встречаются и беспигментные меланомы. [18] (УД – А).
Название протокола: Меланома кожи
Код протокола:
Коды по МКБ – 10:
С43 Злокачественная меланома кожи
Сокращения, используемые в протоколе:
Дата разработки/пересмотра протокола: 2015 год
Категория пациентов: взрослые.
Пользователи протокола: онкологи хирурги, нейрохирурги, лучевые терапевты (радиологи), химиотерапевты, врачи лучевой диагностики, врач общей практики, терапевты, врач скорой и неотложной помощи.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Группировка по стадиям меланомы
| Стадия | Т | N | M |
| Стадия 0 | рТis | N0 | M0 |
| Стадия I | p Т1 | N0 | M0 |
| Стадия IА | p Т1а | N0 | M0 |
| Стадия IВ |
| pT1а | £1 мм, уровень инвазии II или III, без изъязвления |
| pT1b | £1 мм, уровень инвазии IV или V, или изъязвление |
| pТ2a | >1-2 мм, без изъязвления |
| pТ2b | >1-2 мм, с изъязвлением |
| pТ3a | >2-4 мм, без изъязвления |
| pТ3b | >2-4 мм, c изъязвлением |
| pТ4a | >4 мм, без изъязвления |
| pТ4b | >4 мм, c изъязвлением |
| N1 | 1 лимфатический узел |
| N1a | микроскопический метастаз |
| N1b | макроскопический метастаз |
| N2 | 2–3 лимфатических узла или сателлиты/транзитные метастазы, без поражения лимфатических узлов |
| N2a | микроскопические метастазы |
| N2b | макроскопические метастазы |
| N2c | сателлиты или транзитные метастазы без поражения лимфатических узлов |
| N3 | ³ 4 лимфатических узлов; конгломерат; сателлиты или транзитные метастазы с поражением лимфатических узлов |
Гистологическая классификация
(приведены наиболее часто встречающиеся гистологические типы)
Диагностика
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне.
· сбор жалоб и анамнеза;
· общее физикальное обследование;
· осмотр онколога;
· определение функциональной активности: общего состояния больного с оценкой качества жизни по Карновскому.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· определение белка S-100 методом иммунофлюоресценции;
· ПЭТ/КТ;
· компьютерная томография органов грудной клетки;
· компьютерная томография органов брюшной полости и забрюшинного пространства с контрастированием;
· компьютерная томография органов малого таза с контрастированием;
· ультразвуковая диагностика (печень, желчный пузырь, поджелудочная железа, селезенка, почек);
· Сцинтиграфия костей скелета;
· УЗИ регионарных лимфоузлов.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования непроведенные на амбулаторном уровне):
· сбор анамнеза;
· общее физикальное обследование;
· определение общего состояния больного с оценкой качества жизни по Карновскому;
· определение уровня сознания по шкале Глазго (GCS);
· тонкоигольная пункционная (аспирационная) биопсия (при наличии увеличенных или измененных лимфатических узлов с целью подтверждения метастатического характера их поражения выполняется)
· ОАК;
· ОАМ;
· биохимический анализ (билирубин, общий белок, АЛТ, АСТ, мочевина, креатинин, глюкоза, ЛДГ);
· МРТ головного мозга;
· Определение группы крови по системе ABO стандартными сывороткам.
Дополнительные диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования непроведенные на амбулаторном уровне):
· (ПЭТ) КТ.
· КТ органов грудной клетки.
· КТ органов брюшной полости и забрюшинного пространства с контрастированием.
· КТ органов малого таза с контрастированием.
· Ультразвуковая диагностика комплексная (печень, желчный пузырь, поджелудочная железа, селезенка, почек).
Диагностические критерии постановки диагноза:
Клинические данные:
Жалобы и анамнез [17](УД – B):
наличие опухолевого образования кожи, изменение цвета и рост пигментного образования кожи, изменение размера, формы или цвета родинки или другого кожного нароста, увеличение периферических лимфатических узлов.
Инструментальные исследования:
Являются дополнительными методами диагностики для определения распространенности заболевания, и установления стадии заболевания
Показания для консультации узких специалистов
· консультация кардиолога (пациентам 50 лет и старше, так же пациенты моложе 50 лет при наличии сопутствующей патологии сердечно-сосудистой системы);
· консультация невропатолога (при сосудистых мозговых нарушениях, в том числе инсультах, травмах головного и спинного мозга, эпилепсии, миастении, нейроинфекционных заболеваниях, а также во всех случаях потери сознания);
· консультация гастроэнтеролога (при наличии сопутствующей патологии органов ЖКТ в анамнезе);
· консультация нейрохирурга (при наличии метастазов в головной мозг, позвоночник);
· консультация торакального хирурга (при наличии метастазов в легких);
· консультация эндокринолога (при наличии сопутствующей патологии эндокринных органов).
Дифференциальный диагноз
0,41%. Любой невус – это пигментное образование, выступающее над поверхностью кожи и четко отграниченное от нее. Это отличает невус от пятна. Голубой невус относится к предраковым заболеваниям. Впервые данное образование было описано M. Tishe в 1906 г., он назвал его термином «доброкачественная меланома». Внешне голубой невус представляет собой узелок, возвышающийся над поверхностью кожи, различных размеров (максимум до 2 см в диаметре) с ровными контурами, в классических случаях он темно‑голубого или синего цвета (но окраска может варьировать от серого до аспидно‑черного цвета), волосы на таком узелке отсутствуют. Наиболее типичная локализация голубого невуса – лицо, верхние конечности, ягодицы.
Пограничный невус – это плотное образование коричневого или черного цвета с фиолетовым оттенком, поверхность его гладкая, блестящая, без волос, размер образования – от 2–3 мм до 2–3 см, контуры четкие, форма образования неправильная. Локализация пигментного невуса – различная.
Ограниченный предраковый меланоз Дюбрейля. Относится к группе пигментных пятен. Меланоз Дюбрейля трансформируется в меланому в 30–40% случаев, а по данным некоторых авторов – в 75%. Возникает данная патология чаще у женщин пожилого возраста. Наиболее типичная локализация – открытые участки тела (лицо, грудь, конечности). Внешне меланоз Дюбрейля выглядит как пигментное пятно размерами до 3 см различного цвета (от светло‑коричневого до черного) с нечеткими контурами, кожный рисунок на этом участке сохранен. Пятно может существовать в течение нескольких десятилетий, описаны случаи внезапного исчезновения пятна. Под действием травматизации и (или) гиперинсоляции происходит трансформация пятна (меланоза Дюбрейля) в меланому. В большинстве случаев малигнизация меланоза Дюбрейля происходит при локализации на конечностях и туловище. Процесс перехода в меланому начинается с изменения окраски пятна (возможно как осветление, так и потемнение разных участков пятна), потом постепенно появляется уплотнение в центре или по краям пятна. Меланома, которая развилась на фоне меланоза Дюбрейля, характеризуется более благоприятным течением, реже метастазирует и более восприимчива к лучевой терапии.
Лечение
Цель лечения: удаление опухоли кожи и регионарных метастатически пораженных лимфоузлов (при их наличии).
Тактика лечения
Общие принципы лечения
Основной метод лечения меланомы кожи – хирургический и лекарственный. При метастатических формах заболевания используются хирургические, лекарственные методы в самостоятельном виде или в форме комбинированного и комплексного лечения. Лучевая терапия применяется при метастатических поражениях головного мозга.
Критерии эффективности лечения:
· Полный эффект – исчезновение всех очагов поражения на срок не менее 4х недель.
· Частичный эффект – большее или равное 50% уменьшение всех или отдельных опухолей при отсутствии прогрессирования других очагов.
· Стабилизация – (без изменений) уменьшение менее чем на 50% или увеличение менее чем на 25% при отсутствии новых очагов поражения.
· Прогрессирование – увеличение размеров одной или более опухолей более 25% либо появление новых очагов поражения
| Стадия заболевания | Риск | Рекомендуемая схема лечения |
| IIb | Промежуточный | Режим А. Низкие дозы интерферона –a-2a/b 3-5млн ед. п/к 3раза в неделю 12месяцев Режим В. Высокие дозы интерферона –a-2b, 20млн ед/м 2 в/в 1-5й дни 4 недели, далее 10млн ед/м 2 п/к 3 раза в неделю 11месяцев |
| IIc | Высокий | Режим А. Высокие дозы интерферона –a-2b, 20млн ед/м 2 в/в 1-5й дни 4 недели, далее 10млн ед/м 2 п/к 3 раза в неделю 11месяцев Режим В. Низкие дозы интерферона –a-2a/b 3-5млн ед. п/к 3раза в неделю 12месяцев |
| IIIa | Промежуточный | Режим А. Низкие дозы интерферона ИФН –a-2a/b 3-5млн ед. п/к 3раза в неделю 12месяцев Режим В. Высокие дозы интерферона –a-2b, 20млн ед/м 2 в/в 1-5й дни 4 недели, далее 10млн ед/м 2 п/к 3 раза в неделю 11месяцев |
| IIIb/c | Высокий | Режим А. Высокие дозы интерферона ИФН –a-2b, 20млн ед/м 2 в/в 1-5й дни 4 недели, далее 10млн ед/м 2 п/к 3 раза в неделю 11месяцев Режим В. Низкие дозы интерферона –a-2a/b 3-5млн ед. п/к 3раза в неделю 12месяцев |
| IV | Сверхвысокий | Эффективность адьювантной терапии не доказана |
| Химиопрепараты | |
| Цисплатин | 50мг 2-3фл |
| Дакарбазин | 200мг 5-10фл |
| Темозоломид | 150 мг |
| Винкристин | 2мг |
| Вемурафениб | 240мг |
| Дабрафениб | 240мг |
Хирургическое вмешательство:
Хирургическое вмешательство, оказываемые в амбулаторных условиях: широкое иссечение опухоли кожи при возможности выполнения радикальной операции.
Хирургическое вмешательство, оказываемое в стационарных условиях:
Стандартные хирургические вмешательства при лечении меланомы кожи
· При экономном иссечении опухоль иссекают эллипсовидным разрезом, отстоящим на 0,5-1,0см от краев образования под наркозом.
· При меланоме in situ, лентигомеланоме с толщиной до 1,5 мм и I–II уровне инвазии, при поверхностно распространяющейся меланоме толщиной до 0,76 мм и I уровне инвазии кожу рассекают на расстоянии 1–2 см от края опухоли. Опухоль удаляют единым блоком с окружающей кожей и подкожной клетчаткой.
· При локализации меланомы на пальцах кисти и стопы выполняется ампутация, экзартикуляция пальцев.
· При расположении опухоли на коже ушной раковины в верхней или центральной части удаляется вся ушная раковина.
Лимфодиссекция выполняется при наличии метастазов в лимфатических узлах и производится одновременно с удалением первичного опухолевого очага.
Профилактическая лимфодиссекция не выполняется.
Стандартные хирургические вмешательства на регионарном лимфатическом аппарате при меланоме кожи:
Стандартными хирургическими вмешательствами на лимфатическом аппарате являются: подключично-подмышечно-подлопаточная, подвздошно-пахово-бедренная, классическая радикальная шейная (операция Крайла), модифицированная радикальная шейная лимфодиссекция III типа (футлярно-фасциальная шейная). Пахово-бедренная лимфодиссекция, при подвздошно-пахово-бедренной лимфодиссекции лимфатические узлы удаляются до уровня бифуркации аорты.
Лечение по стадиям;
0 стадия меланомы:
Иссечение опухоли с захватом 0,5-1,0 см здоровой ткани в амбулаторных условиях.
I стадия:
Органосохраняющее повторное иссечение опухоли после биопсии в амбулаторных условиях.
Широкое удаление опухоли в условиях стационара (отступя от края на 1-2 см: рТ1 – 1см, рТ2 – 2см). При формировании обширного дефекта кожи применяют лоскуты и трансплантаты. Иногда иссекают прилежащие к опухоли лимфатические узлы.
II стадия:
· Широкое иссечение первичного опухолевого очага, в сочетании с исследованием регионарных лимфатических узлов на наличие метастазов.
· Широкое удаление меланомы и регионарных лимфатических узлов, как в один, так и в два этапа.
· Сочетание широкого удаления опухоли с поддерживающей терапией (химио- или иммунотерапия).
III стадия:
· Широкое хирургическое удаление опухоли (отступя от край на 3см). Пластическое закрытие дефекта. Регионарная лимфодиссекция. Химио- иммунотерапия.
IV стадия (любая рT любая N M1):
· при компенсированном общем состоянии пациентов и отсутствии выраженного синдрома опухолевой интоксикации проводится комплексное лечение по индивидуальным схемам с применением химиотерапии, химиоиммунотерапии в обычных или модификациях, паллиативная лучевая терапия;
· паллиативные хирургические вмешательства выполняются по санитарным показаниям или в связи с осложненным течением болезни.
Другие виды лечения:
Другие виды лечения, оказываемые на амбулаторном уровне: нет.
Другие виды лечения, оказываемые на стационарном уровне:
Лучевая терапия:
Виды лучевой терапии:
· дистанционная лучевая терапия;
· 3D-конформное облучение;
· модулированная по интенсивности лучевая терапия (IMRT).
Показания к лучевой терапии:
Проведение лучевой терапии при метастатических поражениях головного мозга с паллиативной целью.
Паллиативная помощь:
· При выраженном болевом синдроме лечение осуществляется в соответствии с рекомендациями протокола «Паллиативная помощь больным с хроническими прогрессирующими заболеваниями в инкурабельной стадии, сопровождающимися хроническим болевым синдромом», утвержден протоколом заседания Экспертной комиссии по вопросам развития здравоохранения МЗ РК №23 от «12» декабря 2013 года.
· При наличии кровотечения лечение осуществляется в соответствии с рекомендациями протокола «Паллиативная помощь больным с хроническими прогрессирующими заболеваниями в инкурабельной стадии, сопровождающимися кровотечением», утвержден протоколом заседания Экспертной комиссии по вопросам развития здравоохранения МЗ РК №23 от «12» декабря 2013 года.
Другие виды лечения, оказываемые на этапе скорой медицинской помощи: нет.
Индикаторы эффективности лечения
· Объективные признаки регрессии опухоли, мтс;
· УЗИ данные об отстутствии мтс и рецидива;
· КТ данные об отсутствии отдаленных мтс;
· Удовлетворительные показатели крови, мочи, биохимических показателей крови.
· Заживление послеоперационной раны
· Относительно удовлетворительное состояние больного (-ой).
Дальнейшее ведение.
Диспансерное наблюдение за излеченными больными:
в течение первого года после завершения лечения – 1 раз каждые 3 месяца;
в течение второго года после завершения лечения – 1 раз каждые 6 месяцев;
с третьего года после завершения лечения – 1 раз в год в течение 3 лет.
Методы обследования:
· локальный контроль — при каждом обследовании;
· пальпация регионарных лимфатических узлов — при каждом обследовании;
· рентгенографическое исследование органов грудной клетки — один раз в год;
· ультразвуковое исследование органов брюшной полости – один раз в 6 месяцев
(при первично-распространенных и метастатических опухолях).
Наблюдение онколога по месту жительства (осмотр зоны удаленной опухоли, пальпация периферических лимфоузлов).
· КТ органов грудной клетки (1 раз в 3 месяца в течение 1 года наблюдения; 1 раз в 6 месяцев во 2й год наблюдения и 1 раз в год в 3й год).
· УЗИ зон регинарного лимфооттока (1 раз в 3 месяца в течение 1 года наблюдения; 1 раз в 6 месяцев во 2й год наблюдения и 1 раз в год в 3й год).
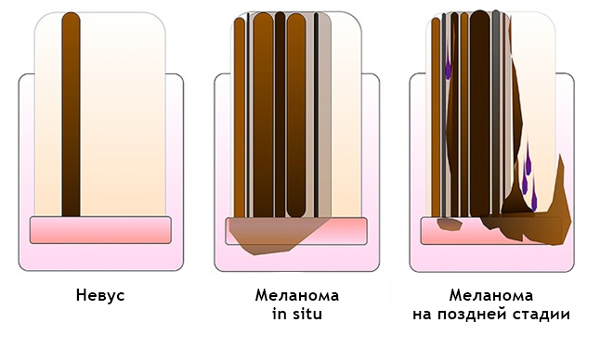
Подногтевая меланома: признаки, стадии, фото
Многие люди, обнаружившие у себя пятнышко под ногтем, начинают искать в интернете, что же это может быть? И обнаруживается, что это может оказаться смертельное заболевание –подногтевая меланома.
В этой статье мы разберем:
Подногтевая меланома – что это?
Доля меланомы среди образований кожи составляет всего 4 %. Но именно от этого злокачественного новообразования умирают 80 % пациентов с опухолями кожи [1]. В России в настоящий момент меланомой кожи заболевают около 8 717 человек в год (данные на 2012 г.) [2]. Подногтевая меланома располагается в области ногтевого ложа и выглядит, как правило, в виде полоски на ногте.
Записывайтесь на вебинар «Канцерогены в косметике: правда, ложь и. маркетинг»
Какие шансы возникновения этого вида опухоли у жителя России?
От общего числа меланом доля этой опухоли составляет всего 2 % [3], т. е. в абсолютных значениях у 170 человек в год. На фоне общего населения страны в 146 000 000 это, на мой взгляд, очень мало. В то же время низкий показатель заболеваемости не отменяет возможности заболеть.
Для представителей других фототипов кожи, отличных от 2-го, шансы могут сильно отличаться. Представители монголоидной и негроидной рас имеют более высокий (до 40 %) шанс заболеть меланомой ногтевого ложа [4, 5].
Где чаще появляется подногтевая меланома?
Опухоль поражает чаще большие пальцы ног [3].
Как выглядит подногтевая меланома? Фото и признаки.
Все приведенные ниже картинки имеют гистологическое подтверждение, а не взяты из интернета. В квадратных скобках указан источник. Есть 2 наиболее частых признака:
Признак I
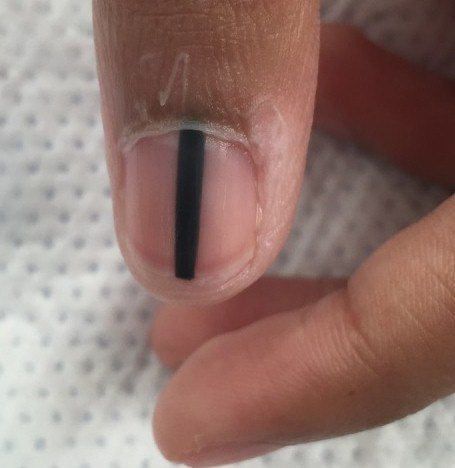
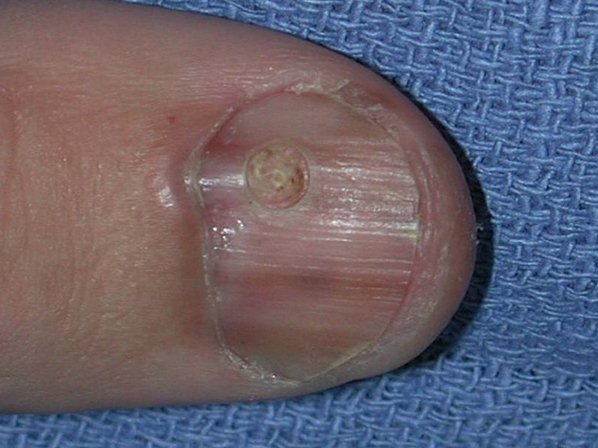
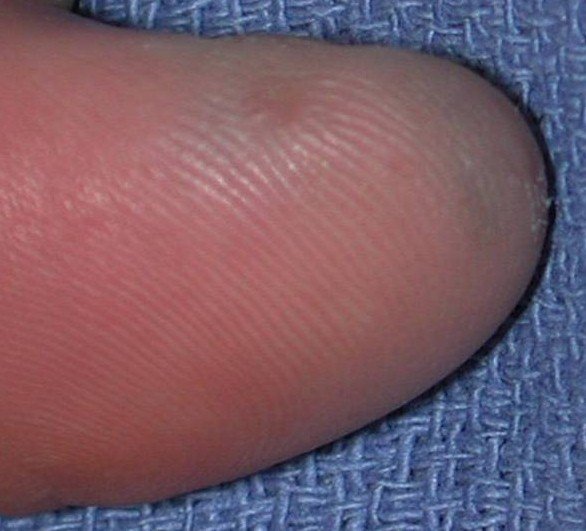
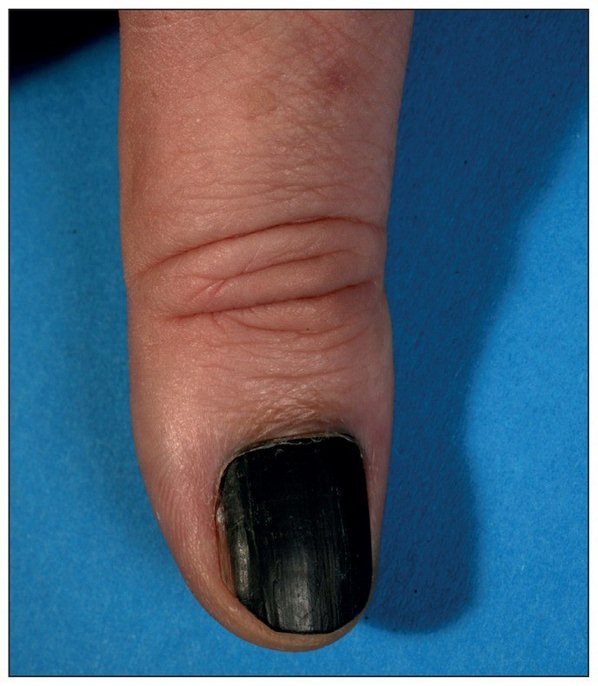
Чаще всего подногтевая меланома проявляется в виде полоски коричневого или черного цвета. Полоска начинается от ногтевого валика и заканчивается на крае ногтя. Это состояние называется продольной меланонихией. Некоторые лекарственные препараты могут приводить к появлению таких полос – ретиноиды и Доцетаксел (Таксотер) [10]. Этот признак может быть и при состояниях, не связанных с меланомой, например, при грибковом поражении ногтя, пигментном невусе ногтевого ложа.
Подногтевой пигментный невус у мальчика 13 лет [9]
Подногтевая меланома I ст., 0,2 мм по Бреслоу [10]
Признак II
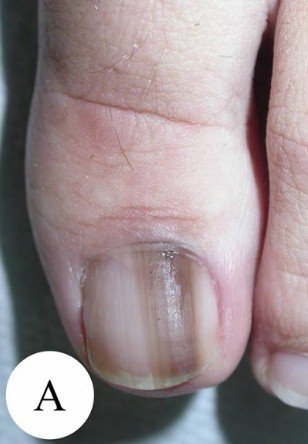
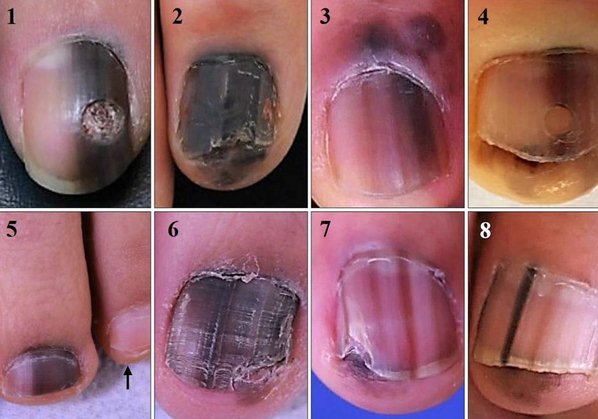
Наиболее частым признаком этого вида меланомы является симптом Хатчинсона – переход пигментации на ногтевой валик или кончик пальца. На 7 из 8 изображений, представленных ниже, виден этот признак. В то же время нельзя однозначно утверждать, что этот симптом бывает только при меланоме. Он может наблюдаться и при прозрачной кутикуле [10].
8 случаев подногтевых меланом in situ (начальная стадия) [6]
Подногтевая меланома большого пальца c 4-м уровнем инвазии по Кларку, толщина по Бреслоу не указана [8]
Подногтевая меланома, толщина по Бреслоу 1,5 мм [7]
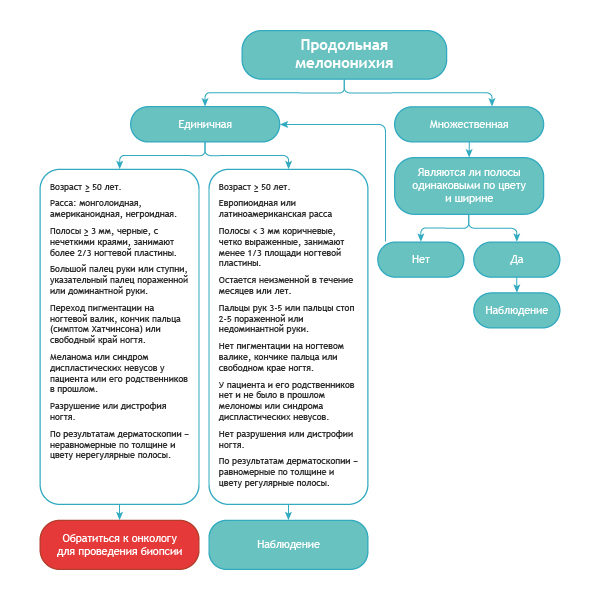
Как отличить подногтевую меланому от всего остального?
Вот достаточно простой алгоритм.
Алгоритм дифференциальной диагностики доброкачественной меланонихии и этого же состояния при меланоме [8]
Правило ABCDEF при диагностике меланомы ногтевого ложа
А (age) возраст – пик заболеваемости подногтевой меланомы приходится на возраст от 50 до 70 лет, а также обозначает расы с повышенным риском: азиаты, африканцы – на их долю приходится 1/3 всех случаев меланомы.
B (brown to black) – цвет коричневый и черный, при ширине полосы более 3 мм и расплывчатых границах.
С (change) – изменение цвета ногтевой пластины или отсутствие изменений после лечения.
D (digit) – палец как наиболее частое место поражения.
E (extension) – распространение пигментации на ногтевой валик или кончик пальца (симптом Хатчинсона).
F (Family) – у родственников или у пациента меланома в прошлом или синдром диспластических невусов. [11]
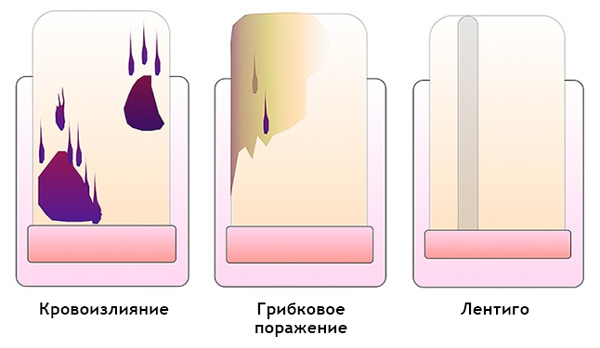
Как отличить гематому от подногтевой меланомы на дерматоскопии
Гематома: [10]
Подногтевая меланома: [12]
Как устанавливается диагноз?
При подозрении на меланому ногтевого ложа есть 3 варианта развития событий:
Полученный материал направляют на гистологическое исследование.
Лечение подногтевой меланомы
Как правило, речь идет об ампутации пальца. В последнее время многие исследователи склоняются к ампутации фаланги вместо всего пальца. Есть также работы, в которых показано, что величина отступа не влияет на прогноз.
Прогноз
Как и при меланомах других локализаций, прогноз напрямую зависит от результатов гистологического исследования. В то же время необходимо отметить, что прогноз при подногтевой меланоме несколько хуже, чем при расположении на остальных участках тела. Чем меньше толщина по Бреслоу, тем лучше прогноз.
Резюме
Подногтевая меланома – опухоль, достаточно трудная для ранней диагностики. Наиболее частыми признаками являются наличие полосы на ногте и переход пигментации на ногтевой валик или кончик пальца. Если вы обнаружили у себя один из этих симптомов, необходимо показаться онкологу.
P.S.: Если вы оказались на приеме у дерматолога или онколога, покажите ему ногти. Если наносите лак для ногтей, его лучше снять перед приемом.
Список литературы
Другие статьи:
Полезная статья? Сделайте репост в Вашей социальной сети!
Оставьте комментарий или задайте вопрос
3) В связи с очень большим количеством вопросов, я отвечаю только по понедельникам.
| Цитата |
|---|
| Елена написал: Добрый день Дмитрий Сергеевич! Я записалась к вам на консультацию по поводу ногтевой меланомы на 12 марта хотелось узнать сколько будет стоить консультация, я не нашла цену. С уважением Елена. |
| Цитата |
|---|
| Лиана написал: Дмитрий Сергеевич, можно ли с Вами проконсультироваться он лайн, на третьем пальце стопы появилась тонкая серая продольная полоска. Была у дерматолога и онколога, никакой конкретики (. Скажите, пожалуйста, как можно с Вами проконсультироваться, с удовольствием сделала бы это очно, но живу в Самаре. С уважением, Лиана |
Записывайтесь на вебинар «Канцерогены в косметике: правда, ложь и. маркетинг»