лапароскопическая аденомэктомия код операции
Лапароскопическое удаление аденомы простаты: результативная и безопасная операция
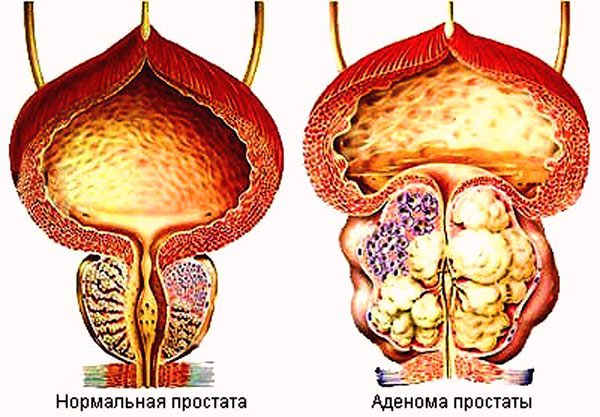
Аденома простаты представляет собой доброкачественную гиперплазию (разрастание) тканей предстательной железы. Эта патология чаще всего развивается на фоне гормональных нарушений у мужчин старшего возраста. Несмотря на доброкачественный характер, опухоль опасна для здоровья, поскольку увеличивает железу в размерах. Она в свою очередь пережимает мочевые пути и сдавливает стенки пузыря. Застой мочи провоцирует развитие инфекций и формирование камней.
На ранних стадиях ограничиваются медикаментозным лечением, но в запущенных случаях показано хирургическое вмешательство. Врач выбирает один из трех его возможных вариантов.
Открытое (чрезпузырная или позадилонная операция).
Лапароскопическое удаление аденомы.
Открытые операции подразумевают полноценное полостное вмешательство, которое имеет высокую травматичность, длительный восстановительный период и большую вероятность осложнений. Более щадящие трансуретральные методы не всегда достаточно результативны. Компромиссным вариантом в этом случае становится лапароскопическая аденомэктомия.
Ход операции
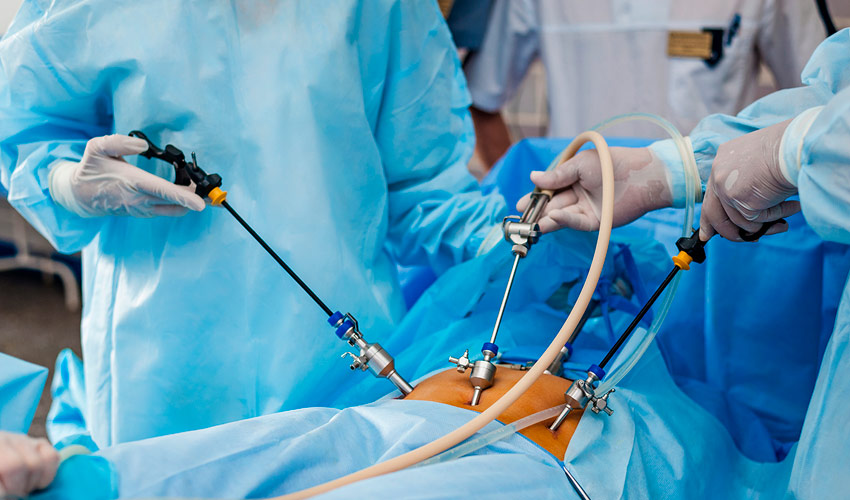
Лапароскопию делают, как правило, под общим наркозом. Доступ к предстательной железе получают через несколько небольших разрезов (проколов) внизу живота без повреждения брюшины. С помощью специального высокотехнического оборудования выполняют необходимые манипуляции. Миниатюрная камера, которая передает сигнал на монитор, дает хирургам-урологам полный визуальный контроль, что обеспечивает четкость действий. Не затрагивая мочевой пузырь, вскрывают капсулу железы и вылущивают слои аденомы. Во время лапароскопии простаты врачи также могут прооперировать и другие сопутствующие патологии: камни в мочевом пузыре, паховые грыжи, дивертикулит мочевого пузыря.
Преимущества лапароскопии перед открытыми операциями
Малая инвазивность и травматичность.
Меньшая кровопотеря в ходе операции.
Отсутствие больших разрезов и, как следствие, крупных рубцов.
Минимальный срок госпитализации.
Ниже вероятность осложнений.
Короткий и менее болезненный восстановительный период.
Удаление аденомы простаты лапароскопией эффективно при гиперплазии крупных размеров.
Особенности восстановительного периода
В финале оперативного вмешательства больному на некоторое время устанавливается мочевой катетер. Выписаться домой можно будет после его снятия или до. В этом случае через день-два нужно будет посетить своего врача для удаления катетера. В послеоперационный период пациенту будут прописаны противомикробные препараты во избежание развития инфекций, питьевой режим. Также следует ограничить физическую активность, особенно ту, которая подразумевает напряжение мышц живота.
После лапароскопии аденомы вплоть до полугода может проявляться недержание мочи, однако это является нормой и не должно вас пугать. Эректильная функция сохраняется, но от половых контактов следует воздержаться первые две недели после операции.
В Государственном центре урологии квалифицированные хирурги проводят все виды операций по удалению аденомы предстательной железы, используя новейшие технологии и современное оборудование. В зависимости от конкретного индивидуального случая больному будет предложен наиболее эффективный сценарий лечения.
Остались вопросы? Позвоните нам по телефону +7 (926) 242-12-12 или +7 (499) 409-12-45! В будний день прийти на консультацию к врачу возможно уже через несколько часов после заполнения онлайн-заявки. Не откладывайте посещение специалиста, если вас беспокоит здоровье мочеполовой сферы!
Лапароскопическая позадилонная аденомэктомия
Лапароскопическая аденомэктомия является передовым методом лечения пациентов с аденомой простаты больших размеров (более 90-100 куб.см).
Преимущества по сравнению с традиционной открытой аденомэктомией:
Основное преимущество данной операции состоит в том, что при наличие у пациента сопутствующей патологии в виде: камней мочевого пузыря, паховой грыжи и дивертикула мочевого пузыря можно выполнить симультанные операции по устранению данных патологий существенно не удлинняя время оперативного пособия.
Лапароскопическое удаление аденомы простаты мы осуществляем из позадилонного доступа, не нарушая целостность брюшной полости – доступ к аденоме простаты осуществляется не через брюшную полость, а перед мочевым пузырем.
В настоящее время широко применяется экстраперитонеоскопическая позадилонная аденомэктомия. Лапароскопическая позадилонная аденомэктомия наиболее удобная, эффективная, легко выполнимая и приемлемая методика для лапароскопического удаления аденомы простаты больших размеров.
Как и любое оперативное вмешательство, лапароскопическое удаление аденомы простаты требует предоперационной подготовки. Перед хирургическим вмешательством проводится ряд стандартных лабораторно-инструментальных исследований (общий анализ крови и мочи, коагулограмма и др.). Если вы принимаете препараты разжижающие кровь (антикоагулянты), за 7 дней до операции необходимо прекратить прием этих лекарств для предотвращения развития интра- или постоперационного кровотечения. Как правило, лапароскопическое удаление аденомы простаты проводится под общей анестезией – вы будете находиться без сознания весь период операции. Вечером накануне операции с вами побеседует анестезиолог. Вы подпишете информированное согласие на оперативное вмешательство и проведение анестезии.
В день операции запрещается прием пищи, только вечером накануне лечения допускается легкий ужин не позднее семи часов вечера.
За 30-40 минут до операции вам сделают премедикацию, это поможет предотвратить развитие соматовегетативных реакций, возникающих из-за повышенной тревожности и эмоционального стресса.
Что происходит во время лапароскопического удаления аденомы простаты?
Эндовидеохирургическое удаление аденомы простаты
Операция выполняется в литотомическом положении – вы будете лежать на спине, ноги установлены в специальные подставки, головной конец ниже ножного. В мочевой пузырь введут катетер для дренирования мочи, после чего хирург приступит к выполнению лапароскопического удаления аденомы простаты. Сначала оперирующий уролог сделает небольшой разрез 1,5-2 см в области пупочного кольца. Без рассечения брюшины вслепую с помощью указательного пальца создается пространство для введения первого троакара.
Далее с помощью троакар-диссектора, вводимого через этот троакар, проводится расширение позадилонного пространства (пространство Ретциуса) для создания операционного поля. Далее уже под контролем лапароскопа, введенного через первый троакар, устанавливаются остальные троакары. В своей практике мы используем 3D HD видеолапароскоп – металлическая трубка с двумя миниатюрными эндоскопическими видеокамерами, позволяющими отображать все проводимые хирургом манипуляции на экране 3D HD монитора. Данное оборудование позволяет более точно выделять анатомические структуры, что в свою очередь повышает качество выполняемого оперативного пособия. Дополнительно установленные троакары позволяют подводить к операционному полю необходимые для удаления аденомы простаты инструменты: ультразвуковой диссектор, граспер, аспиратор и др. После визуализации предстательной железы хирург рассекает капсулу и производит энуклеацию аденомы простаты. В конце процедуры фрагменты аденомы простаты удаляются. Капсула предстательной железы герметично ушивается. В пространство Ретциуса устанавливается дренаж. Через мочевой катетер мочевой пузырь промывается физиологическим раствором. Операция занимает в среднем 60-90 минут.
После операции устанавливается специальный уретральный катетер, который оставляется в мочевом пузыре на 4-5 дней. Уже на следующий день после операции вам будет разрешено вставать с постели, а через несколько дней вы будете выписаны домой. После операции необходимо будет принимать антимикробные препараты для профилактики инфекционных осложнений, пить больше жидкости для хорошего дренирования мочи, ограничить физические нагрузки.
Недержание мочи после лапароскопического удаления аденомы простаты обычно проявляется как стрессовое недержание вторичное к недостаточности работы сфинктера. Потребуется некоторое время для восстановления контроля над мочеиспусканием, иногда это может занять 6 месяцев и более. Если до операции у вас не было проблем с эрекцией, то после операции никаких проблем с сексуальной активностью не возникает.
Лапароскопическая аденомэктомия (предварительные результаты)
Сероухов А.Ю., Пронкин Е.А., Глинин К.И., Мамаев И.Э.
Отделение урологии ГБУЗ «Городская клиническая больница имени В.М.Буянова Департамента здравоохранения города Москвы» 115516, г. Москва, ул.Бакинская, 26 Эл.почта: dr.seroukhov@gmail.com
Введение. Инфравезикальная обструкция, обусловленная доброкачественной гиперплазией предстательной железы (ДГПЖ), остается одной из наиболее распространенных проблем у мужчин старшей возрастной группы. По данным эпидемиологических исследований доля клинических проявлений, ассоциированных с ДГПЖ, увеличивается с возрастом с 14% у мужчин 40-50 лет до 8090% к 80 годам [1,2]. С внедрением в клиническую практику медикаментозных методов терапии симптомов нижних мочевых путей (СНМП), обусловленных ДГПЖ, увеличилась доля пациентов с большими объемами предстательной железы (более 80-100 см3 ), которым требуется хирургическое лечение.
Проведение открытой аденомэктомии в лечении пациентов с ДГПЖ больших размеров до сих пор является стандартом, рекомендованным Европейской Ассоциацией урологов и выполняется довольно часто. К недостаткам метода относится значительная хирургическая травма и высокий процент периоперационных осложнений. Лапароскопическая модификация аденомэктомии представляется достойной малоинвазивной альтернативой открытого хирургического лечения ДГПЖ.
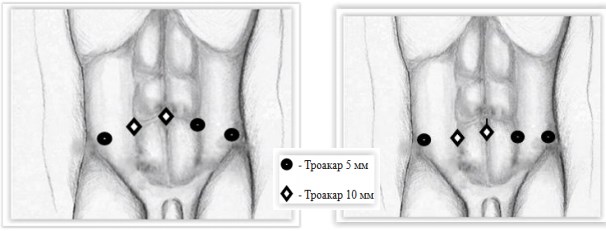
Брюшинная лапароскопическая аденомэктомия. Техника операции. При чрезбрюшинной (ЧБ) методике пациент находится в положении на спине с опущенным головным концом на 5-7 градусов. После обработки операционного поля, мочевой пузырь дренируется уретральным катетером Фолей 18 Сн с баллоном 20 мл. Троакары устанавливаются стандартно согласно схеме (схемы 1, 2).
Схема 1. Положение портов при чрезбрюшинной аденомэктомии.
Схема 2. Положение портов при внебрюшинной аденомэктомии
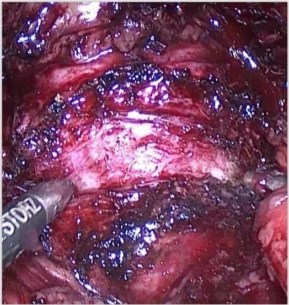
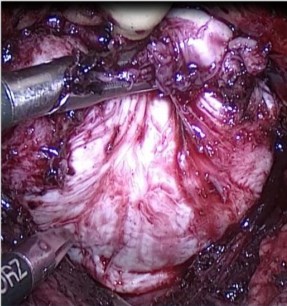
После вскрытия брюшины, передняя стенка мочевого пузыря отделяется от брюшной полости. При помощи лапароскопических инструментов вскрывается позадилонное пространство. Обнажается передняя поверхность простаты. Поверхностный дорсальный венозный комплекс прошивается нитью полисорб 3/0 (выполнено у первых трех пациентов, в последующем не выполняли). Передняя поверхность капсулы простаты вскрывается поперечным разрезом до 6 см на 35 мм дистальнее границы шейки мочевого пузыря и предстательной железы при помощи ножниц или крючка с использованием спрей-коагуляции (Рис. 1). При этом ассистентом осуществляется тракции мочевого пузыря в краниальном направлении. После выделения передней комиссуры и передних отделов боковых долей, визуализируется вентральная полуокружность шейки мочевого пузыря на границе с простатической уретрой. Шейка мочевого пузыря вскрывается в поперечном направлении, выделяется средняя доля (при ее наличии). Ассистент осуществляет тракцию средней доли в направлении лона, в то время как хирург, после рассечения слизистой, начинает формировать слой между аденоматозными узлами и капсулой по задней полуокружности. Дальнейшая энуклеация осуществляется в слою посредством тракции за узлы (Рис.2). На всех этапах активно используется биполярная коагуляция. Основными зонами, требующими внимания, являются участки капсулы на 5-ти и 7-ми часах условного циферблата.
Рис. 1. Поперечный разрез капсулы простаты
Рис. 2. Энуклеация узлов
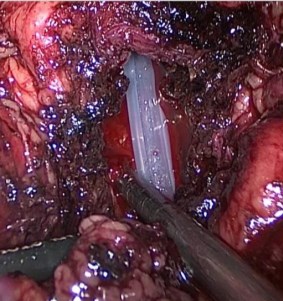
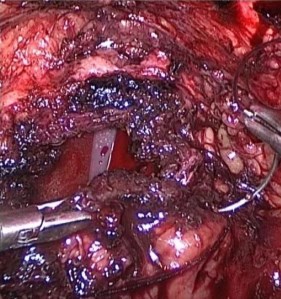
После удаления узлов аденомы, производится коагуляция сосудов ложа, начиная с передней полуокружности. При этом оставляется интактной область мембранозной уретры с целью предупреждения возможного развития рубцовых изменений. Как правило, кровоточивость в данной зоне носит слабо выраженный характер. В мочевой пузырь проводится 3-х ходовый уретральный катетер Фолей 20 Сh, баллон раздувается на 30 мл (Рис. 3). Передняя поверхность капсулы простаты ушивается непрерывным швом полисорб 2/0 (Рис. 4).
Рис. 3. Ложе с проведенным уретральным катетером
Рис. 4. Ушивание капсулы
Производится проверка шва на герметичность путем наполнения мочевого пузыря 150 мл физиологического раствора. Через контраппертуру устанавливается силиконовый дренаж в ретциево пространство. Брюшина восстанавливается непрерывным швом полисорб 3/0. Узлы аденомы погружаются в мешокэкстрактор. Троакары извлекаются. Мешок-экстрактор с узлами аденомы извлекается из брюшной полости через продленный разрез от 10 мм троакара по правой среднеключичной линии. Раны послойно ушиваются. Налаживается промывная система.
При внебрюшинной (ВБ) методике положение пациента на операционном столе аналогично, как и при чрезбрюшинном доступе. Мочевой пузырь дренируется уретральным катетером Фолей 18Сн с баллоном 20 мл. По средней линии, ниже пупка на 1 см, выполняется разрез кожи длиной около 2-х см. Апоневроз вскрывается. Брюшина в каудальном направлении тупо отделяется от передней брюшной стенки при помощи пальца, введенного через разрез. В направлении предпузырного пространства вводится баллонный spacemaker. Создается рабочее пространство посредством инсуфляции баллона. Spacemaker удаляется. В образовавшее пространство вводится баллонный троакар 10 мм. Баллон раздувается на 30 мл. Выполняется инсуфляция в предпузырное пространство 2 л углекислого газа. Расстановка троакаров осуществляется согласно схеме (схема 2). Последующий ход операции аналогичен предыдущей методике.
Узлы аденомы погружаются в мешок-экстрактор. Троакары извлекаются. Мешок удаляется из брюшной полости путем продления разреза от 10 мм троакара по средней линии. Раны послойно ушиваются. Налаживается промывная система.
Результаты. Ни в одном из случаев не потребовалось конверсии. Среднее время операции составило 183±48 мин. При этом, внебрюшинный тип операции оказался по времени значительно короче чрезбрюшинного (157±58 мин против 215±32 мин), что связано с значительными потерями времени на ушивание дефекта брюшины. Интраоперационная кровопотеря составляла в среднем 328±125 мл, статистически не различаясь от методики операции.
Ранние осложнения выявлены у 4 пациентов (25,0%). У одного развилась макрогематурия, купированная дополнительным раздуванием баллона катетера с созданием натяжения. Возникшая в результате кровотечения анемия скоррегирована трансфузией 2-х доз эритроцитарной массы и 2-х доз плазмы. У другого пациента 78 лет с сопутствующей дисциркуляторной энцефалопатией, произошла декомпенсация органического заболевания головного мозга с когнитивными нарушениями. Нормализация по психическому статусу достигнута к 4-му дню послеоперационного периода.
Серьезные осложнения выявлены ещѐ у 2 пациентов. У третьего пациента на 4-е сутки возникла тромбоэмболия мелких ветвей легочной артерии. И у четвертого на 5 сутки – динамическая кишечная непроходимость, связанная с перекручиванием брыжейки тонкой кишки через петлю подвздошной кишки. На фоне проведенной консервативной терапии в обоих случаях отмеченные осложнения разрешены, оба пациента выписаны из стационара в удовлетворительном состоянии.
Отключение промывной системы и активизацию больных производили на 1-е сутки. Восстановление кишечной деятельности отмечалось в среднем на 2,67±0,9 день, и происходило быстрее в группе у пациентов с внебрюшинным доступом (2,13±0,76 против ВБ, 3,29±1,1). Удаление страхового дренажа производилось после полного прекращения поступления, отделяемого и составило в среднем 3,81±2,95 дня (3,44±2,25 при ВБ, 4,29±3,99 при ЧБ). Уретральный катетер удаляли на 7,71±3,63 день (6,43±3,41 при ВБ, 9±3,61 при ЧБ).
Все пациенты выписаны в удовлетворительном состоянии из стационара с восстановленным самостоятельным мочеиспусканием.
Обсуждение. На протяжении многих десятилетий основным методом хирургического лечения пациентов с ДГПЖ больших размеров оставалась открытая аденомэктомия чреспузырным или чрескапсулярным методом. Наряду с высокой эффективностью данной операции, существенным недостатком является значительная хирургическая травма, высокий процент послеоперационных осложнений и, как следствие, удлинение сроков стационарного лечения пациента. В последнее время многообещающие результаты показывают методы хирургического лечения с использованием лазеров. Среди них в качестве способа оперативного лечения пациентов с ДГПЖ больших размеров выделяется трансуретральная энуклеация аденомы простаты с использованием гольмиевого лазера (HoLEP). Эффективность данной методики сравнима с открытыми вариантами аденомэктомии, но при этом сохраняются принципы малоинвазивности, позволяющие существенно сократить процент послеоперационных осложнений и сроки стационарной и амбулаторной реабилитации пациентов. К недостаткам HoLEP можно отнести высокую стоимость оборудования, длительную кривую обучения 6 и отсутствие гистологического материала ввиду использования морцеллятора. Последнее имеет высокую значимость по причине большого процента инцидентального выявления рака предстательной железы при операциях по поводу ДГПЖ (5,2-7,4%, а по некоторым данным и до 19%) 8.
В мировой хирургической практике получили широкое распространение лапароскопические техники оперативных вмешательств, обладающие меньшей инвазивностью по сравнению с открытыми. В лечении ДГПЖ применяют так называемую малоинвазивную аденомэктомию. По своей сути это позадилонная или чреспузырная аденомэктомия с применением обычных или робот-ассистированных лапароскопических методик. Рядом работ доказана эффективность лапароскопической аденомэктомии, сопоставимая с открытой, с меньшим процентом периоперационных осложнений [9].
Заключение. Лапароскопическая аденомэктомия является легко воспроизводимым методом хирургического лечения. Может быть применима в рутинной урологической практике у пациентов с большими объемами предстательной железы с целью минимизации операционной травмы и сокращения сроков реабилитации.
Литература
2. Garraway WM, Collins GN, Lee RJ. High prevalence of benign prostatic hypertrophy in the community.Lancet. 1991;338:469–471.
3. Seki N, Mochida O, Kinukawa N, Sagiyama K, Naito S. Holmium laser enucleation for prostatic adenoma: analysis of learning curve over the course of 70 consecutive cases. J Urol 2003;170:1847–50.
4. Elzayat EA and Elhilali MM (2007) Minimally invasive treatment of benign prostatic hyperplasia: laser. AUA Update Series 2007 26: lesson 27
5. ElHakim A and Elhilali MM (2002) Holmium laser enucleation of the prostate can be taught: the first learning experience. BJU Int 90: 863869
6. Shah HN et al. (2007) Prospective evaluation of the learning curve for holmium laser enucleation of the prostate. J Urol 177: 14681474
7. Jones JS et al. (2008) Probability of finding T1a and T1b (incidental) prostate cancer during TURP has decreased in the PSA era. Prostate Cancer Prostatic Dis doi:10.1038/pcan.2008.14]
8. Merrill RM and Wiggins CL (2002) Incidental detection of population based prostate cancer incidence rates through transurethral resection of the prostate. Urol Oncol 7: 213219
9. Asimakopoulos AD et al. The surgical treatment of a large prostatic adenoma: the laparoscopic approach-a systematic review. J Endourol. 2012 Aug;26(8):960-7.
Статья опубликована в журнале «Вестник урологии» №1 2016, стр. 24-32
Операции по удалению аденомы предстательной железы
Аденома предстательной железы – доброкачественное новообразование, которое может развиться у мужчин после 40-50 лет. Удаление аденомы простаты хирургическим путём не является единственным методом лечения заболевания. Урологи Юсуповской больницы индивидуально подходят к выбору метода терапии в зависимости от степени увеличения предстательной железы, выраженности клинических симптомов, наличия сопутствующей патологии.
Хирурги выполняют различные виды операций по удалению аденомы простаты. Сложные случаи заболевания обсуждают на заседании Экспертного Совета с участием профессоров и врачей высшей категории. В каких случаях нужна операция при аденоме простаты? Ведущие специалисты в области урологии коллегиально принимают решение о необходимости выполнения оперативного вмешательства конкретному пациенту. После обследования врач предлагает пациенту тот вид операции, которая ему больше подходит. Сколько стоит операция по удалению аденомы простаты, вы можете узнать у специалистов контакт центра Юсуповской больницы.
Виды операций по удалению аденомы простаты
Цена оперативного вмешательства зависит от его сложности, стоимости наркоза и медикаментозного лечения аденомы простаты после операции. Урологи Юсуповской больницы не выполняют операции по поводу аденомы простаты всем пациентам. На ранних стадиях заболевания тактика лечения не предусматривает хирургического вмешательства. Хирургическое вмешательство требуется при наличии серьёзных ограничений для нормального мочеиспускания.
Урологи Юсуповской больницы в совершенстве владеют техникой всех оперативных вмешательств по поводу аденомы простаты. Каждый из методов хирургического лечения имеет свои показания и эффективен с учётом особенностей конкретного пациента. Чрезпузырная аденэктомия проводится со стороны мочевого пузыря, а трансуретральная резекция простаты (ТУР) – эндоскопическая операция, которую выполняют через мочеиспускательный пузырь. Когда выполняется эндоскопическое удаление аденомы простаты, послеоперационный период протекает гладко, без осложнений.
В некоторых случаях, когда применение хирургических методов удаления части предстательной железы ограничено ввиду общего состояния здоровья пациента или наличия противопоказаний к подобному вмешательству, проводят стентирование. В настоящее время редко для восстановления оттока мочи пациентам с аденомой простаты проводится вынужденная высокотравматичное оперативное вмешательство цитостомия, в ходе которого в стенку мочевого пузыря устанавливают дренажная трубку. Через неё моча отводится наружу. Сколько стоит операция аденомы простаты в Москве, можно узнать на сайтах урологических клиник. В Юсуповской больнице оперативные вмешательства выполняют по доступной цене.
Чреспузырная аденомэктомия
Операция по поводу аденомы простаты в Москве выполняется в Юсуповской больнице. Удаление аденомы предстательной железы методом чреспузырной (трансвезикальной) аденомэктомии заключается в радикальном иссечении гиперплазированных тканей простаты через продольный разрез передней брюшной стенки и мочевого пузыря. Операцию проводят на запущенных стадиях заболевания, когда опухоль достигает больших размеров, мочевой пузырь перерастянут вследствие его переполнения скопившейся мочой развивается почечная недостаточность.
Мочевой пузырь предварительно катетеризируют и наполняют стерильным раствором фурацилина или другого вещества. Затем его выделяют и берут в двух местах на специальные держалки, за которые приподнимают стенку органа. Хирург рассекает образовавшуюся складку и осуществляет вскрытие мочевого пузыря.
По внутреннему концу установленного мочевого катетера определяет область шейки мочевого пузыря и вокруг появившегося в поле зрения отверстия уретры, отступив от него на 0,5-1 см, делает надрез слизистой оболочки. После этого оперирующий уролог проникает пальцем в толщу простаты, входит в неё между капсулой опухоли и аденоматозными узлами, вылущивает последние. Одновременно пальцем другой руки, которую предварительно вводит в прямую кишку пациента, врач подаёт железу по направлению к передней брюшной стенке. Она становится более доступной для манипуляции. Благодаря этому приёму сокращается время операции и уменьшается кровопотеря.
Затем хирург выполняет гемостаз (остановку кровотечения) ложа удалённой аденомы и ушивает мочевой пузырь, оставляя в ране тонкий дренаж. Он предназначен для промывания его полости от образовавшихся кровяных сгустков. Мочевой катетер, введенный перед началом операции, не вынимают на протяжении 7-10 суток. Вокруг него формируется новый участок мочеиспускательного канала вместо иссечённой в ходе операции простатической части уретры.
Чреспузырная аденомэктомия относится к наиболее травматичным из всех применяющихся при аденоме предстательной железы методик. Она сопровождается риском развития следующих осложнений:
Чтобы избежать осложнений, после операции в Юсуповской больнице пациенту проводят раннюю активизацию. Могут возникнуть следующие нежелательные последствия операции по удалению аденомы простаты:
Это негативно влияет на качество жизни пациентов и удлиняет сроки восстановления адекватного мочеиспускания.
Лапароскопическая операция по удалению аденомы простаты
Последствия операции менее выражены, когда вмешательство выполняется с помощью лапароскопа. Лапароскопическая операция по удалению аденомы простаты относится к числу менее инвазивных вариантов оперативных вмешательств на предстательной железе. Данную методику урологи Юсуповской больницы применяют при наличии у пациента аденомы простаты достаточно больших размеров.
При лапароскопическом доступе применяется общее обезболивание. Лапароскопическое удаление аденомы простаты проводится при помощи специализированного оборудования. Хирург использует троакары, через которые проводит лапароскопические инструменты к предстательной железе. В троакаре установлена небольшая видеокамера, которая передаёт изображение на экран. Так хирурги имеют возможность максимально точно выполнять все действия.
Лапароскопическая операция по удалению аденомы простаты имеет следующие преимущества перед методом открытой аденомэктомии:
Госпитализация после лапароскопической аденомэктомии занимает намного меньше времени. Пациент быстро возвращается к обычной жизни. У него не возникает косметических проблем, Длина рубцов после операции не превышает одного сантиметра.
После лапароскопического удаления аденомы простаты необходимость в повторном оперативном вмешательстве сводится к минимуму, так как удаляется значительная часть тканей железы.
Трансуретральная резекция простаты
ТУРП – способ удаления аденомы простаты без наружных разрезов. Цена операции в Москве разная. Вмешательство выполняется с помощью специального инструмента (резектоскопа). Его уролог вводит в мочевой пузырь пациента через мочеиспускательный канал. После осмотра мочеиспускательного канала, мочевого пузыря и собственно зоны расположения аденомы простаты (границы мочеиспускательного канала и мочевого пузыря), хирург выполняет под контролем зрения удаление аденомы предстательной железы с помощью специального приспособления – петли.
Трансуретральная резекция простаты) требует хорошей видимости. Она обеспечивается постоянным поступлением жидкости по одному из каналов резектоскопа и оттоку по другому каналу. Видимость может нарушиться при кровотечении из кровеносных сосудов. Во время операции хирург останавливает кровотечение для того, чтобы не утратить ориентировку в тканях.
Трансуретральная резекция простаты является одной из самых сложных и ювелирных операций во всём спектре эндоскопической урологической хирургии. Урологи Юсуповской больницы прошли специальную подготовку. Хирурги в совершенстве владеют техникой этого оперативного вмешательства. При наличии симптомов аденомы простаты звоните в Юсуповскую больницу.