лигатурный свищ код по мкб 10 у взрослых лечение
Лигатурный свищ
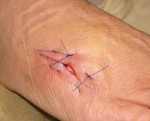
Лигатурный свищ – это окруженный воспалительным инфильтратом патологический ход в области нерассасывающейся шовной нити, которая использовалась для ушивания тканей в ходе различных оперативных вмешательств. Склонен к рецидивирующему течению. Проявляется наличием уплотнения, в центре которого расположено небольшое отверстие со скудным серозно-гнойным отделяемым. Кожа вокруг очага поражения имеет багрово-синюшную или темную окраску. Лигатурный свищ диагностируется с учетом симптоматики, наличия операции в анамнезе, данных фистулографии, УЗИ. Лечение – выскабливание грануляций и удаление лигатур или иссечение свища.
МКБ-10
Общие сведения
Лигатурный свищ – достаточно распространенное осложнение. Возникает у 5% пациентов, перенесших различные оперативные вмешательства. Достоверно чаще диагностируется после хирургических манипуляций на полых органах брюшной полости и малого таза (условно-асептические операции), что обусловлено повышенной вероятностью инфицирования окружающих тканей даже при строгом соблюдении правил асептики и антисептики. Распространенность данного осложнения после гинекологических вмешательств составляет 8,9%, пластики грыж – 9,5%, операций по поводу язвенной болезни желудка и ДПК – 7,8%. Лигатура может располагаться как поверхностно, так и на значительной глубине. Из-за склонности к рецидивированию патология нередко становится причиной длительной нетрудоспособности. Утяжеляет течение основного заболевания.
Причины
Причиной развития лигатурного свища является реакция отторжения инородного тела – нити, использованной для ушивания глубоких и поверхностных тканей в процессе оперативного вмешательства. Обычно патологические ходы возникают при отторжении нерассасывающихся нитей. Чаще в свищевом ходе обнаруживаются шелковые нити, несколько реже – лавсановые и капроновые. Несмотря на то, что кетгут является рассасывающейся нитью, в литературе есть упоминания о кетгутовых лигатурных свищах. Заболевание практически никогда не вызывается викриловыми или проленовыми нитями. К числу провоцирующих факторов относятся:
Патогенез
Обычно со временем вокруг нерассасывающихся нитей образуется слой рубцовой соединительной ткани, нити оказываются заключенными в капсулу. При развитии гнойно-воспалительного процесса инкапсуляции не происходит, вокруг нити формируется абсцесс. В последующем полость гнойника вскрывается в зоне послеоперационного рубца, явления острого воспаления уменьшаются, благодаря постоянному оттоку содержимого. Нить может оставаться на месте или мигрировать по патологическому ходу.
При самостоятельном выходе нити наружу или ее хирургическом удалении причина воспаления исчезает, свищ закрывается. В противном случае воспаление приобретает рецидивирующий характер, может осложняться вторичной инфекцией. Свищи могут быть как одиночными, так и множественными, образовываться в зоне нитей, использованных для ушивания поверхностно расположенных тканей, или в глубине раны, например, в брюшной полости. В последнем случае существует вероятность вовлечения внутренних органов в гнойно-воспалительный процесс.
Симптомы лигатурного свища
Патология может возникать как в раннем, так и в позднем послеоперационном периоде. Иногда свищи образуются через несколько лет после вмешательства. В период формирования абсцесса выявляются локальные и общие признаки гнойного воспаления. Возникают боли, локализация которых определяется расположением инфицированной нити. Может отмечаться слабость, разбитость, повышение температуры. Затем в проекции послеоперационного рубца появляется болезненное уплотнение. Кожа над участком воспаления приобретает багровый или синюшный оттенок. Через несколько дней абсцесс самопроизвольно прорывается. Образуется небольшой свищ, из которого выделяется скудное серозно-гнойное отделяемое. Воспалительные явления уменьшаются, синдром интоксикации исчезает. В последующем свищ обычно периодически закрывается и открывается до момента удаления или самостоятельного отхождения нити.
Осложнения
Наиболее опасным осложнением лигатурного свища является вторичное инфицирование с распространением гнойного процесса. В зависимости от расположения лигатуры возможно образование поверхностных и глубоких абсцессов и затеков, поражение близлежащих органов. При гнойном расплавлении тканей иногда отмечается эвентрация внутренних органов. Вторичный инфекционный процесс, в свою очередь, может осложниться сепсисом. В тяжелых случаях существует риск летального исхода.
Из-за подтекания отделяемого в области наружного отверстия свища нередко развивается дерматит. Мягкие ткани вокруг свища становятся отечными, уплотняются, кожа приобретает багрово-синюшную окраску, со временем образуется участок гиперпигментации, в зоне рубца формируется косметический дефект. При неудачной попытке извлечения глубоко расположенной лигатуры в отдельных случаях наблюдается повреждение окружающих тканей и внутренних органов.
Диагностика
Диагностику и лечение осуществляют специалисты, выполнявшие операцию. Из-за повышенной вероятности образования лигатурных свищей после вмешательств с вскрытием полых органов патологию чаще всего выявляют гинекологи и абдоминальные хирурги, несколько реже – урологи, еще реже – торакальные хирурги, травматологи, нейрохирурги и другие специалисты. Постановка диагноза обычно не вызывает затруднений из-за типичного анамнеза (наличие хирургического вмешательства) и расположения свища в области послеоперационного рубца. Основной задачей становится определение глубины свища и конфигурации свищевого хода, выявление других факторов, влияющих на тактику лечения. Перечень диагностических мероприятий включает:
Лечение лигатурных свищей
На начальном этапе обычно осуществляют перевязки, назначают физиотерапевтические мероприятия, но эффективность консервативных методик невелика, что вынуждает специалистов в области общей хирургии прибегать к инвазивным манипуляциям. Если лигатурная нить не отходит самостоятельно, ее пытаются извлечь с помощью зажима, однако эта методика имеет ряд недостатков, поскольку врачу приходится действовать вслепую, что увеличивает риск развития осложнений. Одномоментно выполняют выскабливание грануляций для лучшего заживления раны.
В специальной литературе встречаются упоминания об извлечении лигатур под контролем УЗИ, что позволяет предотвратить случайную перфорацию стенки патологического хода. При длительном существовании свищей, наличии затеков и свищевых ходов сложной формы, глубоком расположении лигатур производят иссечение свища. Недостатком метода является необходимость проведения масштабного хирургического вмешательства в области рубцово-измененных тканей.
Прогноз и профилактика
Прогноз при лигатурных свищах обычно благоприятный для жизни и условно благоприятный для выздоровления. В большинстве случаев наблюдается выздоровление, однако для устранения патологии нередко требуются повторные открытые манипуляции или оперативные вмешательства. Успешно извлечь лигатуру зажимом удается у 65% пациентов, при этом у 21% больных в последующем наблюдается рецидив. Распространенность гнойно-воспалительных осложнений после иссечения свищевых ходов достигает 30%, 17% пациентов требуются повторные операции.
Профилактика заключается в тщательном обеспечении стерильности при проведении операций, правильной обработке нитей, использовании шовного материала, дающего меньшее количество осложнений, проведении адекватной антибиотикотерапии в послеоперационном периоде. Больным необходимо точно соблюдать рекомендации врача: не снимать повязку, не мочить рану, принимать назначенные препараты и т. д.
Лигатурный свищ
Лигатурный свищ может появиться из-за воспаления и нагноения нерассасывающихся хирургических нитей, которыми сшиты ткани при различных операциях.
При оперативных вмешательствах часть тканей сшиваются рассасывающимися нитями, а часть — нерассасывающимися, потому что ткани срастаются довольно медленно и подвержены большим нагрузкам. Нерассасывающиеся нити, как правило, остаются в тканях навсегда. Как правило, они не вызывают никаких проблем, но в некоторых случаях могут нагноиться, в области нити появляется небольшой абсцесс, который вскрывается через небольшое отверстие на коже и формируется свищ.
Причины появления лигатурного свища:
В основном лигатурные свищи появляются из-за инфицирования нити. В большинстве случаев оно происходит при операциях на полых органах — кишка, желудок, желчный пузырь и др. При подобных вмешательствах просвет полых органов вскрывают, но даже при корректном проведении операции инфицирования иногда избежать не удается. Бывают случаи, когда инфицирование происходит из-за несоблюдений правил асептики при операции или из-за некачественного шовного материала, хоть это и редкость. Все зависит от агрессивности микроба и имунитета человека. Если нить нагноилась, то до отторжения нити гнойный процесс останавливается, то обостряясь, то затихая.
Симптомы лигатурного свища:
Лигатурный свищ может появиться в разные сроки после операции: от нескольких дней до нескольких месяцев или даже лет. На месте послеоперационного рубца возникает покраснение, боли, возможно повышение температуры. Это связано с нагноением и появлением скопления гноя под кожей — лигатурного абсцесса. Спустя несколько дней абсцесс прорывается самопроизвольно на коже в области рубца, гной вытекает, а на коже остается небольшое отверстие с подтеканием мутноватой жидкости. Если произошло нагноение нескольких нитей, то свищей может быть несколько. При лечении свищ может закрываться, но если нитка не вышла наружу, то свищ открывается снова. Так свищ может существовать несколько месяцев или даже лет, пока нить сама не отторгнется самостоятелно или будет удалена хирургом.
Для лечения свища обратитесь к врачу. Позвоните нам по телефону (846) 229-44-93 и запишитесь на консультацию.
Мои ноги были в очень тяжелом состоянии, из-за диабета, от которого я страдаю уже более двадцати лет. В последние пол года ходить стало совсем тяжело. В поликлинике выписывали препараты, но они помогали лишь не надолго, постепенно становилось все хуже. Врачи Подологического центра первые, кто смог по настоящему мне помочь. Состояние ног стало несравненно лучше. А главное. Я опять стала неплохо ходить. Боли уменьшились в разы.
Впервые столкнулся с проблемой вросших ногтей на ногах еще в детстве и всю жизнь от этого страдал. Мне удаляли вросшие ногти неоднократно, но через какое то время проблема возвращалась вновь. Около года назад обратился в Самарский Подологический центр. Специалисты мне сразу помогли, причем без операции. Изготовили и установили специальную пластину, за счет которой ноготь стал расти правильно! Теперь уже год не знаю никаких проблем. Ноготь просто перестал вростать.
Мозоли беспокоили ужасно. Трещины и воспаления почти совершенно обездвижили меня. В подологическом центре помогли быстро и без каких либо проблем. Хотя ранее другие врачи не давали мне никакого толкового лечения. Мои ноги теперь снова в порядке. Если бы я знала о существовании подологов ранее, то обратилась бы в центр еще пять лет назад.
Лигатурный свищ лечение
Свищи в месте хирургического шва – редкое, но неприятное осложнение, связанное с несоблюдением правил асептики и антисептики и использованием нерассасывающихся нитей. Если у пациента после оперативного вмешательства образовался лигатурный свищ лечение его должен осуществлять высококвалифицированный хирург в специализированном центре, чтобы предотвратить рецидив. Необходимо отметить, что строгое соблюдение санитарно-эпидемиологического режима и использование современного шовного материала в ходе операций в центре Игоря Медведева сводит такие осложнения, как лигатурные свищи, к нулю. Наши специалисты также успешно занимаются лечением осложнений операций, проведенных в других медучреждениях.
Лигатура – нить, которой перевязывают сосуд, восстанавливают целостность органов и кожи. Свищ – это реакция тканей вокруг нити, приводящая к их расплавлению, несостоятельности шва, расхождению краев раны, кровотечению и т.д.
Причины лигатурных свищей:
Не всегда свищи образуются сразу, при использовании нерассасывающихся нитей он может дебютировать и через несколько месяцев и лет после вмешательства!
Чем опасны лигатурные свищи?
Поскольку нить в случае свища становится источником хронической инфекции, свищ приводит к интоксикации организма, нарушению иммунных реакций, в раннем периоде – к нагноению раны и несостоятельности швов.
Лечение лигатурных свищей
Если у пациента длительно существующий лигатурный свищ лечение его проводится хирургическим путем, то же самое можно сказать в случае осложнений со стороны раны (нагноение, расхождение швов). При этом лигатуры снимаются, края раны освежаются, удаляются фиброзно измененные ткани, избыточные грануляции и накладываются новые швы, с использованием стерильного атравматического синтетического материала с разными сроками рассасывания.
Свищи прямой кишки
Общая информация
Краткое описание
Хронический парапроктит (свищ заднего прохода, свищ прямой кишки) – хронический воспалительный процесс в анальной крипте, межсфинктерном пространстве и параректальной клетчатке, сопровождающийся формированием свищевого хода. При этом пораженная крипта является внутренним отверстием свища.
Наружное свищевое отверстие наиболее часто располагается на коже перианальной области, промежности, ягодичной области, во влагалище или свищ может быть неполным внутренним, т.е. заканчивается слепо в мягких тканях [1, 2, 3].
Название протокола: Свищи прямой кишки.
Код по МКБ-10:
K60.3 – Свищ заднего прохода
K60.4 – Прямокишечный свищ
K60.5 – Аноректальный свищ (свищ между прямой кишкой и задним проходом)
Категория пациентов: взрослые.
Пользователи протокола: общие хирурги, колопроктологи, врачи общей практики.
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов |
| GPP | Наилучшая фармацевтическая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация [2, 3, 8]
Свищи прямой кишки подразделяются на:
по морфологии:
· эпителиальные;
· неэпителиальные.
по отношению к просвету прямой кишки:
· полный (есть внутреннее и наружное свищевое отверстие);
· неполный внутренний (наружного отверстия нет, есть только внутреннее).
по локализации внутреннего отверстия в анальном канале или прямой кишке:
· задний;
· передний;
· боковой.
по отношению к наружному сфинктеру заднего прохода:
· интрасфинктерный;
· транссфинктерный;
· экстрасфинктерный.
Экстрасфинктерные свищи по сложности делятся на 4 степени [2]:
1) первая степень сложности экстрасфинктерного свища: внутреннее отверстие узкое, без рубцов вокруг него, нет гнойников и инфильтратов в клетчатке, ход достаточно прямой;
2) вторая степень сложности: в области внутреннего отверстия имеются рубцы, но нет воспалительных изменений в клетчатке;
3) третья степень сложности: внутреннее отверстие узкое без рубцового процесса вокруг, но в клетчатке имеется гнойно-воспалительный процесс;
4) четвертая степень сложности: внутреннее отверстие широкое, окружено рубцами, в параректальной клетчатке воспалительные инфильтраты или гнойные полости.
Отдельно выделяются свищи прямой кишки высокого уровня, при которых внутреннее свищевое отверстие расположено выше зубчатой линии, в нижнеампулярном отделе прямой кишки.
Клиническая картина
Cимптомы, течение
Диагностические критерии постановки диагноза:
Жалобы и анамнез:
Жалобы:
· наличие наружного свищевого отверстия на коже перианальной области, промежности или ягодичной области;
· выделения из наружного свищевого отверстия, серозные, гнойные или сукровичные;
· выделение гноя из прямой кишки;
· периодически возникающий болезненный инфильтрат в перианальной области, промежности;
· дискомфорт в области заднего прохода;
· боли в области заднего прохода.
Анамнез:
Однократное или многократное вскрытие острого парапроктита, боли неясного генеза в области заднего прохода и прямой кишки, самопроизвольное вскрытие гнойника в области заднего прохода.
Физикальное обследование
Осмотр больного на гинекологическом кресле в положении на боку или в колено-локтевом положении. Оценивают наличие наружного свищевого отверстия на коже перианальной области, промежности или ягодичной области [2, 3, 4, 6, 11].
При пальцевом исследовании прямой кишки определяется свищевое отверстие и наличие параректальных инфильтратов [10].
Диагностика
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне (при экстренной госпитализации проводятся диагностические обследования, не проведённые на амбулаторном уровне):
· общий анализ крови;
· общий анализ мочи;
· биохимический анализ крови (общий белок, мочевина, креатинин, глюкоза, билирубин, АЛТ, АСТ);
· контрастная рентгенография (фистулография) свищевого хода.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· ЭКГ для исключения сердечной патологии;
· обзорная рентгенография органов грудной клетки с целью исключения патологии легочной системы;
· ректороманоскопия.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне:
· время свертываемости крови;
· биохимический анализ крови (общий белок, мочевина, креатинин, глюкоза, билирубин, АЛТ, АСТ);
· группа крови, резус фактор;
· анализ крови на ВИЧ;
· анализ крови на сифилис;
· определение маркеров гепатитов В (HBsAg) и С (anti-HCV);
· ректороманоскопия;
· проба с красителем;
· исследование свищевого хода пуговчатым зондом;
· физикальное исследование: пальцевое исследование; определение кожного рефлекса с перианальной кожи; определение тонуса и волевых усилий ЗАПК.
Дополнительные диагностические обследования, проводимые на стационарном уровне:
· ЭКГ с целью исключения сердечной патологии;
· рентгенография обзорная органов грудной клетки с целью исключения патологии легких;
· колоноскопия (УД-В);
· фистулография (УД-В);
· ультрасонография ректальным датчиком (УД-В);
· компьютерная томография малого таза и промежности;
· магнитно-резонансная томография малого таза;
Инструментальные исследования:
· при аноскопии или ректороманоскопии, визуализируется внутреннее свищевое отверстие;
· при фистулографии, выявляется свищевой ход, с наличием полостей затеков в параректальных клетчаточных пространствах, при высоко расположенном внутреннем свищевом отверстии, при подковообразных, рецидивных экстрасфинктерных свищах, при дифференциальной диагностике между свищем прямой кишки и параректальной кистой [13];
· при ультрасонографии ректальным датчиком, в т.ч. трехмерной, определяется расположение свищевого хода по отношению к анальному сфинктеру, с уточнением расположения внутреннего свищевого отверстия 14;
· при компьютерной томографии или магнитно-резонансной томографии малого таза и промежности возможно оценить расположение свищевых ходов и полостей у пациентов с перианальными осложнениями при болезни Крона [21, 22].
Лабораторная диагностика
Дифференциальный диагноз
Дифференциальный диагноз
| № п/п | Наименование диагноза | Наружное свищевое отверстие | Внутреннее свищевое отверстие | Перенесенный острый парапроктит | Воспалительный процесс в прямой кишке |
| 1 | Хронический свищ прямой кишки | в перианальной области, чаще одно | определяется в области пораженных крипт | да | нет |
| 2 | Хроническое воспаление эпителиального копчикового хода | В межъягодичной складке, чаще несколько | нет | нет | нет |
| 3 | Специфические инфекции (туберкулез, актиномикоз) | Несколько на фоне деформации промежности, кожа перианальной области напоминает пчелиные соты | не всегда | нет | не всегда |
| 4 | Воспалительными заболеваниями кишечника с перианальными осложнениями (болезнь Крона, язвенный колит) | да | да | да | да |
| 5 | Параректальные кисты, тератомы | да | нет | да | нет |
| 6 | Хронический остеомиелит костей таза | да | нет | нет | нет |
Лечение
Цели лечения:
· иссечение свищевого хода с ликвидацией внутреннего отверстия свища;
· профилактика рецидива свища [2, 23, 25].
Тактика лечения:
Единственным радикальным методом лечения свищей прямой кишки является хирургический [9].
Хирургическое вмешательство
Хирургическое вмешательство, оказываемое в стационарных условиях
Выбор метода операции, в основном, определяется с учетом следующих характеристик:
· локализация свищевого хода по отношению к наружному сфинктеру заднего прохода;
· степень развития рубцового процесса в стенке кишки, области внутреннего отверстия и по ходу свища;
· наличие гнойных полостей и инфильтратов в параректальной клетчатке.
Противопоказания: тяжелые заболевания различных органов и систем в стадии декомпенсации. Если удается добиться улучшения состояния после проведенного лечения, то операция становится возможной.
Сроки выполнения радикальной операции определяются, в основном, клиническим течением болезни.
Немедикаментозное лечение:
Режим:
· в первые сутки после операции – строгий постельный режим;
· на 2-3-е сутки после операции – режим II;
· далее – при гладком течении послеоперационного периода – свободный режим.
Диета:
· в первые сутки после операции – голод;
· далее – при гладком течении послеоперационного периода – стол №15.
Медикаментозное лечение, оказываемое на стационарном уровне:
Медикаментозное лечение проводится одним из нижеперечисленных препаратов, согласно таблице.
Перечень основных лекарственных средств:
или
Другие виды лечения.
Другие виды, оказываемые на стационарном уровне:
· гипербарическая оксигенация;
· экстракорпоральная детоксикация (УФО аутокрови, плазмоферез, гемодиализ, призмафлекс).
Индикаторы эффективности лечения:
· ликвидация свища прямой кишки;
· нормализация функции анального сфинктера.
Препараты (действующие вещества), применяющиеся при лечении
Госпитализация
Показания для госпитализации с указанием типа госпитализации:
плановая госпитализация: при подозрении на наличие свища прямой кишки.
экстренная госпитализация: обострение хронического парапроктита с формированием абсцесса.
Нецелесообразно откладывать радикальное лечение надолго, потому что обострение может повториться, воспалительный процесс с последующим рубцеванием стенки анального канала, сфинктера и параректальной клетчатки может привести к деформации анального канала и промежности и развитию недостаточности анального сфинктера.
Профилактика
Профилактические мероприятия
Возможным средством профилактики является своевременное хирургическое лечение острого парапроктита с адекватным дренированием гнойной полости и последующим контролем заживления раны [9].
• Прежде всего следует убедиться, что пациенты после вскрытия острого парапроктита имеют ясное представление о возможности неполного заживления раны с последующим формированием свища или возможности рецидивирования гнойно-воспалительного процесса в параректальных тканях [9].
• Необходимо убедиться, что пациенты после вскрытия острого парапроктита представляют всю важность своевременного извещения врача о появлении любых клинических проявлений [9].
• Возможной мерой профилактики развития заболевания является своевременное лечение сопутствующих заболеваний ано-ректальной зоны (геморрой, анальная трещина, криптит) [9].
Информация
Источники и литература
Информация
Список разработчиков протокола:
1) Абдуллаев Марат Шадыбаевич – доктор медицинских наук, профессор, ГКП на ПХВ «Центральная городская клиническая больница» Управления здравоохранения города Алматы, директор, главный внештатный колопроктолог МЗСР РК.
2) Енкебаев Марат Кобеиулы – кандидат медицинских наук, ГКП на ПХВ «Центральная городская клиническая больница» Управления здравоохранения города Алматы, врач отделения колопроктологии и ОХИ.
3) Каленбаев Марат Алибекович – кандидат медицинских наук, ГКП на ПХВ «Центральная городская клиническая больница» Управления здравоохранения города Алматы, заведующий отделением колопроктологии и ОХИ.
4) Сатбаева Эльмира Маратовна – кандидат медицинских наук, РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова» заведующий кафедрой клинической фармакологии.
Конфликт интересов: отсутствует.
Рецензенты: Шакеев Кайрат Танабаевич – доктор медицинских наук, заместитель главного врача Больницы Медицинского Управления Делами Президента РК город Астана.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие и/или при наличии новых методов с высоким уровнем доказательности.