лимфангиолейомиоматоз легких код мкб 10
Другие уточненные интерстициальные легочные болезни
Рубрика МКБ-10: J84.8
Содержание
Определение и общие сведения [ править ]
Лимфангиолейомиоматоз является множественной кистозной трансформацией легких, которая характеризуется прогрессирующей деструкцией легких и аномалиями лимфатической системы, часто осложняется развитием ангиомиолипоматоза почек. Лимфангиолейомиоматоз возникает спорадически, либо как проявление комплекса туберозного склероза.
Спорадические случаи лимфангиомиоматоза затрагивают от 1/500000 до 1 / 125,000 взрослых женщин в Европе. Легочная форма лимфангиолейомиоматоза присутствует в 30-40% случаев комплекса туберозного склероза у взрослых. Лимфангиолейомиоматоз затрагивает почти исключительно женщин.
Этиология и патогенез [ править ]
Клинические проявления [ править ]
Основными проявлениями заболевания являются респираторные нарушения, которые включают в себя прогрессирующее диспноэ, пневмоторакс и хилоторакс. Лимфангиомиоматоз может приводить к развитию хронической дыхательной недостаточности.
Другие уточненные интерстициальные легочные болезни: Диагностика [ править ]
Повышение сывороточного уровня сосудистого эндотелиального фактора роста (VEGF-D-D) больше, чем 800 мг/л также является специфическим признаком патологии и подтверждает диагноз.
Дифференциальный диагноз [ править ]
Основной дифференциальный диагноз проводят с лангергансоклеточным гистиоцитозом легких и эмфиземой. Также необходимо исключить аллергический пневмонит, болезнь осаждения легких цепей, синдром Бирта-Хогга-Дубе и синдром Шегрена.
Другие уточненные интерстициальные легочные болезни: Лечение [ править ]
Скорость прогрессирования болезни и ее тяжесть сильно варьирует.
Профилактика [ править ]
Прочее [ править ]
Интерстициальная болезнь легких из-за дефицита протеина С сурфактанта
Моноаллельные мутации гена протеина С сурфактанта (SFTPC) вызывают развитие интерстициальной болезни легких у детей. Наиболее распространенной мутацией, на которую приходится 30% всех зарегистрированных случаев, является мутация I73T.
Интерстициальная болезнь легких из-за мутаций гена SFTPC может наследоваться как аутосомно-доминантный признак с переменной пенетрантностью, либо возникать спорадически в результате одиночной мутации de novo.
Интерстициальная болезнь легких из-за мутаций гена SFTPC была впервые описана в 2001 году.
Интерстициальная болезнь легких из-за мутаций гена SFTPC имеет широкий спектр клинических проявлений, начиная от летального респираторного дистресс-синдрома новорожденных до хронической интерстициальной болезни легких у взрослых.
Лимфангиолейомиоматоз: современный взгляд на проблему
Лимфангиолейомиоматоз: современный взгляд на проблему
Н.И. ШВЕЦ, д. мед. н., профессор; Т.М. БЕНЦА, к. мед. н., доцент; В.В. СТАНИШЕВСКИЙ
/Национальная медицинская академия последипломного образования им. П.Л. Шупика, Киев/
Диффузный ЛАМ (диффузный лейомиоматоз легких, легочной лейомиоматоз, фибролейомиоматозная гамартома) принадлежит к числу редко встречающихся заболеваний. Первое описание ЛАМ датировано 1937 годом. С этого времени зарегистрировано немногим более 100 случаев ЛАМ. Однако за последние 5 лет отмечается резкий рост данной патологии в странах Европы.
Этиология и патогенез
Существующие теории возникновения заболевания не объясняют в полной мере его причину. Наибольшее клиническое подтверждение находит теория гормональных нарушений. По другим данным, в основе заболевания лежит асинхронная мышечная пролиферация в легких, матке и, возможно, в мышцах другой локализации. Еще одна теория основана на том, что лейомиома-тозные узлы возникают через 1-20 лет после удаления матки по поводу фибромиомы, что связано с эмболией сосудистого русла гладкомышечными клетками.
В начальной стадии клинические проявления могут отсутствовать. Длительное время заболевание протекает бессимптомно. ЛАМ часто обнаруживается случайно как диффузное или мелкоузловое поражение легочной ткани при рентгенологическом исследовании органов грудной клетки. Пациенты обращаются за помощью при появлении прогрессирующей одышки вследствие развивающейся обструкции дыхательных путей и снижения диффузионной способности легочной ткани.
Основные клинические проявления:
Лабораторные методы диагностики
Общий анализ крови: существенных изменений нет. У некоторых больных отмечается эозинофилия, нередко увеличивается СОЭ, особенно при развитии пневмо-хилоторакса.
Общий анализ мочи: может наблюдаться незначительная протеинурия (симптом неспецифический и непостоянный).
Биохимическое исследование крови: иногда наблюдается гиперхолестеринемия, возможно увеличение уровня а2— и у-глобулинов, аминотрансфераз, общей лактатдегидрогеназы, ангиотензинпревращающего фермента.
Исследование плевральной жидкости: хилоторакс чрезвычайно характерен для ЛАМ. Плевральная жидкость имеет следующие характерные особенности:
Инструментальные методы исследования
Рентгенологическое исследование легких. Главными рентгенологическими признаками ЛАМ легких на обычных рентгенограммах грудной клетки являются:
Для очаговой формы характерны очаги затемнения от 0,5 до 1,5 см в диаметре с четкими границами.
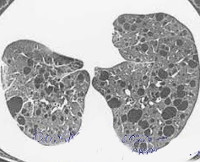
Компьютерная томография легких. Для ЛАМ характерны множественные диффузные, хорошо очерченные мелкие тонкостенные кисты. Кисты при этом заболевании значительно отличаются от зон центрилобулярной эмфиземы легких, которые не имеют четких границ и своих собственных стенок, а также от фибрози-рующего альвеолита, при котором основные изменения расположены по периферии легких, имеются поля фиброза и дезорганизации паренхимы легких, а кисты расположены субплеврально и характеризуются довольно толстыми стенками. Данные компьютерной томографии настолько специфичны для ЛАМ, что некоторые авторы для постановки точного диагноза полагают достаточным заключение компьютерной томографии (КТ) без проведения биопсии легких.
Некоторые исследователи показывают, что легочные кисты уменьшаются в объеме во время выдоха, что свидетельствует о наличии связи кист с воздухоносными путями. В связи с этим рекомендуется выполнять КТ во время глубокого вдоха и выдоха. Некоторые авторы считают, что изменения размеров воздушных образований в легких во время респираторной пробы характерны для кистозных бронхоэктазов, в отличие от субплевральных булл.
Многие авторы отмечают большие трудности дифференцирования ЛАМ с другими диффузными поражениями легких, в частности с гистиоцитозом Х, в связи с чем в целях окончательной диагностики считают необходимым производить биопсию легкого.
Исследование вентиляционной способности легких. Характерно увеличение остаточного объема легких в связи с образованием множественных кист. У большинства больных определяется также обструктивный тип дыхательной недостаточности: снижение объема форсированного выдоха за одну секунду (ОФВ1). Обструктивные изменения выявляют уже на самых ранних стадиях заболевания, поэтому больным может быть ошибочно установлен диагноз бронхиальной астмы или хронического обструктивного заболевания легких, даже при отсутствии соответствующей клинической картины. Однако для ЛАМ (в отличие от бронхиальной астмы или хронического обструктивного
заболевания легких) характерно выраженное снижение диффузионной способности легких. Рестриктивная дыхательная недостаточность (снижение ЖЕЛ) присоединяется по мере прогрес-сирования заболевания.
Исследование газов крови. По мере развития дыхательной недостаточности появляется артериальная гипоксемия, парциальное напряжение кислорода снижается, особенно после физической нагрузки.
Электрокардиография. По мере прогрессирования заболевания выявляются:
При патоморфологическом исследовании отмечаются следующие признаки заболевания:
При ЛАМ часто выявляют и внелегочные изменения: поражения медиастинальных и ретроперитонеальных лимфатических узлов, ангиомиолипомы (гамартомы).
Гистологическое подтверждение диагноза лимфангиолейомиоматоза
Основывается на данных трансбронхиальной биопсии. Если трансбронхиальная биопсия не информативна, проводится открытая или торакоскопическая биопсия легких. Типичная морфологическая картина ЛАМ характеризуется пролиферацией гладкомышечных клеток в интерстиции и вокруг бронховаскуляр-ных структур. Пролиферирующие клетки напоминают миоциты сосудов, однако они более короткие, плейоморфные, и в ряде случаев их можно спутать с фиброцитами. В спорных случаях отличить атипичные гладкомышечные клетки при ЛАМ от других
Таблица. Дифференциальная диагностика лимфангиолейомиоматоза
Лимфангиолейомиоматоз – это заболевание, возникающее в результате опухолеподобного разрастания гладкомышечных волокон по ходу мелких бронхов, лимфатических и кровеносных сосудов, приводящее к кистозной трансформации лёгочной паренхимы и поражению лимфатической системы. Развивается преимущественно у женщин детородного возраста. Проявляется прогрессирующей одышкой, рецидивирующими пневмо- и хилотораксами. Диагностика основывается на данных КТ органов грудной и брюшной полостей, результатах биопсии лёгкого. Осуществляется консервативное лечение бронхолитиками, прогестероном, назначается длительная оксигенотерапия. Выполняется хирургическая коррекция осложнений.
МКБ-10
Общие сведения
Лимфангиолейомиоматоз (лейомиоматоз лёгких, диффузная лёгочная лимфангиоэктазия) возникает как самостоятельная патология либо становится одним из проявлений генетического заболевания – туберозного склероза. Встречается редко. Заболеваемость составляет 1-2 случая на 500 000 женщин в возрасте от 16 до 55 лет. Среди пациентов, страдающих туберозным склерозом, лимфангиолейомиоматоз выявляется у 20-40% фертильных женщин, в единичных случаях – у мужчин и детей. Часто сочетается с лейомиомами (фибромиомами) матки, ангиомиолипомами почек и менингиомами. У 40% больных дебютирует развитием спонтанного пневмоторакса. Обостряется во время беременности и при приёме эстрогенсодержащих препаратов.
Причины
Этиология болезни не установлена. Предполагается наличие аномальной реакции гладкомышечных клеток на выброс женских половых гормонов, в первую очередь – эстрогена. Эта теория подтверждается активацией патологического процесса в предменструальный период, обострением при беременности и на фоне приёма оральных контрацептивов, стабилизацией в менопаузе. Сочетание лейомиоматоза лёгких с фиброматозом матки также свидетельствует в пользу гормональной основы данной патологии. Лимфангиолейомиоматоз может иметь генетические причины или возникать на фоне нарушений функций иммунитета.
Патогенез
Специалисты полагают, что существует ряд дефектных генов, кодирующих патологический ответ клеток гладкой мускулатуры на уровень эстрогена в крови. В результате эстрогены стимулируют пролиферацию атипичных гладкомышечных (лейомиоматозных) клеток и обеспечивают их миграцию в другие органы. При лейомиоматозе такие клетки приобретают способность к инвазивному росту и метастазированию, разрастание волокон гладкой мускулатуры напоминает опухолевый процесс. Инвазия атипичных клеток в лимфатическую систему вызывает лимфаденопатию.
В лёгком скопления активно размножающихся лейомиоматозных клеток локализуются вокруг бронхиол, артериол и венул, в плевре. Просвет бронхиол постепенно сужается. Нарушается их проходимость, что приводит к образованию мелких кист. Разрыв субплеврально расположенных кист провоцирует пневмоторакс. Из-за кистозной трансформации альвеолярной ткани нарушается газообмен, развивается дыхательная недостаточность. Сдавление лейомиоматозными волокнами стенок мелких кровеносных сосудов приводит к лёгочной гипертензии с последующим формированием лёгочного сердца. Прорастание плевры и лимфатических сосудов потенцирует хилоторакс. Лейомиоматозные узлы, расположенные в области лимфатических сосудов брюшной полости и малого таза, становятся причиной хилёзного асцита.
Классификация
Различают лимфангиолейомиоматоз, ассоциированный с туберозным склерозом, и самостоятельный вариант заболевания. Поражаются преимущественно органы дыхания, но патология носит системный характер. В процесс часто вовлекаются органы брюшной полости, малого таза, мозговые оболочки. В зависимости от распространённости различают следующие формы болезни:
Симптомы лимфангиолейомиоматоза
В начальной стадии лимфангиолейомиоматоз протекает скрыто. Изменения в лёгких выявляются случайно при прохождении рентгенологического обследования по другому поводу. Позднее основным клиническим симптомом болезни становится нарастающая одышка. Вначале она возникает при значительной физической нагрузке – беге, быстрой ходьбе, подъёме по лестнице на 3 этаж и выше. Со временем затруднения дыхания прогрессируют, переносимость физических нагрузок постепенно снижается. В терминальной стадии одышка беспокоит больного даже в состоянии покоя.
Боли в груди носят непостоянный характер и усиливаются при глубоком дыхании. У части пациентов заболевание проявляется рецидивирующим пневмотораксом. Это состояние характеризуется внезапной резкой интенсивной болью на стороне поражения, удушьем. Периодически возникает хилоторакс, сопровождающийся нарастанием одышки, чувством тяжести в нижних отделах грудной клетки. Патогномоничной для лёгочного лейомиоматоза является связь кровохарканья, накопления хилёзного выпота или воздуха в плевральных полостях с менструальным циклом. Усиление одышки, присутствие крови в мокроте, учащение эпизодов хило- и пневмоторакса наблюдается в период беременности и во время приёма эстрогенных препаратов.
Осложнения
Кроме хилоторакса лимфангиолейомиоматоз на поздних стадиях часто осложняется рецидивирующим скоплением хилуса в перикарде и хилёзным асцитом. Беременность и роды утяжеляют течение патологического процесса. У ряда больных выявляются ангиомиолипомы почек, иногда – менингиомы. Рост опухоли мозговых оболочек вызывает повышение внутричерепного давления и сдавление головного мозга. На фоне кистозной трансформации лёгких постепенно формируется хроническое лёгочное сердце, прогрессирует недостаточность дыхания и кровообращения.
Диагностика
Анамнестические данные, принадлежность к женскому полу и особенности клинических проявлений дают врачу-пульмонологу возможность заподозрить лимфангиолейомиоматоз. Существует ряд определённых больших и малых критериев, сочетание которых помогает подтвердить диагноз. Наличие таких диагностических критериев у пациента устанавливается с помощью:
Лимфангиолейомиоматоз следует дифференцировать с саркоидозом, диссеминированным туберкулёзом, гистиоцитозом Х, некоторыми опухолевыми процессами, заболеваниями органов кроветворения. Пациенту может потребоваться консультация онколога, гематолога, фтизиатра, гинеколога. Часто для уточнения диагноза выполняется биопсия лёгкого с иммуногистохимическим исследованием полученного материала.
Лечение лимфангиолейомиоматоза
Этиотропная терапия заболевания не разработана. Проводятся перспективные экспериментальные исследования действия ингибиторов ферментов регуляции клеточного роста. Быстрое прогрессирование патологии является показанием к применению прогестерона. При лёгочно-сердечной недостаточности назначаются ингаляционные бронхолитики, оксигенотерапия, кардиотропные средства. Лечение пневмоторакса на фоне лёгочного лейомиоматоза проводится торакальным хирургом. Осуществляется химический плевродез. При рецидивирующем скоплении воздуха в полости плевры выполняется плеврэктомия. В последней стадии патологического процесса возможна трансплантация одного или обоих лёгких.
Прогноз и профилактика
Очаговая форма болезни не представляет опасности для пациента и не влияет на качество его жизни. Диффузная патология постепенно приводит к респираторно-сердечной недостаточности и инвалидизации больного. Лимфангиомиоматоз на фоне туберозного склероза протекает благоприятнее, чем спорадический. Прогноз для жизни во многом зависит от выполнения пациентом врачебных рекомендаций и своевременной медицинской коррекции осложнений. Первичной профилактики заболевания не существует. Больным рекомендуется воздержаться от беременности и приёма эстрогенов. Нежелательно пользоваться воздушным транспортом, поскольку авиаперелёты могут провоцировать рецидивы пневмоторакса. В целях профилактики хилоторакса назначается диета с пониженным содержанием жиров. Пациентам необходимо отказаться от курения, проходить вакцинацию против гриппа и пневмококковой инфекции.
Лейомиоматоз: причины, диагностика, лечение
Лейомиоматоз — доброкачественная пролиферация гладкомышечных клеток во всех отделах легкого, в том числе легочных кровеносных, лимфатических сосудов и плевры. Встречается крайне редко, только у женщин молодого возраста. Причина на сегодняшний день не установлена.
Основные проявления включают кашель, одышку, кровохарканье, боли в грудной клетке. Часто бывает спонтанный пневмоторакс. Диагноз лейомиоматоза подозревают при соответствующей симптоматике, рентгенографических данных. Подтверждение проводится методом компьютерной томографии высокого разрешения. Положительный или негативный прогноз, медики не отмечают. Болезнь постепенно развивается, за годы приводя к дыхательной недостаточности и летальному исходу. Радикальное лечение лейомиоматоза заключается в трансплантации легкого.
Диссеминированный лейомиоматоз — патологический процесс, который характеризуется разрастанием в виде опухолей гладкомышечных волокон по ходу мелких бронхов, бронхиол, стенок кровеносных и лимфатических сосудов легких, после чего происходит мелкокистозная трансформация ткани органа. Болеют только лица женского пола с 18 до 50 лет.
Причины
Лейомиоматоз поражает только женщин, в основном возраст больных от 20 до 40 лет. В группе наибольшего риска находятся представительницы белой расы. На 1 млн человек населения фиксируют только один случай. Болезнь характеризуется доброкачественной пролиферацией атипичных гладкомышечных клеток в грудной клетке, включая паренхиму легкого, кровеносные и лимфатические сосуды и плевру. Результатом становится изменение структуры легкого, кистозная эмфизема, прогрессирует снижение функции легкого. Заболевание легко перепутать с ИБЛАРБ.
Причина лейомиоматоза остается неизвестной. Разработана гипотеза о том, что в патогенезе доминирующее значение имеют женские половые гормоны. Лейомиоматоз зачастую появляется спонтанно, начало похоже на туберозный склероз. Рассматриваемое заболевание бывает у некоторых пациенток с ТС, поэтому есть также гипотеза, что лейомиоматоз — отдельная форма ТС. Мутации комплекса генов туберозного склероза-2 были найдены в клетках лимфангиолейомиоматоза (лейомиоматоза) и ангиомиолипомах. Такие данные обозначают один из двух вариантов:
1. Соматическая мозаичность мутаций TSC-2 в легких и почках становится причиной возникновения очагов болезни в нормальных клетках тканей
2. Лимфангиолейомиоматоз явдяется распространением ткани ангиомиолипомы в легкое, подобный процесс фиксируют и при синдроме доброкачественной метастазирующей лейомиомы
Патоморфология
Выделяют ниже перечисленные патоморфологические признаки заболевания:
Выше названные проявления отмечают при диффузной форме лейомиоматоза. А при очаговой форме в паренхиме легких развиваются опухолевидные образования, называемые лейомиомами.
Симптомы
Изначально больной ощущает одышку. Реже с начала заболевания людей беспокоит кашель, боли в грудине и кровохарканье. Зачастую симптомы мало проявляются. В части случаев вероятны хрипы, причем как влажные, так и сухие. Часто следствие заболевания является спонтанный пневмоторакс. Могут быть также проявления обструкции лимфатического протока: хилурия, хилезный асцит, хилоторакс.
Считается, что болезнь усугубляется в период беременности. Предполагают, что также при авиаперелетах. Перелеты запрещаются, если у больного отмечены появлении или усугубления симптоматики со стороны органов дыхания, а также, если в анамнезе есть пневмоторакс или кровохарканье и симптомы обширных субплевральных кистозных или буллезных изменений, которые обнаружены при КТ высокого разрешения.
У половины пациенток отмечают ангиомиолипомы почек. Это состоящие из гладких мышц, кровеносных сосудов и жировой ткани гамартомы. Протекают без клинических проявлений, но могут в редких случаях спровоцировать кровотечение. Когда болезнь развивается, появляется гематурия и боль в области фланка. Когда заболевание развивается, появляется такая симптоматика:
Очаговая форма заболевания протекает без симптоматики, обнаруживается на рентгенограмме. В части случаев болезнь становится системной — лейомиомы развиваются в брюшной полости, матке, забрюшинном пространстве, почках, кишечнике. Болезнь активизируется при беременности, родах, а также в период приема контрацептивов.
Диагностика
Подозрение на данный диагноз появляется, если пациент — молодая женщина, которая жалуется на одышку, у которой есть интерстициальные изменения при увеличенном или нормально объеме легких (что обнаруживается рентгенографическими методами), спонтанный пневмоторакс и/или хилезный выпот. Верифицируют диагноз методом биопсии, но сначала обязательно выполнение КТВР. Выявление множественных мелких диффузно распределенных кист является патогномоничным для лимфангиолейомиоматоза.
Биопсию делают, только если результаты компьютерной томографии высокого разрешения (КТВР) спорные. Подтверждают диагноз, если при гистологическом исследовании выявляют патологическую пролиферацию пролиферации гладкомышечных клеток (клеток лимфангиолейомиоматоза), ассоциированную с кистозными изменениями.
Результаты исследований функции легких также говорят о лейомиоматозе, они полезны при контроле за динамикой заболевания. Типичные изменения подразумевают появление обструктивного или смешанного (обструктивного и рестриктивного) типа нарушений. Легкие во многих случаях гипервоздушны, повышается их общая емкость и воздушность грудной клетки. Зачастую обнаруживают задержку воздуха (увеличивается остаточный объем и отношение ОО/ОЕЛ). Типично снижение РаО2 и диффузионной способности в отношении монооксида углерода. У большинства больных также фиксируют снижение работоспособности.
Лабораторная диагностика
Пациенты обязательно должны сдать общий анализ крови. Но при данном диагнозе он не показывает значительных изменений. Может быть эозинофилия, рост СОЭ. Общий анализ мочи также не выявляет существенных признаков болезни, разве что небольшую протеинурию, которая, к тому же, непостоянна. Проводится биохимический анализ крови, который может показать гиперхолестеринемию, в части случаев также увеличение уровня альфа2- и гамма-глобулинов, ангиотензинпревращающего фермента, общей лактатдегидрогеназы, аминотрансфераз.
Исследование плевральной жидкости показывает хилоторакс. Плевральная жидкость имеет такие типичные для лейомиоматоза особенности:
Инструментальная диагностика
Проводится, как уже было отмечено выше, рентгенологическое исследование легких. При диффузной форме болезни усилен легочный рисунок за счет развития интерстициального фиброза, и есть множество диффузных затемнений. С развитием заболевания появляется «сотовое легкое» по причине появления большого количества кист небольшого диаметра. При очаговой форме лейомиоматоза появляются очаги затемнения с диаметром 0,5-1,5 сантиметров, имеют четкие границы.
При развитии пневмоторакса определяется спавшееся поджатое воздухом легкое, при развитии хилоторакса — интенсивная гомогенная тень с косой верхней границей. КТ фиксирует такие же изменения, но на более ранних стадиях болезни, выявляет в том числе кистоподобые и буллезные образования.
Исследование вентиляционной способности легких показывает увеличение остаточного объема легких, что связано с формированием большого количества ксит. У большинства пациентов отмечается обструктивный тип дыхательной недостаточности. С развитием болезни появляется также рестриктивная дыхательная недостаточность (ЖЕЛ снижается). Информативным исследованием является исследование газов крови. С развитием дыхательной недостаточности появляется артериальная гипоксемия, снижается парциальное напряжение, особенно после физнагрузок.
ЭКГ в развернутом периоде заболевания обнаруживает проявления гипертрофии миокарда правого предсердия и правого желудочка. Биопсия легкого необходима с целью верификации диагноза. Нужные данные получают только при открытой биопсии. В биоптате обнаруживают диффузную пролиферацию гладкомышечных волокон в интерстиции легких.
Программа обследования при лимфангиолейомиоматозе
Лечение
Стандартное лечение рассматриваемого заболевания заключается в пересадки легкого. Но и в новом органе болезнь может развиться заново. Предлагаются альтернативные терапевтические методы, но зачастую они результатов не дают. Была испробована гормональная терапия прогестинами, тамоксифеном и овариэктомия.
Пневмоторакс при лейомиоматозе может быть отдельной проблемой, склонен после лечения появляться заново. Может быть двусторонний пневмоторакс, который нельзя вылечить стандартными методами. При повторном пневмотораксе проводят декортикацию легкого, плевродез или плеврэктомию.
Прогноз
Как уже было отмечено, прогноз во всех случаях неясный. Заболевание встречается очень редко и проявляется по-разному почти у всех. Болезнь медленно прогрессирует, но ожидаемая продолжительность жизни по данным разных источников разная. Пациентки должны быть поставлены врачами в известность о том, что прогрессирование заболевания может ускориться во время беременности. Медиана выживаемости составляет приблизительно 8 лет с момента постановки диагноза.