лимфодема код по мкб 10 у взрослых
Лимфостаз (лимфедема)
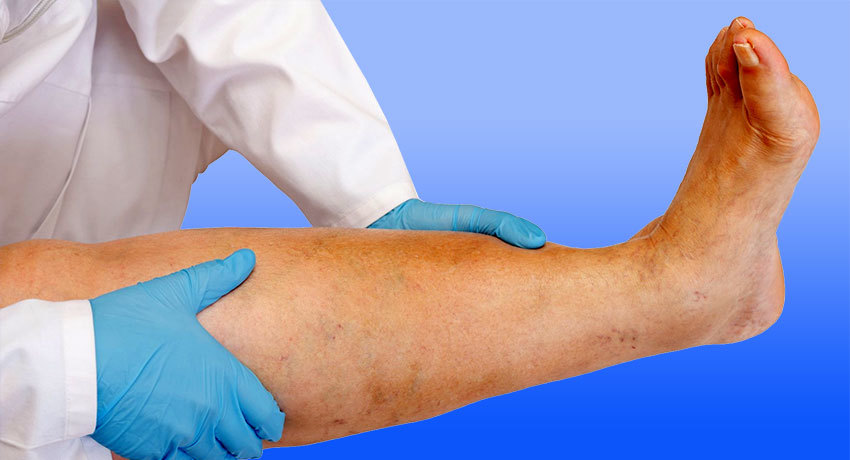
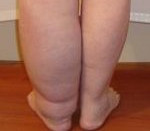
Застой лимфы нарушения ее оттока называется лимфостазом. В тяжелых случаях он приводит к отеку и раздуванию ноги или руки до гигантских размеров — лимфедеме, или слоновости, результатом которой становится инвалидность.
На поздних стадиях заболевания нарушается нормальная работа конечности (ноги или руки), возникает серьезный эстетический дефект, снижается местный иммунитет. Это создает условия для развития инфекционных заболеваний.
В 90% случаев лимфостаз возникает в ноге. Застой лимфы в руке редко возникает самостоятельно. Как правило, он развивается вследствие операции по поводу рака молочной железы.
Причины
Лимфатическая система выполняет в организме дренажную функцию. Она состоит из разветвленной системы, от мельчайших капилляров до мелких, средних и крупных каналов.
В отличие от системы кровеносных сосудов, лимфатическая система не имеет собственного насоса, которым служит сердце для кровообращения. Поэтому она крайне уязвима для любых травмирующих воздействий.
Лимфа движется значительно медленнее, чем кровь по кровеносным сосудам. Любое препятствие этому движению вызывает ее застой. этого происходит накопление жидкости в тканях, их отек и увеличение в размерах (гипертрофия).
Лимфатическая система и венозное кровообращение взаимосвязаны, поэтому лимфостазы нередко возникают на фоне сосудистых заболеваний:
Другие возможные причины лимфостаза — сдавление лимфатических сосудов опухолью или нарушение их проходимости при воспалении:
Наиболее частая причина лимфостаза руки — хирургическое лечение рака молочной железы, при котором удаляются подмышечные лимфоузлы, что нарушает движение лимфы и приводит к ее застою. Это осложнение развивается в трети случаев мастэктомии с иссечением регионарных лимфоузлов.
Удаление паховых, тазовых (подвздошных), забрюшинных, бедренных лимфоузлов при хирургическом лечении шейки, тела матки, яичка и других злокачественных опухолей органов малого таза, половой системы приводит к развитию лимфостаза в ногах.
Лучевая терапия злокачественных опухолей также может стать причиной нарушения проходимости лимфатических каналов и развития лимфостаза.
Мы вам перезвоним, оставьте свой номер телефона
Классификация
Лимфостазы бывают первичными и вторичными.
Первичные связаны с врожденными аномалиями лимфатических каналов, недостаточностью клапанов. В этом случае симптомы заболевания появляются уже в раннем детстве и далее прогрессируют. Это редкие случаи заболевания (не более 6%).
Вторичные лимфостазы возникают намного чаще, более чем в 90% случаев. Они имеют травматическую, воспалительную, сосудистую, инфекционную, постхирургическую причину.
В развитии заболевания различают несколько стадий.
Лимфостаз при мастэктомии
Хирургическое лечение рака молочной железы, как правило, предполагает удаление не только самой опухоли, части молочной железы или всей груди полностью, но также иссечение регионарных лимфоузлов.
Такое хирургическое вмешательство называется лимфодиссекцией. Его цель — снижение риска рецидива заболевания. Раковые клетки легко проникают в лимфатические узлы, и если их оставить, злокачественная опухоль возникнет снова.
Иссечение подмышечных лимфоузлов нарушает ток лимфы, этого развивается отек руки.
Профилактика
Для профилактики развития лимфостаза после хирургического лечения рака молочной железы в международной клинике Медика24 применяется тактика «сторожевых узлов».
В опухоль вводится контрастное вещество. После этого с помощью рентгенографии врач выясняет, в какой ближайший узел поступает лимфа.
Из этого лимфоузла делается забор образца ткани посредством пункции. Образец исследуется под микроскопом. Если в нем обнаруживаются раковые клетки, он подлежит иссечению.
Далее аналогичным образом исследуется следующий за ним узел и так до тех пор, пока гистологическое исследование не покажет отсутствие раковых клеток в лимфоузле. Это и есть необходимые и достаточные границы лимфодиссекции.
Если исследование «сторожевого» лимфоузла показывает, что раковых клеток в нем нет, удалять лимфатические узла вообще нет никакой надобности. И причин развития лимфостаза в этом случае не возникает.
Если лимфатические узлы приходится удалить, есть возможность их пересадки из других областей. Обычно для этого используются единичные лимфоузлы из паховой, шейной, подбородочной области.
Осложнения
Застой лимфы вызывает обменные нарушения, снижает местный иммунитет, нарушает функции сустава и конечности.
Наиболее часто развиваются такие осложнения, как:
Кроме того, застой лимфы создает условия для развития лимфосаркомы — онкологического заболевания.
Диагностика
На первичном приеме врач клиники «Медицина 4/7» проводит внешний (физикальный) осмотр, измеряет окружность конечности (руки, ноги) в месте максимального отека и с отступом на 10 см вверх и вниз, оценивает объем движений в суставе, мышечную силу (динамометром).
После этого проводится комплекс обследований:
Лечение
На основе данных диагностики врач международной клиники Медика24 выбирает лучшую тактику лечения лимфостаза, консервативную или хирургическую.
Лечение может проводиться в условиях стационара клиники или амбулаторно.
Мы вам перезвоним, оставьте свой номер телефона
Хирургические операции
Хирургическое лечение лимфостаза состоит в создании лимфовенозных анастомозов — сшивании отдельных лимфатических и венозных сосудов. Эта микрохирургическая операция требует от хирурга виртуозной точности, особенно высокой квалификации.
Благодаря созданию анастомозов отток лимфы происходит через венозные сосуды, и отек спадает.
Для лечения тромбофлебита, выраженной варикозной болезни на фоне лимфедемы в международной клинике Медика24 проводятся малоинвазивные операции флебэктомии — удаления пораженного тромбами венозного сосуда.
Если причиной сдавления лимфатических сосудов стала опухоль, проводится операция по ее удалению. Таким образом, устраняется причина образования лимфедемы.
Физиотерапия
Медикаментозная терапия
Медикаментозное лечение лимфостазов назначается индивидуально и, как правило, включает комплекс препаратов — флеботоников, ангиопротекторов, противовоспалительных, венотропных средств, энзимов, бензопиронов, диуретиков, антиагрегантов, др.
Эффективность медикаментозной терапии зависит от того, насколько правильно врач подберет комплекс препаратов, исходя из причины и особенностей заболевания.
Врачи международной клиники Медика24 имеют большой опыт консервативного и хирургического лечения лимфостазов различного происхождения, что обеспечивает успешные результаты.
После хирургического лечения, а также во время курса физиотерапии, медикаментозной терапии рекомендуется ношение компрессионного трикотажа, который назначит врач клиники.
Материал подготовлен врачом-онкологом, химиотерапевтом, терапевтом международной клиники Медика24 Шогенцуковым Бесланом Фуадовичем.
Лимфостаз – это патология лимфатической системы, сопровождающаяся нарушением лимфообращения и задержкой лимфатической жидкости в тканях. При лимфостазе возникает уплотнение тканей, стойкий отек и заметное утолщение конечности (лимфедема), язвы на коже. Определение причины лимфостаза требует проведения УЗИ малого таза, брюшной полости, сосудов конечностей, рентгенографии грудной клетки, лимфографии, лимфосцинтиграфии. Лечение лимфостаза может быть безоперационным (массаж, компрессионная терапия, гирудотерапия, медикаменты) и хирургическим (реконструкция лимфовенозных анастомозов).
МКБ-10
Общие сведения
Лимфостаз (лимфатический отек, лимфедема) развивается при нарушении процессов образования лимфы и ее оттока по капиллярам и лимфатическим магистралям от органов и тканей конечностей к основным лимфатическим коллекторам и грудному протоку. По статистике ВОЗ, лимфостазом страдает около 10% населения в мире. При лимфостазе отмечается постоянный прогрессирующий отек конечности и ее увеличение в объеме, уплотнение подкожной клетчатки, огрубение кожи, гиперкератоз, трещины и язвы. Прогрессирование лимфостаза до развития слоновости (гипертрофии конечностей) вызывает психологические и физические страдания пациента и приводит к инвалидности. Лечением лимфостаза занимаются специалисты в области флебологии и лимфологии.
Причины лимфостаза
Развитие лимфостаза может быть обусловлено широким кругом факторов. Нарушение лимфообращения с задержкой лимфы в тканях встречается при сердечной недостаточности, патологии почек, гипопротеинемии, когда лимфатические магистрали не справляются с оттоком лимфы. Лимфостаз может являться следствием хронической венозной недостаточности при декомпенсированных формах варикозной болезни, посттромбофлебитическом синдроме, артериовенозных свищах. Выведение избыточного количества тканевой жидкости приводит к компенсаторному расширению лимфатических сосудов, снижению их тонуса, развитию недостаточности клапанов и лимфовенозной недостаточности.
Причинами лимфостаза могут служить пороки лимфатической системы, непроходимость лимфатических сосудов при их повреждениях (механических и операционных травмах, ожогах), сдавлении опухолями или воспалительными инфильтратами, препятствующими оттеканию лимфы. При лимфадените и лимфангите облитерация одних лимфатических сосудов приводит к расширению и клапанной недостаточности других, что сопровождается стазом лимфы.
Расширенная мастэктомия, выполняемая по поводу рака молочной железы, осложняется развитием лимфедемы верхней конечности в 10-40% наблюдений. Обычно в ходе мастэктомии производится аксиллярная лимфодиссекция (подмышечная лимфаденэктомия) – удаление лимфоузлов, являющихся зонами регионарного метастазирования. Вероятность развития лимфостаза напрямую зависит от объема подмышечной лимфодиссекции. Провоцировать лимфостаз также может рак простаты, лимфома, пахово-бедренная лимфаденэктомия, лучевая терапия зон регионарного лимфооттока.
В некоторых случаях нарушение лимфообращения с развитием лимфостаза наблюдается при рецидивирующих стрептококковых лимфангитах (при флегмоне, роже), паразитарных инфекциях. В странах с тропическим климатом встречается лимфатический филяриоз, распространяемый москитами (элефантизм, слоновая болезнь). Инфекция проявляется поражением лимфоузлов, их увеличением, лихорадкой, сильными болями, гипертрофией ног, рук, груди или гениталий.
Классификация
С учетом этиофакторов лимфостаз может развиваться первично или вторично.
Симптомы лимфостаза
При наиболее легкой стадии лимфостаза отмечается систематическое появление преходящего отека конечности, который заметен к вечеру и самостоятельно пропадает к утру, после отдыха. Отеки склонны увеличиваться после физических нагрузок или длительного ограничения подвижности, долгого пребывания на ногах. Необратимые изменения и разрастания соединительной ткани в этой стадии еще отсутствуют, поэтому своевременное обращение к лимфологу и проведенная консервативная терапия приводят к стойкому регрессу болезни.
Лимфостаз средней тяжести характеризуется неисчезающим отеком, ростом соединительных тканей, уплотнением и натянутостью кожи, что может сопровождаться болевыми ощущениями. Нажатие пальцем на отечные ткани оставляет следы вдавления, которые сохраняются долгое время. Стойкий лимфатический отек может приводить к повышенной утомляемости пораженной конечности, судорогам.
Осложнения
При тяжелом течении лимфедемы отмечаются необратимые нарушения лимфооттока, развитие фиброзно-кистозных изменений в тканях и слоновости. Лимфостаз становится настолько выраженным, что конечность теряет контуры и способность нормально функционировать. В этой стадии лимфостаза может отмечаться развитие контрактур и деформирующего остеоартроза, трофических язв, экземы, рожистого воспаления. Крайним исходом лимфостаза может явиться гибель пациента от тяжелого сепсиса. При лимфостазе повышается вероятность развития лимфосаркомы.
Диагностика
При появлении признаков лимфостаза следует обратиться к сосудистому хирургу (флебологу, лимфологу) для установления причины патологии. В случае поражения нижних конечностей возникает необходимость в выполнении УЗИ органов брюшной полости и малого таза; при лимфедеме рук — рентгенографии грудной полости.
Лимфостаз дифференцируют от тромбоза глубоких вен и постфлебитического синдрома, при которых лимфедема односторонняя, отек мягкий, определяется наличие гипепигментации, варикозной экземы и варикозно расширенных вен. Для исключения венозной патологии проводится УЗДГ вен конечностей.
Лечение лимфостаза
Целью лечения лимфостаза служит восстановление оттока лимфы от конечностей или других органов. При лимфостазе показано назначение ручного лимфодренажного массажа, аппаратной пневмокомпрессии, физиотерапии (магнитотерапии, лазеротерапии, гидромассажа), подбор и ношение компрессионного трикотажа. Пациенту рекомендуется соблюдение диеты с ограничением соли, занятия лечебной физкультурой, плаванием, скандинавской ходьбой. Из медикаментозной терапии применяются флеботоники с лимфотропным действием, энзимы, ангиопротекторы, иммуностимуляторы. При трофических язвах и экземе проводится их местное лечение.
При лимфостазе требуется тщательно ухаживать за стопами, чтобы не допустить развития лимфангита. С этой целю лучше выполнять медицинский аппаратный педикюр с использованием специальных средств для гигиенического и лечебного ухода за ногами. При развитии грибковой инфекции назначаются антимикотические средства, обработка ног противогрибковыми препаратами.
Основаниями к хирургическому лечению лимфостаза могут служить неэффективность комплексной консервативной терапии, прогрессирование лимфедемы, наличие выраженного фиброза и деформирующих лимфатических мешков. При лимфостазе прибегают к микрохирургическому созданию лимфовенозных анастомозов, липосакции и дерматофасциолипэктомии.
В случае первичной лимфедемы показана пересадка полноценного тканевого лимфоидного комплекса. При выраженной слоновости, исключающей возможность проведения радикальных операций, производится туннелирование пораженных участков для отведения лимфы в здоровые ткани, резекционные вмешательства.
Прогноз и профилактика
Отказ от лечения лимфедемы способствует еще большему лимфатическому отеку тканей, нарушению подвижности конечности, развитию хронической инфекции. Независимо от того, на какой стадии был диагностирован лимфостаз, пациентам требуется наблюдение ангиохирурга. Курсовая поддерживающая терапия при лимфостазе должна проводится пожизненно.
Предупредить нарушение лимфообращения в конечностях позволяет тщательный уход за кожей рук и ног, своевременное лечение любых ран и недопущение их инфицирования. Следует проводить терапию заболеваний почек, сердца, венозных сосудов во избежание декомпенсации патологии. Для профилактики развития постоперационной лимфедемы в последние годы в маммологии отказались от тотальной лимфодиссекции в ходе радикальной мастэктомии и ограничиваются удалением сигнальных лимфоузлов.
Диагностика лимфаденопатий
Общая информация
Краткое описание
Национальное гематологическое общество
НАЦИОНАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ДИАГНОСТИКЕ ЛИМФАДЕНОПАТИЙ
2018
Анализ публикаций отечественных [1—5,8] и зарубежных [12—14] авторов, посвященных алгоритмам диагностики ЛАП, а также многолетний опыт работы «НМИЦ гематологии» [5] позволили разработать и внедрить протокол дифференциальной диагностики лимфаденопатий [15—17].
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Эпидемиология
Диагностика
Первый этап заключается в сборе жалоб, данных анамнеза жизни и анамнеза заболевания, эпидемиологического анамнеза и физикального исследования (рис.1) (II A).
Рисунок 1. Алгоритм первичной диагностики пациентов с ЛАП 
Жалобы и анамнез:
Таблица 1. Эпидемиологические данные, профессиональные факторы, важные в диагностике лимфаденопатий. 
Таблица 3. Географическое распространение основных эндемичных инфекционных заболеваний, сопровождающихся лимфаденопатией.
Таблица 4. Локализация лимфатических узлов, зоны дренирования лимфы и наиболее частые причины увеличения. 

Таблица 5. Значение клинических признаков при лимфаденопатии. 

Уровень убедительности рекомендаций В (уровень достоверности доказательств – IIВ).
Уровень убедительности рекомендаций В (уровень достоверности доказательств – II).
3. Правила выбора лимфатического узла и выполнения его биопсии:

Алгоритм дифференциальной диагностики после проведения биопсии лимфатического узла представлен на рисунке 2 и основан на выявленных морфологических изменениях. В случаях с морфологической картиной опухолевого поражения (лимфома или нелимфоидная опухоль) проводиться ряд дополнительных исследований (иммуногистохимическое и/или молекулярно-генетическое исследование) для уточнения нозологической формы согласно ВОЗ классификации. При отсутствии опухолевого поражения, устанавливается гистологический вариант ЛАП согласно дифференциально-диагностическим группам (таблица 6), в зависимости от которого проводятся/непроводятся дополнительные исследования – повторный сбор жалоб, данных анамнеза жизни, заболевания, объективного осмотра, лабораторное и инструментальное исследования (рисунок 2).
Рисунок 2. Алгоритм постбиопсийной диагностики ЛАП 
Лечение
Вид терапии зависит от окончательного диагноза, установленного после обследования, единого стандарта лечения лимфаденопатии не существует. Проводить консервативное лечение следует в случае доказанной неопухолевой природы ЛАП:
Уровень убедительности рекомендаций В (уровень достоверности доказательств – III).
Медицинская реабилитация
Профилактика
Информация
Источники и литература
Информация
Они предназначены для врачей-гематологов, онкологов, терапевтов, инфекционистов, хирургов, педиатров, работающих в амбулаторно-поликлинических условиях, организаторов здравоохранения.
Поспелова Татьяна Ивановна, д.м.н., профессор, заведующая кафедрой терапии, гематологии и трансфузиологии Федерального государственного бюджетного образовательного учреждения высшего образования «Новосибирский государственный медицинский университет» Министерства здравоохранения Российской Федерации.
Лимфостаз
Общая информация
Краткое описание
Лимфостаз (лимфедема, лимфатический отек) – врожденное или приобретенное заболевание, характеризующееся стойким отеком, который сопровождается уплотнением кожи, заметным утолщением конечностей, в дальнейшем приводит к образованию язв и развитию слоновости. Лимфостаз возникает вследствие нарушения баланса между образованием лимфы и ее оттоком от капилляров и периферических лимфатических сосудов в тканях конечностей и органов, до основных лимфатических коллекторов и грудного протока[1- 6].
Название протокола: Лимфостаз.
Код протокола:
Код(ы) МКБ-10:
I89.0 Лимфоотек, не классифицированный в других рубриках. Лимфангиэктазия.
I89.1 Лимфангит. Лимфангит: БДУ, хронический, подострый.
I97.2 Синдром постмастэктомического лимфатического отека. Элефантиаз. Облитерация лимфатических сосудов обусловленная мастэктомией.
Q82.0 Наследственная лимфедема.
Сокращения, используемые в протоколе:
| CDT – полная противоотечная терапия (CompleteDecongestiveTherapy) ISL – Internationalsocietyoflymphology КТ – компьютернаятомография КТА – компьютерно-томографическая ангиография МРА – магнитно-резонансная ангиография МРТ – магнитно-резонансная томография МСКТА – мультиспиральная компьютерно-томографическая ангиография УЗАС – ультразвуковое ангиосканирование УЗИ – ультразвуковое исследование |
Дата разработки протокола: 2015 год.
Категория пациентов:взрослые, дети.
Пользователи протокола: ангиохирургии, терапевты, врачи общей практики.
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств:
Классы рекомендаций:
Класс I – польза и эффективность диагностического метода или лечебного воздействия доказана и и/или общепризнаны
Класс II – противоречивые данные и/или расхождение мнений по поводу пользы/эффективности лечения
Класс IIа – имеющиеся данные свидетельствуют о пользе/эффективности лечебного воздействия
Класс IIb – польза / эффективность менее убедительны
Класс III – имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/ неэффективно и в некоторых случаях может быть вредным
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
К линическаяклассификация:
Классификация международного сообщества лимфологов ISL (theinternationalsocietyoflymphology).
Таблица №1. Классификация по стадиям заболевания [7]
| Стадия | Определение |
| 0 (или Ia) | Скрытая или суб-клиническое состояние, когда клинически отек не определяется, несмотря на имеющиеся нарушения транспорта лимфы, характеризуется незначительными изменениями в тканях соотношение жидкость / состав, а также изменениями в субъективных симптомах |
| 1 стадия (легкая) | Характеризуется наличием систематических проходящих незначительньных отеков ближе к вечерним часам, которые практически исчезают к утру или после отдыха. Отеки увеличиваются в результате интенсивных физических нагрузок или длительного пребывания в неподвижном состоянии. Клиническая картина: консистенция тестоватая, при надавливании остается ямка. Кожа не изменена, легко смещается, бледная. |
| 2 стадия (средняя тяжесть) | Характерно наличие неисчезающих отеков, которые сохраняются и после ночного отдыха. Клиническая картина отмечается разрастанием соединительной ткани, натянутостью кожи, уплотнением, плохой смещаемость, при надавливании не остается ямки, появляется болевой синдром. |
| 3 стадия (тяжелая форма) | Нарушения лимфооттока обретают необратимый характер, в пораженных тканях происходят фиброзно-кистозные изменения, развивается слоновость. Пораженная конечность теряет контуры и пропорции. Присоединяются гиперкератоз, папилломатоз, разрастание ткани в виде бесформенных бугров («подушек»), разделенных глубокими складками. Характерны повышенная потливость и гипертрихоз на больной стороне Могут развиваться сопутствующие заболевания и осложнения: деформирующий остеоартроз, контрактуры, экземы, лимфорея при повреждениях кожи (при этом отек может уменьшаться), трофические язвы, возможно развитие гнойно-септической инфекции. |
| Первичная лимфедема | Идиопатическая или как результат нарушения развития лимфатической системы: Аплазии / атрезии; Гипоплазии; Гиперплазии ; Фиброз лимфатических узлов; Отсутствие лимфатических сосудов, узлов. |
| Вторичная лимфедема | Доброкачественные и злокачественные опухоли лимфатической системы. Травмы (механические повреждения, ожоги, радиационное облучение и т.д.) с повреждением лимфатических сосудов и лимфоузлы. Малоподвижный образ жизни пациента (в основном, у лежачих больных). Хронические заболевания, приводящие к венозной недостаточности и лимфостазу конечностей, осложняющиеся посттромбофлебитической болезнью, чаще всего у пожилых людей. Стафилококковые и паразитарные инфекции. Рожистое воспаление нижних конечностей. Ожирение. Синдром Клиппель-Треноне. Микрососудистые нарушения на фоне других заболеваний. |
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне[7]:
• УЗАС.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне[7]:
• магнитно-резонансная томография/лимфоангиография;
• компьютерная томография/ангиография;
• генетическое тестирование для определения наследственных синдромов.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию:согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне: нет.
Дополнительные диагностические обследования, проводимые на стационарном уровне: нет.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет
Диагностические критерии постановки диагноза:
Жалобы на:
· отеки;
· поражение кожи;
· трофические нарушения.
Анамнез жизни:
· наследственный и семейный анамнез;
· хирургические вмешательства и травмы;
· наличие онкологических заболеваний;
· воспалительные процессы;
· заболевания вен и артерий;
· путешествие за рубежом;
· иммобилизация на фоне ортопедических или неврологических процессов;
· прием лекарственных препаратов.
Анамнез заболевания:
· длительность заболевания;
· время появления отека;
· продолжительность обратимого этапа;
· факторы приведшие к развитию процесса (беременность, выраженная нагрузка на конечность в течение ограниченного промежутка времени, незначительная травма, иногда небольшое повреждение кожных покровов (укус насекомого, царапина);
· первоначальная локализация периферических отеков (дистальный или центральный);
· болезненность;
· частота инфекционных осложнений.
Физикальное обследование:
Осмотр:
· локальные или распространенные отеки;
· симметрия или асимметрия в области отека;
· разница в длине конечностей;
· локализация отека: дистальный, проксимальный, общий, наличие деформаций связанных с отеком;
· наличие: варикозно-расширенных вен, телеангиоэктазий, флебэктатической короны;
· нарушения со стороны сердечно-сосудистойсистемы: дисплазии, эупноэ, ортопноэ, тахипноэ, цианоз, бледность, синюшность, мраморность, гиперемия, блестящий, сухость, потливость, кожи;
· клинические особенности: эритема (рожистое воспаление, грибковое поражение, эритродермия), гиперкератоз, эктазия лимфатических сосудов, лимфатические кисты, свищи лимфатических протоков, грибковые инфекции, наличие кожных складок;
Пальпация:
· измерение объема конечностей;
· признак Стеммера – кожу на тыле II пальца стопы невозможно собрать в складку, ткани уплотнены;
· пальпация пульса;
· венозное наполнение;
· признаки флебита:
· неврологические нарушения и дефициты;
· ортопедические нарушения.
Лабораторные исследования: нет
Инструментальные исследования 8:
• ультразвуковое дуплексное и допплеровское исследование сосудов;
• магнитно-резонансная томография/лимфоангиография;
• компьютерная томография/ангиография;
Наличие интерстициального отека тканей, наличие блока лимфатического оттока.
Показания для консультации узких специалистов:
· консультация узких специалистов при наличии показаний.
Дифференциальный диагноз
| ХВН | Венозный тромбоз | Лимфедема (ЛЭ) | «Нефротический» отек | «Сердечный» отек | Ортостатический отек | «Суставной» отек | Отек беременных | |
| Локализация поражения | Чаще двусторонняя | Односторонняя | Первичная ЛЭ — чаще двусторонняя; вторичная ЛЭ —чаще односторонняя | Всегда двусторонняя | Всегда двусторонняя | Всегда двусторонняя | Чаще двусторонняя | На обеих нижних конечностях |
| Локализация отека | Нижняя треть голени, над- и окололодыжечнаязона.стопа отекает очень редко | Отек всей голени (± отек всего бедра) | Характерный отек тыла стопы + отек Iолени (± отек бедра) | Голень, окололодыжечная область(± тыл стопы) | Голень, окололодыжечная область (± тыл стопы) | Нижняя треть голени, окололодыжечная область, может быть отек тыла стопы | В зоне пораженного сустава | Нижняя треть голени |
| Характер отека | Мягкий | Отек подкожной клетчатки не выражен, увеличен объем мышц | Мягкий вначале, плотный на поздних стадиях | Мягкий | Мягкий; плотным становится при длительно существующей НК | Мягкий | Мягкий | Мягкий |
| Оттенок кожных покровов в зоне отека | От обычного до цианотичного | Слегка цианотичный | Бледный | Бледный | Розоватый | Бледный | Обычный | Бледный |
| Суточная динамика | Преходящий (исчезает утром) | Обьем конечности в остром периоде не меняется | На ранних стадиях уменьшается, но не исчезает утром; на поздних стадиях динамика отсутствует | Нет | Нет | Связан с нахождением в неподвижном ортостазе. исчезает с восстановлением двигательной активности | Нет | Преходящий |
| Варикозное расширение вен | Очень часто | Не характерно | Не характерно | Не характерно* | Не характерно* | Не характерно* | Не характерно» | Не характерно* |
| Трофические расстройства | У 10-15 % пациентов | Нет | Нет | Нет* | Нет* | Нет* | Нет* | Нет |
| Дополнительные критерии | На момент осмотра отек существует или периодически появляется уже в течение длительного времени (недели, месяцы, годы) | Отек появляется внезапно, обычно за несколько дней до обращения к врачу, нарастает в течение нескольких часов или дней | При первичной ЛЭ отек появляется в возрасте до 35 лет, при вторичной ЛЭ — чаще после 40 лет | Выраженные признаки основною заболевания | Выраженные признаки основною заболевания | Всегда есть прямая связь с многочасовым нахождением в неподвижном орто- статическом положении | Выраженныйболевой синдром. Ограничениедвижений. «Стартовые»боли и скованность | Возникает во второй половине беременности. Не сопровождается болевым синдромом. |
Лечение
Цели лечения:
· увеличение качества жизни.
Тактика лечения:
Направлена уменьшение/стабилизацию отека пораженной конечности, симптоматическое лечение при поражении кожных покровов.
Немедикаментозное лечение:
Режим – I или II или III или IV (в зависимости от тяжести состояния)
Диета: общая
Программа полной противоотечной терапии:
Полная противоотечная терапия (CompleteDecongestiveTherapy (CDT))
Компоненты CDT:
· мануальный лимфодренаж (MLD);
· компрессионная терапия(Компрессионное белье должно заменяться каждые 4-6 месяцев);
· комплекс упражнений;
· уход за кожей;
· обучение по уходу за болезнью, подбору и использованию компрессионного белья.
Компрессионная терапия: рекомендованы эластическими изделия низкой степени растяжения: предпочтительнее компрессионный трикотаж. Эластичные бинты при неправильном применении могут быть бесполезны или вызвать ухудшение состояния [7].
Рекомендуется назначение компрессионного белья с классом компрессии от 20 до 60 мм. рт. ст. 2-4 степени компрессии.
Таблица №4. Выбор класса компрессионного изделия
| 1 класс компрессии 18-21 мм.рт.ст | — ретикулярный варикоз, телеангиэктазии — функциональные флебопатии, синдром «тяжелых ног» — профилактика варикоза у беременных |
| 2 класс компрессии 23-32 мм.рт.ст | — ХВН без трофических расстройств (2–3 классов по СЕАР), в том числе у беременных — состояния после флебэктомии или склерооблитерации — для профилактики тромбоза глубоких вен в группах риска, в т.ч. у оперированных больных |
| 3 класс компрессии 34-36 мм.рт.ст | — ХВН с трофическими расстройствами (4–5 классов по СЕАР) — острый поверхностный тромбофлебит как осложнение варикозной болезни — тромбоз глубоких вен — посттромбофлебитическая болезнь — лимфовенозная недостаточность |
| 4 класс компрессии >46 мм.рт.ст | — Лимфедема — Врожденные ангиодисплазии |
Тщательная гигиена и уход за кожей (очищение, смягчающие лосьоны с низким рН) имеют первостепенное значение при всех подходах к лечению.
Медикаментозное лечение:
Медикаментозное лечение, оказываемое на амбулаторном уровне:
• специфического лечения нет.
• антибактериальная терапия – при наличии трофических язв, с учетом результатов посева на чувствительность к антибиотикам.
Медикаментозное лечение, оказываемое на стационарном уровне:нет.
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи:нет
Другие виды лечения:
Пневмокомпрессионная терапия.
Рекомендуется проведение пневмокомпрессионной терапии под давлением, в диапазоне от 30-60 мм рт.ст., в зависимости от индивидуальных особенностей. Низкое давление считается более предпочтительным, для снижения риска осложнений. Продолжительность 1 процедуры – один час. Пневмокомпрессионная терапия используется вместе с CDT (Фаза II). Для сохранения контроля над заболеванием, между процедурами рекомендуется использовать компрессионное белье.
Хирургическое вмешательство:нет
Хирургическое вмешательство:
Хирургическое вмешательство, оказываемое в стационарных условиях: нет.
Дальнейшее ведение:
· наблюдение у ангиохирурга1 раз в год;
· УЗАС раз в год;
Индикаторы эффективности лечения.
· уменьшение объема пораженной конечности;
· повышение качества жизни.
Госпитализация
Показания для госпитализации с указанием типа госпитализации
Показания для экстренной госпитализации: нет.
Показания для плановой госпитализации: нет.
Профилактика
Информация
Источники и литература
Информация
Список разработчиков протокола:
Конфликт интересов: отсутствует.
Рецензенты:
Конысов Марат Нурышевич – доктор медицинских наук, КГП на ПХВ «Атырауская городская больница», главный врач.
Условия пересмотра протокола:пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.