матка в anteflexio что делать
Загиб матки и беременность
Лебедева Марина Юрьевна
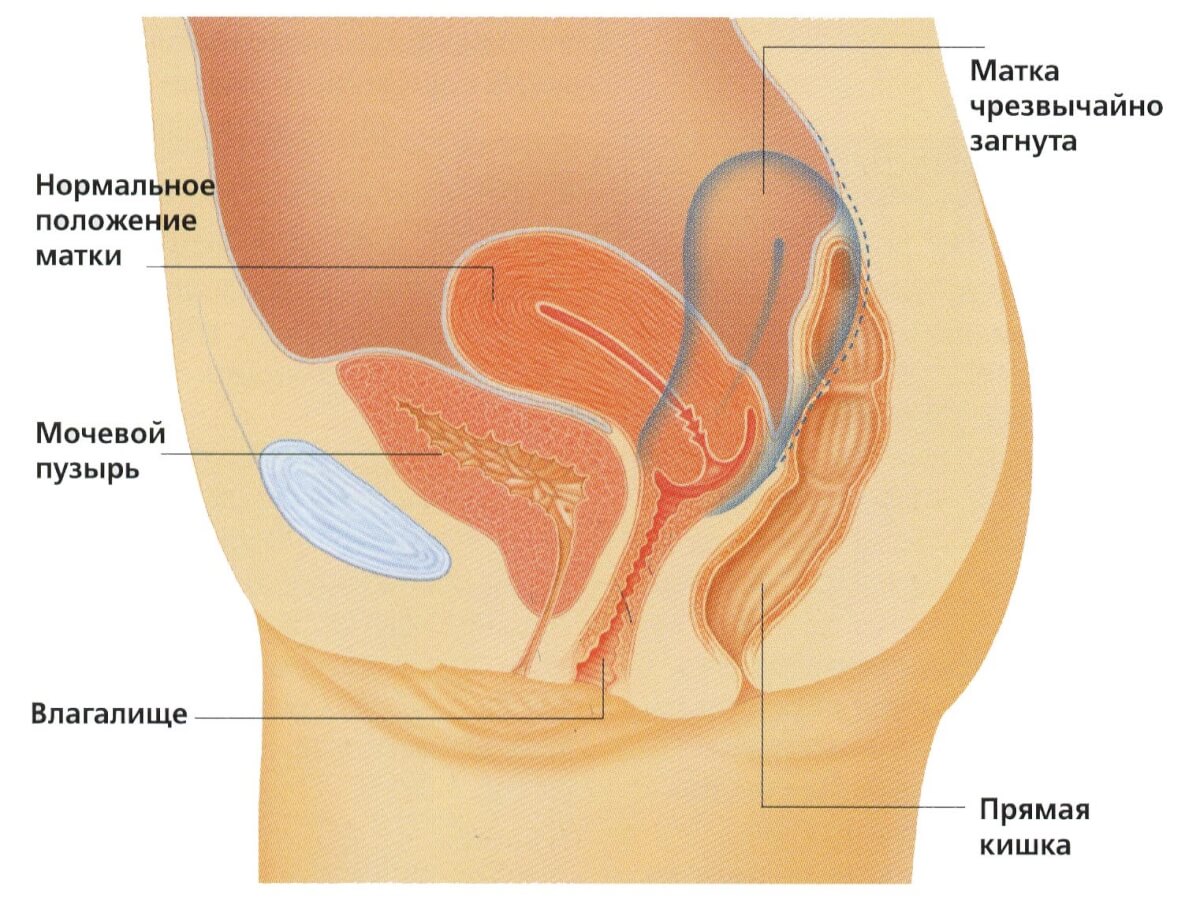
В норме матка занимает серединное положение в малом тазу между мочевым пузырем и толстой кишкой. Она удерживается тяжами, состоящими из соединительной ткани, но имеет некоторую свободу, позволяющую перемещаться в одну или другую сторону в зависимости от позы тела, а также наполненности мочевого пузыря. При нормальном анатомическом расположении тело матки образует с шейкой открытый кпереди угол. Если этот угол меняется, открывается кзади, то такое положение считается патологией.
Различают несколько видов патологического отклонения органа от своего нормального положения. Орган может наклоняться вперед, перегибаться (складываться), отклоняться назад или вбок. Каждый из видов имеет свое медицинское название:
При нормальном анатомическом расположении матки обеспечивается наиболее беспрепятственный путь сперматозоидов при зачатии. Отклонения затрудняют их проникновение во внутреннюю полость, в отдельных случаях становятся механической причиной бесплодия. Та или иная степень патологий позиции матки встречается у 20% нерожавших женщин. После родов этот процент снижается, поскольку ряд нарушений исчезает сам собой.
Причины загиба матки
Аномальное положение матки может быть врожденным. В зависимости от вида и степени, патология может никаким образом осложнять детородную функцию, но может и стать причинами бесплодия. Врожденный загиб матки у ребенка возникает как из-за определенных осложнений во время вынашивания, так может иметь и наследственные причины.
Приобретенный загиб органа чаще всего вызывается воспалительными процессами в малом тазу, эндометриозом, образованием спаек, операционными травмами. Большой процент патологических смещений матки возникает в результате невылеченных половых инфекций, поражающих органы малого таза. Большую роль для ее поддержания в нормальном положении играют связки. Они могут ослабевать, растягиваться, что приводит не только к изменению положения органа, но и к его опущению. К смещению также приводят опухоли и прочие патологии соседних с ней органов, прежде всего, мочевого пузыря и толстого кишечника.
Симптомы и диагностика
Незначительные отклонения от нормального положения матки в малом тазу могут не вызывать никаких симптомов. Сам факт загиба обнаруживается на гинекологическом осмотре или во время проведения УЗИ. Но чаще любые отклонения от нормы положения этого органа сопровождаются болевыми ощущениями разной степени, которые особенно активно проявляются в период менструации. Это могут быть сильные боли, скудные выделения и появление сгустков. Дискомфорт и боли во время половых актов могут указывать на наличие сильного загиба.
При обратном отклонении матки (ретрофлексии) открывается задняя стенка мочевого пузыря, что вызывает частые позывы к мочеиспусканию. Это происходит из-за давления на мочевой пузырь петлей кишечника, расположенных выше. Ретрофлексия в отдельных случаях приводит к запорам – следствие передавливания маткой прямую кишку.
Диагностика изгиба матки с использованием УЗИ безошибочна. Орган хорошо просматривается при ультразвуковом исследовании, его положение и форма видна на экране монитора. На этапе диагностики выявляется тип загиба и его степень.
Способы лечения
Большинство женщин с врожденным загибом матки, физиологическим отклонением от нормального положения, не имеют проблем с зачатием и деторождением. Такая аномалия не вредит их здоровью и никак ими не ощущается, за исключением случаев, вызывающих «болезненные месячные». Если ситуация не сказывается на здоровье других органов малого таза, то никакого лечения врожденные загибы матки не требуют. Бесплодие по причине изгиба матки преодолевается при помощи искусственной инсеминации или других вспомогательных репродуктивных методик.
Патологический изгиб матки, приобретенный в течение жизни, можно и нужно лечить. Коррекция положения органа производится, прежде всего, устранением причины его смещения. Лечение начинается с диагностики: устанавливаются причины заболевания. По результатам обследования врач назначает комплекс лечебных мероприятий.
Очень часто приобретенный изгиб матки, возникший в результате воспалительных процессов в малом тазу или после операционных травм, фиксируется спайками. В таком случае их усекают в ходе лапароскопии – операции, проводимой через очень маленькие разрезы (проколы) при помощи тонких манипуляторов.
Наличие воспалений, вызванных инфекциями, требует медикаментозной терапии с применением антибиотиков. Нарушенное положение матки после этого корректируется выполнением упражнений, укрепляющих мышцы, окружающие органы малого таза и особенно тазового дна.
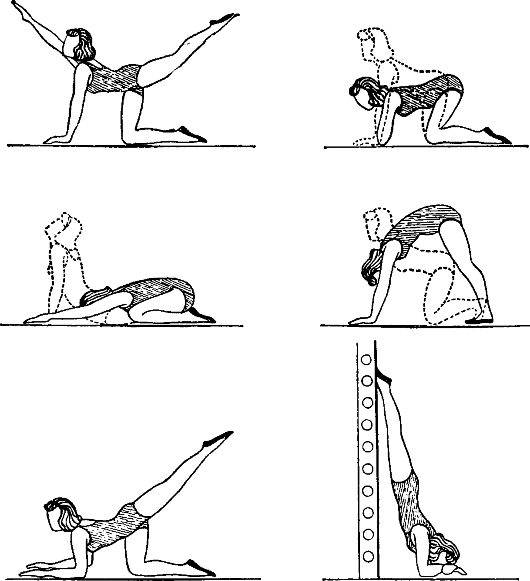
Упражнения при загибе матки
Зачатие и беременность при загибе матки
При физиологических аномалиях загибы в своем большинстве слабо выражены. Такие состояния часто рассматриваются как близкие к норме. Они практически не затрудняют зачатие, и никак не осложняют течение беременности. Женщины с такими физиологическими отклонениями положения и формы органа могут иметь много детей и это довольно распространенная ситуация.
Проблемы со здоровьем, фертильностью и вынашиванием возникают при приобретенных загибах. Они существенно затрудняют проходимость сперматозоидов, а в случае оплодотворения, мешают нормальному увеличению размеров матки. Такие состояния требуют лечения до устранения причин патологии органа и восстановления его в положение, не угрожающее детородной функции. Беременность при патологических состояниях матки несет в себе риск невынашивания и дегенеративного развития плода.
Наиболее проблемным для детородной функции считается обратный загиб матки, при котором она смещается к спине. Чем больше он выражен, тем меньше шансов на естественное зачатие и нормальный ход беременности.
Важно понимать, что при патологическом загибе матки под вопрос ставится не только само зачатие, но и вынашивание. Поэтому подбор поз, облегчающих доступ сперматозоидов к шейке матки, – это решение лишь незначительной части проблемы. Больше внимания нужно уделять обследованию и устранению причин патологии. Необходимость лечения, его стратегию и способы определяет врач. Очень часто ситуация вообще не требует вмешательства.
Как расшифровать результаты УЗИ матки?
Получив результаты УЗИ, Вы можете заинтересоваться, что именно написал врач. Давайте узнаем подробнее, что означают основные термины, которые УЗИсты пишут в своих заключениях.
Положение матки.
Тело матки находится в определенном положении в тазу. В норме тело матки наклонено кпереди, а сгиб между телом матки и шейкой матки образует угол. В заключении УЗИ такое положение может быть описано двумя латинскими словами: «anteversio» и «anteflexio». Это обычное (нормальное) положение матки. Если в заключении УЗИ написано, что тело матки находится в положении «retroversio», «retroflexio» это означает, что матка отклонена кзади и имеется загиб матки кзади. Загиб матки кзади может говорить о некоторых заболеваниях, спайках в малом тазу и иногда может стать причиной бесплодия.
Размеры матки.
На УЗИ можно определить 3 размера матки: поперечный размер, продольный размер и переднее-задний размер. Продольный размер (длина матки) в норме составляет 45-50 мм (у рожавших женщин до 70мм), поперечный размер (ширина матки) составляет 45-50 мм (у рожавших женщин до 60 мм), а передне-задний размер (толщина матки) в норме 40-45 мм. Незначительные отклонения в размерах матки встречаются у многих женщин и не говорят о болезни. Тем не менее, слишком большие размеры матки могут говорить о миоме матки, аденомиозе,беременности.
М-эхо.
Толщина внутреннего слоя матки (эндометрия) определяется на УЗИ с помощью М-эхо. Толщина эндометрия зависит от дня менструального цикла: чем меньше дней осталось до следующих месячных, тем толще эндометрий. В первой половине менструального цикла М-эхо составляет от 0,3 до 1,0 см, во второй половине цикла толщина эндометрия продолжает расти, достигая 1,8-2,1 см за несколько дней до начала месячных. Если у вас уже наступила менопауза (климакс), то толщина эндометрия не должна превышать 0,5 см. Если толщина эндометрия слишком большая, это может говорить о гиперплазии эндометрия. В этом случае вам необходимо дополнительное обследование для того, чтоб исключить рак матки.
Структура миометрия.
Миометрий — это мышечный, самый толстый слой матки. В норме его структура должна быть однородной. Неоднородная структура миометрия может говорить об аденомиозе. Но не надо пугаться раньше времени, так как для уточнения диагноза вам понадобится дополнительное обследование.
Миома матки на УЗИ
Миома матки это доброкачественная опухоль, которая практически никогда не перерастает в рак матки. С помощью УЗИ гинеколог определяет расположение миомы и ее размеры.
При миоме размеры матки указываются в неделях беременности. Это не означает, что вы беременны, а говорит о том, что размеры вашей матки такие же, как размеры матки на определенном сроке беременности.
Размеры миомы матки могут быть различными в разные дни менструального цикла. Так, во второй половине цикла (особенно незадолго до месячных) миома немного увеличивается. Поэтому УЗИ при миоме матки лучше проходить сразу после месячных (на 5-7 день менструального цикла).
Расположение миомы матки может быть интрамуральным (в стенке матки), субмукозным (под внутренней оболочкой матки) и субсерозным (под внешней оболочкой матки).
Эндометриоз матки (аденомиоз) на УЗИ
Эндометриоз матки, или аденомиоз, это заболевание, при котором клетки подобные клеткам эндометрия прорастают в мышечный слой.
При аденомиозе на УЗИ матки врач обнаруживает, что миометрий (мышечный слой матки) имеет неоднородную структуру с гетерогенными гипоэхогенными включениями. В «переводе на русский» это означает, что в мышечном слое матки есть участки эндометрия, который образовал пузырьки (или кисты) в миометрии. Очень часто при аденомиозе матка увеличена в размере.
Беременность на УЗИ
УЗИ матки во время беременности является чрезвычайно важным этапом диагностики. Перечислим лишь несколько преимуществ УЗИ во время беременности:
Как расшифровать результаты УЗИ яичников?
На УЗИ яичников определяются размеры правого и левого яичника, а также наличие фолликулов и кист в яичнике. Нормальные размеры яичников составляют в среднем 30х25х15 мм. Отклонение в несколько миллиметров не является признаком болезни, так как в течение менструального цикла один или оба яичника могут немного увеличиваться.
Киста яичника на УЗИ
Киста яичника на УЗИ имеет вид округлого пузырька, размеры которого могут достигать нескольких сантиметров. С помощью УЗИ врач может не только определить размер кисты яичника, но и предположить ее тип (фолликулярная киста, киста желтого тела, дермоидная киста, цистаденома и так далее.
Поликистоз яичников на УЗИ. При поликистозе яичников их размеры значительно превышают норму, что заметно во время УЗИ. Увеличивается и объем яичника: если в норме объем яичника не превышает 7-8 см3, то при поликистозе яичников он увеличивается до 10-12 см3 и более. Другой признак поликистоза яичников — это утолщение капсулы яичника, а также наличие множества фолликулов в яичнике (обычно, 12 Более с диаметром фолликулов от 2 до 9 мм).
В нашем центре Вы можете пройти следующие УЗ исследования:
Ретрофлексия матки
Ретрофлексия матки – нетипичное анатомическое положение матки вследствие загиба ее тела кзади, в сторону позвоночника. Ретрофлексия матки не имеет характерных для этого состояния клинических проявлений; может сопровождаться болями, выделениями из влагалища, нарушением менструальной функции и функции смежных органов. Диагностируется ретрофлексия матки, обычно, при гинекологическом осмотре. Лечение ретрофлексии матки проводится при наличии жалоб у пациентки и направлено на ликвидацию основной патологии, вызвавшей загиб.
Общие сведения
В нормальном положении (антефлексии) матка находится между мочевым пузырем и прямой кишкой в центре малого таза; ее тело наклонено вперед, образуя с шейкой открытый кпереди угол. Матка при этом физиологически достаточно подвижна, ее положение изменяется в зависимости от степени наполнения прямой кишки и мочевого пузыря. Нормальное положение матки обеспечивается за счет ее собственного тонуса, связок и мышц самой матки, брюшного пресса и тазового дна, воздействия окружающих органов.
При ретрофлексии тело матки отклонено к позвоночнику, образуя с шейкой открытый кзади угол. Ретрофлексия матки влияет на мышцы и удерживающие орган связки, способствует постоянному давлению петель кишечника на стенку матки и неприкрытую заднюю стенку мочевого пузыря, что в конечном итоге провоцирует опущение или выпадение внутренних половых органов. В некоторых случаях ретрофлексия матки может сочетаться с бесплодием и невынашиванием беременности.
Виды и причины ретрофлексии матки
Выделяют подвижную и фиксированную ретрофлексию матки. Фиксированная ретрофлексия матки сопровождается полной или частичной неподвижностью органа и болезненностью при ее выправлении в процессе гинекологического осмотра. Причиной фиксированной ретрофлексии матки служит спайкообразование в малом тазу, которое может вызываться воспалениями (эндометритом, аднекситом, пельвиоперитонитом), опухолевыми заболеваниями органов малого таза, эндометриозом.
К развитию подвижной ретрофлексии матки приводит снижение тонуса, растяжение мышц и связок малого таза, поддерживающих матку в нормальном состоянии. Подвижная ретрофлексия матки может возникать у женщин астенического (худощавого) телосложения, при резкой потере веса после тяжелых заболеваний, длительного постельного режима, вследствие нерационального питания. Анатомо-физиологические нарушения при недоразвитии половых органов, энтероптозе, родовых травмах, частых абортах, тяжелой физической работе также способствуют развитию подвижной ретрофлексии матки.
Симптомы ретрофлексии матки
Подвижная ретрофлексия матки, как правило, протекает бессимптомно и может быть обнаружена при гинекологическом исследовании случайно. При фиксированной ретрофлексии матки пациентки предъявляют жалобы, характерные для основного заболевания, приведшего к загибу (воспалительного процесса или эндометриоза). Обычно, это тяжесть, болезненность в крестце и внизу живота, бели, нарушение менструальной функции (обильные или нерегулярные менструации), боли при половом акте, нарушение функции кишечника (запоры) и мочеиспускания (учащенные позывы).
При длительно существующей ретрофлексии матки наблюдается опущение и выпадение матки. Бесплодие, сопровождающее ретрофлексию матки, как правило, бывает обусловлено не ее неправильным положением, а основным заболеваниям, приведшим к загибу. При ретрофлексии матки беременность часто протекает с угрозой выкидыша или заканчивается самопроизвольным прерыванием.
Диагностика ретрофлексии матки
При подозрении на опухоли внутренних половых органов и воспалительные процессы в области малого таза пациенткам с ретрофлексией матки проводят УЗИ, компьютерную томографию.
Лечение ретрофлексии матки
При бессимптомной ретрофлексии матки лечения не требуется, но необходимо ограничить подъем тяжестей. Современная гинекология считает необходимым лечение ретрофлексии матки при наличии выраженной клинической симптоматики, бесплодии и невынашивания беременности. Лечение направлено, прежде всего, на устранение причины заболевания, вызвавшего загиб.
Выбор тактики лечения ретрофлексии матки зависит от возможности обратного смещения матки в полости малого таза. При подвижной ретрофлексии матки производят ручное выправление матки в нормальное положение после предварительного опорожнения мочевого пузыря и прямой кишки, назначают лечебную физкультуру, иногда гинекологический массаж и ношение специальных пессариев.
Если ретрофлексия матки развилась в результате воспалительного и спаечного процессов в малом тазу, показано применение противовоспалительных, фибринолитических препаратов, витаминно-минеральных комплексов, физиотерапии (электрофореза, диадинамотерапии, ультрафонофореза, парафинолечения, грязелечения, иглоукалывания).
Профилактика ретрофлексии матки
Профилактика ретрофлексии матки включает предотвращение развития полового инфантилизма (полноценное питание, профилактика инфекционных заболеваний в детском и подростковом возрасте), а также своевременную диагностику и лечение эндокринных нарушений и воспалительных заболеваний половых органов.
Ведение беременности при ретрофлексии матки требует учета угрозы возможного выкидыша.
Опущение и выпадение матки
Опущение матки
В некоторых случаях матка практически находится на своём месте, а имеет место опущение шейки матки, связанное с её гипертрофией и элонгацией. Так сложилось исторически, что любое опущение пациентки (иногда и врачи) называют опущением матки, хотя как уже было сказано выше это не совсем так.
Симптомы

Важно помнить тот факт, что матка лежит в вершине влагалища, поэтому ее опущение неминуемо сопровождается выпадением передней/задней стенки влагалища, а значит мочевого пузыря/прямой кишки.
Именно поэтому пациентки с «опущением матки» жалуются:
Причины
Причины опущения матки можно описать согласно модели жизненного пути. В начале у человека имеется та или иная предрасположенность к развитию данной патологии. Далее на нее начинают действовать различные агрессивные факторы, которые и приводят к возникновению болезни. На первом этапе организм справляется с возникшими повреждениями, однако возраст и накопление поломок приводит к его проявлению и собственно к тем жалобам, которые были описаны выше. Все патологические факторы можно разделить на следующие:
Диагностика

Чаще всего имеет место повреждение всех трёх отделов тазового дна: переднего, заднего и апикального.
Всего выделяют четыре степени опущения матки: первая (начальна), когда больную практически ничего не беспокоит, четвёртая же степень сопровождается полным выпадением органов таза.
Исследование может быть дополнено пальцевым ректальным исследованием для исключения пролапса прямой кишки.
В качестве инструментальных методов, выполняется УЗИ органов малого таза, а иногда и МРТ.
Лечение
Лечение опущения матки включает оперативные и консервативные методы лечения.
К консервативным методам относятся:
Операция
Основным методом лечения все же является хирургический, так как поддерживающий аппарат таза не восстанавливается. К сожалению, наиболее популярный метод – удаление матки часто не помогает, так как опускается не только и не сколько матка, а органы таза (мочевой пузырь, прямая кишка).
По этой причине такой подход приводит в 30-50% случаев к развитию выпадения культи влагалища.
Другой проблемой удаления матки является посгистерэктомический синдром, который приводит к нарушению мочеиспускания, дефекации и снижению сексуальной функции, в том числе из-за послеоперационного укорочения влагалища. Наиболее оптимальными и проверенными выглядят реконструктивные операции, выполняемые через влагалище. Они с одной стороны позволяют добиться хорошего анатомического результата, с другой – хорошего косметического эффекта. Одними из наиболее современных методик являются гибридные операции, которые позволяют индивидуализировать операцию под каждого конкретного больного при этом максимально использовать его собственные ткани, а при необходимости дополнить их протезом лишь в наиболее загруженных местах.
Госпитализация с целью хирургического лечения осуществляется по принципу «одного окна». Пациенту (или лицу его представляющему) достаточно написать письмо с формулировкой своего вопроса. В любой момент времени (и до госпитализации, и после) Вы можете задать интересующие вопросы сотрудникам отделения.
«Загиб матки встречается у каждой пятой женщины»: гинеколог об аномалиях развития важного женского органа
Аномалии развития матки далеко не всегда явно проявляют себя. Женщина может жить и даже не подозревать, что строение ее главного женского органа особенное. Пороки чаще всего выявляются случайно. И сегодня такие проблемы не редкость. Но насколько они опасны для будущей беременности и для здоровья в принципе? Подробно об этом нам рассказала акушер-гинеколог Елена Новикова.
— Сперва надо разобраться, как выглядит здоровая матка. В норме она имеет форму перевернутой уплощенной спереди назад груши (широкая сверху — в дне, сужающаяся книзу — к шейке матки).
Однако каждая женщина индивидуальна. На прием ко мне довольно часто приходят пациентки с различными особенностями развития этого важного органа (около 3-4% от общего количества визитов).
Загиб матки как таковой не считается аномалией развития
— Как правило, матка располагается примерно в середине малого таза. Дно ее имеет небольшой наклон кпереди, между маткой и шейкой существует угол, открытый кпереди. Загибом в просторечье называют всевозможные осевые отклонения тела матки, например, чрезмерный ее наклон кпереди или наклон кзади. При незначительных отклонениях женщины не ощущают никакого дискомфорта. Если же это изменение выражено, появляются жалобы на менструальные боли, иногда возникают трудности с зачатием.
Опасности для жизни такая анатомия не представляет. Однако может нарушиться физиологический путь сперматозоидов, что приводит к бесплодию.
Загиб бывает приобретенным, например, из-за чрезмерных физических нагрузок
— В чем причина таких изменений? Это состояние может быть врожденным (наследственным) или приобретенным. К причинам приобретенного загиба относятся:
По статистике загиб матки встречается у каждой пятой женщины.
Такая аномалия может доставлять неудобство во время полового акта. При сильном отклонении возможна даже диспареуния (боль в области малого таза или наружных половых органов, испытываемая во время интимной близости).
При незначительном загибе матки зачатию такая ситуация не мешает. Если же отклонение выраженное или вызвано каким-либо патологическим процессом в малом тазу, то, к сожалению, возможны проблемы. Нередки: боли, длительные месячные, бесплодие, проблемы при вынашивании беременности и родах, дискомфорт при дефекации и мочеиспускании.
Ситуацию нередко помогает исправить и адекватное лечение. Обязательно нужно решать проблему вместе с врачами, если аномалия осложняет жизнь женщины либо выявляется серьезная патология (например, выраженный спаечный процесс, кисты, миомы, эндометриоз и тому подобное).
Женщинам с загибом матки важно постоянно наблюдаться у гинеколога и обязательно выполнять ультразвуковое исследование органов малого таза.
Известны случаи, когда у женщины развивалась двойня, причем плоды размещались в разных телах матки
— При нормальном развитии матка имеет прямую или изогнутую линию дна, с углублением этой линии внутрь не более половины от толщины стенки матки. Однорогая матка, двурогая матка, удвоение матки, внутриматочная перегородка — эти патологии относятся к врожденным аномалиям развития половых органов. В основе классификации лежит анатомия (строение).
Удвоение матки, двурогая матка, перегородка матки — это разновидности врожденных дефектов слияния. Удвоение матки — патология, при которой у женщины две матки. Удвоение бывает полным и неполным. При неполном удвоено тело матки, есть две маточные трубы и два яичника, однако у женщины одна шейка и влагалище.
При полном удвоении — два тела матки, две трубы и два яичника, но шейка матки и влагалище также удвоены. Подобная патология очень редко встречается, как правило, протекает бессимптомно и выявляется случайно. В литературе есть интересные случаи, когда у женщины развивалась двойня, причем плоды размещались в разных телах матки. Сама я с таким не сталкивалась, а частота встречаемости этой разновидности патологии матки — около 5 случаев на 1000 женщин.
Как правило, данную аномалию хирургически не корректируют за исключением наличия осложнений или сочетаний с другими видами врожденной патологии (например, одна из шеек может иметь облитерированный или значительно изогнутый канал, вследствие чего при начале менструаций у девочек-подростков скапливается обильное количество крови в полости матки — в таком случае показано оперативное лечение).
Бывает, что патологии не проявляются никакими симптомами, поэтому так важно делать УЗИ
— Менее выраженное нарушение слияния протоков (мюллеровых, из них и формируется матка) ведет к образованию двурогой матки. При таком варианте развития тело матки разделено на две части (два рога) при наличии только одной шейки. Оба ее рога могут расходиться в противоположные стороны под большим или меньшим углом. При наименьшей степени выраженности нарушения развития, то есть при почти полном слиянии рогов матки, образуется седловидная матка.
Наличие у женщины двурогой матки, как правило, не сопровождается симптомами. Поэтому часто патологию выявляют случайно либо при обращении пациенток: с трудностями при зачатии ребенка, во время беременности, сопровождающейся осложнениями (самопроизвольные выкидыши, преждевременные роды, неправильные положения, патология в родах), и так далее.
Хирургическую коррекцию выполняют при выраженных аномалиях с серьезными осложнениями. Все вмешательства в этом случае нацелены на формирование полноценной полости матки (удаление перегородки, метропластика).
Чаще всего именно однорогая матка вызывает серьезные проблемы во время беременности
Однорогая матка — одна из самых редких патологий, около 0,05% в популяции. При этом, говоря простыми словами, не развита одна половина матки. Тело матки и полость вытянутые, узкие, как правило, отклонены вправо или влево, имеется одна маточная труба и один яичник, встречаются также варианты с наличием второго — рудиментарного (недоразвитого, маленького) рога.
Несмотря на возможность нормальной беременности у женщин с однорогой маткой, исходы в этой группе наиболее неблагоприятны. По данным многочисленных исследований, у таких пациенток чаще встречаются неразвивающаяся беременность, самопроизвольный выкидыш, преждевременные роды, травматизм в родах, задержка развития плода и так далее. Также беременность может возникнуть в рудиментарном роге, что чревато его разрывом.
Из-за того, что однорогая матка — это редкая патология, данные в отношении хирургической стратегии очень скудные. Наиболее часто пациенткам предлагается удаление рудиментарного рога с метропластикой.
Следует отметить, что все перечисленные виды патологии можно выявить своевременно при проведении гинекологического осмотра, ультразвукового исследования органов малого таза. Поставить верный диагноз и определиться с тактикой в сложных случаях поможет МРТ, КТ, гистероскопия и лапароскопия.
В настоящее время очень широк арсенал эндоскопических и постоянно совершенствующихся хирургических методов лечения, и у женщин с патологиями есть возможность улучшить качество своей жизни, зачать, выносить и родить здорового малыша. Главное — не опускать руки и следовать всем советам врачей.