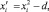маточный раствор что это
Современные методы выделения и культивирования водорослей
2.2. Маточные растворы
2.2. Маточные растворы
2.2.1. Общие комментарии
Среда в основном состоит из трех компонентов: макроэлементов, микроэлементов и витаминов, которые готовят как маточные растворы в количестве 100мл на 1л при концентрации питательных веществ, превы- шающей необходимую дозу в конечном растворе в 100 или 1000 раз. Для получения среды берут небольшое количество маточного раствора, напри- мер, всего 1мл. Использование маточных растворов дает целый ряд пре- имуществ:
— позволяет избежать ошибок при взвешивании маленьких коли- честв солей;
— однажды приготовив маточный раствор, можно многократно легко готовить питательную среду. Теоретически, если приготовить 1л маточно- го раствора и использовать 1 мл этого раствора для приготовления 1л пи- тательной среды, то можно приготовить 1000л среды.
Методика приготовления маточных растворов заключается в сле- дующем:
– добавить приблизительно 80-90% необходимого объема дистилли- рованной или деионизированной воды в мензурку;
– растворить необходимое количество взвешенного вещества при по- стоянном перемешивании. Если маточный раствор включает несколько компонентов (например, растворы микроэлементов), необходимо сначала полностью растворить первый компонент, и только после этого добавить следующий. Большинство компонентов среды легко растворяется при перемешивании, однако для быстрого растворения некоторых веществ необ- ходимо нагревание или изменение рН среды;
– разбавить полученный раствор дистиллированной или деионизиро- ванной водой до необходимого объема.
Маточные растворы, содержащие субстраты, которые способствуют росту бактерий и грибов, должны быть подвергнуты стерилизации. Если маточные растворы имеют видимые признаки грибного или бактериально- го загрязнения, они должны быть приготовлены заново. Необходимо пре- дохранять растворы от испарения воды. При испарении воды концентра- ция раствора может увеличиваться до неизвестных значений. Если необхо- димо провести точные эксперименты, лучше всего использовать свежие маточные растворы макро- и микроэлементов. Ниже приводятся практиче- ские протоколы для приготовления растворов макроэлементов, микроэле- ментов и витаминов (Watanabe, 2005).
2.2.2. Макроэлементы
Маточные растворы макроэлементов необходимо готовить по от- дельности в виде сильно концентрированных растворов (см. 2.2.1.). Рас- творы фосфатов нельзя хранить в полиэтиленовых емкостях, так как фос- фат ионы хорошо адсорбируются полиэтиленом (Hassenteufel et al., 1963). Растворы силикатов не следует хранить в стеклянной посуде, так как стек- ло может переходить в раствор. Для этих целей лучше использовать теф- лоновую, полиэтиленовую или поликарбонатную посуду. Если необходи мо провести эксперимент без силикатов, маточные растворы следует хра- нить в стеклянной посуде.
2.2.3. Микроэлементы
Растворы микроэлементов обычно готовят в виде отдельных раство- ров или смешанных растворов. В некоторых случаях они добавляются не- посредственно в раствор в концентрациях от 0,1мг до 20мг на литр. Во многих, натриевая но этилендиаминтетрауксусная не во всех средах для пресноводных кислота) водорослей используется Na
EDTA в (ди- качестве хелатора. Когда используется EDTA, ее следует добавлять сразу же после добавления металлов. Практические рекомендации по последовательности приготовления растворов приводятся ниже (Watanabe, 2005).
2.2.3.1. Приготовление отдельных растворов
Отдельные (например, содержащие соли одного металла) растворы готовятся в концентрации, в 1000 раз превышающую концентрацию в ко- нечном растворе. Рецепты маточных растворов для приготовления пита- тельных сред приводятся в Приложении 1. Схема приготовления маточных растворов включает в себя два этапа:
– в дистиллированную или деионизированную воду (объемом при- мерно 800-950мл) добавляют необходимое количество микроэлементов. В случае растворения железа, кобальта, меди, марганца и цинка можно про- кипятить раствор в течение 5-10 минут для ускорения процесса;
– раствор доводят до конечного объема (1л) путем добавления дис- тиллированной или деионизированной воды.
Когда необходимо приготовить раствор микроэлементов небольшой концентрации, необходимо приготовить маточный раствор, очень точно взвешивая соль. Затем нужно разбавить раствор до получения необходи- мой концентрации (Watanabe, 2005).
2.2.3.2. Смешанный маточный раствор (рабочий маточный раствор)
При приготовлении смешанного маточного раствора следует соблю- дать следующую последовательность операций:
– в мензурку наливают приблизительно 80% необходимого объема дистиллированной или деионизированной воды (например, 800мл на 1 л раствора); – если в качестве хелатора используется тор, в первую очередь растворяют его;
EDTA или другой хела-
– добавляют необходимый объем каждого микроэлемента из от- дельного раствора, каждый раз хорошо перемешивая смешанный ма- точный раствор;
– доводят объем раствора до нужной величины дистиллированной или деионизированной водой и хранят его в холодильнике.
Для удобства лучше перелить маточные растворы в емкости ма- ленького объема. Например, если для приготовления конечного раство- ра требуется 1мл маточного раствора, 1мл раствора можно поместить в эппендорф и заморозить, или же разлить раствор в склянки по 10мл (Watanabe, 2005).
2.2.4. Витамины
Для культивирования водорослей обычно используют три витамина – витамин B
(цианокобаламин) и витамин H (биотин). Многие водоросли нуждаются только в одном или двух из этих витаминов, но внесение витаминов, в которых водоросли не нуждаются, не может причинить им никакого вреда (Provasoli, Carlucci, 1974). Кроме этих трех витаминов, в ре- цептах некоторых сред упоминаются и другие витамины. Например, для при- готовления среды для культивирования Phacotus lenticularis (Ehrenberg) Stein необходимо добавление никотинамида (Schlegel et al., 2000).
Витамины подвергаются многократному автоклавированию вместе с конечной средой. Несомненно, это приводит к их разрушению, но даже в этом случае они сохраняют свою эффективность. Лучше всего добавлять асептические растворы витаминов в среду после автоклавирования.
2.2.4.1. Приготовление отдельных растворов витаминов
Маточные растворы витаминов должны быть стерилизованы с ис- пользованием фильтров и помещены в емкости маленького объема (на- пример, 1-10мл эппендорфы или пробирки из поликарбоната) с соблюде- ние условий стерильности. В качестве альтернативы можно предложить следующий способ: первоначальный раствор может быть помещен в ма- ленькие пробирки и затем автоклавирован как окисленный раствор (рН=4,5-5), но при этом следует помнить, что некоторые пластмассы тают в автоклаве, а стеклянные пробирки могут разбиться при замораживании (Watanabe, 2005).
2.2.4.2. Смешанный маточный раствор витаминов
Для приготовления смешанного раствора, который обычно содержит все витамины, необходимо растворить аликвоту (обычно 1мл) каждого от- дельного маточного раствора в 100 или 1000мл дистиллированной или деионизированной воды. Конечный объем смешанного раствора может различаться в зависимости от необходимой концентрации того или иного витамина в растворе. Смешанный маточный раствор стерилизуется и по- мещается в маленькие емкости так, как было описано выше. Этот раствор лучше хранить в замороженном виде (Watanabe, 2005).
Хлорная известь: приготовление дезинфицирующих растворов, применение
Сухая хлорная известь («белильная») – это средство для дезинфекции, доказавшее свою результативность за десятилетия использования и не имеющее более эффективных аналогов. Состоит из гидроксида кальция (гашеной извести), гипохлоритов, хлоридов, хлоратов и карбонатов кальция, содержит 20-25% активного вещества. Выпускается в форме белой или слабоокрашенной порошкообразной массы.
Популярность этого материала во многом объясняется тем, что только хлор способен уничтожить некоторые вирусы, бактерии: возбудителей ВИЧ-инфекции, гепатита, туберкулеза и прочих опасных болезней.
Хлорная известь для дезинфекции применяется как в сухом, так и в разведенном водой виде. Следует учитывать, что хлор проявляет активность исключительно во влажной среде, поэтому «хлорку» (порошок) необходимо применять на предварительно увлажненных поверхностях. Для максимального эффекта приготавливают смесь, названную «маточной», а также ее разновидности.
Маточный раствор хлорной извести: приготовление
При смешивании компонентов дезсостава важно соблюдать правила безопасности: надеть защитные перчатки, очки, халат, шапочку, респиратор, фартук из прорезиненной ткани, резиновые сапоги. Рецепт следующий:
Из такого дезсредства готовятся рабочие растворы хлорной извести различных концентраций. Они обладают бактерицидными, фунгицидными, вирулицидными, спороцидными свойствами. Отличаются еще меньшим сроком годности – от 1 до 3-4 суток, после чего теряют свое действие, поэтому рекомендуется смешивать ингредиенты непосредственно перед эксплуатацией.
Рабочие составы
Дезрастворы с содержанием действующего компонента 0,25%, 0,5%, 1%, 2%, 3%, 5% применяются для обеззараживания определенных предметов. Для их приготовления десятипроцентный раствор «хлорки» разводится водой в соответствии с желаемой насыщенностью: например, чтобы получить 0,5 л 0,5%-ного продукта, нужно разбавить первый 9,5 литрами жидкости.
Такие субстанции готовят для достижения следующих целей:
Для усиления обеззараживающего эффекта возможно использование специального активатора – например, гидроксида аммония. Количество активатора зависит от веса, содержания активного хлора в дезсоставе данной концентрации.
Хлорная известь: применение
«Хлорка» используется для обработки жесткой мебели, санитарно-технического оборудования, предметов обстановки, столовой посуды, транспорта, уборочного инвентаря, поверхностей в помещениях, медицинских отходов, ограниченных участков дороги, мусора, игрушек, почвы, воздушных фильтров.
Осветленные дезрастворы применяются для обеззараживания вышеперечисленных объектов при наличии заболеваний, возбудители которых являются более устойчивыми (сибирской язвы, туберкулеза).
Для «грубой» дезинфекции выделений инфекционных больных, остатков еды, мусора, биологических жидкостей, участков, зараженных возбудителями сибирской язвы, используют неосветленные составы или порошкообразное вещество.
Меры предосторожности
«Хлорка» относится к третьему классу опасности при вводе в желудок, второму – при ингаляционном воздействии. Она оказывает выраженное местно-раздражающее и слабое сенсибилизирующее действие на кожные покровы и слизистые оболочки глаз.
При приготовлении раствора хлорной извести необходимо использовать резиновые перчатки, средства защиты органов дыхания: универсальные респираторы РПГ-67 либо РУ-60М, герметичные очки. Порошок добавлять в воду, а не наоборот, во избежание сильного испарения и получения ожогов. Все работы проводить в темном, хорошо вентилируемом месте или вытяжном шкафу.
Дезинфицирующих процедуры выполнять при отсутствии пациентов или больных. После их проведения необходимо проветривание в течение 1-2 часов. Слив продукта в систему канализации производить только в разбавленном виде.
Выводы
Хлорная известь – сильнейший дезинфектант, не имеющий более результативных аналогов. Приготовить рабочие составы на ее основе можно самостоятельно, но необходимо соблюдать правила предосторожности во избежание неприятных последствий.
Исследование проходимости маточных труб
Проверка на проходимость маточных труб
Исследование проходимости маточных труб является необходимой процедурой при обследовании женщин, которым поставлен диагноз «бесплодие» и при планировании тем, у кого хроническое воспаление придатков, одна маточная труба (врождённое или после операции) и после тяжелых полостных операций, когда есть спаечный процесс.
Как проверяют проходимость маточных труб
Непроходимость маточных труб – серьезная проблема, которая не дает зачать ребенка. Но зачастую женщины даже не подозревают, что беременность возможна, нужно только поставить точный диагноз. Основная методика, позволяющая точно это выявить – проверка труб на проходимость. Зная, как проверяют маточные трубы на проходимость, вы не будете полагаться на голословные диагнозы и домыслы.
Нередко беременность наступает после проведения диагностики, поскольку процедура обладает и лечебными свойствами, так как убираются маленькие спайки при прохождении контраста.
ГСГ маточных труб, что это такое
Гистеросальпингография – это самая информативная проверка маточных труб на проходимость в гинекологии на сегодняшний день. С ее помощью, практически со 100% точностью можно подтвердить или опровергнуть диагноз «бесплодие», а также выявить другие возможные проблемы.
Часто спрашивают, ГСГ маточных труб, что это такое? Механизм процедуры достаточно прост. Через канал шейки матки происходит заполнение матки и маточных труб специальным контрастным веществом под давлением. Если проходимость в норме, раствор без задержки поступает в брюшную полость.
С помощью этой процедуры производится не только проверка проходимости, но и диагностика множества заболеваний, связанных с нарушениями в матке – выявляется наличие патологий полости матки (подслизистых миоматозных узлов, полипов, эндометрия).
Перед проверкой проходимости маточных труб требуется обследование. Необходимо сделать мазок на флору, сдать общий анализ крови, и анализ на инфекции (гепатит B, C, ВИЧ, сифилис), а также сделать ЭКГ, потому что в нашей клинике ГСГ проводится под седацией. Что это такое и зачем это необходимо мы расскажем ниже.
Гистеросальпингография – абсолютно безопасная процедура. Исследование рекомендовано проводить в первую фазу менструального цикла, непосредственно после прекращения месячных. Как правило, ГСГ занимает не более 30 минут.
Седация или местная анестезия?
Проводить ГСГ необходимо проводить под седацией. Седация – это не общий наркоз, который имеет весьма неприятные последствия, а медикаментозный сон, который не имеет никаких побочных эффектов.
Проведение ГСГ под седацией необходимо потому что при местной анестезии (или без анестезии вовсе) человек не может полностью расслабиться, а это в свою очередь не позволяет расслабиться матке. В итоге может быть поставлен неправильный диагноз. То есть вы будете зажаты, контраст не сможет пройти по матке и врач может решить, что у вас есть непроходимость. Вы же не хотите получить неверный диагноз? Именно поэтому мы проводим ГСГ только под седацией, чтобы вы получили максимально объективную картину.
Где проводится?
Процедура проводится в операционной и только в ней. Хотя это и рентгенологическое исследование, проведение в рентген-кабинете осуществлять нельзя. Данная процедура должна проводиться в стерильных условиях, то есть условия проведения должны быть такими же, как, например, и при операциях на сердце или на позвоночнике. В рентген-кабинете таких условий добиться нельзя. Кто сидел на этом месте перед вами и с какими болезнями? Поэтому только в операционной.
Если вы решили сделать ГСГ в нашей клинике, то стоимость гистеросальпингографии (цена самой процедуры ГСГ) – 10 000 рублей. Окончательная стоимость гистеросальпингографии включает наркоз и 3 часа пребывания в нашем стационаре, наблюдение врачами, медсестрами и составляет 20 900 рублей.
С 1 октября 2021 года стоимость ГСГ увеличивается на 5000 рублей.
Необходимые обследования перед процедурой ГСГ под седацией (во сне)
Как проверить проходимость, если по каким-то причинам проведение ГСГ невозможно? О таких методах читайте ниже, но они устарели и неинформативны. Поэтому мы не рекомендуем прибегать к этим видам диагностики, но упомянуть о них считаем необходимым.
УЗИ маточных труб
Ультразвуковое исследование маточных труб производится в первой фазе менструального цикла, сразу же после окончания менструации, то есть, на 5-7 день. Исследование может производиться как через брюшную полость, так и трансвагинально. Показаниями к проведению данной процедуры могут быть нерегулярные менструации, боли внизу живота, подозрение на бесплодие, вызванное непроходимостью.
УЗИ позволяет определить особенности строения маточных труб, а также диагностировать наличие возможных патологий – гидросальпинксы больших размеров, миому матки и другие различные патологии органов малого таза и брюшной полости.
УЗИ, как правило, производится амбулаторно. Это исследование занимает немного времени, являясь практически безболезненным.
Половые органы женщины при УЗИ не подвергаются облучению, что является явным преимуществом данного метода.
Продувание маточных труб
Еще одним методом, позволяющим исследовать проходимость, является диагностика с помощью продувания (пертубации) маточных труб.
Технология продувания сходна с описанной выше ГСГ. С помощью специальных приборов в полость матки вводится воздух. Если трубы проходимы, воздух свободно проникает в брюшную полость.
Перед тем, как проверить проходимость маточных труб при помощи продувания, необходимо гинекологическое обследование. Процедура противопоказана при наличии острых и подострых заболеваний половых органов, а также хронических заболеваний в стадии обострения, при кровянистых выделениях, опухолях матки и придатков, кольпитах, эрозиях.
Продувание также нельзя производить в менструальный и предменструальный период.
Рентген маточных труб
Рентген маточных труб, так же, как и ультразвуковое исследование, производится при подозрении на бесплодие, с целью исключения непроходимости.
Снимки дают возможность своевременно обнаружить наличие таких патологий, как гидросальпинкс (накопление жидкости в трубах из-за их непроходимости), образование множественных кист и т.д.
Рентгенообследование может производиться как на первой, так и на второй фазе менструального цикла. При этом, на протяжении цикла необходимо предохраняться от беременности, так как в случае, если долгожданная беременность наступит перед проведением рентгена, скорее всего, ее придется прервать.
Перед тем, как проверить проходимость маточных труб, накануне обследования следует сделать гинекологический мазок, чтобы исключить наличие воспалительного процесса в половых органах. В случае, если есть воспаление, рентген делать нельзя, так как он может привести к обострению.
Лапароскопия маточных труб
Лапароскопия маточных труб – это диагностическое (или лечебное) хирургическое вмешательство, позволяющее оценить состояние маточных труб визуально. Кроме того, во время лапароскопии можно также выявить имеющиеся патологии матки и яичников.
На лапароскопию, как правило, направляют после проведения ГСГ, потому что это скорее лечебная процедура, когда уже есть диагноз.
Процедура проводится при помощи специальных инструментов, позволяющих осуществить все манипуляции через небольшие проколы. Операционное поле отображается на экране монитора, что позволяет максимально точно проводить диагностику. Часто во время операции иссекаются спайки, что делает лапароскопию маточных труб лечебной процедурой.
Полная стоимость лапароскопии маточных труб рассчитывается на консультации врача – после определения объема операции, необходимого количества госпитальных дней и т.д. В зависимости от состояния здоровья также определяются, при необходимости, дополнительные мероприятия для коррекции состояния перед операцией (например, лечение воспалительных заболеваний). Поэтому о полной стоимости лапароскопии маточных труб вас может проконсультировать только ваш лечащий врач.
Как правило, на то, сколько стоит лапароскопия маточных труб в Москве, влияет ценовая политика разных медицинских учреждений. Но выбор клиники нужно делать, основываясь не на факторах – «чем дороже, тем лучше» или «если дешево, значит плохо». Здесь важны опыт и квалификация врача, профильность отделения. Поэтому, если вы хотите выяснить, сколько может стоить в Москве лапароскопя маточных труб, в первую очередь познакомьтесь с врачом, который будет проводить вам операцию.
Маточный раствор что это
Современные технологии и методы позволяют управлять структурой и свойствами материалов на цементном вяжущем. Одним из эффективных среди них является использование волновых методов активации воды затворения, к которым относится воздействие низкочастотным ультразвуковым полем. В процессе изучения данного вопроса появилась идея, что вода в любом её состоянии является маточным раствором, если в воде есть реагенты, способные откликнуться на ультразвуковое воздействие. В частности, низкопроцентное содержание гидравлического вяжущего в маточном растворе после воздействия ультразвуковым полем может обеспечивать получение материалов с повышенными технико-эксплуатационными характеристиками.
В исследовании под маточным раствором понимается раствор, в котором частицы являются центрами кристаллизации, сопровождающейся диспергированием, располагаются на определенных энергетических уровнях в соответствии с их массами и размерами [5].
По существующему определению маточный раствор – остаточная жидкость после процессов кристаллизации. Маточный раствор может содержать непрореагировавшие материалы, промежуточные продукты или примеси в существенном количестве, а также использоваться для дальнейшей обработки [4].
Для волновой активации маточного раствора нужно найти оптимальные параметры воздействия ультразвука на воду, т.е. нужно определить мощность ультразвуковых колебаний, время воздействия ультразвука и количество вводимого цемента в воду. Для этого в данной работе использовалась методика полного факторного эксперимента.
Для того чтобы применить методику полного факторного эксперимента, необходимо определить варьируемые факторы и интервалы варьирования. В качестве факторов были выбраны время воздействия ультразвука на воду, количество вводимого цемента в воду и мощность ультразвуковых колебаний (табл. 1). Результирующей функцией (Y1) выбрана прочность материала при испытании на сжатие. Согласно предварительным исследованиям функции отклика должны быть нелинейными, поэтому факторы будут иметь три уровня варьирования.
В ходе проведения исследования необходимо выяснить, как влияют выбранные факторы на основное физико-механическое свойство материала, а именно на предел прочности при сжатии.
Для того чтобы найти коэффициенты полинома, в исследовании использовался ортогональный центрально-композиционный план второго порядка (табл. 2).
Использование ортогонального планирования позволило получить независимые оценки коэффициентов регрессии с минимальной дисперсией. Ортогональность центрально-композиционного плана обеспечивается соответствующим подбором звездного плеча α (для трех факторов α = 1,2154 [2]) и специальным преобразованием квадратичных переменных 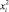
где d – поправка, зависящая от числа факторов, для трех факторов d = 0,7303 [1].
Значимость коэффициентов регрессии проверялась по критерию Стьюдента. В нашем случае для 3-х степеней свободы и 95 %-ном уровне значимости t = 2,776445105 [3].
Количество регулируемых факторов в исследовании равно 3, тогда уравнение модели примет следующий вид:
Проведение эхогистеросальпингоскопии
Эхогистеросальпингоскопия (ЭХО ГСС) представляет собой способ оценки проходимости фаллопиевых труб с применением ультразвукового оборудования. ЭХО ГСС справедливо считается одним из наиболее доступных способов определения проходимости фаллопиевых труб.
Техника проведения ЭХО ГСС
При осмотре шейки матки врач акушера-гинеколог использует зеркала. В цервикальный канал (либо нижнюю часть полости матки) врач вводит двухпросветный тонкий катетер из резины. На его оконечнике раздувается небольшой резиновый пузырь, который помогает зафиксировать катетер и не позволяет ЭХО-контрасту попасть во влагалище. Завершив установку катетера, врач укладывает пациентку на кушетку для осуществления трансвагинального УЗИ.
Полость матки наполняется стерильным физраствором, для контроля процедуры используется ультразвук. Под влиянием раствора маточная полость расширяется. УЗИ-сканеры с высоким разрешением точно визуализируют движение жидкости. Если маточные трубы оказались проходимыми, ЭХО ГСС исключает попадание контрастной жидкости в брюшную полость.
Если маточные трубы оказались непроходимыми, то жидкость может начать накапливаться в просвете маточной трубы, расширяя ее, или же может дальше расширять матку. На этом этапе наиболее важным аспектом становится квалификация и профессионализм проводящего процедуру врача, его опыт. Во избежание повреждений матки специалисту необходимо быстро установить факт динамической непроходимости фаллопиевых труб и своевременно прекратить подачу физраствора.
Последствия ЭХО ГСС и болезненность процедуры
Раствор, попавший в полость матки, изливается во влагалище в течение 3 часов после обследования (объем использованного раствора около 3-5 мл). При излиянии раствора в брюшную полость (не более 30 мл), он самостоятельно выводится из организма за несколько дней, не оставляя следов.
Болезненные ощущения во время ЭХО ГСС у пациенток возникают нечасто. В основном с ними сталкиваются женщины с непроходимыми маточными трубами.
Чаще пациентки жалуются на дискомфорт в нижней области живота при проведении процедуры. Реже — на боли живота, сопровождающиеся повышенной температурой тела в течение суток после ЭХО ГСС. Эти ощущения связаны, как правило, с наличием воспалений хронического характера в органах малого таза. Другая причина таких последствий раздражительное и пирогенное свойство трубного детрита, вымывающегося в брюшную полость.