метатарзалгия стопы код по мкб 10
Пяточная шпора
Рубрика МКБ-10: M77.3
Содержание
Определение и общие сведения [ править ]
Под термином «пяточная шпора» понимают костные разрастания на подошвенной поверхности бугра пяточной кости, исходящие из медиального отростка бугра.
Впервые он был описан Патриком Хаглундом в 1927 году.
Этиология и патогенез [ править ]
Шпора может иметь самую различную форму. Чаще всего встречается в виде шиповидного или клиновидного остеофита, основание которого сливается с бугром пяточной кости, а острие направлено вперед или, иногда, в виде клюва загнуто несколько кверху. В других случаях шпора прилегает к поверхности кости широким основанием и возвышается над массивом пяточной кости в виде бугристого гребня или плоского нароста.
Клинические проявления [ править ]
Клинические проявления пяточной шпоры обусловлены не столько самой шпорой, сколько изменениями мягких тканей, в первую очередь слизистых сумок. Шпора может осложниться бурситом, но и бурсит может стать причиной образования шпор.
Основные жалобы пациентов сводятся к жгучим болям в подошвенной поверхности пятки. Боли могут появиться внезапно или нарастать постепенно. Интенсивность болей бывает различной. Нередко больной сразу при нагрузке на стопу ощущает острые боли, создается впечатление, что в пятку попала игла или гвоздь. В целях безболезненного передвижения больные начинают ходить на цыпочках или на наружном крае стопы, стараясь не нагружать пятку. Возраст не является определяющим фактором в развитии этого заболевания. Оно встречается и у подростков, и у взрослых.
На практике очень часто приходится видеть несоответствие клинических проявлений и рентгенологической картины. Иногда небольшие, по данным рентгенографии, пяточные шпоры приводят к резко выраженному болевому синдрому. В то же время нередко большая шпора выступает рентгенологической находкой при обследовании стопы по поводу другой патологии. Отмечено, что наибольшие жалобы вызывают небольшие и плоские шпоры, а крупные и острые наросты протекают бессимптомно.
Пяточная шпора: Диагностика [ править ]
На рентгенограммах стоп в боковой проекции определяется разрастание экзостозов на пяточной кости.
Пяточные шпоры могут быть односторонними или двусторонними.
Дифференциальный диагноз [ править ]
Пяточная шпора: Лечение [ править ]
Лечение болей при наличии пяточных шпор проводят в зависимости от их этиологии. Если боли в пяточной области сопутствует плоскостопие, то, помимо снятия болевого синдрома, необходимо корригировать и указанную деформацию. Назначают ортопедические стельки, в которых предусмотрены косок и хорошая разгрузка пяточной области за счет крутой выкладки свода; соответственно болезненному участку в стельке делают углубление. Наряду с ортопедическими средствами назначают тепловые процедуры (озокерит), ультразвуковую терапию с гидрокортизоном, лазеротерапию, электрофорез с гиалуронидазой или йодидом калия. Достаточно эффективны блокады области шпор с прокаином и этиловым спиртом (5 мл 1% раствора прокаина + 0,5 мл 95% спирта). Следует помнить, что введение в область пяточных шпор (поднадкостнично) гидрокортизона или других гормональных препаратов часто приводит к некрозу пяточной кости.
Хорошего эффекта без осложнений можно достичь применением ударно-волновой терапии.
Если положительные результаты от консервативного лечения отсутствуют, шпоры удаляют оперативно.
Метатарзалгия
Рубрика МКБ-10: M77.4
Содержание
Определение и общие сведения [ править ]
Невропатия общих подошвенных пальцевых нервов
Синонимы: метатарзалгия Мортона, синдром Мортона, межпальцевая невропатия
Описал заболевание в 1876 г. S. Morton.
Тракционно-компрессионная невропатия подошвенных пальцевых нервов, обусловленная сдавлением их глубокими поперечными метатарзальными связками между головками плюсневых костей. Чаще встречается компрессия нерва, проходящего между головками III-IV плюсневых костей.
Этиология и патогенез [ править ]
Клинические проявления [ править ]
На фоне постоянной боли и парестезий в области головок III-IV метатарзальных костей возникают приступы резких, жгучих, «стреляющих» болей («как вбитый гвоздь» и т.п.). Во время приступа, который длится от 1 до 15 мин, болевая зона расширяется на всю переднюю часть стопы.
Метатарзалгия: Диагностика [ править ]
При осмотре можно выявить болезненность головок III-IV плюсневых костей, гипестезию кончиков соответствующих пальцев стопы. Компрессионный синдром провоцируется переразгибанием в плюснефаланговых суставах при разведенных пальцах, что бывает, в частности, при приседании и тем более при длительной работе в положении «на носках», а также в связи с ношением обуви на высоких каблуках, особенно при наличии плоскостопия, функциональной слабости и деформации I пальца стопы. Чаще болеют женщины. Сначала боли проявляются преимущественно при ходьбе. Иногда они вынуждают снимать обувь и массировать стопу даже в неподходящей ситуации. Позже возможно усиление болей в любое время, в частности по ночам. Характерных рентгенологических признаков при этом нет.
Дифференциальный диагноз [ править ]
Метатарзалгия: Лечение [ править ]
В случаях значительного болевого синдрома, в частности при отеке тканей, применяют НПВС (диклофенак, ибупрофен, напроксен и т.п.), а также диуретики. Нередко показаны антиагреганты (пентоксифиллин и т.п.), аппликации с диметилсульфоксидом на область канала. Иногда эффективно применение малых доз кортикостероидов внутрь, например преднизолона в дозе 30 мг/сут. Целесообразны физиотерапия (электрофорез с анальгетиками, фонофорез с гидрокортизоном и пр.).
В восстановительной стадии лечения применяют биостимуляторы, антигистаминные и вазоактивные средства, ноотропы, витамины группы В, этилметилгидроксипиридина сукцинат, элеутерококк, женьшень. Целесообразно применение ЛФК, массажа, иглорефлексотерапии, аппликаций парафина, озокерита.
Метатарзалгия
В нашей клинике Вы можете получить точную диагностику и эффективное лечение при метатарзалгии.
Для более подробной информации и записи на консультацию, позвоните нам по телефону +7(812) 295-50-65.
Основные особенности заболевания.
Метатарзалгия – это болевой синдром, который локализуется в переднем отделе стопы. Планталгия, в свою очередь, это боль, которая может иметь локализацию в любой её части. Данная терминология применима в ситуациях, когда доктор описывает состояние пациента, но клиническая картина ясна не до конца. Сам же термин «метатарзалгия» редко используется, если диагноз уже поставлен и назначен конкретный план лечения. Диагностировать болевой синдром в этой области бывает непросто даже опытному специалисту. Многие болезни сопровождаются схожими болями.
К примеру, существует «синдром болезненной пятки», который можно наблюдать при следующих заболеваниях:
При постановке диагноза доктор должен грамотно собрать анамнез, а также провести соответствующие пробы и реакции. Чтобы вылечить метатарзалгию, прежде всего, необходимо выявить субстрат, который провоцирует появление болей. Именно отсутствие направленной терапии и неопределённость этиологии становятся первопричиной неудач при лечении. Даже рентгенография не всегда позволяет прояснить картину. Таким образом, для определения причин потребуется провести анализы характера болей, которые могут быть ограничены конкретными участками (для большинства болезней свойственно проявляться в строго определённых местах, соответствующих очагу патологии). При таком подходе диагноз, который основывается на пальпаторных исследованиях, проясняет первопричину синдрома.
Виды проявления болей.
| Название болезни | Локализация |
| Поперечное плоскостопие | Во 2-м и 3-м плюснефаланговых суставах, на тыльной части стопы, где соединяются клиновидная, ладьевидная и вторая плюсневая кости |
| Деформирующий артроз | 1-й плюснефаланговой сустав |
| Вальгусная деформация большого пальца, бурсит | Внутренняя часть суставной щели |
| Келера 2 | Головка второй плюсневой косточки |
| Келера 1 | Тыл стопы, ладьевидная кость |
| Дойчлендера | Диафизы первой, второй плюсневых косточек |
| Мортона | Межпальцевый промежуток около третьего и четвёртого пальцев |
| Пяточная шпора, остеохондропатия | Пяточный бугор |
| Асептический некроз | Тыльная поверхность стопы |
| Неверно сросшийся перелом | В зависимости от конкретной локации – либо пяточный бугор, либо край пятки |
Если речь идёт об ортопедических отклонениях, то дискомфорт, тугоподвижность, быстрая усталость возникают до начала деформации. При длительном течении заболевания возникают нарушения ходьбы, изменения функциональности, что фиксируется посредством методов исследования биомеханического типа. Чаще с данным отклонением сталкиваются пациенты с поперечным плоскостопием (так как вес человека давит на маленький участок стоп), нежели чем те, кто обладает комбинированным типом (в данном случае вес распределяется по большей поверхности).
Как организм снижает давление?
Однако, при заднем отталкивании компенсировать болезненные ощущения невозможно. В этом случае, организм пользуется другими системами компенсации, которые также в итоге негативно сказываются на здоровых органах.
Диагностика метатарзалгии.
Процедура диагностики включает в себя следующие этапы:
Лечение может быть как консервативным, медикаментозным, так и хирургическим (в зависимости от типа и степени развития). При определённых проблемах с суставами назначают артроскопию. Это малоинвазивное вмешательство, при котором не делается большого разреза – врач проделывает два небольших отверстия, через одно вводится артроскоп, через другое – хирургические инструменты. Одновременно проводится и диагностика, и операция. Лечение стоп нередко включает ношение стелек, физиотерапевтические процедуры, массажи, ЛФК.
За более подробной консультацией обращайтесь в нашу клинику.
Закрытые повреждения голеностопного сустава
Общая информация
Краткое описание
Закрытые повреждения голеностопного сустава —травма структур голеностопного сустава без нарушения целости кожи [1].
Категория пациентов: взрослые с закрытыми повреждениями голеностопного сустава.
Пользователи протокола: травматологи-ортопеды, хирурги, врачи общей практики, врачи скорой помощи, фельдшера.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
1. Сбор жалоб и анамнеза, физикальное обследование.
• магнитно-резонансная томография: определяются признаки повреждения капсульно-связочного аппарата и сухожилии.
Лечение
Диета – стол 15, другие виды диет назначаются в зависимости от сопутствующей патологии.
Комбинация трамадола и парацетамола является эффективной [6].
Таблица 1. Лекарственные средства, применяемые при повреждениях голеностопного сустава (за исключением анестезиологического сопровождения)
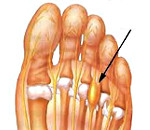
Болезнь Мортона — локальное утолщение оболочки подошвенного нерва на уровне его прохождения между головками плюсневых костей, известное также как неврома Мортона. Образовавшаяся неврома приводит к появлению болей в области плюсны и двух пальцев стопы, которые провоцируются ношением сдавливающей пальцы обуви. Диагностика осуществляется на основании клинических признаков, данных рентгенографии и УЗИ стопы. Лечение консервативное (противовоспалительные, блокады, физиопроцедуры), при его неэффективности — хирургическое (резекция невриномы или рассечение межплюсневой связки).
МКБ-10
Общие сведения
Болезнь Мортона обусловлена поражением одного из общих подошвенных пальцевых нервов на уровне головок плюсневых костей, проходя между которыми, нерв может быть сдавлен поперечной межплюсневой связкой. Наиболее часто имеет место одностороннее поражение общего пальцевого нерва в 3-ем межпальцевом промежутке, реже — во 2-ом и крайне редко в 1-ом или 4-ом. Болеют преимущественно женщины. Болезнь Мортона достаточно часто встречается в практике специалистов в области неврологии, травматологии-ортопедии.
Исторически сложилось так, что заболевание носит название неврома Мортона, хотя в клиническом смысле неврома — это новообразование нерва, а при болезни Мортона имеет место локальное утолщение, а не опухоль нерва. Более состоятельным термином в отношении данной патологии является метатарзалгия — боль, локализующаяся в области головок плюсневых костей. Наряду с этим употребляются названия периневральный фиброз, межплюсневая неврома, плантарная неврома.
Причины
Среди основных причин, обуславливающих возникновение невромы Мортона, ведущее место отводится чрезмерной нагрузке на передний отдел стопы. Она может быть связана с постоянным ношением обуви на высоких каблуках, использованием слишком тесной и/или неудобной обуви, неправильной походкой, избыточной массой тела (например, при ожирении), длительной ходьбой, работой в положении стоя, спортивными нагрузками. Неврома Мортона может развиться вследствие наличия деформации стопы, чаще при плоскостопии, Hallux valgus.
Различные травмы стопы (переломы, вывихи, ушибы) могут провоцировать формирование невромы Мортона в связи с непосредственным повреждением нерва, его сдавлением гематомой или в результате развития посттравматического поперечного плоскостопия. К другим провоцирующим триггерам относятся хронические инфекции стопы, бурсит или тендовагинит стопы, облитерирующий атеросклероз или облитерирующий эндартериит нижних конечностей, наличие липомы, расположенной на уровне плюсневых костей.
Указанные выше факторы оказывают раздражающее или сдавливающее воздействие на общий пальцевой нерв. В качестве ответной реакции возникает локальное уплотнение и утолщение оболочки нерва, реактивное перерождение его волокон, периневральное разрастание соединительной ткани. Хроническая травматизация может стать причиной формирования воспалительных инфильтратов и приводить к сращению эпиневральных тканей с окружающими костно-мышечными структурами.
Симптомы невромы Мортона
Наиболее характерна боль в области дистальных отделов стопы, чаще в 3-4-м пальцах. Боль характеризуется жгучим характером, иногда сопровождается «прострелами» в пальцы. В ряде случаев пациенты жалуются на дискомфорт и ощущение постороннего предмета, якобы попавшего в обувь. В начале формирования невромы Мортона болевой синдром тесно связан с ношением обуви. Пациенты отмечают значительное облегчение при снятии обуви. С течением времени указанные симптомы могут исчезать, а затем появляются снова. Обострение чаще провоцируется ношением тесной обуви.
Прогрессирование невромы Мортона приводит к трансформации болевого синдрома. Боль становится постоянной, усиливается при носке любой обуви, при ее снятии не проходит, а лишь уменьшается. Возникает онемение пальцев. Первоначально периодический характер болевого синдрома способствует тому, что пациенты обращаются к врачам уже в запущенной стадии невромы, когда консервативные терапевтические методы оказываются малоэффективны.
Диагностика невромы Мортона
Пациенты с невромой Мортона могут обращаться к неврологу, ортопеду, травматологу или подологу. Установить диагноз возможно, основываясь на клинических данных. Патогномоничным симптомом является положительная проба со сжатием стопы во фронтальной плоскости, которая характеризуется нарастанием боли и ее иррадиацией в пальцы, иннервируемые пораженным пальцевым нервом.
Для уточнения диагноза применяется рентгенография стопы, которая у большинства пациентов выявляет наличие продольно-поперечного плоскостопия. Однако рентгенография, как и КТ стопы не позволяет визуализировать невриному. При проведении МРТ невринома Мортона определяется как нечетко отграниченный участок повышенной интенсивности сигнала. Однако визуализация невриномы при помощи МРТ затруднена и может давать ложноотрицательные результаты. Оптимальным методом диагностики выступает УЗИ в области предполагаемой локализации невриномы. Инструментальные исследования также позволяют исключить наличие травматических повреждений, опухолей (хондромы, остеомы, липомы), гематом; отдифференцировать болезнь Мортона от артрита стопы и деформирующего остеоартроза.
Лечение невромы Мортона
Консервативную терапию начинают с замены обуви на более удобную, мягкую, свободную и не вызывающую перегрузки передних отделов стопы. Желательно применение ортопедических стелек, метатарзальных подушечек и разделителей для пальцев. Пациенту рекомендуется избегать длительного нахождения в положении стоя и продолжительной ходьбы. Для купирования болевого синдрома назначаются нестероидные противовоспалительные фармпрепараты (ибупрофен, нимесулид, диклофенак), производятся инъекции местных анестетиков в межпальцевые промежутки или лечебные блокады в область соответствующего плюснефалангового сустава. Активно применяется физиотерапия: магнитотерапия, иглоукалывание, лекарственный электрофорез, ударно-волновая терапия. При отсутствии или малой эффективности консервативных методов переходят к хирургическому лечению.
В отношении невромы Мортона возможно выполнение двух типов операций. Более щадящим является рассечение поперечной межплюсневой связки. Операция проводится амбулаторно, занимает не более 10 минут. Уже через пару часов после ее проведения пациент может ходить, опираясь на ногу и практически не чувствуя дискомфорта. Однако в некоторых случаях после такого вмешательства возможен рецидив болевого синдрома. Более радикальным является иссечение невромы Мортона, т. е. резекция пораженного нерва. Это операция требует больше времени, но также может проводиться в амбулаторных условиях. В послеоперационном периоде иммобилизация стопы не требуется. После выполнения операции у пациента некоторое время сохраняется онемение межпальцевого промежутка, никак не влияющее на опорную функцию стопы.
Профилактика невромы Мортона
Предупредить формирование невромы позволяет использование удобной обуви подходящего размера. Женщинам, которые предпочитают высокий каблук, рекомендуется по вечерам проводить расслабляющие ножные ванны и массаж стоп. Важное значение имеет предупреждение плоскостопия, в том числе ношение обуви с супинатором или небольшим каблуком. Людям с формировавшимся плоскостопием или деформациями пальцев (молоткообразные пальцы стопы, Hallux valgus) следует постоянно носить специальные стельки, ортопедические вкладыши в обувь и корригирующие прокладки.