мезентериальный панникулит код по мкб 10
Неспецифический брыжеечный лимфаденит (I88.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
В клинической классификации различают следующие виды мезаденита:
Выделяют следующие формы данного заболевания:
По клиническому течению выделяют:
Этиология и патогенез
Этиология. Причиной неспецифического воспаления мезентериальных лимфоузлов являются бактерии (стафилококк, стрептококк, энтерококк, кишечная палочка) и их токсины.
Патогенез. Бактерии и их токсины поступают в организм энтерогенным путем. Из пищевого канала в мезентериальные лимфоузлы они проникают через слизистую оболочку кишки при условии нарушения ее целостности такими патологическими состояниями, как дизентерия, энтероколиты, пищевая токсикоинфекция, гельминтозы. Известно, что в конечном отделе подвздошной кишки чаще, чем в других ее сегментах, отмечаются стазы, механические повреждения слизистой оболочки, медленный пассаж пищевых масс. Это ведет к возникновению катаральных состояний, способствующих проникновению инфекции в мезентериальные лимфоузлы. Нередко в подвздошную кишку происходит обратный заброс содержимого толстой кишки вследствие несовершенства илеоцекального клапана, что приводит к аутоинфекции и аутоинтоксикации. Этим объясняют более частое поражение лимфоузлов илеоцекальной группы и конечной части подвздошной кишки.
Патоморфология. Средние размеры неизменных лимфатических узлов колеблются от 0,4 до 1 см. При остром неспецифическом мезадените размеры лимфоузлов заметно увеличиваются. В них появляются характерные патоморфологические изменения: расширение синусов, сопровождаемое простым или гнойным катаром; десквамация эндотелия, инфильтрация его лейкоцитами; гиперплазия фолликулов и мякотных тяжей. При хроническом воспалительном процессе ткань лимфоузлов подвергается склеротическим и атрофическим изменениям.
Эпидемиология
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
При осмотре пациента обращает на себя внимание болезненность при пальпации живота в области пупка или чуть правее от него (зависит от анатомических особенностей). Но не редко мезаденит может проявляться болевым синдромом в правой подвздошной или паховой области в купе с симптомом раздражения брюшины, что часто дает повод ошибиться и выставить диагноз острого аппендицита. В таких случаях диагноз мезаденита устанавливается уже в ходе аппендэктомии (удалении аппендикса) на операционном столе. В таком случае удаляется червеобразный отросток и 1-2 брыжеечных лимфатических узла для проведения биопсии, а живот ушивается послойно без дренирования.
Острый деструктивный неспецифический мезаденит имеет свои особенности. При данной форме заболевания приступы боли бывают продолжительностью 5-7 ч и возникают чаще, чем при простом мезадените. У ряда больных боль носит постоянный характер. Более часто наблюдаются и диспепсические расстройства. Температура тела всегда повышена, нередко выше 38″С. Определяется симптом Блюмберга и напряжение мышц передней стенки живота. Диагноз затруднен. Заболевание выявляют во время операции. При остром гнойном мезадените в брюшной полости содержится около 100 мл серозно-гнойного или гнойного выпота. Брыжейка тонкой кишки в области илеоцекального угла отечна, лимфоузлы увеличены до 2-3 см в диаметре, инъецированы, рыхлые, покрыты фибринозным налетом. При остром гнойно-некротическом мезадените в брюшной полости содержится гнойный выпот, отек брыжейки еще более выражен, мезентериальные лимфоузлы достигают 3-4 см в диаметре, отмечается их расплавление, видны участки некроза. Фибринозный налет, покрывающий брыжейку, распространяется на петли тонкой и толстой кишок, брюшину.
Диагностика
Диагноз устанавливают при наличии характерных клинических признаков признаков.
Диагноз подтверждают с помощью лапароскопии. Большое диагностическое значение имеют ультразвуковое исследование органов брюшной полости и компьютерная томография. Однако чаще правильный диагноз устанавливают только в результате интраоперационной биопсии мезентериальных лимфатических узлов.
Подтверждается диагноз при лапароскопии или во время оперативного вмешательства.
Панникулит
Автор материала
Описание
Панникулит – воспалительное поражение жировых клеток с последующим фиброзным перерождением. В МКБ-10 включен в группу системных заболеваний соединительной ткани под кодом M 35.6. В подавляющем большинстве случаев страдает подкожно-жировая клетчатка верхних и нижних конечностей, иногда – груди, передней брюшной стенки, лица. Относительно редким вариантом заболевания является воспаление висцерального жира, расположенного во внутренних органах, сальнике и забрюшинном пространстве.
Панникулит бывает первичным (идиопатическим) или вторичным (возникающим вследствие других патологий). Среди больных преобладают женщины репродуктивного возраста. Несмотря на длительное изучение, патогенез этой болезни пока остается неясным.
Причины
Примерно у половины пациентов заболевание возникает без видимых причин (идиопатический или спонтанный вариант, панникулит Вебера-Крисчена). В остальных случаях с учетом провоцирующего фактора выделяют следующие формы панникулита:
Классификация
С учетом местных изменений выделяют 4 формы панникулита:
Симптомы
В подкожной жировой клетчатке голеней (в зоне икр), реже на бедрах, плечах либо предплечьях, еще реже на лице, животе и груди возникают узловые образования. Узлы расположены на разной глубине, в последующем либо рассасываются с образованием участков атрофии, либо сливаются и изъязвляются, а потом долго заживают. Исходом в первом случае становятся участки западения, во втором – грубые вдавленные рубцы. Особенности течения определяются формой патологии:
В период манифестации при остром течении отмечаются симптомы, напоминающие общую инфекцию (грипп или ОРВИ). Пациент жалуется на недомогание, разбитость, головные боли, миалгии, артралгии. Объективно выявляется умеренная или ярко выраженная гипертермия. Обнаруживается снижение функций печени и почек.
Для подострого панникулита также характерно ухудшение общего состояния, нередко – с признаками нарушения печеночных функций. В случае хронического течения субъективные ощущения в пределах нормы, функциональная недостаточность печени выявляется по данным лабораторных анализов.
Наряду с перечисленными клиническими вариантами, существует две атипичных разновидности панникулита. При синдроме Ротмана-Макаи общая интоксикация отсутствует, на коже образуются длительно не заживающие язвы, резистентные к проводимой терапии. Обычно страдают подростки. При болезни Деркума образования представляют собой медленно развивающиеся узловые или диффузные уплотнения. Чаще болеют люди с эндокринными патологиями и обменными нарушениями.
Висцеральная форма панникулита
При системном поражении в патологический процесс вовлекается не только подкожная, но и висцеральная жировая клетчатка. Образования под кожей иногда отсутствуют. Чаще страдают брыжейка, сальник, забрюшинное пространство. На фоне асептического воспалительного процесса возникают явления диспепсии, боли в животе, нарушения стула. Иногда наблюдается бессимптомное течение. Более опасная ситуация отмечается при поражении печени, почек и поджелудочной железы. Развиваются гепатит, нефрит, панкреатит.
Осложнения панникулита
Неблагоприятные последствия чаще выявляются при остром течении заболевания с системными проявлениями. Нарушение функций внутренних органов приводит к развитию почечной и печеночной недостаточности. Тяжелым осложнением является сепсис. На фоне изменений свертывающей системы крови возникают тромбозы и кровотечения.
Диагностика
Диагностические мероприятия проводит врач-дерматолог. При предварительном определении характера патологии обращают внимание на возникновение типичных образований в мягких тканях на фоне общеинфекционной симптоматики. В ходе физикального обследования обнаруживают болезненные узлы с нечеткими либо четкими границами (в зависимости от стадии заболевания), конгломераты, участки флуктуации, изъязвления. При хроническом течении выявляются ограниченные зоны западения мягких тканей на месте уже исчезнувших узлов.
Панникулит подтверждают по данным биопсии. Морфологическое исследование образца ткани подтверждает признаки гранулематозного воспаления, множественные гигантские многоядерные клетки, лимфогистиоцитарную инфильтрацию. Для исключения системного поражения с вовлечением внутренних органов, своевременного выявления осложнений, назначаются следующие процедуры:
В общем анализе крови определяются повышение СОЭ, лейкоцитоз с увеличением количества нейтрофилов, тромбоцитоз, нормохромная анемия. В общем анализе мочи обнаруживаются гематурия и протеинурия. По данным биохимического анализа крови подтверждается нарушение результатов функциональных печеночных проб.
При подозрении на висцеральный панникулит требуется осмотр хирурга. Консультации прочих специалистов (инфекциониста, онколога, фтизиатра) назначают по показаниям в зависимости от выявленной симптоматики и необходимости дифференцировки с другими заболеваниями.
Лечение
При одиночных узлах лечение чаще проводится в амбулаторных условиях, показанием к помещению в стационар является неэффективность терапии на протяжении 10 дней. Больных с подострым и хроническим течением госпитализируют при необходимости парентеральной гормональной терапии. Кроме того, наблюдению в условиях специализированного отделения подлежат пациенты с инфильтративным панникулитом, системными проявлениями (висцеральной симптоматикой, лихорадкой).
План лечебных мероприятий составляется с учетом особенностей причинного заболевания (при его наличии), формы и варианта течения панникулита, эффективности ранее задействованных методов. При узловой форме и наличии бактериальной инфекции применяют антибиотики, при вирусной нагрузке – противовирусные средства. Кроме того, медикаментозная терапия включает противовоспалительные препараты, антиоксиданты, ангиопротекторы. Одиночные узлы обкалывают глюкокортикостероидами. Назначают лазеротерапию, озокерит, магнитотерапию.
При инфильтративном и бляшечном панникулите на первый план выходят цитостатики и глюкокортикостероиды для системного применения. На протяжении всего курса лечения регулярно проводят печеночные пробы, тесты на количество тромбоцитов и креатинин для своевременного выявления побочных эффектов. Для улучшения работы печени используют гепатопротекторы. Хирургические вмешательства при всех вариантах болезни неэффективны, более того – могут способствовать прогрессированию патологического процесса и ухудшению состояния пациента.
Панникулит: причины, симптомы и лечение в Москве
Панникулит – это хроническое прогрессирующее заболевание, воспалительного характера, поражающее подкожно жировую клетчатку. В результате жировые клетки разрушаются и замещаются соединительной тканью с образованием узелков, бляшек или инфильтратов. Если патологический процесс затрагивает внутренние органы, то происходит поражение печение, поджелудочной железы, почек, жировой клетчатки сальника или забрюшинной области. Диагностика данной патологии основывается на клиническом течении заболевания и данных гистологического исследования, а лечение панникулита зависит от его формы.
Юсуповская больница – это многопрофильный центр, предоставляющий услуги в различных направлениях медицины, в том числе и лечение панникулита Бебера-Крисчена. Благодаря современной аппаратуре в центре проводят диагностику различных патологий соединительной ткани. Обладая огромным опытом, ведущие специалисты в области ревматологии смогут с легкостью поставить диагноз, даже в самых тяжелых случаях.
Панникулит: причины развития
В основе развития панникулита лежит нарушение метаболических процессов в организме человека, а именно перекисного окисления жиров. Несмотря на многолетние исследования, направленные на определение факторов, вызывающих панникулит, четкого представления об механизме его развития нет.
Панникулит: классификация
Панникулит Вебера-Крисчена (см. фото) классифицируется на первичный (идиопатическая форма) и вторичный.
К вторичному панникулиту относят следующие разновидности:
Первичный, или лобулярный панникулит, относится к редким заболеваниям из группы системных заболеваний соединительной ткани. Верификация лобулярный панникулит ставится на результатах только гистологии, так как еще не найден специфический маркер либо исследование подтверждающее наличие данной болезни. По форме образующихся при панникулите узлов различают:
Панникулит: симптомы
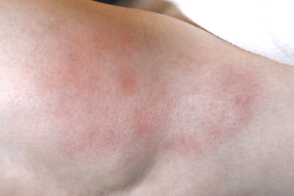
Клиническая картина при панникулит Бебера-Крисчена характеризуется появлением узловых образований, расположенных в подкожно-жировой клетчатке. Чаще всего эти узелки локализуются на ногах и руках, реже – в области живота и груди. После регрессии воспалительного процесса остаются очаги атрофии жировой клетчатки, которые выглядят как округлые участки западения кожи.
По своему течению панникулит может быть:
Идиопатический панникулит может сопровождаться нарушением общего состояния, а именно появлением симптоматики острых респираторных вирусных инфекций, головной болью, повышением температуры, артралгии, болей в мышцах, тошнотой и рвотой. Висцеральная форма панникулита характеризуется системным поражением жировых клеток АО всему организму с развитием панкреатита, гепатита, нефрита. Именно острая форма этого заболевания характеризуется выраженным изменением гомеостаза организма человека. Несмотря на проводимое лечение, состояние пациента прогрессивно ухудшается. В течение года заболевание заканчивается летальным исходом.
Панникулит: диагностика
В Юсуповской больнице диагностику панникулита проводят целый ряд специалистов: ревматолог, нефролог, дерматолог и гастроэнтеролог. После первичного осмотра пациенту назначают ряд дополнительных методов исследования:
С помощью УЗИ диагностики органов брюшной полости, почек и т.д. можно выявить узлы при висцеральном панникулите. Обязательно рекомендовано взятие бактериологического посева крови, для исключения септического характера заболевания.
Точный диагноз устанавливается при проведении биопсии узла с дальнейшей гистологией тканевого образца. Для диагностики волчаночного панникулита берется кровь на выявление антинуклеарного фактора, комплемента С3 и С4, антител к SS-A и др.
Панникулит: лечение в Москве
Подход в терапии панникулита, как первичного, так и вторичного, комплексный. Для лечения узлового панникулита назначают нестероидные противовоспалительные препараты и антиоксиданты (витамин Е, аскорбиновую кислоту). Иногда выполняют обкалывание единичных узловых образований глюкокортикоидными препаратами. Свою эффективность, также, доказало назначение физиопроцедур:
При бляшечной и инфильтративной форме, подостром течение панникулита применяют глюкокортикостероиды (гидрокортизон, преднизолон) и цитостатики (метотрексат, циклофосфан). Лечение вторичных форм панникулита обязательно должно включать терапию фонового заболевания, например, панкреатита, СКВ, васкулита, подагры.
Юсуповская больница обеспечить каждого пациента полным циклом медицинских услуг: качественной диагностикой, своевременным лечением, отзывчивым медицинским персоналом. Специалисты клиники стремятся к тому, чтобы создать максимально комфортные условия пребывания пациента в стационаре. Удобное расположение, вдали от городской суеты, наличие целевых программ по профилактике и реабилитации и наличие дневного стационара обеспечат как можно быстрое выздоровление пациенту. Для записи на прием звоните по телефону.
Мезентериальный панникулит код по мкб 10
В качестве пускового механизма в возникновении панникулитов рассматривают различные инфекции, травмы, лекарственную непереносимость. Например, стероидный вариант, наблюдаемый у детей через 1–2 нед после прекращения глюкокортикоидной терапии. Холодовой панникулит появляется после воздействия низких температур, а искусственный развивается от введения различных препаратов. Эозинофильный панникулит считают проявлением неспецифической реакции при ряде кожных и системных заболеваний (при укусах насекомых, инъекциях). Кристаллический панникулит обусловлен отложением микрокальцинатов при гиперкальциемии, гиперурикемии.Большое значение в патогенезе спонтанного панникулита отводят нарушениям процессов перекисного окисления липидов. Антигены разрушенных клеток стимулируют продукцию антител, приводя к нарушению иммунного гомеостаза.
М35.6. Рецидивирующий панникулит Вебера–Крисчена.
М54.0. Панникулит, поражающий шейный отдел и позвоночник.
М79.3. Панникулит неуточненный.
Клиническая картина спонтанного панникулита напоминает начало острого инфекционного заболевания или так называемую сывороточную болезнь. Инкубационный период отсутствует, заболевание начинается с недомогания, головной боли, иногда боли в мышцах, суставах и сопровождается лихорадкой различной выраженности (температура тела 37–40 °C). Заболевание протекает приступообразно с ремиссиями разной продолжительности.
При узловатой форме единичные и множественные узлы от нескольких миллиметров до нескольких сантиметров в диаметре располагаются изолированно друг от друга, не сливаются, имеют четкие границы. Окраска элементов варьирует от цвета нормальной кожи до ярко-розовой в зависимости от глубины расположения в подкожной клетчатке.
При бляшечной форме отдельные узлы, сливаясь в конгломераты различного размера, занимают иногда всю поверхность голени, бедра, плеча, что может приводить к отеку и выраженной болезненности вследствие сдавления сосудисто-нервных пучков. Поверхность таких бляшек-конгломератов бугристая, границы их расплывчаты, консистенция плотноэластическая, доходящая иногда до склеродермоподобной. Цвет конгломератов от розового до синюшно-багрового.
При инфильтративной форме панникулита на поверхности отдельных узлов или конгломератов появляется флюктуация, цвет очагов становится ярко-красным или багровым. Очаги принимают вид опухолевидных инфильтратов, но в отличие от последних при вскрытии отделяют желтоватую пенистую массу. Больным часто выставляют диагноз «абсцесс» или «флегмона», хотя при вскрытии очагов обычного гнойного содержимого не получают. Длительность заболевания колеблется от нескольких недель до нескольких десятков лет. Она не определяет характера течения болезни и не может служить дифференциально-диагностическим и прогностическим критерием.
Выделяют следующие формы болезни:
При хронической форме спонтанного панникулита независимо от остроты начала заболевания дальнейшее его течение имеет благоприятный для жизни характер. Общее состояние больных обычно не нарушено, а возможные рецидивы, наблюдаемые через различные промежутки времени, не отличаются по тяжести от предыдущих. При хроническом течении ремиссии продолжаются долго. Несмотря на отсутствие изменений во внутренних органах, у большинства больных при обследовании обнаруживают различные отклонения в биохимических показателях крови, отражающих функциональное состояние печени.
Для диагностики панникулитов ведущее значение отводится тщательному изучению анамнеза и обследованию пациента. При постановке диагноза панникулита необходимо учитывать локализацию высыпаний, связь с возможными инъекциями лекарственных препаратов, инфекцией или травмой. Большую помощь оказывают лабораторные исследования, например, культуральная диагностика (для исключения стрептококкового фарингита при узловатой эритеме), определение концентрации антинуклеарных антител (для исключения люпус-панникулита), α1-антитрипсина (для выявления панникулита, вызванного дефицитом ингибитора протеиназ). Решающее значение имеют биопсия кожи и иммуногистологическое исследование, которые показаны при пролиферативных заболеваниях. Рентгеновский микроанализ применяют при травматическом панникулите для определения инородных тел.
При лечении больных учитывают клиническую разновидность спонтанного панникулита, характер течения дерматоза и общее состояние.
При узловатой и бляшечной формах с хроническим течением назначают курсовой прием витаминов-антиоксидантов: аскорбиновой кислоты в дозе 1–2 г/сут, витамина Е 10–14 мг/сут, аевита по 1 капсуле 2 раза в день, а также поливитаминов (вектрум, витрум, пиковит).
При узловатой, бляшечной и инфильтративной формах спонтанного панникулита с подострым течением назначают антибиотики (преимущественно тетрациклинового ряда), глюкокортикоиды в суточной дозе 30–40 мг до получения терапевтического эффекта, обычно наступающего через 10–12 дней, с последующим постепенным снижением дозы.
При единичных узлах эффективно внутриочаговое введение глюкокортикоидов, например, бетаметазона (дипроспана), так как при их введении в подкожную клетчатку можно не опасаться развития атрофии, появляющейся при подкожных инъекциях. Первые 2–4 обкалывания рекомендуют делать ежедневно в противоположные зоны очага, разделив дозу ампулированного препарата пополам, затем интервалы между инъекциями постепенно увеличивают до 3–5–7 дней. Всего проводят 3–7 инъекций. Курсовую дозу глюкокортикоидов при этом методе лечения значительно уменьшают по сравнению с приемом внутрь. На узлы накладывают повязки с ихтаммолом (ихтиолом), нестероидными противовоспалительными мазями, например, с индометацином, 2–3 раза в сутки или под окклюзионную повязку 1 раз в сутки, возможно проведение фонофореза.
Наибольшие трудности вызывает лечение спонтанного панникулита с острым течением. В этих случаях дозу глюкокортикоидов увеличивают (преднизолон 90–120 мг/сут). В качестве дезинтоксикационных средств применяют гемодез, декстран, раствор Рингера и изотонический раствор натрия хлорида.
Если у больных спонтанным панникулитом выявляют поражение печени, протекающее по типу жировой инфильтрации, целесообразно с самого начала в комплексное лечение включать метионин, фолиевую кислоту, кальция пантотенат, тиоктовую кислоту.
Профилактика включает санацию очагов хронической инфекции, предупреждение травм, в том числе инъекционных, ушибов и простудных заболеваний. Больным с панникулитами следует избегать длительного пребывания на солнце, по возможности ограничить метеовлияния (ветер, холод). После выписки из стационара больные должны находиться под диспансерным наблюдением дерматолога и терапевта. Рекомендуют курсовой прием ангиопротекторов, например, танакан, антистакс, кальция добезилат, витаминов: аскорутин, аевит, компливит, а также соблюдение диеты с ограничением жиров и углеводов.
Лечение панникулита в Москве
Панникулиты – заболевания, при которых развивается воспаление в жировой ткани. В некоторых случаях патологический процесс распространяется на костно-мышечную систему, внутренние органы.
В Юсуповской больнице проводятся все виды диагностики, которые помогают установить точный диагноз и отличить панникулит от других заболеваний. Мы проводим необходимые лабораторные анализы, рентгенографию, УЗИ, КТ, МРТ, ЭКГ, эхокардиографию. Комплексное обследование помогает всесторонне оценить состояние больного, выявить все имеющиеся нарушения, правильно определить разновидность панникулита и назначить эффективную терапию.
Пациенты с панникулитом проходят лечение в нашем амбулаторно-поликлиническом отделении. Если симптомы сохраняются длительное время, показана госпитализация в стационар. В Юсуповской больнице пациенты находятся в комфортабельных палатах, постоянно окружены вниманием и заботой. Опытный врач-ревматолог назначает комплексное лечение, с учетом формы и тяжести течения заболевания.
Наши специалисты
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Панникулит
Для лечения пациентов, страдающих панникулитами, в Юсуповской больницы созданы необходимые условия:
Ревматологи коллегиально устанавливают диагноз, составляют схему ведения пациентов. Сложные случаи панникулитов обсуждаются на заседании Экспертного Совета с участием профессоров и врачей высшей категории.
Виды панникулитов
В соответствии с преимущественным преобладанием воспалительных изменений в соединительнотканных перегородках или жировых дольках ревматологи выделяют септальный и лобулярный панникулит. Оба типа заболевания могут протекать с признаками васкулита и без такового. Это что находит отражение в клинической картине заболевания.
Узловатая эритема – это септальный панникулит, который протекает преимущественно без васкулита. Заболевание обусловлено неспецифическим иммуновоспалительным процессом. Он развивается под влиянием разнообразных факторов:
Идиопатический панникулит Вебера–Крисчена является редким и малоизученным заболеванием. Оно характеризуется рецидивирующими некротическими изменениями подкожной жировой клетчатки и поражением внутренних органов.
Узловатая эритема
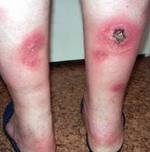
Различают первичную и вторичную узловатую эритему. Диагноз первичной узловатой эритемы устанавливают в том случае, когда не выявлено основное заболевание. Болезнь характеризуется острым воспалительным процессом. Заболевание начинается внезапно. Быстро развиваются ярко красные болезненные имеющие сливной характер узлы на голенях с отеком окружающих тканей. Температура тела повышается до 38-39°С. Пациентов беспокоит слабость, головная боль. Из-за развития артрита пациентов беспокоит боль в суставах.
Вторичная узловатая эритема возникает после перенесенной вирусной инфекции, стрептококкового тонзиллита, фарингита. Характеризуется подострым мигрирующим или хроническим течением. При подостром течении воспалительного процесса узлы исчезают без изъязвлений через 3-4 недели после дебюта заболевания.
В случае хронического течения воспалительного процесса симптомы заболевания не отличаются от клинических проявлений острого воспалительного процесса, но имеют менее выраженный асимметричный воспалительный компонент. Дополнительно могут появляться единичные мелкие узелки, в том числе и на противоположной голени. Узлы растут по периферии и разрешаются в центре. Заболевание может длиться несколько месяцев.
Упорное рецидивирующее течение вторичной узловатой эритемы отмечается у женщин среднего и пожилого возраста на фоне аллергических, сосудистых, опухолевых или воспалительных заболеваний. Обострение наступает осенью и весной. Узлы локализуются на переднее-боковых поверхностях голеней. Они величиной с грецкий орех, умеренно болезненны. Отмечается отёчность голеней и стоп. Рецидивы могут длиться месяцами. Одни узлы рассасываются, другие появляются.
Панникулит Вебера-Крисчена
Различают следующие формы панникулита Вебера-Крисчена:
Проявлениями бляшечного панникулита являются множественные узлы, которые достаточно быстро срастаются и образуют большие конгломераты. В тяжёлых случаях заболевания конгломерат распространяется на всю площадь подкожной клетчатки поражённой области – голени, бедра, плеча, бедра. В этом случае уплотнение сдавливает сосудистые и нервные пучков, что вызывает отёки и образование лимфостаза.
Инфильтративная форма заболевания характеризуется расплавлением образовавшихся конгломератов с образованием флюктуации. Место поражения выглядит внешне как абсцесс или флегмона, но при вскрытии узлов гной не выделяется. Отделяемое из узла представляет собой жидкость маслянистой консистенции жёлтого цвета. После вскрытия узла на его месте образуется долге не заживающее изъязвление.
Мезентериальный панникулит – довольно редкая патология. Она характеризуется хроническим неспецифическим воспалением сальника, жировой предбрюшинной и забрюшинной областей. Заболевание ревматологи расценивают как системный вариант идиопатического панникулита Вебера-Крисчена.
Диагностика панникулита
Ревматологи Юсуповской больницы проводят лабораторную диагностику панникулитов с помощью следующих лабораторных исследований:
В клиническом анализе крови выявляют нормохромную анемию, тромбоцитоз и нейтрофильный лейкоцитоз, увеличение скорости оседания эритроцитов. При биохимическом исследовании крови имеет место увеличение показателей С-реактивного белка, альфа-2- иммуноглобулинов, липазы, амилазы. В моче повышается концентрация протеинов, появляются эритроциты. При серологическом исследовании врачи констатируют повышение АСЛ «О», антител к иерсинии и вирусам простого герпеса.
Обзорную рентгенографию лёгких делают для выявления инфильтратов, гранулематозных изменений, полостей, увеличения лимфатических узлов средостения. Ультразвуковое исследование органов брюшной полости позволяет выявить органическое поражение органов желудочно-кишечного тракта, увеличение печени и селезёнки при мезентериальной форме заборе.
С помощью аппаратов экспертного класса выполняют следующие инструментальные исследования:
С помощью компьютерной или магнитно-резонансной томографии брюшной полости выявляют признаки увеличения лимфоаденапатиимезентериальных лимфоузлов и мезентериального панникулита. Биопсия узла выполняется при наличии лобулярного панникулита без признаков васкулита. Пациентов по показаниям консультирует фтизиатр, инфекционист, онколог, хирург.
Лечение панникулитов
Ревматологи Юсуповской больницы проводят комплексную терапию панникулитов. Тактику применения лекарственных препаратов врачи определяют в зависимости от формы болезни и характера её течения. Основным методом терапии узловой эритемы является устранение провоцирующего фактора. Врачи отменяют лекарственные средства, которые способны индуцировать заболевание, с учётом оценки соотношения риск-польза. Проводится инфекций и новообразований, которые могут лежать в основе развития узловой эритемы.
Лекарственная терапия обычно симптоматическая, поскольку в большинстве случаев патологический процесс разрешается спонтанно.
Основными медикаментозными средствами в лечении узловатой эритемы являются:
Медикаментозная терапия панникулита Вебера-Крисчена зависит от формы заболевания. При узловой форме пациентам назначают нестероидные противовоспалительные средства, глюкокортикоиды, аминохинолиновые препараты, проводят аппликационную терапию кремами с клобетазолом, гепарином, гидрокортизоном. При бляшечной форме применяют глюкокортикоиды в средних терапевтических дозах и цитостатические препараты.
Для тог чтобы пройти обследование и лечение панникулита, звоните в нашу клинику. Ревматологи Юсуповской больницы являются экспертами в лечении гетерогенных воспалительных заболеваний, характеризующихся поражением подкожной жировой клетчатки: узелковатой эритемы и панникулита Вебера-Крисчена.