микоз гладкой кожи код мкб
Микозы (B35-B49)
Включены: кандидиаз монилиаз
Исключен: неонатальный кандидоз (P37.5)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Микроспория
Общая информация
Краткое описание
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ МИКРОСПОРИЕЙ
Шифр по Международной классификации болезней МКБ-10
В35.0
ОПРЕДЕЛЕНИЕ
Микроспория – высококонтагиозная дерматофития, вызываемая грибами рода Microsporum.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
— микроспория, обусловленная антропофильными грибами Microsporum audouinii, M. ferrugineum;
— микроспория, обусловленная зоофильными грибами M. canis, M. distortum;
— микроспория, обусловленная геофильными грибами M. gypseum, M. nanum.
По глубине поражения выделяют:
— поверхностную микроспорию волосистой части головы;
— поверхностную микроспорию гладкой кожи (с поражением пушковых волос, без поражения пушковых волос);
— глубокую нагноительную микроспорию.
Этиология и патогенез
Для микроспории характерна сезонность. Пики выявляемости микроспории наблюдаются в мае-июне и в сентябре-ноябре. Возникновению заболевания могут способствовать различные эндогенные факторы: химизм пота, состояние эндокринной и иммунной систем. Кроме того, у детей имеется недостаточная плотность и компактность кератина клеток эпидермиса и волос, что также способствует внедрению и развитию грибов рода Microsporum.
Микроспория является заболеванием, обладающим наиболее высокой контагиозностью из всей группы дерматофитий. Болеют преимущественно дети, нередко новорожденные. Взрослые болеют реже, при этом часто заболевание регистрируется у молодых женщин. Редкость заболевания микроспорией у взрослых лиц связана с наличием в коже и ее придатках фунгистатических органических кислот (в частности, ундициленовой кислоты).
В последние годы наблюдается увеличение числа больных с хроническим течением микоза на фоне тяжелых системных поражений – красной волчанки, хронического гломерулонефрита, иммунодефицитных состояний, интоксикаций.
Клиническая картина
Cимптомы, течение
поражает волосы, гладкую кожу, очень редко – ногти; очаги заболевания могут располагаться как на открытых, так и на закрытых частях тела. Инкубационный период заболевания составляет 5–7 дней.
На гладкой коже очаги поражения имеют вид отечных, возвышающихся эритематозных пятен с четкими границами, округлыми или овальными очертаниями, покрытых сероватыми чешуйками. Постепенно пятна увеличиваются в диаметре, и по их периферии формируется возвышающийся валик, покрытый пузырьками и серозными корочками. У 80-85% больных в инфекционный процесс вовлекаются пушковые волосы. Могут поражаться брови, веки и ресницы. При микроспории гладкой кожи субъективные ощущения отсутствуют, иногда больных может беспокоить умеренный зуд.
При микроспории волосистой части головы очаги поражения располагаются чаще в затылочной, теменной и височной областях. В начальном периоде заболевания на месте внедрения патогенного гриба возникает очаг шелушения. В дальнейшем характерно образование одного или двух крупных очагов округлых или овальных очертаний с четкими границами размером от 3 до 5 см в диаметре и нескольких мелких очагов – отсевов, размером от 0,3-1,5 см. Волосы в очагах обломаны и выступают над уровнем кожи на 4-5 мм.
Наряду с типичной клинической симптоматикой зооантропонозной микроспории в последние годы нередко наблюдаются атипичные ее варианты. К ним относят инфильтративую, нагноительную (глубокую), экссудативную, розацеа-подобную, псориазиформную и себороидную (протекающую по типу асбестовидного лишая), трихофитоидную, экссудативную формы, а также «трансформированный» вариант микроспории (при видоизменении клинической картины в результате применения топических кортикостероидов).
При инфильтративной форме микроспории очаг поражения на волосистой части головы несколько возвышается над окружающей кожей, гиперемирован, волосы чаще обломаны на уровне 3-4 мм. Слабо выражен чехлик из спор гриба у корня обломанных волос.
За счет всасывания продуктов распада грибов и присоединяющейся вторичной инфекции наблюдается интоксикация организма больных, что проявляется недомоганием, головными болями, лихорадочным состоянием, увеличением и болезненностью регионарных лимфатических узлов.
Формированию инфильтративной и нагноительной форм микроспории способствуют нерациональная (обычно местная) терапия, серьезные сопутствующие заболевания, а также позднее обращение за медицинской помощью.
Экссудативная форма микроспории характеризуется выраженной гиперемией и отечностью, с располагающимися на этом фоне мелкими пузырьками. Вследствие постоянного пропитывания чешуек серозным экссудатом и склеивания их между собой образуются плотные корки, при удалении которых обнажается влажная эрозированная поверхность очага.
При трихофитоидной форме микроспории процесс поражения может охватить всю поверхность волосистой части головы. Очаги многочисленные мелкие, со слабым отрубевидным шелушением. Границы очагов нечеткие, островоспалительные явления отсутствуют. Эта форма микоза может приобретать хроническое вялое течение, продолжаясь от 4-6 месяцев до 2 лет. Волосыразряжены или имеются участки очагового облысения.
При себорейной форме микроспории волосистой части головы отмечается главным образом разряженность волос. Очаги разряжения обильно покрыты желтоватыми чешуйками, при удалении которых можно обнаружить незначительное количество обломанных волос. Воспалительные явления в очагах минимальны, границы поражения нечетки.
Диагностика
При назначении системных антимикотических препаратов необходимо проведение:
— общего клинического анализа крови (1 раз в 10 дней);
— общего клинического анализа мочи (1 раз в 10 дней);
— биохимического исследования сыворотки крови (до начала лечения и через 3-4 недели) (AЛT, AСT, билирубин общий).
Дифференциальный диагноз
Микроспорию дифференцируют с трихофитией, розовым лишаем Жибера, себореей, псориазом.
Поверхностная форма трихофитии волосистой части головы характеризуется мелкими шелушащимися очагами округлой или неправильной формы с очень слабо выраженными воспалительными явлениями и некоторым поредением волос. Характерно наличие в очагах поражения коротких обломанных на 1-3 мм над уровнем кожи волос серого цвета. Иногда волосы обламываются над уровнем кожи и имеют вид, так называемых, «черных точек». При дифференциальной диагностике с микроспорией обращают внимание на высоко обломанные волосы, имеющие муфтообразные чехлики, покрывающие обломки волос, асбестовидное шелушение. Решающее значение в диагностике имеет флюоресценция изумрудным цветом в лучах лампы Вуда пораженных волос, обнаружение элементов патогенного гриба и выделение возбудителя при культуральном исследовании.
Для розового лишая Жибера характерно более выраженное воспаление, розовый оттенок очагов, отсутствие резких границ, шелушение в виде «смятой папиросной бумаги», отсутствие характерного изумрудного свечения и выявления элементов патогенного гриба при микроскопическом исследовании.
Для псориаза более характерна четкость границ, сухость очагов поражения, серебристый характер чешуек, отсутствие муфтообразных наслоений чешуек на пораженных волосах.
Лечение
Общие замечания по терапии
При микроспории гладкой кожи (менее 3 очагов поражения) без поражения пушковых волос применяют наружные антимикотические средства.
Показанием к назначению системных антимикотических препаратов являются:
1. микроспория волосистой части головы;
2. многоочаговая микроспория гладкой кожи (3 и более очагов поражения);
3. микроспория с поражением пушковых волос.
Лечение этих форм основано на сочетании системных и местных антимикотических препаратов.
Волосы в очагах поражения сбривают 1 раз в 5-7 дней или эпилируют.
Схемы лечения
Рекомендованные схемы лечения
Гризеофульвин (В) перорально с чайной ложкой растительного масла 12,5 мг на кг массы тела в сутки в 3 приема (но не более 1 г в сутки) ежедневно до второго отрицательного микроскопического исследования на наличие грибов (3-4 недели), затем через день в течение 2 недель, далее 2 недели 1 раз в 3 дня [2, 3, 5, 8, 12,19, 20, 25-28, 30, 33, 37, 38, 49, 50].
Лечение считается законченным при трех отрицательных результатах исследования, проводимого с интервалами 5-7 дней.
Дополнительно проводится терапия местно действующими препаратами:
— циклопирокс, крем (В) 2 раза в сутки наружно в течение 4-6 недель [22]
или
— кетоконазол крем, мазь (В) 1–2 раза в сутки наружно в течение 4-6 недель [22]
или
— изоконазол, крем (D) наружно 1 раз в сутки в течение 4-6 недель [51]
или
— бифоназол крем (D) наружно 1 раз в сутки в течение 4-6 недель [51]
или
— 3% салициловая кислота и 10 % серная мазь (D) наружно вечером + 3% спиртовая настойка йода местно утром [39].
— серно (5%)-дегтярная(10%) мазь (D) наружно вечером [27]
При лечении инфильтративно-нагноительной формы изначально применяют антисептики и противовоспалительные лекарственные средства (в виде примочек и мазей (D)):
— ихтиол, мазь 10% 2–3 раза в сутки наружно в течение 2–3 дней
или
— калия перманганат, раствор 1:6000 2–3 раза наружно в сутки в течение 1–2 дней
или
— этакридин, раствор 1: 1000 2–3 раза в сутки наружно в течение 1–2 дней
или
— фурацилин, раствор 1:5000 2–3 раза в сутки наружно в течение 1–2 дней [39].
Затем лечение продолжают вышеуказанными противогрибковыми лекарственными средствами.
Альтернативные схемы лечения
— тербинафин (В) 250 мг перорально 1 раз в сутки после еды (взрослым и детям с массой тела > 40 кг) ежедневно в течение 3-4 месяцев [14, 17, 19, 20, 21, 24, 25, 30, 38, 40]
или
— итраконазол (С) 200 мг 1 раз в сутки перорально после еды ежедневно в течение 4–6 недель [15, 29, 38, 39].
Особые ситуации
Беременность и лактация
Применение системных антимикотических препаратов во время беременности и лактации противопоказано.
Лечение всех форм микроспории во время беременности проводится только местно-действующими препаратами.
Лечение детей
Рекомендованные схемы лечения
Гризеофульвин (В) перорально с чайной ложкой растительного масла 21-22 мг на кг массы тела в сутки в 3 приема ежедневно до первого отрицательного микроскопического исследования на наличие грибов (3-4 недели), затем через день в течение 2 недель, далее 2 недели 1 раз в 3 дня [2, 3, 5, 8, 12, 19, 20, 25-28, 30, 33, 37, 38, 49, 50].
Лечение считается законченным при трех отрицательных результатах исследования, проводимого с интервалами 5-7 дней.
Дополнительно проводится терапия местно-действующими препаратами:
— циклопирокс, крем (В) 2 раза в сутки наружно в течение 4-6 недель [22]
или
— кетоконазол крем, мазь (В) 1–2 раза в сутки наружно в течение 4-6 недель [22]
или
— изоконазол, крем (D) наружно 1 раз в сутки в течение 4-6 недель [51]
или
— бифоназол крем (D) наружно 1 раз в сутки в течение 4-6 недель [51]
или
— 3% салициловая кислота и 10 % серная мазь (D) наружно вечером + 3% спиртовая настойка йода местно утром [39]
— серно (5%)-дегтярная (10%) мазь (D) наружно вечером [27].
Госпитализация
— отсутствие эффекта от амбулаторного лечения;
— инфильтративно-нагноительная форма микроспории;
— множественные очаги с поражением пушковых волос;
— тяжелая сопутствующая патология;
— микроспория волосистой части головы;
— по эпидемиологическим показаниям: больные из организованных коллективов при отсутствии возможности изоляции их от здоровых лиц (например, при наличии микроспории у лиц, проживающих в интернатах, детских домах, общежитиях, дети из многодетных и асоциальных семей).
Профилактика
Профилактические мероприятия при микроспории включают санитарно-гигиенические, в т.ч. соблюдение мер личной гигиены, и дезинфекционные мероприятия (профилактическая и очаговая дезинфекция).
Очаговая (текущая и заключительная) дезинфекция проводится в местах выявления и лечения больного: на дому, в детских и медицинских организациях.
Профилактические санитарно-гигиенические и дезинфекционные мероприятия проводятся в парикмахерских, банях, саунах, санитарных пропускниках, бассейнах, спортивных комплексах, гостиницах, общежитиях, прачечных и т.д.
Противоэпидемические мероприятия
1. На больного микроспорией, выявленного впервые, в 3-хдневный срок подается извещение в отделение учета и регистрации инфекционных заболеваний ФБУЗ «Центр гигиены и эпидемиологии» и его филиалов, в территориальные кожно-венерологические диспансеры.
Каждое новое заболевание следует рассматривать как впервые диагностированное.
2. При регистрации заболевания в медицинских организациях, организованных коллективах и других учреждениях сведения о заболевшем вносятся в журнал учета инфекционных заболеваний.
3. Журнал ведется во всех медицинских организациях, медицинских кабинетах школ, детских дошкольных учреждений и других организованных коллективах. Служит для персонального учета больных инфекционными заболеваниями и регистрации обмена информацией между медицинскими организациями и организациями государственного санитарно-эпидемиологического надзора.
4. Проводится изоляция больного.
При выявлении заболевания в детских учреждениях больного микроспорией немедленно изолируют и до перевода в больницу или домой проводят текущую дезинфекцию.
До выздоровления больного микроспорией ребенка не допускают в дошкольное образовательное учреждение, школу; взрослого больного не допускают к работе в детские и коммунальные учреждения. Больному запрещается посещение бани, бассейна.
В целях максимальной изоляции больному выделяют отдельную комнату или ее часть, предметы индивидуального пользования (белье, полотенце, мочалку, расческу и др.).
В первые 3 дня после выявления больного в дошкольных образовательных учреждениях, школах, высших и средних специальных образовательных учреждениях и других организованных коллективах медицинским персоналом данных учреждений проводится осмотр контактных лиц. Осмотр контактных лиц в семье проводится врачом-дерматовенерологом.
Осмотр проводится до проведения заключительной дезинфекции.
Дальнейшее медицинское наблюдение с обязательным осмотром кожных покровов и волосистой части головы с использованием люминисцентной лампы проводится 1-2 раза в неделю в течение 21 дня с отметкой в документации (ведется лист наблюдения).
5. Текущую дезинфекцию в очагах организует медицинская организация, установившая заболевание. Текущую дезинфекцию до госпитализации, выздоровления проводит либо сам больной, либо ухаживающее за ним лицо.
Ответственность за выполнение текущей дезинфекции в организованных коллективах и медицинских организациях возлагается на его медицинский персонал. Текущая дезинфекция считается своевременно организованной, если население начинает выполнять ее не позднее, чем через 3 часа с момента выявления больного.
6. Заключительная дезинфекция проводится в очагах микроспории после выбытия больного из очага для госпитализации или после выздоровления больного, лечившегося дома независимо от сроков госпитализации или выздоровления.
В некоторых случаях заключительную дезинфекцию проводят дважды (например, в случае изоляции и лечения больного ребенка в изоляторе школы интерната: после изоляции – в помещениях, где находился больной и после выздоровления – в изоляторе). Если заболевает ребенок, посещающий детское дошкольное учреждение или школу, заключительную дезинфекцию проводят в детском дошкольном учреждении (или школе) и дома. В общеобразовательной школе заключительную дезинфекцию проводят по эпидемиологическим показаниям. Заключительную дезинфекцию в очагах проводит дезинфекционная станция. Камерной дезинфекции подлежат постельные принадлежности, верхняя одежда, обувь, головные уборы, ковры, мягкие игрушки, книги и др.
1. Заявка на заключительную дезинфекцию в домашних очагах и единичных случаях в организованных коллективах подается медицинским работником медицинской организации дерматовенерологического профиля.
2. При регистрации 3 и более случаев микроспории в организованных коллективах, а также по эпидемиологическим показаниям, организуется выход медицинского работника медицинской организации дерматовенерологического профиля и эпидемиолога учреждений государственного санитарно-эпидемиологического надзора. По указанию эпидемиолога назначается заключительная дезинфекция, определяется объем дезинфекции.
3. Медицинским работником, установившим заболевание, проводится работа по выявлению источника заражения (наличие контакта с больными животными). Животных (кошек, собак) направляют в ветеринарную лечебницу для обследования и лечения с последующим представлением справки по месту лечения и наблюдения за больным микроспорией. В случае подозрения на бездомное животное информация передается в соответствующие службы по отлову животных.
Информация
Источники и литература
Информация
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.
Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.
Дерматомикоз
Дерматомикоз — это инфекционное заболевание кожи и ее придатков, которое вызвано различными патогенными, условно-патогенными грибками. К типичным возбудителя относятся Trichophyton, Microsporum, Epidermophyton. По клинике дерматомикозы разделяются на микозы гладкой кожи, кожных складок, волосистой части головы, кистей и стоп. Также к этой категории принадлежат онихомикозы (грибковые инфекции ногтей). Для диагностики заболевания требуется микроскопия, бакпосев соскоба патологического очага. Лечение включает местные и системные антимикотики, кератолитики, антигистаминные средства, по показаниям назначается физиотерапия, оперативное вмешательство.
МКБ-10
Общие сведения
Распространенность дерматомикозов в популяции, по различным оценкам, составляет 20-30%, причем частота заболевания увеличивается с возрастом — среди людей старше 70 лет грибковые инфекции встречаются у каждого второго. Чаще всего поражение протекает по типу микоза стоп с присоединением онихомикоза. В последние годы наметилась тенденция к росту числа микозов не только среди взрослых, но и у детей. Учитывая сложность подбора лечения, позднюю обращаемость пациентов, эти болезни являются одними из наиболее актуальных в практической дерматологии.
Причины дерматомикозов
Патогенез
Дерматофиты передаются при тесном контакте с зараженным человеком, совместном использовании предметов быта, посещении общественных мест. Инфицированию способствуют мелкие раны, трещины, опрелости, через которые возбудитель быстро внедряется в толщу эпидермиса. Вероятность развития инфекционного процесса зависит от вирулентности и патогенности грибка, а также от активности специфических факторов иммунитета.
Представители дерматофитов имеют факторы агрессии — несколько видов протеаз, которые способны разрушать белковые молекулы в коже. Благодаря этому они повреждают кератиновые субстанции, беспрепятственно размножаются в первичном очаге инфицирования. В ответ на заражение возбудителем активизируются местные и общие иммунные реакции, что приводит к локальным воспалению, аллергизации, интоксикации организма.
Классификация
В дерматологии существует несколько подходов к систематизации дерматомикозов. Согласно отечественной классификации Шеклакова Н.Д. и Кашкина П.Н., нозологические формы выделяются по этиологическому принципу — эпидермофития, рубромикоз, трихофития и т.д. На сегодня чаще применяется клиническая классификация по МКБ-10, в которой обозначены следующие формы дерматомикозов:
Симптомы дерматомикозов
Микозы волосистой части головы
Проявляются ярко-красными инфильтрированными бляшками, которые сверху покрыты серыми чешуйками. Элементы в основном образуются вокруг волос в виде муфты. Изредка возможны глубокие воспалительные очаги, которые имеют большой размер, покрыты массивными серовато-желтыми корками. В очаге грибковой инфекции наблюдается обламывание волос на высоте 5-8 мм либо у самого корня. Человек жалуется на сильный зуд, быстрое загрязнение волос после мытья.
Микозы кожных складок
Основной представитель этой группы — паховая дерматофития. Заболевание поражает паховые складки, прилежащие участки кожного покрова: внутреннюю поверхность бедер, перианальную зону, промежность. Вследствие самозаражения возможно распространение процесса на область подмышечных впадин, локтевые сгибы, подколенные ямки, а в тяжелых случаях — на любой участок гладкой кожи. Частота паховой дерматофитии в структуре всех дерматомикозов составляет до 10%.
На начальной стадии патология представлена розовыми отечными пятнами, которые имеют округлую форму, четкие контуры и гладкую поверхность. Если лечение не проводится, очаги сливаются с образованием крупных полигональных пятен, краевая зона которых покрыта полиморфными элементами: пузырьками, эрозиями, корочками. Больше всего пациентов беспокоит мучительный зуд, который мешает сну и повседневной активности, вынуждает расчесывать пораженное место до крови.
Микозы стоп
Клиническая картина эпидермофитии дистальных отделов конечностей зависит от формы поражения. Как правило, патология начинается со стертой формы, при которой наблюдается незначительное шелушение в межпальцевых промежутках, не доставляющее больному никакого беспокойства. Иногда на фоне шелушений формируются поверхностные трещины кожи, которые не воспаляются, не кровоточат.
При сквамозно-гиперкератотической форме обильное шелушение сопровождается бляшками красновато-синюшного цвета, желтовато-серыми омозолелостями, которые возникают из-за избыточного ороговения кожи. При дисгидротической форме появляются множественные пузыри с толстой покрышкой, при вскрытии которых образуются яро-розовые мокнущие эрозии. Для микозов стоп типичны вторичные аллергические высыпания, получившие название дерматофитиды.
Онихомикозы
Грибковое инфицирование ногтей имеет различную симптоматику, которая зависит от формы, глубины поражения. Патология в основном проявляется серовато-желтыми полосами на ногтевой пластине, ее повышенной ломкостью, склонностью к деформации, поперечной исчерченности и трещинам. На запущенном этапе болезни без лечения наблюдается значительное разрушение ногтя, помимо косметического дефекта, возникает зуд, болезненные ощущения.
Для нормотрофической формы характерно снижение прозрачности ногтя, утолщение его краев из-за подногтевого гиперкератоза. При гипертрофическом варианте утолщение ногтевой пластины более выражено, в тяжелых случаях ноготь приобретает изогнутую клювовидную форму (онихогрифоз), грязно-серый оттенок. Для атрофического онихомикоза типично тотальное разрушение и отслойка ногтевых пластин, а крайней степенью такого процесса считается онихолизиз.
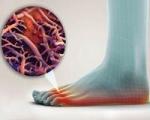
Микозы гладкой кожи
Для классического дерматомикоза характерно появление плоских шелушащихся пятен розового или красного цвета с приподнятой границей. По краям очагов могут быть воспалительные папулы или везикулы. Со временем центральная часть элементов становится коричневой из-за гиперпигментации, а края продолжают разрастаться, так что происходит слияние очагов в крупные полигональные пятная. Субъективно больные испытывают зуд, жжение, болезненность пораженной зоны.
Осложнения
При микозах стоп в 4 раза повышается вероятность образования подошвенных бородавок, чему способствует гиперкератоз, афлатоксиноподобные вещества грибков, усиленное размножение папилломавирусов на фоне микотической инфекции. При суперинфекциях и рецидивах дерматомикозов повышается риск развития или обострения себорейного дерматита, атопического дерматита, экземы, псориаза.
Дерматомикоз стоп, особенно при отсутствии лечения, может осложняться острой дерматофитией или руброфитией, которые являются признаком высокой сенсибилизации к грибам. Симптомы болезни стремительно прогрессируют, процесс захватывает поверхность стоп и голеней. На фоне ярко-гиперемированной кожи образуются множественные пузыри, эрозии, трещины. Характерно присоединение пахового лимфаденита и лимфангита, повышение температуры тела, общий интоксикационный синдром.
Если пациент с дерматомикозом пытается проводить лечение самостоятельно, существует риск трансформации заболевания в нераспознанную дерматофитию. В этом случае внешние проявления микоза изменяются на фоне неконтролируемого лечения кортикостероидными мазями. Для болезни характерно чередование фаз мнимого благополучия — временного купирования воспаления под действием кортикостероидов, и обострения, вызванного вторичной иммуносупрессией.
Диагностика
Обследование больного у врача-дерматолога начинается с тщательного осмотра кожных покровов, в том числе с применением люминесцентной лампы Вуда, дерматоскопа. Для выяснения возможной причины болезни, ее предрасполагающих факторов необходим тщательный сбор анамнеза. Диагностика предполагает проведение расширенного обследования, для чего рекомендуются следующие методы:
Лечение дерматомикозов
Консервативная терапия
Лечение грибкового поражения требует удаления патогенного грибка из очага воспаления. С этой целью применяются различные варианты антимикотиков, среди которых выделяют до 20 лекарственных форм, более 100 различных наименований действующих веществ. При выборе эффективного этиотропного лечения принимается во внимание тип дерматомикоза, глубина поражения, наличие осложнений, общее состояние больного. Этиотропная терапия включает следующие виды препаратов:
Патогенетическое лечение дерматомикозов включает десенсибилизирующую терапию, которая проводится инфузионными растворами кальция глюконата, натрия тиосульфата. Для уменьшения зуда, отечности, мокнутия назначаются антигистаминные препараты. При нарушениях кровообращения на фоне сопутствующих заболеваний рекомендованы препараты, улучшающие микроциркуляцию, которые способствуют доставке антимикотиков в очаг грибкового поражения.
Поскольку грибковая инфекция зачастую отражает общее снижение резистентности организма, в комплексной терапии назначаются витаминно-минеральные комплексы, адаптогены, фитопрепараты. Если у пациента диагностированы патологии ЖКТ, иммунной системы или других органов, лечение подбирается при участии профильного специалиста. По показаниям используются синтетические и природные иммуномодуляторы.
Из аппаратных процедур при грибковой инфекции кистей или стоп популярен медицинский маникюр (педикюр). Процедура включает антисептическую обработку ногтей и кожи, нанесение кератолитиков, удаление участков гиперкератоза специальными фрезами. Это способствует лучшему проникновению местных антимикотиков к очагу инфекции, а также дает хороший эстетический результат. Из физиопроцедур эффективны УФО, диатермия, амплипульс-терапия.
Хирургическое лечение
Малоинвазивные хирургическое методы в основном применяются при онихомикозах. Тотальное поражение ногтевой пластины требует ее удаления с помощью лазера, радиочастотного скальпеля или классической оперативной методики. Помощь хирургов также требуется при осложнениях дерматомикоза бактериальным процессом (абсцессах, флегмонах) — в таком случае проводится вскрытие и дренирование очага.
Прогноз и профилактика
Прогноз при дерматомикозах определяется видом возбудителя, глубиной поражения, своевременностью начала терапии. Комплексное лечение системными и местными средствами дает хороший эффект у большинства пациентов, позволяет достичь полной элиминации возбудителя, регресса клинической симптоматики. Менее оптимистичный прогноз для больных с иммуносупрессией, хронической соматической патологией.
Основу профилактики микотической инфекции составляет соблюдение личной гигиены, коррекция повышенной потливости, опрелостей, чрезмерной сухости кожи. Недопустимо надевание чужой обуви, использование чужих расчесок, хождение босиком в общественных бассейнах и на пляжах. При появлении трещин или других кожных поражений не стоит заниматься самолечением, необходимо как можно раньше обращаться к врачу.