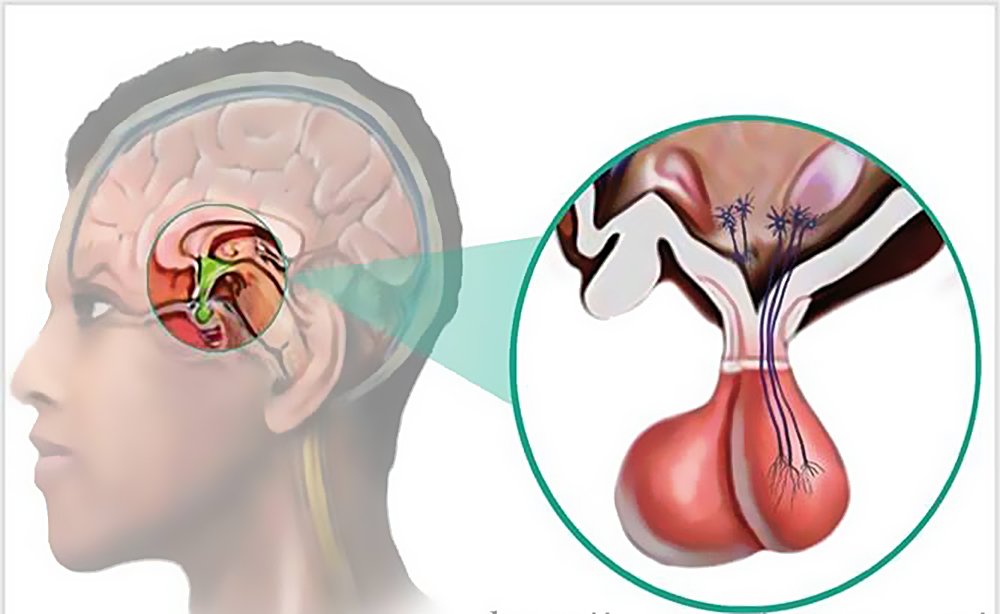
микроаденома гипофиза мкб 10 у взрослых код
Микроаденома гипофиза
МКБ-10: D35 — Доброкачественное новообразование других и неуточненных эндокринных желез.
При микроаденоме гипофиза поражается железистая ткань аденогипофиза (передняя часть железы). Встречается у 10% больных с диагностированным доброкачественным новообразованием головного мозга. Размеры микроаденомы – до 1 сантиметра. Разрастаясь, опухоль гипофиза проникает в близлежащие структуры мозга и сдавливает их, что обуславливает разноплановость симптоматики.
Причины и классификация
Что служит причиной заболевания точно неизвестно. Связывают развитие микроаденомы с нарушением выработки гормонов гипоталамуса. Рилизинг-факторы этого органа регулируют деятельность гипофиза. Еще одна версия – генные мутации, приводящие к перерождению здоровых клеток.
Провоцировать возникновение опухоли гипофиза могут такие факторы:
Различают гормонально-активные виды неоплазии гипофиза и неактивные.
| Активный неопластический процесс | Характеристика |
| Пролактинома | Самая часто встречающаяся форма. Характерна повышенная секреция пролактина, усиливающая лактацию |
| Соматотропинома | Избыток соматотропина, стимулирующего рост |
| Хромофобная микроаденома | Соматостатин останавливает рост |
| Тиреотропинома гипофиза | Вызывает гипотиреоз за счет избыточной продукции тиреотропина |
| Кортикотропинома | Приводит к дисфункции надпочечников |
| Гонадотропинома | Наиболее редкая опухоль гипофиза, приводящая к нарушению работы репродуктивной системы |
Неактивные неопластические процессы гипофиза сопровождаются гипофизарной недостаточностью (гипопитуитаризм).
Симптомы
Проявления неоплазии гипофиза зависят от ее вида, функциональной активности, пола пациента, размеров микроаденомы.
Наиболее распространенные признаки для:
| Женщин | Мужчин | Обоих полов |
| Удлинение цикла | Эректильная дисфункция | Снижение либидо |
| Отсутствие месячных (аменорея) | Гинекомастия | Выделения из грудных желез (чаще у женщин) |
| Укорочение менструации (до 3-х дней) | Нарушение функционирования предстательной железы | Недоразвитость органов репродукции |
| Метроррагия | Оволосение на лобке по женскому типу | Бесплодие – частый симптом при болезнях гипофиза |
| Чередование обильных и скудных выделений | На лице плохо растут волосы, они редкие и мягкие | Ухудшение интеллектуальных способностей, снижение когнитивных навыков |
| Признаки остеопороза | Широкие бедра, относительно узкие плечи | Нервная возбудимость |
| Оволосение по мужскому типу | Бессонница | |
| Проблемы с кожей | Лишний вес | |
| Недостаточность сердца, гипертония | ||
| Прогрессирующая слабость | ||
| Сахарный диабет |
Диагностика
Для постановки диагноза врач изучает анамнез, осматривает пациента, выясняет жалобы, которые обычно связаны с гормональными расстройствами.
Для выявления микроаденомы гипофиза назначается:
Неактивную микроаденому обнаруживают чаще всего случайно при профосмотре или диагностике другой патологии, поскольку она в большинстве случаев протекает бессимптомно. Пациента консультирует эндокринолог, невролог, нейрохирург, маммолог.
Лечение
Лечат микроопухоль гипофиза терапевтическим или хирургическим способом. Из медикаментов назначаются средства, блокирующие активность гормонов гипофиза. Это останавливает дальнейший рост микроаденомы. При неактивной форме патологии показано динамическое наблюдение за больным.
Хирургию применяют в таких случаях:
Нельзя делать операцию при острых воспалениях, дыхательной, сердечно-сосудистой, почечной декомпенсированной недостаточности.
У 10% больных развиваются осложнения:
Эти состояния являются показаниями для срочного хирургического вмешательства. Кистозное перерождение проявляется головными болями с нарастающей динамикой, ухудшением зрения, повышением давления, психическими расстройствами. При кровоизлиянии головная боль резкая, выраженная, быстро возникают зрительные нарушения. При пролактиноме такое последствие может вызвать спонтанное «исчезновение» неоплазии гипофиза.
Профилактика
Профилактические меры для недопущения развития микроаденомы должны приниматься при планировании беременности. Будущим родителям нужно исключить вредные привычки, рационально питаться, быть физически активными, избегать стрессовых ситуаций. После родов нужно беречь ребенка от ЧМТ, нейроинфекций и любых инфекций, укреплять иммунитет. Вторичная профилактика сводится к недопущению рецидивов и осложнений, регулярном обследовании. Работа гипофиза отражается на функционировании всего организма, особенно репродуктивной сферы. Поэтому нужно строго выполнять врачебные рекомендации, посещать профосмотры.
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.
Доброкачественное новообразование гипофиза
Рубрика МКБ-10: D35.2
Содержание
Определение и общие сведения ( в т.ч. эпидемиология) [ править ]
а. На долю опухолей аденогипофиза приходится примерно 10% всех внутричерепных новообразований. Наиболее часто (в 80% случаев) встречаются доброкачественные опухоли — аденомы. Первая классификация аденом была основана на данных гистологических исследований (окрашивании гематоксилином и эозином). Сейчас от этой классификации отказались, поскольку она не дает никакой информации о том, какие гормоны синтезируют и секретируют опухолевые клетки. Разрабатывается новая номенклатура опухолей гипофиза, базирующаяся на данных иммуноцитохимии, электронной микроскопии, молекулярно-генетических исследований и исследований in vitro. Тем не менее некоторые гормонально-неактивные аденомы продолжают называть хромофобными.
б. Пролактиномы — самые частые новообразования гипофиза. Несколько реже встречаются гормонально-неактивные аденомы (см. табл. 6.4).
в. Хромофобные аденомы нередко секретируют пролактин, СТГ, ТТГ или ЛГ и ФСГ. Многие опухоли, развивающиеся бессимптомно (без признаков гиперсекреции какого-либо аденогипофизарного гормона), на самом деле содержат или секретируют небольшие количества гонадотропных гормонов или их альфа- и бета-субъединиц.
Этиология и патогенез [ править ]
Клинические проявления [ править ]
Как гормонально-активные, так и гормонально-неактивные опухоли, в зависимости от своей локализации, могут проявляться симптомами, характерными для объемного образования головного мозга: головными болями, нарушениями зрения (обычно битемпоральной гемианопсией вследствие сдавления зрительного перекреста), параличом глазодвигательных мышц, гидроцефалией, судорогами и истечением СМЖ из носа. Эти симптомы встречаются при крупных интраселлярных опухолях (макроаденомы, диаметр > 1 см) и экстраселлярных опухолях чаще, чем при мелких интраселлярных опухолях (микроаденомы, диаметр Доброкачественное новообразование гипофиза: Диагностика [ править ]
1. КТ и МРТ — методы выбора для выявления и определения размеров аденом. Оба метода с равной эффективностью используются в диагностике микроаденом. МРТ предпочтительна для выяснения взаимоотношений опухоли со зрительным перекрестом и соседними структурами мозга и черепа. Внимание: даже если томограмма нормальная, нельзя исключить микроаденому.
2. Инвазивные методы — пневмоэнцефалографию и ангиографию сонных артерий — в последнее время используют редко.
Дифференциальный диагноз [ править ]
Доброкачественное новообразование гипофиза: Лечение [ править ]
1. Цель лечения — нормализовать уровень аденогипофизарных гормонов (если опухоль гормонально-активная) и устранить внутричерепное объемное образование. Большинству больных преклонного возраста и больных в терминальной стадии заболевания показано только наблюдение и заместительная терапия гормонами желез-мишеней (если опухоль вызвала гипопитуитаризм или несахарный диабет). Показания и противопоказания к применению разных методов лечения перечислены в табл. 6.5.
2. Хирургическое вмешательство показано при тяжелых осложнениях (например, при нарушениях полей зрения) или при необходимости немедленно устранить гиперсекрецию гормонов. Больного предупреждают, что при операции могут быть повреждены соседние структуры мозга и что иногда после операции развивается гипопитуитаризм.
3. Лучевая терапия. В Центральной больнице штата Массачусетс в Бостоне применяют облучение фотонами высоких энергий (источник — 60 Co или линейный ускоритель) и тяжелыми частицами — протонами, а в Университете Беркли (Калифорния) — облучение альфа-частицами. Эффект облучения наступает медленнее, чем эффект хирургического вмешательства. Первые признаки улучшения появляются через 6—24 мес; на протяжении последующих 2—5 лет состояние больных прогрессивно улучшается. Через 10—20 лет у 50% облученных развивается гипопитуитаризм.
5. Предоперационное обследование. Перед операцией на гипоталамусе или гипофизе не рекомендуется проводить стимуляционные пробы, утомляющие больного. Необходимо определить свободный T4 или расчетный свободный T4 (поскольку тяжелый нелеченный гипотиреоз повышает риск осложнений общей анестезии) и уровни ИФР-I и пролактина (для выявления скрытой гиперсекреции СТГ и пролактина). Резерв АКТГ в предоперационном периоде обычно не оценивают и ограничиваются назначением дополнительных количеств глюкокортикоидов, особенно на время диагностических процедур, сопровождающихся стрессом.
6. Послеоперационное обследование. После хирургического вмешательства, лучевой терапии или курса медикаментозного лечения оценивают необходимость заместительной гормональной терапии. Для этого определяют содержание тестостерона (у мужчин) и свободного T4 и исследуют состояние гипоталамо-гипофизарно-надпочечниковой системы с помощью гипогликемической пробы с инсулином или проб с метирапоном. Регулярные менструации у женщин детородного возраста обычно свидетельствуют о нормальной секреции эстрогенов; детальное обследование показано только женщинам, страдающим бесплодием. Детям проводят стимуляционные пробы для оценки секреции СТГ (см. табл. 9.1 и табл. 9.2). У всех больных обязательно определяют базальный уровень пролактина (для выявления рецидива пролактиномы).
Профилактика [ править ]
Диспансерное наблюдение. На протяжении первого года больных наблюдают каждые 3—4 мес, впоследствии — каждые 6—12 мес. Каждый раз обращают особое внимание на жалобы и на симптомы дефицита или избытка гормонов. Тестостерон (у мужчин) и свободный T4 определяют каждые 1—2 года; резерв АКТГ — каждые 2—3 года. Через 6 мес после начала лечения повторно проводят КТ или МРТ (для выявления морфологических изменений); впоследствии повторяют исследование каждые 1—3 года.
Прочее [ править ]
Пролактинсекретирующие аденомы (пролактиномы) — это самые распространенные гормонально-активные опухоли гипофиза. У женщин гиперпролактинемия обычно приводит к аменорее, возможна также галакторея. Иногда сохраняются нерегулярные менструации, однако менструальный цикл либо ановуляторный, либо с укороченной лютеиновой фазой. У мужчин снижаются половое влечение и потенция или появляются признаки внутричерепного объемного образования. Галакторея нехарактерна (поскольку клетки ацинусов молочных желез у мужчин не реагируют на пролактин). Главная причина гипогонадизма у больных обоего пола: торможение секреции гонадолиберина избытком пролактина и, как следствие, снижение секреции ЛГ и ФСГ. У некоторых женщин отмечается гирсутизм и повышение уровня андрогенов, однако стимулирующее действие пролактина на продукцию надпочечниковых андрогенов пока не доказано.
1. Этиология. Гиперпролактинемия может быть обусловлена не только опухолью гипофиза, но и множеством других причин (см. табл. 6.6). Для исключения гипотиреоза, беременности и почечной недостаточности достаточно осмотра и простейших лабораторных исследований. Особое внимание обращают на лекарственный анамнез. Считается, что применение пероральных контрацептивов не увеличивает риск образования и роста пролактином.
2. КТ и МРТ проводят для дифференциальной диагностики гиперпролактинемии, обусловленной опухолями гипофиза или гипоталамуса, и гиперпролактинемии, обусловленной функциональными нарушениями гипоталамо-гипофизарной системы. С помощью КТ и МРТ можно выявить интраселлярное или экстраселлярное объемное образование.
3. Лабораторная диагностика. Рекомендуется трижды измерить уровень пролактина в сыворотке в разные дни, чтобы исключить случайные или связанные со стрессом колебания уровня гормона. Концентрация пролактина > 200 нг/мл почти всегда свидетельствует о наличии пролактиномы (в норме у мужчин уровень пролактина 4. Стимуляционные пробы. Поскольку проба с подавлением секреции пролактина, которая позволила бы отличать опухолевую гиперпролактинемию от неопухолевой, до сих пор не разработана, применяют разные стимуляционные пробы. Наиболее надежна проба с тиролиберином (см. табл. 6.2). У здоровых людей в/в введение протирелина вызывает быстрое (через 15—30 мин) усиление секреции пролактина; максимальный уровень гормона не менее чем в два раза превышает базальный уровень. У больных с опухолями секреция пролактина либо вообще не усиливается, либо усиливается незначительно: концентрация гормона крайне редко увеличивается более чем в два раза. У больных с неопухолевой гиперпролактинемией реакция на тиролиберин близка к нормальной: уровень пролактина возрастает (обычно, но не всегда) не менее чем в два раза.
1. Медикаментозное лечение стимуляторами дофаминовых рецепторов — метод выбора для большинства больных с пролактиномами. Производные спорыньи (бромокриптин, лизурид и перголид) надежно подавляют секрецию пролактина, устраняют галакторею и восстанавливают функцию половых желез у большинства больных с гиперпролактинемией любой этиологии. Кроме того, бромокриптин и сходные с ним препараты вызывают регрессию пролактином у 60—80% больных (хотя обычно опухоли не исчезают полностью).Таким образом, медикаментозное лечение либо позволяет избежать хирургического вмешательства, либо делает операцию менее сложной (за счет регрессии крупных опухолей).
2. Радикальные методы. В последнее время не принято начинать лечение с хирургического вмешательства или лучевой терапии. Эффект облучения развивается постепенно и проявляется полностью только через несколько лет, поэтому лучевую терапию не назначают молодым женщинам, желающим забеременеть (именно такие женщины преобладают среди больных с пролактиномами). При микропролактиномах чаще всего производят селективную транссфеноидальную аденомэктомию, однако у 20—50% больных на протяжении 5 лет после операции опухоль рецидивирует и возобновляется гиперпролактинемия. При макропролактиномах даже кратковременное первоначальное улучшение после операции наступает всего у 10—30% больных.
3. Бромокриптин и беременность. На сегодняшний день нет данных о том, что применение бромокриптина до или во время беременности увеличивает частоту самопроизвольных абортов, мертворождений и аномалий развития плода. Если беременность установлена, бромокриптин обычно отменяют, поэтому возможно возобновление роста пролактиномы. Несмотря на то что избыток эстрогенов во время беременности вызывает гиперплазию лактотропных клеток аденогипофиза, клинически значимое усиление роста микропролактином наблюдается редко (у 3—5% больных). У беременных с макропролактиномами риск осложнений несколько выше. Если во время беременности происходит значительный рост опухоли, сопровождающийся головными болями и нарушениями зрения, прибегают к досрочному родоразрешению или возобновляют прием бромокриптина.
Таким образом, женщины с микроаденомами при желании могут забеременеть, однако они должны знать, что существует риск (хоть и небольшой) ускорения роста опухоли во время беременности. Профилактическое облучение гипофиза перед зачатием при микроаденомах не рекомендуется; при крупных опухолях оно может оказаться бесполезным. Лучевая терапия не влияет на эффективность лечения бромокриптином.
4. Лечение бромокриптином обычно начинают с низких доз: 1,25—2,5 мг/сут внутрь, перед сном, во время еды (чтобы предотвратить тошноту и ортостатическую гипотонию). Дозу увеличивают на 1,25 или 2,5 мг каждые 3—4 сут до достижения желаемой суточной дозы (обычно 5—10 мг, в 2—3 приема во время еды). Некоторым больным требуются еще большие дозы. Каждые 2—3 года прием бромокриптина прерывают и оценивают необходимость продолжения терапии. У небольшого числа больных гиперпролактинемия исчезает через несколько лет после начала лечения.
У женщин, не желающих иметь детей, и у мужчин методом выбора может оказаться лучевая терапия или хирургическое вмешательство (см. табл. 6.5). Снижение полового влечения и импотенция у мужчин, обусловленные гиперпролактинемией, не всегда поддаются лечению тестостероном. Для нормализации уровня пролактина могут потребоваться лекарственные средства или другие методы. Диспансерное наблюдение ведут так же, как при акромегалии (см. гл. 6, п. IV.Г.3).
ТТГ-секретирующие аденомы гипофиза встречаются редко; на их долю приходится менее 1% всех опухолей гипофиза. В типичных случаях развивается тиреотоксикоз на фоне нормального или повышенного уровня ТТГ. Стимуляционная проба с тиролиберином неинформативна: уровень ТТГ обычно почти не изменяется после введения протирелина. Содержание альфа-субъединиц ТТГ, ЛГ и ФСГ в сыворотке повышено и тоже практически не изменяется в ответ на тиролиберин. Примерно треть ТТГ-секретирующих опухолей продуцирует и другие гормоны, чаще всего СТГ или пролактин. Предпочтительное лечение — резекция опухоли или лучевая терапия. Иногда эффективен октреотид и в очень редких случаях — бромокриптин.
Опухоли, секретирующие гонадотропные гормоны
Установлено, что около 25% гормонально-неактивных опухолей гипофиза (без признаков гиперсекреции аденогипофизарных гормонов) на самом деле синтезируют и секретируют ЛГ, ФСГ или их альфа- или бета-субъединицы. Такие опухоли к моменту выявления обычно представляют собой крупные макроаденомы. Они проявляются головными болями, нарушениями зрения и иногда — гипопитуитаризмом. У некоторых мужчин с ФСГ-секретирующими опухолями увеличиваются яички. Концентрации ЛГ и ФСГ в сыворотке, как правило, в пределах нормы, но могут быть и повышены. Уровень ЛГ у больных с ЛГ-секретирующими опухолями может возрастать при пробе с тиролиберином, чего не бывает у здоровых людей. Основной метод лечения — хирургический, часто требуется дополнительная лучевая терапия. Описаны единичные случаи, когда гиперсекрецию ЛГ и ФСГ удалось подавить с помощью антагонистов гонадолиберина. Это новый класс лекарственных средств, блокирующих рецепторы гонадолиберина на гонадотропных клетках. В настоящее время ведутся клинические испытания этих препаратов.
У больных с первичной недостаточностью периферических эндокринных желез (щитовидной железы, половых желез) без лечения развивается гиперсекреция соответствующих аденогипофизарных гормонов (ТТГ, ЛГ, ФСГ). Постоянная гиперсекреция этих гормонов в некоторых случаях сопровождается гиперплазией гипофиза и увеличением размеров турецкого седла при КТ и МРТ. Поэтому при подозрении на опухоль гипофиза до назначения специальных диагностических и лечебных процедур следует исключить гиперплазию гипофиза. Заместительная терапия гормонами периферических эндокринных желез (левотироксином или половыми гормонами) быстро снижает уровень аденогипофизарных гормонов; через несколько лет нормализуются и размеры турецкого седла.
Синдром пустого турецкого седла
Патогенез. Если гипофиз не заполняет турецкое седло, в оставшееся пространство проникает выступ оболочек мозга, наполненный СМЖ, и оно становится как бы продолжением субарахноидального пространства. Такое нарушение называют пустым турецким седлом. Размеры самого турецкого седла при этом синдроме часто бывают увеличены. Известно два пути возникновения синдрома:
1. В большей части случаев развивается первичный синдром пустого турецкого седла. Этот вариант синдрома обусловлен врожденным дефектом диафрагмы седла (наблюдается у 10—40% здоровых людей), открывающим доступ СМЖ в турецкое седло. Физиологические перепады давления СМЖ деформируют гипофиз и постепенно приводят к расширению турецкого седла. Внутричерепная гипертензия увеличивает риск расширения турецкого седла. Первичный синдром пустого турецкого седла наиболее часто выявляют у женщин среднего возраста, страдающих ожирением, поскольку у них давление СМЖ повышено.
2. Вторичный синдром пустого турецкого седла развивается вследствие сокращения размеров или разрушения гиперплазированного гипофиза (опухоли гипофиза) после операции или облучения, лечения бромокриптином или после кровоизлияния в опухоль гипофиза. Во всех этих случаях развитию синдрома предшествует увеличение турецкого седла, обусловленное ростом опухоли гипофиза. При вторичном синдроме пустого турецкого седла оставшаяся часть гипофиза либо функционирует нормально, либо сохраняются остаточные нарушения, связанные с исходным опухолевым процессом или его лечением.
При первичном синдроме пустого турецкого седла функция гипофиза, как правило, не нарушена. Наблюдаемое иногда снижение секреции ЛГ, ФСГ или СТГ обусловлено ожирением, а не дисфункцией гипофиза. Изредка у больных с этим вариантом синдрома наблюдается гипопитуитаризм. Причиной гипопитуитаризма считают сдавление ножки гипофиза, нарушающее транспорт либеринов из гипоталамуса в гипофиз.
Диагностика. Пустое турецкое седло нередко обнаруживают случайно при КТ или МРТ, иногда — при обзорной рентгенографии черепа, проводимой для диагностики синуситов или черепно-мозговой травмы. С помощью КТ легко выявить СМЖ в полости седла; гипофиз обычно сдвинут к задней или нижней стенке седла. Эндокринологическое обследование при подозрении на первичный синдром пустого турецкого седла следует максимально ограничить. В отсутствие жалоб и симптомов, указывающих на эндокринное заболевание, достаточно определить уровни пролактина, тестостерона (у мужчин) и свободного T4. При выраженной симптоматике или наличии заболевания гипофиза в анамнезе проводят более детальное обследование.
Лечение. При первичном синдроме пустого турецкого седла лечение обычно не требуется; больного нужно убедить в безопасности заболевания. Изредка возникает необходимость в заместительной гормональной терапии. Напротив, при вторичном синдроме заместительная гормональная терапия необходима почти всегда. Крайне редко встречается провисание зрительного перекреста в отверстие диафрагмы турецкого седла со сдавлением зрительных нервов и возникновением нарушений полей зрения. Очень редко наблюдается истечение из носа СМЖ, которая просачивается через истонченное дно турецкого седла. Только эти два осложнения служат показаниями к хирургическому вмешательству при первичном синдроме пустого турецкого седла. При вторичном синдроме может потребоваться лечение опухоли гипофиза.
Источники (ссылки) [ править ]
Дополнительная литература (рекомендуемая) [ править ]
1. Ostrov SG, et al. Hemorrhage within pituitary adenomas: How often associated with pituitary apoplexy syndrome? AJR 153:153, 1989.
2. Sakamoto Y, et al. Normal and abnormal pituitary glands: Gadopentetate dimeglumine-enhanced MR imaging. Radiology 178:441, 1991.
Аденома гипофиза: симптомы и лечение
Аденома гипофиза – опухоль передней доли этой железы внутренней секреции. Болезнь чаще поражают людей в возрасте 40-45 лет. Среди всех опухолей мозга треть случаев приходится на аденому гипофиза. Микроаденома гипофиза представляет собой доброкачественное новообразование, произрастающее из железистых клеток органа, размеры которого не превышают 10 мм.
Ввиду маленьких размеров опухоли симптомы болезни при аденоме гипофиза долго отсутствуют. Врачи Юсуповской больницы выявляют опухоль с помощью современных методов исследования. Ранняя диагностика и адекватное лечение аденомы гипофиза позволяет пациентам избавиться от болезни.
Аденома гипофиза головного мозга что это такое? Аденома гипофиза – это доброкачественная опухоль, которая образуется из клеток передней доли железы внутренней секреции, играющей огромную роль в поддержании нормального гормонального баланса организма. Новообразование не имеет морфологических признаков злокачественности, но способно к прорастанию и механическому сдавливанию близлежащих к гипофизу структур головного мозга.
Болезнь аденома гипофиза проявляется зрительными, неврологическими и эндокринными нарушениями. Симптомы аденомы гипофиза головного мозга связаны с давлением растущей опухоли на внутричерепные структуры головы, которые расположены в области турецкого седла.
Если аденома гипофиза является гормонально активной, в клинической картине на первый план выходит эндокринно-обменный синдром. В этом случае изменения в состоянии пациента зачастую связаны не с самой избыточной секрецией гипофизом тропного гипофизарного гормона, а с активацией органа-мишени, на который он действует. Проявления эндокринно-обменного синдрома напрямую зависят от характера аденомы гипофиза головы.
Аденома гипофиза головного мозга может сопровождаться симптомами пангипопитуитаризма. Он развивается при разрушении тканей гипофиза растущей опухолью. Разнообразие симптомов заболевания усложняет диагностику аденомы гипофиза на ранних этапах патологического процесса.
Виды аденомы гипофиза
В Международном классификаторе болезней аденома гипофиза имеет код по МКБ-10 D35.2. По размерам опухоли различают микроаденомы гипофиза, размер которых не превышает 1см и макроаденомы. В зависимости от гормонообразующей функции опухоли выделяют гормонально активные и неактивные аденомы гипофиза. Существует несколько разновидностей активных в гормональном отношении аденом:
Онкоцитома и хромофобная аденома гипофиза относятся к гормонально неактивным новообразованиям. В зависимости от гистологического строения тканей различают следующие виды аденом гипофиза: гипофизааденокарцинома, хромофобная, базофильная, ацидофильная, ацидобазофильная или смешанная опухоль. Эндоселлярная аденома гипофиза располагается внутри турецкого седла, эндосупраселлярная – выходит на верхушку турецкого седла, эндоинфраселлярная – спускается вниз из турецкого седла, эндолатероселлярная – прорастает через боковую стенку турецкого седла. Кистозная форма аденомы гипофиза является осложнением новообразования.
Причины аденомы гипофиза
Различают следующие причины развития аденомы гипофиза:
Людей, страдающих этими заболеваниями, относят к группе риска по возможности появления у них аденомы гипофиза. К группе риска можно отнести мужчин и женщин в возрасте от тридцати до сорока пяти лет. У подростков и маленьких детей аденома гипофиза не возникает. Длительное применение оральных контрацептивов может спровоцировать развитие аденомы гипофиза у женщин.
В некоторых случаях причиной аденомы гипофиза является отягощённая наследственность. Пациентам, чьи родственники страдали этим заболеванием, нейрохирурги рекомендуют периодически проходить профилактические осмотры. Аденома гипофиза не развивается под воздействием специфических факторов риска. Возникновение опухоли не связано с условиями окружающей среды образом жизни и спецификой работы.
Симптомы аденомы гипофиза
Симптомы аденомы гипофиза они наиболее часто наблюдаются у лиц молодого и трудоспособного возраста. Заболевание нередко приводят к инвалидизации пациентов. Среди клинических симптомов аденом гипофиза встречаются:
Симптомом аденомы гипофиза у женщин является аменорея. У мужчин и женщин, страдающих аденомой гипофиза, может развиться нарушение либидо или репродуктивной функции. При гормонально неактивных аденомах гипофиза первые симптомы заболевания возникают по достижении больным среднего возраста. У пациентов старших возрастных групп заболевание начинается со зрительных и неврологических нарушений. У женщин до 50 лет и мужчин до 55 лет первыми симптомами аденомы гипофиза могут быть половые нарушения. У женщин внезапно развивается аменорея или нарушения менструального цикла. У мужчин первым симптомом аденомы гипофиза может быть эректильная дисфункция.
Половые нарушения преимущественно предшествуют зрительным, которые присоединяются в сроки от нескольких месяцев до 2-3 лет. Основные жалобы у пациентов, страдающих гормонально зависимой аденомой гипофиза, объединяют в 4 группы:
При неактивной аденоме гипофиза у 75 % пациентов имеется недостаточность экскреции тропных гормонов гипофиза. В 30% случаев определяется гипотиреоидизм, в 25% – адреналовая недостаточность. Симптомами гипогонадизма вследствие аденомы гипофиза у мужчин являются снижение либидо, эректильная дисфункция, у женщин – аменорея и бесплодие. Гипотиреоидизм проявляется следующими симптомами:
При дефиците гормона роста у взрослых пациентов снижается общая сопротивляемость, возникает ожирение, снижение минеральной плотности костей с повышенным риском переломов, появляется тревожность, беспокойство, частая смена настроения. АКТГ-недостаточность проявляется следующими признаками:
Гормонально активные аденомы гипофиза выявляют в 75% пациентов. Избыточная секреция того или иного гормона в кровь приводит к развитию соответствующего клинического синдрома.
Пролактин при аденоме гипофиза повышается у пациентов, страдающих пролактиномой. Этот вид аденомы гипофиза встречается у 30 % женщин с галактореей (выделением молока из сосков) и аменореей. У мужчин пролактиномы встречаются значительно реже. Аденома гипофиза, при которой повышается уровень пролактина, проявляется определёнными клиническими симптомами: импотенцией и бесплодием у мужчин, аменореей и бесплодием у женщин. У мужчин ведущим симптомом аденомы в данном случае является снижение либидо и потенции. Затем развивается бесплодие по причине олигоспермии и остеопения. Редкими проявлениями пролактином у мужчин являются галакторея и гинекомастия (набухание грудных желез).
Соматотропинома характеризуется повышенным уровнем соматотропного гормона в крови. Такая аденома гипофиза вызывает прогрессирующее характерное изменение внешности. У пациентов увеличиваются кисти рук, стопы, укрупняются черты лица, увеличивается язык. Это может вызывать нарушение проходимости верхних дыхательных путей, синдром «ночного апноэ» – остановки дыхания во сне. При нарушении обмена веществ развивается сахарный диабет и нарушение толерантности к глюкозе. Соматотропиномы могут приводить к утолщению мышечного слоя желудочков сердца, артериальной гипертензии, аритмии, эндотелиальной дисфункции с развитием сердечной недостаточности.
Основными симптомами тиреотропиномы являются:
Тиреотоксикоз проявляется следующими симптомами:
Кортикотропинома вызывает вторичный адреналовый гиперкортицизм, который известен как болезнь Кушинга. У пациентов лицо становится лунообразным, происходит скопление жировой ткани по задней поверхности шеи и над ключицами. Кожа истончается, появляются точечные кровоизлияния и красно-бардовые растяжки на туловище. Развивается мышечная дистрофия, миопатия, остеопороз, кифоз. У пациентов возникают патологические переломы, развивается катаракта и сахарный диабет. Вследствие иммунологических нарушений происходит грибковое поражение, возникают акне, раны долго не заживают. Вследствие развития гормональных нарушений у мужчин снижается либидо, возникает эректильная дисфункция, олигоспермия. Частыми симптомами этого вида аденомы гипофиза у женщин являются олигорея или аменорея, гирсутизм (усиленное оволосение лица и конечностей), акне.
Диагностика аденомы гипофиза
Диагноз «аденома гипофиза» врачи Юсуповской больницы устанавливают на основании:
Точная диагностика имеет большое значение для выбора тактики лечения. Онкологи Юсуповской больницы учитывают возрастные изменения референтных значений уровня гормонов гипофиза. В 11-19 лет нормальная концентрация соматотропного гормона варьирует от 0,6 до 11,2 мМЕ/л у женщин и от 2,5 до 12,2 мМЕ/л у мужчин. После 19 лет референтные значения меньше 10 мМЕ/л у представителей обоих полов.
Референтное значение соматомедина С в возрасте 30-35 лет находится в пределах 125–311 нг/мл, а после 60 лет – от 93–224 нг/мл. Концентрация фолликулостимулирующего гормона у мужчин после 21 года равна 0,95–11,95 мЕд/мл, у женщин зависит от фазы менструального цикла. У детей старше 14 лет референтные значения тиреотропного гормона находятся в диапазоне 0,4–4,0 мМЕ/л. Комплексная точная диагностика аденомы гипофиза позволяет врачам Юсуповской больницы быстро идентифицировать заболевание и начать эффективную терапию.
Лабораторная диагностика при аденоме гипофиза
Лабораторную диагностику проводят с помощью качественных реактивов и современных методик исследования. Она необходима для определения гормональной активности аденомы гипофиза, постановки диагноза и последующего контроля проводимого лечения. Пациентам определяют уровень следующих гормонов:
Обязательным исследованием является определение инсулиноподобного фактора роста-1.
Методы инструментальной диагностики аденом гипофиза
Диагностику аденом гипофиза в Юсуповской больнице проводят с помощью современных инструментальных методов:
Визуализация аденом гипофиза проводится с помощью лучевых методов диагностики. Врачи определяют размеры и структуру гипофиза, величину, состояние стенок «турецкого седла» и окружающих тканей. Для того чтобы избежать диагностических ошибок, в Юсуповской больницы перед тем, как сделать компьютерную (КТ) или магнитно-резонансную томографию (МРТ), выполняют краниографию. Томографию осуществляют с применением методики «усиления». В трудных диагностических случаях КТ или МРТ проводят в динамике.
С помощью краниографии определяют размеры и состояние стенок «турецкого седла» (структуру, толщину, двухконтурность, распространённость изменений). Ведущим методом диагностики аденом гипофиза является магнитно-резонансная томография. МРТ не позволяет отличить различные гормонально активные аденомы друг от друга и от гормонально неактивных.
Во время КТ-исследования при микроаденомах гипофиза врачи Юсуповской больницы используют методику «усиления» изображения. С помощью компьютерной томографии проводят дифференциальную диагностику аденом гипофиза с образованиями, которые содержат кальцинаты или гиперостозы. Использование спиральной компьютерной томографии с болюсным введением контрастного вещества по сосудистой программе позволяет врачам Юсуповской больницы изучать сосудистую сеть селлярной и параселлярной области. При нативных томографических исследованиях аденом гипофиза с супраселлярным ростом проводят дигитальную субтракционную ангиографию сосудов головного мозга или спиральную компьютерную томографию. Для выявления хиазмального синдрома определяют поля зрения.
Лечение аденомы
Как лечить аденому гипофиза? Пациентов, страдающих аденомой гипофиза, в Юсуповской больнице находятся под наблюдением эндокринолога и нейрохирурга. Они коллегиально определяют тактику лечения. Сложные случаи аденомы обсуждают на заседании Экспертного Совета с участием профессоров и врачей высшей категории. В настоящее время применяют консервативные и оперативные методы лечения заболевания.
Для лечения аденом гипофиза лучевая терапия применяется в качестве вспомогательным методом. Основными установками, которые применяют для удаления опухоли, являются:
Если выявлена аденома гипофиза у женщин, лечение проводят совместно с гинекологом и репродуктологом. Мужчин консультирует андролог.
Медикаментозная терапия аденом гипофиза
Основными препаратами для лечения пролактином и гиперпролактинемического синдрома является бромокриптин (парлодел) и каберголин. Эти препараты активно влияют на кругооборот дофамина и норадреналина в центральной нервной системе уменьшают выделение серотонина. Бромокриптин оказывает стимулирующее действие на дофаминовые рецепторы гипоталамуса. Он тормозит секрецию гормонов передней доли гипофиза, особенно соматотропина и пролактина и соматотропина.
Внутренний дофамин тормозит выработку этих гормонов. Синтеза пролактина бромокриптин не нарушает. Препарат способствует обратному развитию аденом гипофиза различных размеров, уменьшает продукцию пролактина. Бромокриптин применяют для лечения пролактином различных размеров и в качестве предоперационной терапии.
При малосимптомном течении соматотропином у пациентов пожилого возраста проводят лекарственную терапию препаратами, которые являются аналогами соматостатина (октреотидом) и антагонистами соматотропиновых рецепторов (пегвизомантом). Если пациенту по показаниям выполнено удаление аденомы гипофиза и после операции сохраняется высокая концентрация соматотропного гормона, возникает рецидив опухоли, после лучевой терапии продолжают приём лекарственного препарата. При наличии противопоказаний к оперативному вмешательству по поводу аденомы гипофиза проводят облучение и лекарственную терапию.
Целью медикаментозного лечения кортикотропином является нормализация уровня гормонов коры надпочечников в крови. Это достигают применением препаратов, которые тормозят продукцию кортизола. Также проводится симптоматическое лечение, которое направлено на коррекцию нарушений белкового и углеводного обмена, лечение сердечной недостаточности, нормализацию уровня артериального давления. Облучение аденомы гипофиза применяют для лечения кортикотропином как дополнение к оперативному вмешательству, так и в качестве первично-лучевого лечения.
Операция по удалению аденомы гипофиза
При тиреотропиноме (аденоме гипофиза головного мозга) операция является основным методом лечения. Медикаментозная терапия ограничивается поддержанием нормального уровня гормонов после операции. При болезни Кушинга выполняют хирургическое удаление аденомы гипофиза. При микроаденомах эффективность хирургического лечения достигает 70-90 %, при макроаденомах — 50-60 %. Операцию по поводу гонадотропиномы выполняют при выраженных клинических проявлениях заболевания.
В настоящее время хирургическое лечение аденом гипофиза осуществляется основными доступами: трансназосфеноидальным (трансназальным, транссфеноидальным) и транскраниальным (интрадуральным и экстрадуральным). Нейрохирурги используют эти доступы в качестве двух последовательных этапов. Трансназальное удаление аденомы проводится через нос. Методом выбора при лечении аденом гипофиза являются транссфеноидальные хирургические вмешательства. Транскраниальный метод используют при невозможности применения транссфеноидального.
Врачи Юсуповской больницы применяют микрохирургический и эндоскопический транссфеноидальный доступ. Применяют методику микроскопического удаления аденом гипофиза со вспомогательным эндоскопическим контролем, используя такие преимущества эндоскопии:
Это позволяет хирургу во время операции определить границы аденомы гипофиза, оценить локализацию и размеры оставшихся неудаленных фрагментов опухоли. Боковой обзор эндоскопа позволяет удалить опухоль с оптимальной стороны, избежать повреждения головного мозга, содержимого кавернозных синусов. При истечении спинномозговой жидкости её устанавливают и ликвидируют по ходу операции. Прогноз в этом случае хороший. Стоимость операции аденомы гипофиза зависит от метода оперативного вмешательства, необходимого лекарственного сопровождения дооперационного и послеоперационного периода.
Опасность и прогнозы
При аденоме гипофиза прогноз зависит от размера опухоли, возможности радикального удаления и ее гормональной активности. При своевременной диагностике и адекватном лечении заболевания выздоровление наступает более чем у 85 % пациентов. Если продолжительность болезни небольшая, вероятность полного восстановления зрительной функции довольно высока.
При кровоизлиянии в опухоль лишь немедленное вмешательство хирурга может спасти ситуацию. Чем быстрее пациент обратится в Юсуповскую больницу и получить специализированную медицинскую помощь, тем больше вероятность удачного излечения.
Аденома гипофиза – лечение в Москве
Сколько стоит удаление аденомы гипофиза в Москве? Операцию удаления аденомы гипофиза по приемлемой цене выполняют в Юсуповской больницы. Хирурги в совершенстве владеют всеми методиками оперативных вмешательств на гипофизе. Стоимость трансназального удаления аденомы гипофиза в Москве от 14000 до 120000рублей.
В Юсуповской больницы врачи проведут комплексное обследование, установят точный диагноз, определят оптимальный метод лечения аденомы гипофиза. При наличии показаний и отсутствии противопоказаний выполняют операцию с использованием новейшей аппаратуры ведущих европейских и американских фирм. Стоимость операции удаления аденомы гипофиза узнавайте по телефону.