миофасциальный синдром код по мкб 10 у взрослых
Миофасциальный болевой синдром: причины, диагностика, лечение
Миофасциальный болевой синдром (МФС) – это патология, которая возникает вследствие мышечного спазма мягких тканей, возникшего вследствие какого-либо воздействия (удар, долгое нахождение в неудобной позе, растяжение, переохлаждение, стресс). Рефлекторная боль в мышце достаточно сильная, и является поводом для обращения к врачу.
Согласно Международной классификации болезней (МКБ-10) синдром не имеет отдельного кода и выставляется как одно из заболеваний М-79 другие болезни мягких тканей: М-79.1- миалгии или М-79.9 – неуточненные болезни мягких тканей.
Патогенез
Миофасциальный синдром не является отдельным заболеванием, поскольку чаще всего проявляется на фоне уже имеющихся заболеваний или патологий. В большинстве случаев число женщин, обратившихся за помощью с этой патологией больше, чем мужчин (порядка 65 %). Связано это с повышенной подверженностью стрессам и выполнению движений, которые оказывают большую нагрузку на мышцы спины, поясницы, шеи, ног.

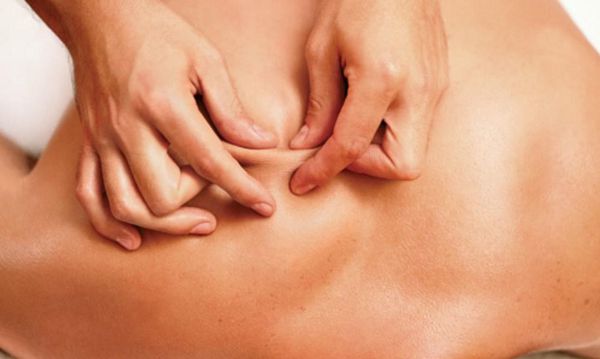
Нажатие на триггерную точку вызывает острую боль, от которой пациент буквально «подпрыгивает» на месте и не в силах сдержать крик. В месте образования триггерной точки и прилегающей к ней области снижается способность мышц к сокращению, мышечное волокно становится слабым и не эластичным – тяжело растягивается при выполнении движения.
Различают два вида триггерных точек: активные и латентные (скрытые). Как именно и по какой причине они формируются, до конца не выяснено. Однако доказано, что они появляются в местах разрастания соединительной ткани при прогрессирующем течении болезни, а не провоцируют ее появление и не являются причиной миофасциальной боли.

Латентная триггерная точка. Встречается значительно чаще, чем активная, и проявляется только во время напряжения мышцы. При надавливании вызывает ноющую боль, но не настолько ярко выраженную, как у активной. Она может никак не проявляться, а при переохлаждении, воздействии сквозняка, сильном стрессе, мышечном перенапряжении и т.п. может перейти в активную фазу.
Возможен и обратный переход из активной стадии в латентную. Но это возможно только при лечении основного заболевания, минимальном воздействии на близлежащую группу мышц.

Если не проводить соответствующее лечение, после активной фазы возможен переход в хроническую. Для неё характерно чередование периодов обострения и ремиссии.
У фазы покоя нет явных признаков, триггерные точки можно определить случайным образом при пальпации. Однако при прямом воздействии на них появляется болезненность.
Причины развития МФС
Причин, по которым развивается миофасциальный болевой синдром, может быть множество. Однако все их можно условно разделить на две большие группы: внутренние и внешние.
Внутренние причины – заболевания, уже имеющиеся в организме. Внешние появляются в результате деятельности самого человека и связаны с получением травм, переохлаждением, физическим и нервным перенапряжением.
Внешние причины в основном вызваны малоподвижным образом жизни. Много времени, проведенного в статичных позах за компьютером, рабочим столом, за рулем и т.д. вызывают напряжение в мышцах шеи, лица, рук, постоянную нагрузку на определенные группы мышц. Но они могут быть скорректированы самостоятельно до начала развития заболеваний чередованием статических и динамических нагрузок при выполнении физических упражнений, занятии спортом, ходьбой.
Стадии миофасциального болевого синдрома
Определяют следующие стадии МФС:
Симптомы
Основной симптом – болезненность и спазм пораженного участка, возможно появление симптомов, аналогичных воспалению. В зависимости от области поражения боль может отличаться по интенсивности и распространяться по близлежащим участкам, влияя на функции органов, расположенных в непосредственной близости.
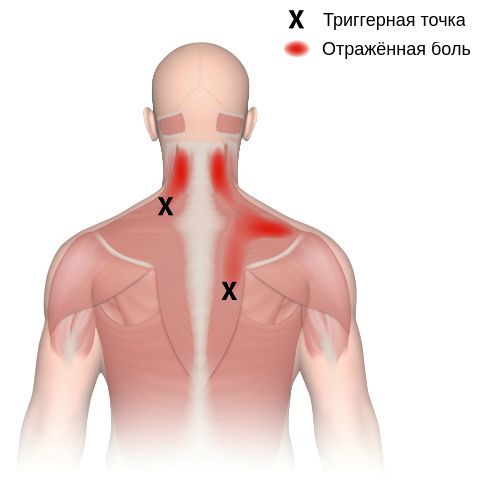
В области шеи триггеры распространяют боль в область лопаток, по всему плечевому поясу, охватывают всю шею и могут влиять на работу органов дыхания. Могут вызвать боль в горле, нарушение глотательной функции, першение. Помимо этого возникают проблемы со свободным поворотом головы, отмечается снижение подвижности. Возможно появление головной боли, головокружения, скачки артериального давления.
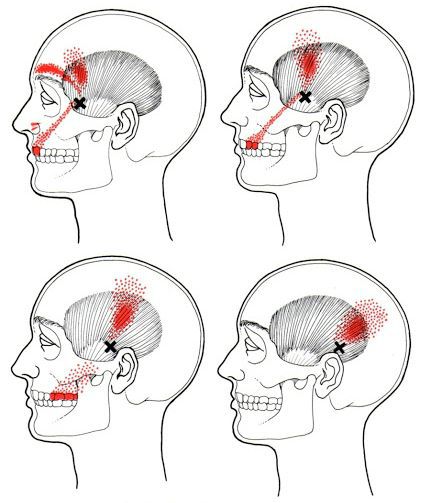
При болезненности мышц лица отмечается сбой работы слезных или слюнных желез, возможно затруднение движений челюстью. Поэтому пациент может сначала решить, что это стоматологические проблемы. Правильный диагноз может установить только врач.
МФС в поясничной области наиболее распространенный из всех типов. И может стать причиной развития вертеброгенного синдрома. Он отмечается болями в пояснице, животе. Возможно нарушение работы мочевого пузыря и органов брюшной полости. При поражении нижних конечностей вызывают нарушение двигательной функции, сгибания. Боль может пройти сама или перейти в хроническую форму, особенно в случае, если имеются сопутствующие заболевания.
Методы диагностики
Диагностику и лечение миофасциального синдрома проводит врач-невролог. Для постановки диагноза достаточно провести опрос пациента и провести осмотр, пальпируя пораженную мышцу для определения участка с уплотнением и триггерными узлами.
При опросе важно установить влияние на боль холода, физических нагрузок, стрессовых ситуаций. Осложняющим фактором является наличие отраженных болей, что вызывает подозрение на заболевание других органов, расположенных в непосредственной близости.
Лабораторные и инструментальные исследования назначаются с целью исключения других заболеваний, поскольку при МФС результаты анализа крови и мочи будут в норме, у УЗИ, рентгенография, КТ и МРТ не способны отобразить наличие или отсутствие триггерных точек. Однако инструментальные исследования помогут исключить или подтвердить патологии со схожей симптоматикой: инсульт, тромбоз, гипогликемию, остеохондроз и т. д. Особенно важно исключение онкологических процессов.
Лечение миофасциального синдрома
Лечение в каждом случае врач подбирает индивидуально, в зависимости от интенсивности болей и участка поражения. Как правило, применяются медикаментозное лечение и физиотерапевтические процедуры. Основная цель – уменьшение боли, устранение причины и профилактика развития триггерных точек. Важно сразу же исключить переохлаждение, физическое и психологическое перенапряжение, риск получения травмы. Повреждённый участок должен находиться в состоянии покоя, а при значительных болях необходимо обеспечить постельный режим.
Из лекарственных препаратов назначают:
Поскольку некоторые препараты имеют побочные эффекты и противопоказания, дозировку и длительность лечения определяет врач.
На стадии выздоровления врач может назначить физиотерапевтические процедуры (ультразвук, электрофорез, магнтотерапию, электростимуляцию), массаж, иглоукалывание и ЛФК. Все подбирается индивидуально в зависимости от области поражения и общего состояния больного.
Осложнения
Спазмированная мышца испытывает недостаток кислорода (гипоксию), на фоне которой происходят изменения в мышечной ткани. Если не получить своевременное лечение, МФС может привести к развитию хронической фибромиалгии. Это заболевание характеризуется болями, которые распространяются по всему телу и могут служить причиной нарушения сна, вызывать нарушение пищеварения, вызывать состояние постоянной усталости.
Прогноз и профилактика
При своевременном и правильном лечении прогноз для больного благоприятный. Боли легко устранить при помощи медикаментозного лечения, физиопроцедур и других действенных способов лечения.
Профилактические меры важно соблюдать для того, чтобы предотвратить появление триггерных узлов и не испытывать боль. Особенно важна профилактика в случае, если МФС присутствует в анамнезе. Правила не сложные, и их выполнение не требует особых усилий:
Профилактические меры способствуют стойкой ремиссии у уже перенесших МФС и предотвращению развития первичного миофасциального синдрома.
Что такое миофасциальный синдром? Причины возникновения, диагностику и методы лечения разберем в статье доктора Коршуновой Юлии Витальевны, невролога со стажем в 31 год.
Определение болезни. Причины заболевания
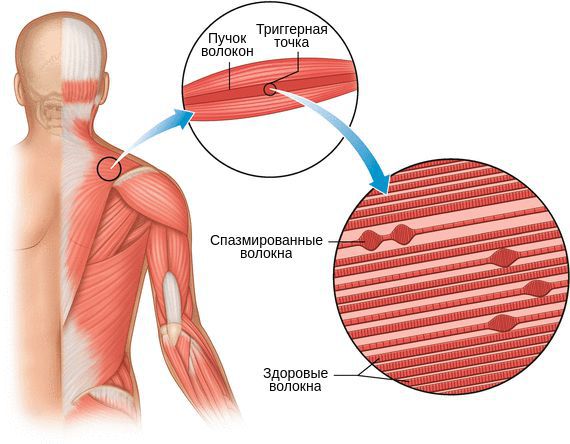
Миофасциальный синдром — это болезненное состояние, для которого характерна боль в любой части тела и болезненные мышечные напряжения с локальными уплотнениями — триггерными точками. Источником такой боли становятся мышцы и фасции — соединительная ткань, покрывающая мышцы.
Миофасциальная боль — одно из проявлений миофасциального синдрома. Она развивается при хронической скелетно-мышечной боли и может возникать в любых скелетных мышцах.
Триггерные точки, как и миофасциальная боль, могут располагаться в любой мышце. Их появление не зависит от расы и пола, однако с возрастом риск образования увеличивается.
Развитию миофасциальной боли способствуют многие факторы:
Боль в поражённых внутренних органах и суставах приводит к защитному напряжению мышц. Это позволяет разгрузить сустав и создать мышечный корсет вокруг внутреннего органа. Например, при некоторых болезнях желудка тонус сгибателей шеи снижается, а тонус разгибателей повышается. Это приводит к боли в области затылка.
Эмоциональный стресс также сопровождается мышечным напряжением, чем может активировать триггерные точки. При этом мышцы могут оставаться в спазмированном состоянии даже после прекращения стресса.
Другими причинами миофасциального синдрома могут стать длительное статическое напряжение мышц и стереотипные движения, особенно в условиях низкой температуры. К таким факторам относят частые повороты и наклоны туловища, однообразный тяжёлый физический труд, длительную сидячую работу в офисе или долгие поездки за рулём.
Спровоцировать появление триггерных точек может сдавление мышц ремнями, лямками рюкзака, узкими бретельками, тугими джинсами или тяжёлой шубой.
Ещё одна причина — длительная неподвижность мышцы, например сон в одной и той же позе или ношение гипса после перелома.
Свой вклад в формирование миофасциального синдрома также вносят:
Симптомы миофасциального синдрома
Классическими признаками миофасциальной боли являются:
Пациенты с миофасциальной болью обычно жалуются на местные ноющие и плохо локализуемые боли в мышцах и суставах, которые часто не дают им уснуть. Боль может быть очень сильной и отдавать в конечность. Такое состояние пациенты часто трактуют, как ущемление нерва.
Миофасциальная боль может вызывать напряжение, мышечную слабость, треск и щелчки в суставах, а также вегетативные явления, например потливость, ощущение «ползания мурашек» и изменения температуры кожи.
Спазмированная мышца, сдавившая проходящий рядом кровеносный/лимфатический сосуд или нерв, может вызвать дополнительные симптомы, такие как онемение и отёк части тела. При спазмировании мышц шеи может возникнуть головокружение, заложенность и шум в ухе.
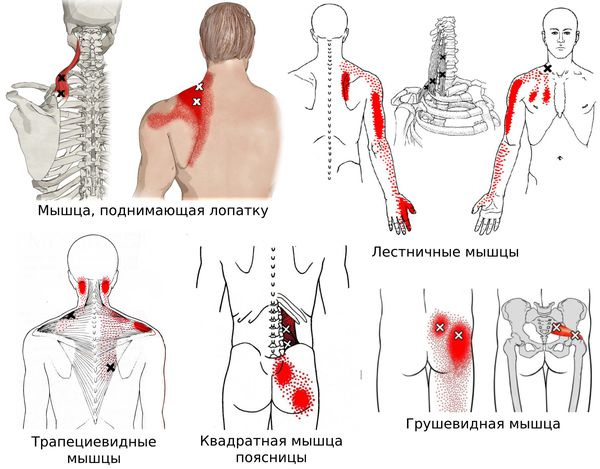
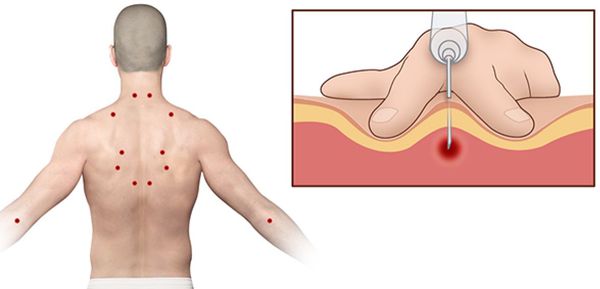
Согласно наблюдениям, чаще спазм возникает в мышце, поднимающей лопатку, грушевидной, трапециевидной, лестничной мышцах и квадратной мышце поясницы.
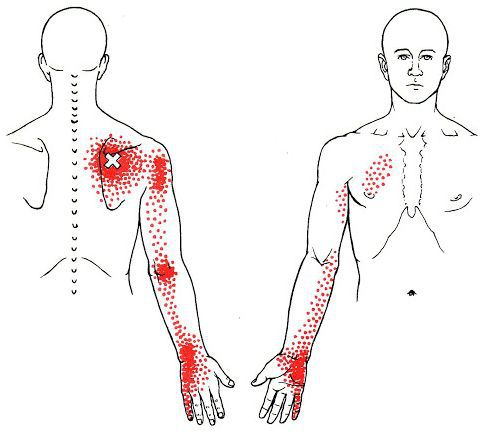
Каждой точке характерны свои зоны иррадиации. Например:
Активные триггерные точки являются непосредственным источником боли. После их стимуляции боль распространяется в отдалённые, но строго определённые зоны, как на картинках выше.
Уплотнение участка мышцы может предшествовать формированию триггерной точки, поэтому его появление не всегда сопровождается болью.
Патогенез миофасциального синдрома
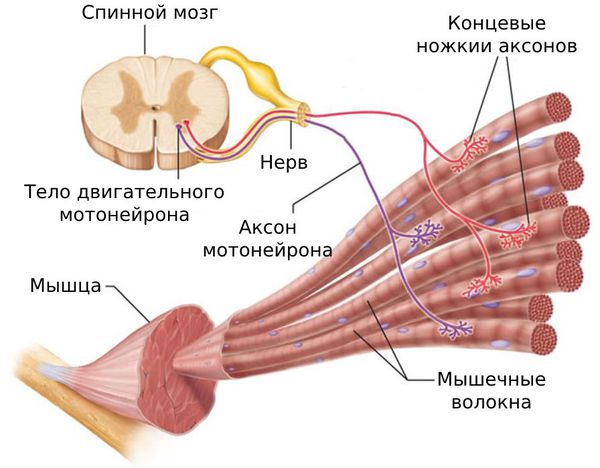
Патофизиология миофасциальной боли не совсем понятна. Считается, что в основе этой патологии лежит нарушение сократимости мышц и уменьшение их способности к расслаблению.
Длительный спазм приводит к рубцеванию мышцы и формированию триггерных точек. Мышца становиться менее растяжимой, что ведёт к ограничению движений.
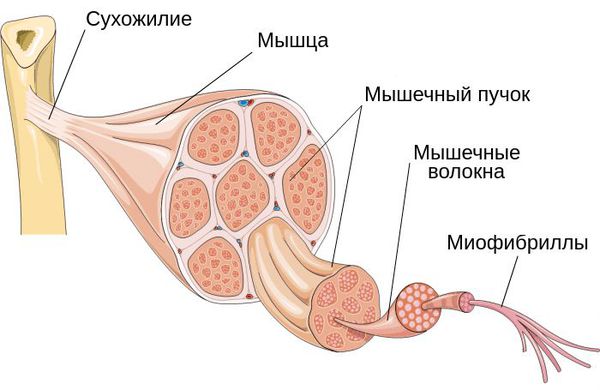
Поражение может локализоваться как в пределах нескольких миофибрилл — микроструктурной части мышцы, так и в мышечных группах.
Один из показателей изменения тонуса мышц — наличие локальных уплотнений. Они могут образоваться в вялой (гипотоничной) мышце в виде малоактивных образований или как триггерный феномен в виде уплотнённого участка мышцы с выраженной местной и отражённой болью и локальным судорожным ответом.
Классификация и стадии развития миофасциального синдрома
В Международной классификации болезней (МКБ-10) нет отдельного кода для миофасциального синдрома. Он относится сразу к нескольким рубрикам:
Первичный синдром связан с первоначальной дисфункцией мышцы, например перерастяжением, повторной микротравмой, переохлаждением мышцы и работой за компьютером в неправильной позе.
Течение миофасциальной боли разделяют на три фазы:
Осложнения миофасциального синдрома
Лечение триггерных точек временно облегчает боль, иррадиирующую из внутренних органов. Б ез лечения миофасциальный синдром может усугубить симптомы остеохондроза, сколиоза или другого основного заболевания, тем самым формируя порочный круг.
В качестве осложнений также можно отметить сдавление сосудов и нервов спазмированной мышцей. Это состояние приводит к радикулиту и вазомоторным нарушениям: приливам, повышенной потливости и побледнению кожи.
Диагностика миофасциального синдрома
Чтобы поставить диагноз «миофасциальный синдром», необходимо выявить у пациента пять больших критериев и один из трёх малых.
Физикальное обследование
Поиск триггерных точек — наиболее важная часть осмотра при подозрении на миофасциальный синдром. Как правило, они находятся в определённых участках мышц. При давлении на такие точки пациент подпрыгивает или вздрагивает от боли и дискомфорта. Причём боль возникает в характерной для каждой мышцы области.
Пальпируя мышцу перпендикулярно мышечным волокнам, можно обнаружить узел или тугой тяж — веревкообразное утолщение. Это и есть триггерная точка. Пальпация данной зоны очень болезненна.
В области активных и латентных триггерных точек пальпируемой мышцы могут отмечаться подёргивания, местные вегетативные реакции и сенсорные нарушения, такие как парестезии и дизестезии.
Парестезии — это ощущения, которые возникают без каких-либо раздражителей, например ползание мурашек.
Дизестезии — это ощущения, которые не соответствуют силе раздражителя. В таких случаях лёгкое прикосновение к коже может вызывать неприятные ощущения или даже сильную боль.
Часто сенсорные нарушения соответствуют зоне распространения боли.
Лабораторные исследования
Лабораторных тестов, выявляющих миофасциальный синдром, не существует. Однако они полезны в поиске предрасполагающих факторов, таких как гипотиреоз, гипогликемия и дефицит витаминов.
Перечень анализов включает общий анализ крови, скорость оседания эритроцитов (СОЭ), биохимический профиль и определение уровня витаминов C, B1, B6, B12 и фолиевой кислоты. На причину миофасциальной боли могут указать любые отклонения в результатах данных тестов.
Анализ на тиреотропин, или тиреотропный гормон (ТТГ), может быть полезным при наличии клинических признаков заболевания щитовидной железы. Допустимые значения тиреотропина для взрослых составляют 0,3-4,2 мкме/мл.
Дополнительные методы исследования
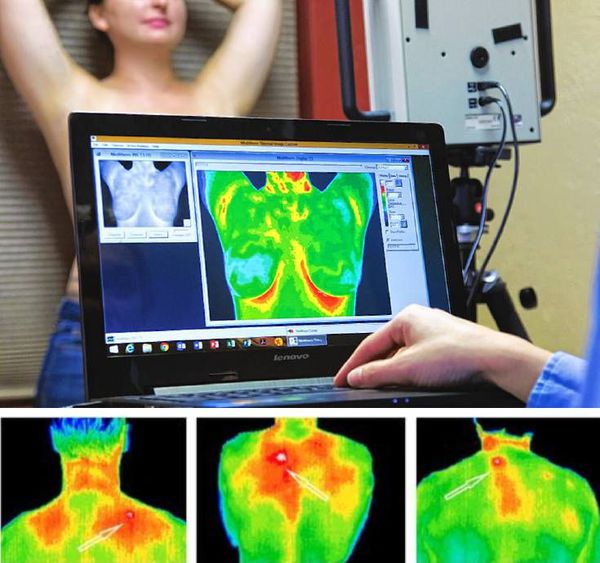
Инфракрасная или жидкокристаллическая термография позволяют визуализировать усиление кровотока, которое иногда отмечается в триггерных точках. Но данные методики применяются редко, так как они не являются стандартизированными.
Дифференциальная диагностика
В ходе обследования важно исключить другие причины боли: фибромиалгию, радикулопатию, дискогенную боль, спондилогенную боль, заболевания суставов (артрозы, артриты ) и болезни внутренних органов.
Лечение миофасциального синдрома
В лечении миофасциальной боли применяют комплексный подход. Он предполагает устранение патологического мышечного напряжения и триггерных точек.
При первичном синдроме проводится местное воздействие на поражённые структуры:
При вторичном синдроме на первый план выходит лечение основного заболевания.
К медикаментозным методам лечения миофасциальной боли относят:
НПВП снимают боль, воспаление и понижают температуру тела. Механизм их действия основан на подавлении активности веществ, которые участвуют в каскаде воспалительных реакций.
При выраженном болевом синдроме назначают низкие дозы трициклических антидепрессантов. Они уменьшают мышечную боль и обладают седативным эффектом.
Ишемическая компрессия триггерных точек направлена на прекращение или значительное снижение мышечного напряжения и уменьшение боли. Триггерная точка сдавливается кончиками пальцев и удерживается 60-90 секунд с постепенным увеличением силы давления.
Одновременно со сдавливанием триггерной точки производится растяжение поражённой мышцы. Это позволяет сократить время процедуры: чем больше мышца растягивается, тем сильнее она расслабляется, снимается гипертонус, быстрее происходит обезболивание.
Пациенты, принимавшие участие в эксперименте, были разделены на три группы по 20 человек: первую группу лечили в течение 4-х дней с помощью лидокаинового пластыря, приклеенного на триггерную точку; второй группе назначался пластырь с плацебо; а третья группа получала инъекции 0,5 % гидрохлорида бупивакаина.
Исследователи обнаружили, что в первой и третьей группах значительно уменьшились субъективные симптомы и увеличился порог болевой чувствительности. Причём эффективность терапии оказалась выше у пациентов третьей группы, которая получала инъекции анестетика, но они испытывали больший дискомфорт от проводимого лечения, чем пациенты из первой группы.
Пластырь используют только один раз в сутки. Его приклеивают на сухую неповреждённую кожу в области боли не больше чем на полдня, после чего делают перерыв не менее 12 часов. Перед приклеиванием пластыря волосы на коже нужно состричь ножницами, не сбривать.
Одновременно можно использовать не больше трёх пластырей. Если потребуется, пластырь можно разрезать на части, но только перед удалением защитной плёнки. Повторно использовать снятый пластырь не следует.
Важно регулярно оценивать эффективность такой местной терапии. Это позволит определить оптимальное количество пластырей, которые можно использовать одновременно, чтобы покрыть область боли или увеличить время между аппликациями.
Через 2-4 недели от начала лечения эффективность аппликаций нужно оценить повторно. Если за это время ответ на терапию был недостаточным или терапевтический эффект определяется только защитными свойствами пластыря, лечение следует прекратить.
В лечебный комплекс должны быть включены упражнения по перестройке неоптимального двигательного стереотипа. Они корректируют позы и движения, выполняемые в быту и во время работы.
В университете штата Мичиган проводилось изучение различных методик массажа и мануальной терапии, в результате которого был разработан специальный метод воздействия на миофасциальные структуры — » миофасциальный релиз «. Данная техника предполагает самостоятельное выполнение упражнений, без помощи врача или массажиста, что даёт возможность регулировать степень нажатия на мышцы и их растяжение, руководствуясь своими ощущениями.
Миофасциальный релиз можно выполнять с помощью различных инструментов: пенопластовых и ручных роликов, латексных шариков или других вспомогательных устройств. Они позволяют снять излишнее напряжение в триггерных точках, расслабить мышцы и связочный аппарат путём воздействия на фасцию. В результате наступает полное расслабление одной или группы мышц.
Механизмы, лежащие в основе миофасциального релиза, изучены недостаточно. Исследования, пытающиеся проиллюстрировать эффективность данной техники, часто плохо спланированы и не дают ответа на вопросы о том, как долго должна проводиться эта процедура, какой должна быть сила давления на поражённую мышцу и какое приспособление лучше подходит для упражнений.
Программа реабилитации предполагает использование ортезов: корсетов, бандажей, специальной обуви, стелек и пр. Ортопедические стельки, специальная ортопедическая обувь и подпяточники, к примеру, могут быть полезны для коррекции длины ног.
Прогноз. Профилактика
Миофасциальный синдром — не опасное для жизни состояние, но оно может значительно снизить качество жизни и стать основной при чиной временной нетрудоспособности.
Всем людям, старше 18 лет, Всемирная организация здравоохранения рекомендует:
Если мышцы будут крепкими, упругими, эластичными, с хорошим кровоснабжением, то в условиях перегрузок они либо не пострадают, либо пострадают минимально и быстро восстановятся.
Помимо ведения активного образа жизни важно избегать провоцирующих факторов и не заниматься самолечением при появлении боли, независимо от её локализации.