мкб болезнь кавасаки код
Слизисто-кожный лимфонодулярный синдром (болезнь Кавасаки)
Рубрика МКБ-10: M30.3
Содержание
Определение и общие сведения [ править ]
Синонимы: слизисто-кожный лимфонодулярный синдром
Болезнь Кавасаки встречается во всем мире, но она особенно распространена в азиатской популяции. Ежегодная заболеваемость в Европе среди детей в возрасте до 5 лет составляет 1/12 500-1 / 11 000 человек.
Этиология и патогенез [ править ]
Этиология неизвестна, предложено несколько патогенных теорий (заражение токсин-секретирующим микроорганизмом и процессом, управляемым суперантигеном). Генетика, по-видимому, играет важную роль, поскольку заболевание гораздо чаще встречается у азиатских популяций. В исследованиях по всему генотипу были определены одиночные нуклеотидные полиморфизмы, которые могли бы придать повышенную восприимчивость к заболеванию и его осложнениям.
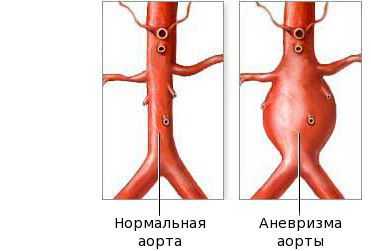
Патологическая анатомия. У 70% больных имеются физикальные и электрокардиографические признаки поражения сердца. Часто поражаются суставы, почки, ЖКТ и ЦНС. В крупных сосудах образуются аневризмы, чаще всего они выявляются в коронарных артериях.
Клинические проявления [ править ]
Медианный возраст начала заболевания составляет 2 года (75% пациентов старше 5 лет). Заболевание начинается остро с появления следующих симптомов.
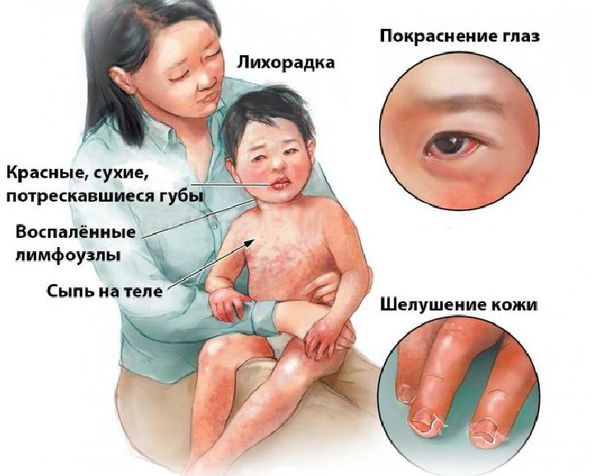
1) Гектическая лихорадка, длящаяся не менее 5 сут.
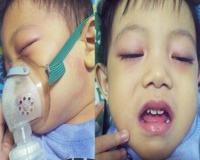
2) Двусторонний конъюнктивит.
3) Поражение губ и слизистой рта — сухость, трещины и выраженная гиперемия губ, гипертрофия сосочков языка (земляничный язык), разлитая гиперемия слизистой ротоглотки.
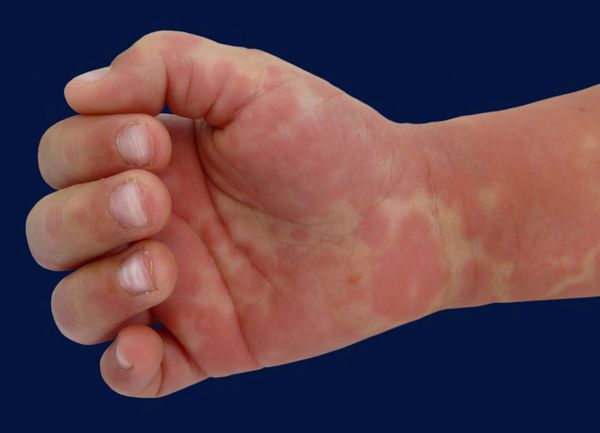
4) Поражение дистальных отделов конечностей — эритема ладоней и подошв, отек кистей и стоп, шелушение кожи, особенно на кончиках пальцев.
5) Полиморфная сыпь.
6) Острый асептический шейный лимфаденит.
Диагноз болезни Кавасаки ставят при наличии лихорадки в сочетании с любыми четырьмя из перечисленных выше признаков заболевания.
Атипичные симптомы включают миокардический перикардит, клапанную регургитацию, гепатит, диарею, боли в животе, водянку желчного пузыря, артралгию, артрит, миалгию, асептический менингит, сенсоневральную потерю слуха, уретрит и стерильную пиурию.
Слизисто-кожный лимфонодулярный синдром (болезнь Кавасаки): Диагностика [ править ]
Диагноз клинический, полная болезнь Кавасаки определяется лихорадкой и 4/5 стандартных клинических критериев (поражения конечностей, полиморфная сыпь, инъекция конъюнктивы, изменения вна губах и полости рта, шейная лимфаденопатия). Неполная болезнь Кавасаки может быть диагностирована в случае продолжительной лихорадки, 2-3 / 5 стандартных критериев и конкретных признаков ишемической болезни, особенно аневризмы коронарных артерий, когда исключены другие причины коронарного васкулита.
Лабораторные исследования. Артериит при болезни Кавасаки морфологически не отличается от узелкового периартериита. Поскольку изменения часто ограничены коронарными артериями, биопсия которых невозможна, диагноз болезни Кавасаки основан на данных физикального исследования, ЭКГ, ЭхоКГ и иногда ангиографии.
Дифференциальный диагноз [ править ]
Слизисто-кожный лимфонодулярный синдром (болезнь Кавасаки): Лечение [ править ]
Раннее введение иммуноглобулина для в/в введения уменьшает поражение коронарных артерий до менее 5% пациентов. Иммуноглобулин для в/в введения вводят в разовой дозе 2 г/кг (в течение 24 часов) до 10-го дня с начала болезни. В случае неэффективности, назначают метилпреднизолон, преднизолон, а также инфликсимаб можно рассматривать как лечение второй линии. Высокие дозы аспирина (80-100 мг / кг / день) обычно назначают в фебрильной фазе с последующими низкими (антитромбоцитарными) дозами (3-5 мг / сут) в течение 6-8 недель.
Профилактика [ править ]
Прочее [ править ]
Несложные случаи разрешаются без осложнений, в то время как пациенты с аневризмой коронарных артерий подвергаются риску развития серьезных сердечно-сосудистых осложнений и долгосрочный результат может быть осложнен преждевременной ишемической болезнью сердца.
Что такое синдром Кавасаки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Похлебкиной А. А., педиатра со стажем в 5 лет.
Определение болезни. Причины заболевания
Болезнь или синдром Кавасаки — это острое воспаление сосудов, которое встречается в основном у младенцев и детей в возрасте до пяти лет. Сопровождается лихорадкой, шелушением кожи и симптомами острого воспаления: гиперемией слизистой оболочки глазного яблока, покраснением слизистой оболочки полости рта, сыпью, увеличением шейных лимфатических узлов, покраснением и отёками кистей и стоп.
Симптомы синдрома Кавасаки
Большинство детей с болезнью Кавасаки нуждаются в медицинской помощи из-за продолжительной лихорадки. Основные симптомы заболевания [3] :
Раздражительность (беспокойство, плаксивость) является важным признаком, который почти всегда присутствует, хотя и не входит в диагностические критерии. Точный механизм раздражительности неясен, но это может быть связано с наличием неинфекционного менингита. Другие относительно распространённые состояния при болезни Кавасаки: артрит, пневмония, увеит, гастроэнтерит (заболевание желудочно-кишечного тракта), дизурия (расстройство мочеиспускания), отит (воспаление среднего уха).
Патогенез синдрома Кавасаки
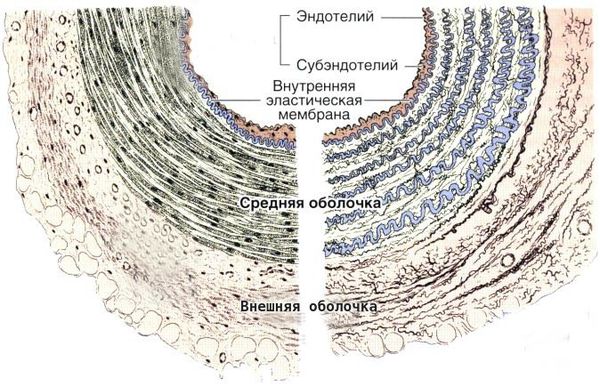
Болезнь Кавасаки — это генерализованный системный васкулит, вовлекающий кровеносные сосуды по всему организму. Сосудистое воспаление наиболее выражено в коронарных артериях, но также может возникать в венах, капиллярах, мелких артериолах и крупных артериях. На ранних стадиях заболевания наблюдаются отёк эндотелия и субэндотелия сосуда. Отёки возникают из-за выраженной стимуляции цитокинового каскада и активацией эндотелиальных клеток, но внутренняя эластическая мембрана остается неповреждённой.
Цитокины — это белковые молекулы, вырабатываемые клетками для регуляции иммунного ответа. Они работают по принципу эстафеты: воздействие цитокина на клетку вызывает образование ею других цитокинов, этот процесс называется цитокиновым каскадом.
Воспалённые клетки вырабатывают различные цитокины и матриксные металлопротеиназы (ферменты, способные разрушать компоненты внеклеточного матрикса соединительных тканей), которые нацелены на эндотелиальные клетки. В результате происходит фрагментация внутренней эластической мембраны и повреждение сосудов.
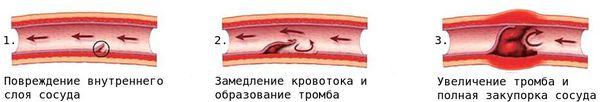
Активное воспаление в течение нескольких недель или месяцев сменяется прогрессирующим фиброзом (разрастанием соединительной ткани) с образованием рубцов. В результате активного изменения сосудистой стенки и появления новых сосудов развивается стеноз (сужение просвета сосудов).
При повреждении мелких кровеносных сосудов к месту повреждения устремляются тромбоциты и образуют сгусток — тромб, закрывающий место дефекта сосуда.
Вследствие стеноза либо тромбоза просвет сосуда со временем сужается или закупоривается, что создаёт риск смерти от сердечно-сосудистых заболеваний, например от инфаркта миокарда.
Классификация и стадии развития синдрома Кавасаки
Существует две формы болезни Кавасаки:
Острая стадия начинается с внезапного повышения температуры и длится примерно 7–14 дней. Лихорадка обычно сопровождается сильным всплеском и периодическими пиковыми температурами 39-40 °С и выше. Если лихорадка сохраняется, это может быть признаком рецидивирующей болезни Кавасаки. При таком течении заболевания высокая температура не снижается от приёма жаропонижающих препаратов и может сохраняться до 3–4 недель. После введения ВВИГ (внутривенного иммуноглобулина) лихорадка обычно проходит в течение 36 часов.
Подострая стадия начинается, когда лихорадка утихла, и продолжается до 4–6 недель. Отличительные признаки этой стадии: шелушение кожи пальцев, тромбоцитоз (количество тромбоцитов может превышать 1 млн/мкл) и развитие аневризмы. Если лихорадка держится более 2–3 недель возрастает риск сердечных осложнений. На этой стадии наиболее высок риск внезапной смерти.
Фаза выздоровления характеризуется полным исчезновением клинических признаков болезни, как правило, в течение трёх месяцев после начала заболевания. Эта стадия начинается с возврата к исходному уровню показателей: снижению количества тромбоцитов, лейкоцитов, СОЭ. На стадии выздоровления сердечные аномалии всё ещё могут быть выражены. Небольшие аневризмы в 60 % случаев разрешаются самостоятельно, но крупные могут расширяться, что создаёт риск инфаркта миокарда.
Хроническая стадия имеет клиническое значение только у тех пациентов, у которых развились сердечные осложнения. Она продолжается всю жизнь. В некоторых случаях недиагностированные разрывы аневризм во взрослом возрасте и эпизоды лихорадок неясного происхождения в детстве могут быть нераспознанными случаями болезни Кавасаки.
Осложнения синдрома Кавасаки
За последние пятьдесят лет болезнь Кавасаки стала одним из самых распространённых приобретённых пороков сердца у детей в мире.
Осложнения заболевания [11] :
После болезни Кавасаки из-за длительного стеноза коронарной артерии может развиться ишемическая болезнь сердца. Тяжёлый локализованный стеноз из-за утолщения коронарной стенки после болезни Кавасаки может вызвать ишемию миокарда. Возникновение гигантской аневризмы часто свидетельствует о многососудистом поражении. Инфаркт миокарда у пациентов с гигантскими двусторонними аневризмами сильно влияет на исходы выживания на ранних и поздних стадиях после начала болезни Кавасаки.
Диагностика синдрома Кавасаки
Типичная первоначальная лабораторная оценка может включать:
При острой стадии заболевания на ОАК часто выявляется анемия лёгкой и средней степени тяжести.
Во время подострой стадии распространён тромбоцитоз — повышение уровня тромбоцитов. Количество тромбоцитов начинает расти на второй неделе от начала заболевания и продолжает увеличиваться на третьей неделе. Повышение уровня маркеров воспаления, таких как СОЭ и СРБ, ― частое явление, но иногда они лишь незначительно возрастают.
Повышенные или умеренно высокие уровни сывороточных трансаминаз или гамма-глутамилтранспептидаз встречаются у 40–60 % пациентов, а лёгкая гипербилирубинемия (увеличение количества билирубина в крови) ― у 10 %. Гипоальбуминемия связана с более тяжёлым и длительным острым заболеванием. Анализ мочи может показывать пиурию (выделение гноя с мочой) у 80 % детей.
Для острой фазы болезни Кавасаки характерно нарушение липидного обмена, которое в конечном итоге приводит к снижению общего холестерина в сыворотке, особенно ЛПВП (липопротеинов высокой плотности), и увеличению триглицеридов.
При подозрении на болезнь Кавасаки выполняют эхокардиографию (ЭхоКГ). В дальнейшем исследование повторяют через 1–2 недели и через 5–6 недель после начала заболевания.
На электрокардиографии (ЭКГ) может определяться тахикардия, удлинённый интервал PR, изменение волны ST-T и снижение напряжения R-волн, указывающие на миокардит. Изменения волн Q или ST-T могут указывать на инфаркт миокарда.
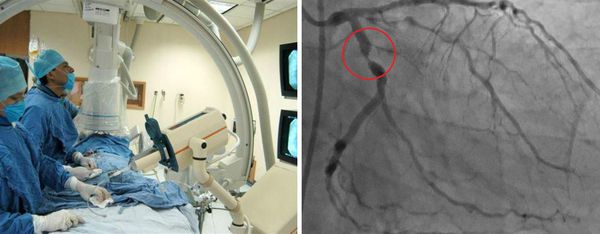
Отдельной группе пациентов может потребоваться катетеризация сердца и ангиография. Ангиография сосудов позволяет детально исследовать артерии, но это может быть связано с большим риском осложнения во время манипуляции, особенно при выполнении в острой фазе заболевания. Коронарная компьютерная томографическая ангиография и магнитно-резонансная ангиография также будут полезны при оценке состояния и наблюдении за коронарными артериями.
Ультразвуковое исследование показано при дисфункции того или иного органа. Пациентам с клиническими признаками менингита проводят люмбальную пункцию (взятие пробы спинномозговой жидкости).
Лечение синдрома Кавасаки
Основные цели лечения — подавить воспалительную реакцию и минимизировать риски развития аневризм коронарных артерий и других сердечных осложнений.
В качестве «первой линии» лечения детей с болезнью Кавасаки применяют ВВИГ (внутривенные иммуноглобулины). Препараты наиболее эффективны, если назначены в течение первых 10 дней после начала лихорадки. В современной практике доза составляет 2 г/кг внутривенно в течение 10–12 часов.
Если после введения ВВИГ лихорадка сохраняется или возникает в течение 36 часов и позднее, то во многих из этих случаев рекомендуется повторное лечение ВВИГ в исходной дозе. Некоторые пациенты могут быть резистентными к действию ВВИГ, в таких случаях Американская кардиологическая ассоциация рекомендует пульс-терапию метилпреднизолоном, приём инфликсимаба, циклоспорина А, метотрексата и плазмаферез.
Большинство врачей используют аспирин в средних и высоких дозах в течение всего периода лихорадки, затем лекарство применяется в более низких дозах. Высокие дозировки требуются в острой фазе болезни для достижения противовоспалительного эффекта, в то время как более низкие дозировки препятствуют тромбообразованию в подостром периоде, когда существует риск развития аневризмы.
Прогноз. Профилактика
При отсутствии ишемической болезни сердца прогноз для полного выздоровления хороший. Примерно две трети коронарных аневризм подвергаются регрессу в течение первого года. Гигантские аневризмы исчезают реже и требуют более интенсивного наблюдения и лечения.
Пациентам с тяжёлыми сердечными осложнениями может потребоваться катетеризация, шунтирование коронарной артерии или даже пересадка сердца. Успешное лечение требует эффективной совместной работы педиатров и кардиологов. Частота посещения доктора и приём лекарств зависят от тяжести заболевания. Поскольку дети, перенёсшие болезнь Кавасаки, имеют высокий риск развития осложнений со стороны сердечно-сосудистой системы, им может потребоваться наблюдение в течение жизни.
Мультисистемный воспалительный синдром у детей
Мультисистемный воспалительный синдром у детей – это ассоциированный с COVID-19 симптомокомплекс, встречающийся у детей и подростков, включающий признаки болезни Кавасаки и токсического шока. Клиническая картина представлена лихорадкой, нарушениями функции ЖКТ, менингеальными симптомами, кожной сыпью, конъюнктивитом, гипотонией, миокардитом. Лабораторная диагностика требует подтверждения инфицирования SARS-CoV-2, оценки маркеров воспаления, системы гемостаза; инструментальная – проведения ЭхоКС, КТ грудной клетки, УЗИ. В лечении используются оксигенотерапия, ГКС, антикоагулянты, иммуноглобулины, антибиотики.
МКБ-10
Общие сведения
Общая доля детей в структуре заболеваемости COVID-19 составляет 1-1,7%. 90% из них переносит новую коронавирусную инфекцию бессимптомно, в легкой или среднетяжелой форме. Вместе с тем, у отдельных пациентов младше 18 лет на фоне ковид-инфекции развивается выраженная гипервоспалительная реакция и полиорганные нарушения. Этот феномен получил название «детского мультисистемного воспалительного синдрома» (ДМВС, МВС у детей). Всего описано свыше 600 случаев ДМВС. Большинство наблюдений зафиксировано в Великобритании, Франции и США.
Причины
Этиологически заболевание связано с перенесенной инфекцией COVID-19. Предполагается, что мультисистемный воспалительный синдром является постинфекционным осложнением, а не проявлением острой коронавирусной болезни. Как правило, ДМВС развивается через 1-6 недель после острой фазы. К этому времени у 2/3 детей ПЦР-тесты на SARS-CoV-2 становятся отрицательными, но при этом обнаруживаются антитела к коронавирусу.
Факторы риска
Условия, на фоне которых детский мультисистемный синдром воспаления развивается чаще, включают:
Патогенез
Патофизиология мультисистемного воспалительного синдрома во многом остается неясной. По всей видимости, в его основе лежит вирус-индуцированная гипериммунная реакция. ДМВС рассматривается как аналог цитокинового шторма у взрослых. В его патогенезе прослеживаются механизмы, присущие синдрому Кавасаки, синдрому активации макрофагов и синдрому высвобождения цитокинов.
Важнейшую роль в патогенезе играет активация Т-лимфоцитов, гиперпродукция провоспалительных цитокинов (ФНО-α, интерлейкинов 1, 2, 6, 8, 10, ГМ-КСФ), отложение иммунных комплексов в сосудистой стенке. Эти механизмы обусловливают развитие мультисистемного воспалительного ответа и объясняют большинство клинико-лабораторных признаков синдрома: лихорадку, гиперферритинемию, коагулопатию, повышение маркеров воспаления.
Патологоанатомическая картина ДМВС характеризуется развитием иммунного некротизирующего васкулита, гиперкоагуляционного синдрома с гемофагоцитозом, поражением ЦНС, ССС, ЖКТ, кожи и слизистых.
Симптомы
Развитию мультисистемного воспалительного синдрома у детей предшествует ОРВИ или подтвержденный COVID-19. Главным клиническим симптомом является фебрильная лихорадка (присутствует у 100% заболевших), которая не купируется в течение 1-2 недель или возобновляется после кажущегося выздоровления. Типичен абдоминальный болевой синдром, сопровождающийся диареей или рвотой. Об этом сообщают от 60 до 97% пациентов. Клиническая картина имитирует вирусный гастроэнтерит, а в некоторых случаях ‒ острый аппендицит.
Другими патогномоничными признаками служат полиморфная (макулезная, макулопапулезная) сыпь (50-76%). У 30 до 50% детей с мультисистемным воспалительным синдромом отмечаются признаки угнетения ЦНС: вялость, цефалгия, судороги, спутанное сознание. Могут возникать загрудинные боли, артериальная гипотензия, вазодилататорный шок. Респираторные нарушения – одышка, тахипноэ – наблюдаются у 20-65% детей.
Часто развивается двусторонний конъюнктивит, склерит, хейлит, лимфаденопатия. Менее распространенными проявлениями выступают отечность кистей и стоп, боль в горле.
Осложнения
Почти у половины больных с мультисистемным воспалительным синдромом развивается дыхательная недостаточность, в т.ч. респираторный дистресс-синдром, требующие кислородной поддержки. Тревожным признаком служит нарастание цианоза, одышки, втяжение межреберных промежутков. Кардиоваскулярные осложнения включают коронарит, перикардит, миокардит, вальвулит. В отдельных случаях МВС сопровождается аритмией, СН, острым коронарным синдромом. Опасным отдаленным осложнением служат аневризмы коронарных артерий.
Поражение ЦНС может отягощаться цереброваскулитом, инсультом. Иногда выявляются выпоты в серозных полостях: перикардиты, плевриты, асциты. Имеются сообщения о развитии острой почечной и печеночной недостаточности. При неконтролируемом развитии событий гибель детей происходит по причине сепсиса, шока, полиорганной недостаточности.
Диагностика
Диагностика ДМВС складывается из клинических критериев, дополненных данными лабораторных и инструментальных методов. Обследование проводится стационарно с привлечением детских неврологов, кардиологов, пульмонологов, реаниматологов. На наличие мультисистемного воспалительного синдрома указывает:
Для дальнейшей оценки функции органов проводятся:
Дифференциальная диагностика
Детский МВС по своим клиническим проявлениям сходен с другими воспалительными и инфекционными процессами. В рамках лабораторно-инструментального обследования дифдиагностика проводится со следующими состояниями:
Лечение мультисистемного воспалительного синдрома
Терапия МВС проводится в отделении детском ОРИТ. Решение по тактике ведения таких пациентов принимается коллегиально с обязательным участием врача-ревматолога. Основные принципы терапии мультисистемного воспалительного синдрома изложены в «Методических рекомендациях по лечению COVID-19 у детей» от 03.07.2020 г. Они включают:
Прогноз и профилактика
Мультисистемный воспалительный синдром, ассоциированный с SARS-CoV-2, следует рассматривать как тяжелое проявление или осложнение COVID-19 у детей. Он требует проведения интенсивной терапии, может сопровождаться тяжелыми и смертельно опасными ближайшими и отдаленными последствиями. Летальность составляет 0,5-1%. Профилактике МВС способствует катамнестическое наблюдение детей, больных и контактных по COVID-19. Особенного внимания и более тщательного обследования заслуживают пациенты, входящие в группы риска. Вопрос о назначении профилактической антикоагулянтной терапии детям с COVID-19 остается дискутабельным.
Мкб болезнь кавасаки код
Полагают, что болезнь Кавасаки носит инфекционный характер. В основе патогенеза лежит васкулит. Поражение коронарных артерий: эндартериит vasa vasoram, поражение интимы и адвентиции проксимальных отделов коронарных артерий, формирование аневризм, окклюзия и эмболия коронарных артерий, ишемия и инфаркт миокарда. Возможно поражение плечеголовного и чревного стволов, почечных, подвздошных и бедренных артерий.
Острая лихорадочная стадия
Красные пятна впервые появляются на ладонях и подошвах и в течение 2 сут захватывают туловище и конечности.
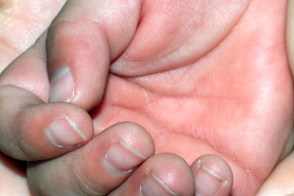 Примерно через 2-5 дней после начала заболевания ладони и подошвы краснеют, а кисти и ступни становятся отечными (без углублении после надавливания). Кисти и стопы отечны, насыщенного красного или фиолетового цвета. Пальцы имеют веретенообразную форму. Консистенция элементов сыпи может быть плотной.Болезненность может быть достаточно сильной и мешать при ходьбе и движении рук. Отечность длится примерно 1 нед. Примерно через 2-5 дней после начала заболевания ладони и подошвы краснеют, а кисти и ступни становятся отечными (без углублении после надавливания). Кисти и стопы отечны, насыщенного красного или фиолетового цвета. Пальцы имеют веретенообразную форму. Консистенция элементов сыпи может быть плотной.Болезненность может быть достаточно сильной и мешать при ходьбе и движении рук. Отечность длится примерно 1 нед. |
Туловище и конечности
Дерматит в зоне подгузников
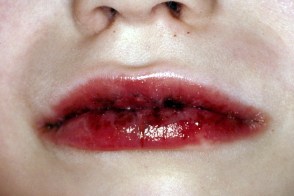 Краснеют через 3-5 дней после начала заболевания.Отмечаются сухость, трещины и кровянистые корки; высыпания держатся в течение 1-3 нед. Вишнево-красные губы с корочками являются ранним симптомом заболевания Краснеют через 3-5 дней после начала заболевания.Отмечаются сухость, трещины и кровянистые корки; высыпания держатся в течение 1-3 нед. Вишнево-красные губы с корочками являются ранним симптомом заболевания |
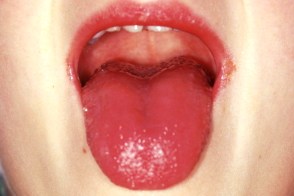 Гипертрофия сосочков языка создает картину «земляничного языка» (80%), которая напоминает вид языка при скарлатине. Гипертрофия сосочков языка создает картину «земляничного языка» (80%), которая напоминает вид языка при скарлатине. |
Цервикальная лимфаденопатия.Плотная, не болезненная, не гнойная лимфаденопатия часто ограничена единичным цервикальным лимфатическим узлом. Увеличение шейных лимфоузлов (по крайней мере один узел превышает в диаметре 1, 5 см).
Другие симптомы. Понос, нарушение функции печени, асептический менингит, артралгия, артрит, уретрит, светобоязнь.
Подострая стадия
Кожа. После разрешения сыпи начинается пластинчатое шелушение. Десквамация на кистях и ступнях начинается через 10-14 дней после возникновения лихорадки. Кожа сходит пластами, начиная от участков вокруг ногтей и кончиков пальцев и прогрессируя вниз до ладоней и подошв.Оно идет в проксимальном направлении от кончиков пальцев (от ногтевых валиков) и полностью охватывает ладони и подошвы.
Другие симптомы.Раздражение мозговых оболочек (менингеальные симптомы). Пневмония. Артралгия, артрит коленных, тазобедренных и локтевых суставов.
Период выздоровления
Могут появиться линии Бо (поперечные борозды на ногтях) и телогеновая алопеция.
Поражение сердечно-сосудистой системы
Аневризмы и тромбы образуются между 12-м и 25-м днем с момента начала заболевания и могут привести к последующей сердечной недостаточности, перикардиальному выпоту, аритмиям или разрывам аневризм.Аномалии достигают пика на 3-и неделе заболевания и часто разрешаются после этого.Осложнения на сердце распространены преимущественно у пациентов мужского пола, у младенцев младше 1 года и у детей старше 5 лет.Мальчики младше 1 года с длительной лихорадкой, повышенным числом тромбоцитов и высокой СОЭ подвержены большему риску поражения сердца.
Течение и прогноз
Большинство больных выздоравливают. Сердечно-сосудистые осложнения возникают у 20%. Аневризмы коронарных артерий развиваются через 2-8 нед после начала болезни; они нередко сочетаются с миокардитом, инфарктом миокарда, перикардитом, стенозами периферических артерий, ишемией кишечника и кишечной непроходимостью, инсультом. Летальность составляет 1%.Основными причинами быстрых и отдаленных летальных исходов являются проявления сердечно-сосудистой недостаточности.Самый худший прогноз для детей с так называемыми гигантскими аневризмами, т.е. с аневризмами диаметром более 8 мм.Почти у 10% детей не удается достичь клинического улучшения при лечении.Рецидивы наблюдаются редко.
Диагностические критерии, разработанные Центром по контролю и профилактике синдрома Кавасаки
Диагноз заболевания устанавливают при наличии 5 из 6 перечисленных ниже клинических признаков:
Если исключены другие заболевания, а у пациента имеется аневризма коронарной артерии, диагноз болезни Кавасаки ставят и при наличии менее чем 5 из 6 клинических признаков.У младенцев младше 6 мес. могут быть только длительная лихорадка и аневризмы коронарных артерии («атипичная болезнь Кавасаки»), что дает повод заподозрить болезнь Кавасаки у всех новорожденных с лихорадкой неизвестной природы.
Диагностических тестов не существует.Изменение со стороны крови:
Гистологическое исследование:васкулит мелких и средних артерий, набухание эндотелия посткапиллярных венул, дилатация мелких сосудов, инфильтраты из лимфоцитов и моноцитов вокруг артерий и артериол дермы.
ЭКГ:Удлинение интервалов PQ и QT. Изменения сегмента ST и зубца Т.
Эхокардиография: Аневризмы коронарных артерий.
Ювенильный ревматоидный артрит, инфекционный мононуклеоз, другие вирусные инфекции, лептоспироз, пятнистая лихорадка Скалистых гор, токсический шок, синдром ошпаренной кожи, полиморфная экссудативная эритема, сывороточная болезнь, системная красная волчанка, синдром Рейтера.
В течение первых 10 дней после начала заболевания назначают иммуноглобулин внутривенно в виде однократного вливания в дозе 2 г/кг и аспирин (30-50 мг/кг). Дозу аспирина снижают до 3-5 мг/кг в качестве единичной дневной дозы после падения температуры.Примерно 10% детей резистентны к внутривенному введению иммуноглобулина. В качестве альтернативы внутривенному введению иммуноглобулина у таких пациентов может рассматриваться метилпреднизолон, хотя некоторые авторы утверждают, что назначение кортикостероидов повышает риск развития аневризм коронарных артерий.
Имеются противопоказания.Проконсультируйтесь с врачом