невринома послеоперационного рубца мкб 10 код
Опухоли невринома
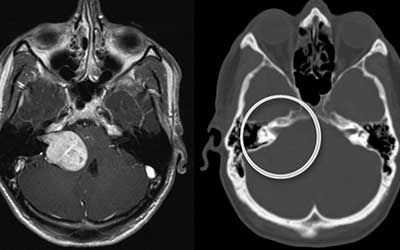
Невринома — это новообразование доброкачественной этиологии, растущее из шванновских клеток (леммоцитов), формирующих миелиновую оболочку нервных волокон. Чаще всего она поражает слуховой нерв, однако может встречаться и на любых других нервах. Её диагностируют в 10% случаев церебральных новообразований, 20% — опухолей спинномозгового канала и 50% случаев опухолей периферических нервов.
Лечение невриномы — хирургическое. Пройти операцию по её удалению в Москве приглашает отделение нейрохирургии ЦЭЛТ. Мы работаем на рынке платных медицинских услуг уже более тридцати лет и проводим лечение в соответствии с международными стандартами. В арсенале наших нейрохирургов имеется современное оборудование и щадящие методики, подбор которых осуществляется индивидуально, что позволяет добиваться наилучших результатов.
Этиология невриномы
Научные исследования выявили связь между развитием невриномы и чрезмерно активным размножении леммоцитов. Причину подобного явления пока установить не удалось. Сама по себе опухоль отличается медленным развитием и выглядит как узел круглой или овальной, а иногда — и неправильной формы. Его поверхность достаточно неровная, с буграми, покрытая капсулой. Цвет тканей может быть разным, поскольку зависит от уровня кровоснабжения невриномы: он варьируется от бледно-серого до синюшного. Внутри выявляют кисты различного размера с жидкостью, возможно частичное или полное перерождение в кисту.
Специалисты выделяют ряд факторов, повышающих риск развития невриномы. К ним относят следующее:
Симптоматика невриномы
Как уже упоминалось, невринома растёт достаточно медленно, поэтому, как правило, в течение длительного срока больной может не отмечать негативных изменений в самочувствии. Однако, по мере развития новообразование начинает давить на соседние ткани, а поражённый нерв теряет возможность выполнять свои функции. Клинические проявления напрямую зависят от локализации проблемы и могут быть следующими:
Осложнения невриномы
Опасность невриномы заключается в сложности её выявления на ранней стадии развития из-за отсутствия клинических проявлений. Однако, отсутствие своевременного лечения является причиной развития серьёзных осложнений в виде:
Наши врачи
Диагностика и лечение невриномы в ЦЭЛТ
Штат нашего нейрохирургического отделения укомплектован врачами высшей категории с десятками лет опыта практической и научной работы. В их арсенале имеется мощная диагностическая и хирургическая база, позволяющая проводить комплексные исследования и добиваться наилучших результатов в лечении. Перед тем как приступить к нему, проводится комплексная диагностика, направленная определение точного места роста невриномы, её размеров, воздействия на окружающие ткани, наличие кистозных изменений. Для этого пациенту назначают:
Хирургическое лечение предусматривает два способа удаления невриномы:
Пройти полное обследование и начать лечение можно в многофункциональной клинике ЦЭЛТ – последние достижения медицины на страже вашего здоровья.
Получить больше информации об операции по удалению невриномы, а также узнать её точную стоимость можно записавшись на приём к нашим специалистам: +7 (495) 788-33-88.
Приобретенные дефекты и деформации мягких тканей и костей челюстно-лицевой области
Общая информация
Краткое описание
Протокол «Приобретенные дефекты и деформации мягких тканей и костей челюстно-лицевой области»
Код по МКБ-10:
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
По локализации:
1. Дефекты и деформации губ.
2. Дефекты и деформации подбородочной области.
3. Дефекты и деформации ротовой щели.
4. Дефекты и деформации носа.
5. Контрактура челюсти.
6. Келоидные рубцы после травм.
7. Рубцы и деформации лица и шеи после ожогов.
8. Дефекты челюстей после удаления опухолей.
По этиологии:
1. После механических травм головы и шеи.
2. После физических травм (ожогов и отморожений).
3. После удаления опухолей ЧЛО.
Диагностика
Диагностические критерии
Жалобы: на косметический дефект, нарушение анатомо-функциональной целостности челюстно-лицевой области (зависит от вида деформации).
При объективном осмотре детей данной группы выявляются изменения тканей лица и шеи рубцового характера, деформирующие анатомические образования лица и шеи.
При локализации данных рубцов в приротовой области возможны рубцовые контрактуры, ограничивающие открывание рта, уменьшающие ротовую щель (рубцовая микростомия). При данной локализации рубцы деформируют красную кайму верхней или нижней губы. При посттравматических дефектах верхней губы или щечной области наблюдается наличие дефекта тканей, сообщающийся с полостью рта. На краях дефекта наблюдаются рубцовые изменения, возможны келлоидные рубцы.
При рубцовых деформациях носа наблюдается нарушение анатомии наружного носа, за счет рубцов. Рубцы могут быть как плоские, не вызывающие анатомической деформации крыльев носа, так и более грубые и поражающие подлежащие слои кожи и вызывающие деформацию хрящей носа, вплоть до сужения носовых ходов за счет рубцовых спаек.
При локализации рубцов в окологлазничной области возможны рубцовые контрактуры века, что приводит к птозу век, а при более тяжелых поражениях и к рубцовым спайкам между верхними и нижними веками. Данный вид деформаций может встречаться как с поражением глазного яблока, так и без нарушения целостности последнего.
При рубцовых состояниях предушной и околоушной областей наблюдаются деформации ушной раковины и мочки уха рубцовыми спайками. При глубоких поражениях данной области возможны рубцовые контрактуры жевательных мышц, что проявляется ограничением открывания рта.
Рубцовые деформации шеи, как правило, вызывают котрактуру шеи, т.е. ограничение подвижности головы той или иной степени. Различают 4 степени контрактуры шеи: от ограничения вертикального движения до полной неподвижности головы. При односторонней рубцовой деформации может быть приобретенная рубцовая кривошея.
Показатели лабораторных исследований не изменяются.
Рентгенологическая картина: изменяется при последствиях переломов костей лица.
Перечень основных диагностических мероприятий:
1. Общий анализ крови (6 параметров).
2. Общий анализ мочи.
3. Биохимический анализ крови.
4. Исследование кала на яйца глист.
5. Определение времени свертываемости капиллярной крови.
6. Определение группы крови и резус фактора.
8. Консультация врача анестезиолога.
Перечень дополнительных диагностических мероприятий:
2. УЗИ органов брюшной полости.
3. Рентгенография челюстных костей в двух проекциях.
Дифференциальный диагноз
Врожденные расщелины верхней губы и макростомии
Приобретенные дефекты верхней губы и при ротовой области
На дефект в/губы или щеки треугольной или щелевидной формы
На дефект различной формы
Патология приобретенная в результате травмы или других причин
Картина зависит от вида расщелины
В зависимости от полученной травмы
Лечение
Тактика лечения
Цель лечения:
5. При дефектах и деформации костей лица и челюстей после травм проводятся костно-пластические и контурные операции.
Режим охранительный, полупостельный.
Ограничение открывания рта до 1 мес.
Реабилитация в условиях стоматологической поликлиники по месту жительства. Диспансерное наблюдение челюстно-лицевого хирурга по месту жительства. Занятия лечебной гимнастикой.
Перечень основных медикаментов
Невринома послеоперационного рубца мкб 10 код
Невринома – поражение клетки Шванна. Именно поэтому заболевание называют еще шваннома. Оно воздействует на мягкие ткани, поражая оболочку нервов. Может быть как доброкачественной, так и злокачественной. Если опухоль переходит в злокачественную форму, такое заболевание называется нейросаркома. Места поражения: руки, спина, ноги, шея, голова.
Виды заболевания
Невринома делится на два вида – доброкачественная и злокачественная. Доброкачественная представляет собой медленно растущий узел, не вызывающий сбоев, нарушений в работе организма. Месторасположение: голова, позвоночник, шея.
Злокачественная невринома – результат перехода доброкачественной опухоли в злокачественную саркому нерва. Определить и установить четкие границы заболевания сложно. Узел растет быстро, могут развиваться метастазы в других органах. Опухоль может достичь больших размеров, чем больше, тем труднее поддается лечению. Месторасположение: предплечья, стопы, кисти. Примите во внимание! Злокачественная форма характерна для людей возрастом от 20 до 40 лет, а доброкачественная стадия характерна для людей возрастом от 50 до 60 лет. Клинические симптомы обеих форм похожи, что затрудняет ситуацию, доктору нужно четко понять, к какой стадии относится заболевание.
Также выделяют и такие виды невриномы:
Заболевание может задеть тройничный нерв, может развиваться в области голени, между правой и левой плевральной полости.
Причины развития болезни и основные симптомы
Если доктор диагностировал невриному слухового нерва, позвоночника, мозга – это не означает, что на заболевание воздействовала другая болезнь. Это и ставит специалистов в затруднительное положение, так как установить точную причину заболевания сложно, оно развивается у здоровых людей.
На причину развития опухоли нервов могут влиять генетические заболевания, среди которых нужно выделить:
Если у человека генетическая предрасположенность и злокачественные опухоли были у близких родственников, то это также может стать причиной. Нужно выделить частые травмы, воздействие ионизирующего излучения.
Среди общих симптомов невриномы нужно выделить:
Опухоль нервов имеет видимые и невидимые признаки. Если поражен нерв, расположенный глубоко в тканях, признаков не будет. В ином случае появляется над кожей плотное образование.
Опухоль нервов может не беспокоить несколько месяцев или лет, но это не означает, что заболевание не прогрессирует. Есть симптомы, зависящие от локализации заболевания.
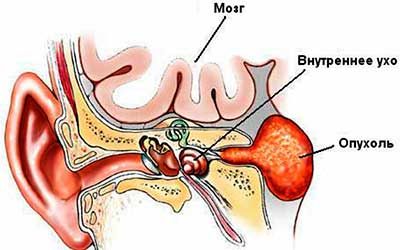
Невринома слухового нерва
К основным симптомам невриномы слухового нерва относят:
Эта симптоматика может привести к развитию глухоты. Заболевание сопровождается тошнотой, рвотой, болевыми ощущениями.
Повреждение тройничного нерва
К симптоматике относят:
Пациент может потерять вкус, у него повысится слюноотделение. Для поздних стадий развития характерно внутричерепное давление.
Невринома позвоночника
Для невриномы позвоночника характерны такие симптомы:
Пациент жалуется на сбои в работе кишечника, затрудненное мочеиспускание, к примеру, может быть недержание, заболевание может привести к параличу ног.
Невринома легкого
Шейная невринома
Среди основных симптомов выделяют:
Также характерна боль в области шеи, отдающая в плечи.
Когда следует обратиться к врачу
Обратиться к врачу нужно при появлении любых выше указанных симптомов. Специалист проведет осмотр, назначит лечение, проконтролирует процесс выздоровления. Онкологический центр «София» находится в центральном округе Москвы, здесь вы можете записаться к опытному онкологу.
Диагностика невриномы в онкоцентре
Лечение невриномы должно проходить под контролем врача. В онкоцентра «София» проводится такая диагностика заболевания:
Также в клинике проводятся гистологические, лабораторные исследования.
Лечение невриномы
Лечение невриномы зависит от того, на какой стадии и какой формы заболевание – доброкачественная опухоль или злокачественная.
Хирургическое вмешательство
Невринома мозга, слухового нерва, позвоночника при сложной форме лечится при помощи хирургического вмешательства. Если это доброкачественное образование небольшого размера не вызывающее дискомфорта, то можно не удалять невриному. Если это злокачественная форма, то оперативное вмешательство – обязательная процедура.
Радиохирургия
Удаление невриномы с помощью радиохирургии подразумевает воздействие на очаг заболевания при помощи радиоактивного излучения. Это безболезненная процедура длительностью не больше часа.
Химиотерапия и лучевая терапия
Используется после хирургического удаления невриномы, позволяет избавиться от остатков заболевания. Схема лечения для каждого клиента подбирается индивидуально.
Прогнозы лечения злокачественного заболевания
Лечение невриномы должно проводиться независимо от стадии и формы. Доброкачественная форма может перерасти в злокачественную, что приведет к смерти пациента. При доброкачественной форме пятилетняя выживаемость составляет 100%, при злокачественной стадии – от 37 до 65%. Опухоль растет медленно, значение имеет месторасположение очага заболевания, возможность проведения хирургической операции. Невринома после удаления может повлечь за собой потерю слуха, мимики, сбой могут дать некоторые двигательные функции. Операция при невриноме в большинстве случаев не несет негативных последствий, пациенту назначается послеоперационный уход, восстановление.
Как записаться к специалисту в онкоцентре «София»
Онкологический центр «София» расположен в центре Москвы, записаться на прием к врачу-онкологу можно по телефону +7(495)775-73-60. Также воспользуйтесь формой обратной связи, отправив запрос с помощью сайта, или закажите звонок. На сайте можно ознакомиться с признаками онкологического заболевания.
Невринома послеоперационного рубца мкб 10 код
ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Минздрава России, 191015, Санкт-Петербург
Кафедра факультетской хирургии им. И.И. Грекова Северо-Западного государственного медицинского университета им. И.И. Мечникова, Санкт-Петербург
Кафедра факультетской хирургии им. И.И. Грекова ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Минздрава России, Санкт-Петербург, Россия
Кафедра факультетской хирургии им. И.И. Грекова Северо-Западного государственного медицинского университета им. И.И. Мечникова, Санкт-Петербург, Россия
Рубцово-спаечная деформация правого латерального кожного нерва бедра после лапароскопической протезирующей предбрюшинной герниопластики
Журнал: Эндоскопическая хирургия. 2017;23(1): 44-45
Земляной В. П., Сигуа Б. В., Гуржий Д. В., Сёмин Д. С. Рубцово-спаечная деформация правого латерального кожного нерва бедра после лапароскопической протезирующей предбрюшинной герниопластики. Эндоскопическая хирургия. 2017;23(1):44-45. https://doi.org/10.17116/endoskop201723144-45
ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Минздрава России, 191015, Санкт-Петербург
ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Минздрава России, 191015, Санкт-Петербург
Кафедра факультетской хирургии им. И.И. Грекова Северо-Западного государственного медицинского университета им. И.И. Мечникова, Санкт-Петербург
Кафедра факультетской хирургии им. И.И. Грекова ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Минздрава России, Санкт-Петербург, Россия
Кафедра факультетской хирургии им. И.И. Грекова Северо-Западного государственного медицинского университета им. И.И. Мечникова, Санкт-Петербург, Россия
В последние годы хирурги всего мира отдают предпочтение эндовидеохирургическим методам паховой герниопластики [1, 2]. Помимо рецидива грыжи, важным критерием эффективности хирургического лечения является отсутствие осложнений и качество жизни пациента. Послеоперационная хроническая невралгия — одно из распространенных осложнений эндовидеохирургической герниопластики. Наиболее характерно для традиционных методик послеоперационное развитие пахово-генитальной невралгии, а при эндовидеохирургических вмешательствах — латерально-бедренной, бедренно-половой и значительно реже подвздошно-паховой и подвздошно-подчревной [3]. По данным отечественных авторов, после традиционных методик пахово-генитальная невралгия вследствие вовлечения в рубцовый процесс нервов и их ветвей возникает в 2—3,2% случаев. При этом 1% пациентов нуждаются в повторном оперативном вмешательстве. Основной причиной возникновения невралгии после эндовидеохирургических вмешательств выступает фиксация нервов скрепками в зоне операции. По разным данным [3, 6], частота повреждений нервов и их веточек после лапароскопической паховой герниопластики может достигать 5%. Неэффективность консервативной терапии является показанием к повторной операции и снятию скрепок в зоне фиксации нерва.
В последние годы разрабатываются методы профилактики послеоперационной невралгии за счет отказа от степлерной фиксации протеза и замены ее биологическим клеем или шовной фиксацией. Эти методы позволяют минимизировать риск повреждения нервов, однако имеют ряд недостатков [7].
Приводим собственное клиническое наблюдение устранения рубцово-спаечной деформации правого латерального кожного нерва бедра после лапароскопической протезирующей предбрюшинной герниопластики.
Пациент С., 38 лет, поступил в клинику факультетской хирургии 17.10.16 с диагнозом: лапароскопическая протезирующая предбрюшинная герниопластика справа (10.06.16). Невринома послеоперационного рубца, болевой синдром.
Из анамнеза известно, что через 3 нед после лапароскопической протезирующей предбрюшинной герниопластики справа появились боли нарастающего характера в правой паховой области с иррадиацией в область наружной поверхности правого бедра, усилилась нарастающая кожная чувствительность по латеральной поверхности правого бедра. Амбулаторно: после консультации невролога, проводилась консервативная терапия с незначительным положительным эффектом. Однако после отмены лечения интенсивность болевого синдрома возвращалась в прежнем объеме. С жалобами на болевой синдром и отсутствие эффекта от консервативной терапии больной обратился в клинику факультетской хирургии им. И.И. Грекова СЗГМУ им. И.И. Мечникова. Назначено оперативное вмешательство (20.10.16). Выполнена обзорная лапароскопия. В брюшной полости патологических изменений не выявлено. При ревизии правой паховой области визуализирован предбрюшинно расположенный сетчатый эндопротез, без признаков транспозиции. Выше протеза по его периферии была вскрыта париетальная брюшина и осуществлен доступ к латеральному краю правой паховой области. После мобилизации латерального края сетчатого эндопротеза визуализировано наличие латерального кожного нерва бедра с его вовлечением в грубый рубцово-спаечный процесс (рис. 1). Иссечена рубцовая ткань с участком деформации вовлеченного нерва (рис. 2). Оперативное вмешательство завершено восстановлением целости брюшины. Послеоперационный диагноз: рубцово-спаечная деформация правого латерального кожного нерва бедра.


В раннем послеоперационном периоде пациент отметил исчезновение ранее беспокоящих его болей с умеренной гипестезией кожи по латеральной поверхности правого бедра. Послеоперационный период протекал без осложнений, выписан на 4-е сутки под амбулаторное наблюдение хирурга.
По данным гистологического исследования иссеченного рубца № 4319 от 02.11.16: фиброзная ткань и фрагмент нервного ствола, нервные волокна и эндоневрий обычного вида.
Приведенный клинический пример демонстрирует редкий вид осложнения лапароскопической протезирующей предбрюшинной герниопластики и возможность его устранения. Несмотря на очевидные успехи современной герниологии и существование различных модифицированных методик, вопросы установки и фиксации сетчатого протеза и профилактики возможных осложнений требуют дальнейшего изучения.
Авторы заявляют олб отсутствии конфликта интересов.
Келоидные и гипертрофические рубцы
Общая информация
Краткое описание
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ CКЕЛОИДНЫМИ И ГИПЕРТРОФИЧЕСКИМИ РУБЦАМИ
Шифр по Международной классификации болезней МКБ-10
L91.0
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Общепринятой классификации не существует.
Этиология и патогенез
Формирование рубцовой ткани представляет собой физиологический ответ на повреждение кожных покровов и слизистых оболочек. Однако изменение метаболизма внеклеточного матрикса (дисбаланс между его разрушением и синтезом) может привести к чрезмерному рубцеванию и образованию келоидных и гипертрофических рубцов [1].
Заживление ран и, следовательно, образование рубцовой ткани включает в себя три отдельных этапа: воспаление (в первые 48-72 ч после повреждения ткани), пролиферация (до 6 недель) и ремоделирование или созревание (в течение 1 года и более) [1]. Длительная или чрезмерно выраженная воспалительная фаза может способствовать усиленному рубцеванию. Согласно результатам современных исследований, у людей с генетической предрасположенностью, первой группой крови, IV-V-VI фототипом кожи образование рубцов может развиваться под действием различных факторов: гипериммуноглобулинемии IgE, изменения гормонального статуса (в период полового созревания, беременности и т.д.) [1, 2].
Официальные показатели заболеваемости и распространенности келоидных и гипертрофических рубцов отсутствуют. По данным современных исследований, образование рубцов наблюдается у 1,5-4,5% лиц в общей популяции. Келоидные рубцы выявляются в равной степени у мужчин и женщин, чаще – у лиц молодого возраста. Существует наследственная предрасположенность к развитию келоидных рубцов: генетические исследования указывают на аутосомно-доминантное наследование с неполной пенетрантностью [2].
Клиническая картина
Cимптомы, течение
Различают следующие клинические формы рубцов [11, 12, 13, 14]:
— нормотрофические рубцы;
— атрофические рубцы;
— гипертрофические рубцы:
o линейные гипертрофические рубцы;
o широко распространяющиеся гипертрофические рубцы;
— келоидные рубцы:
o малые келоидные рубцы;
o крупные келоидные рубцы.
Также выделяют стабильные (зрелые) и нестабильные (незрелые) рубцы.
Келоидные рубцы представляют собой четко очерченные плотные узлы или бляшки, от розового до лилового цвета, с гладкой поверхностью и неравномерными нечеткими границами. В отличие от гипертрофических рубцов, они часто сопровождаются болезненностью и гиперестезиями. Покрывающий рубцы тонкий эпидермис нередко изъязвляется, часто наблюдается гиперпигментация.
Келоидные рубцы образуются не ранее чем через 3 месяца после повреждения ткани, а затем могут увеличиваться в размерах в течение неопределенно длительного времени. По мере роста по типу псевдоопухоли с деформацией очага они выходят за границы первоначальной раны, спонтанно не регрессируют и имеют тенденцию к рецидивам после эксцизии.
Образование келоидных рубцов, в том числе спонтанное, наблюдается в определенных анатомических областях (мочки ушей, грудь, плечи, верхняя часть спины, задняя поверхность шеи, щеки, колени).
Гипертрофические рубцы представляют собой узлы куполообразной формы различных размеров (от мелких до очень крупных), с гладкой или бугристой поверхностью. Свежие рубцы имеют красноватую окраску, в дальнейшем она становится розоватой, белесоватой. По краям рубца возможна гиперпигментация. Образование рубцов происходит в течение первого месяца после повреждения ткани, увеличение в размерах – в течение последующих 6 месяцев; часто в течение 1 года рубцы регрессируют. Гипертрофические рубцы ограничены границами первоначальной раны и, как правило, сохраняют свою форму. Очаги поражения обычно локализуются на разгибательных поверхностях суставов или в областях, подверженных механическим нагрузкам.
Диагностика
Диагноз заболевания устанавливается на основании клинической картины, результатах дерматоскопического и гистологического исследований (при необходимости).
При проведении комбинированной терапии рекомендуются консультации терапевта, пластического хирурга, травматолога, радиолога.
Дифференциальный диагноз
Лечение
Цели лечения
— стабилизация патологического процесса;
— достижение и поддержание ремиссии;
— повышение качества жизни больных:
o купирование субъективной симптоматики;
o коррекция функциональной недостаточности;
o достижение желаемого косметического результата.
Общие замечания по терапии
Гипертрофические и келоидные рубцы являются доброкачественными поражениями кожи. Необходимость проведения терапии определяется выраженностью субъективных симптомов (например, зуда/боли), функциональной недостаточностью (например, контрактуры / механического раздражения из-за высоты образований), а также эстетическими показателями, которые могут значительно влиять на качество жизни и приводить к стигматизации [17, 18].
Ни один из доступных в настоящее время методов терапии рубцов в виде монотерапии не позволяет во всех случаях добиться редукции рубцов или улучшения функционального состояния и / или косметической ситуации. Практически во всех клинических ситуациях требуется сочетание различных методов лечения.
Немедикаментозная терапия
Криохирургия 27
Криохирургия жидким азотом приводит к полной или частичной редукции 60-75% келоидных рубцов после, по меньшей мере, трех сессий (В). Основными побочными эффектами криохирургии являются гипопигментация, образование пузырей и замедленное заживление (А).
Сочетание криохирургии жидким азотом и инъекций глюкокортикостероидных препаратов, имеет синергетический эффект за счет более равномерного распределения препарата в результате межклеточного отека ткани рубца после низкотемпературного воздействия (В).
Обработка рубца может проводится методом открытого криораспыления либо контактным методом с использованием криозонда. Длительность экспозиции – не менее 30 секунд; частота применения – 1 раз в 3-4 недели, количество процедур – индивидуально, но не менее 3.
Лазерное воздействие 33.
1. Лазер на основе диоксида углерода.
Обработка рубца СО2 лазером может проводится в тотальном или фракционном режимах. После тотальной абляции келоидного рубца СО2 лазером в качестве монотерапии рецидив наблюдается в 90% случаев (В), поэтому данный вид лечения не может быть рекомендован в виде монотерапии. Использование фракционных режимов лазерного воздействия позволяет снизить количество рецидивов.
2. Пульсирующий лазер на красителях.
Пульсирующий лазер на красителях (PDL) генерирует излучение с длиной волны 585 нм, что соответствует пику поглощения гемоглобина эритроцитов в кровеносных сосудах. Кроме прямого сосудистого воздействия PDL уменьшает индукцию трансформирующего фактора роста-β1 (TGF-β1) и гиперэкспрессию матриксных металлопротеиназ (MMP) в тканях келоида (С).
В большинстве случаев использование PDL оказывает положительное воздействие на ткань рубца в виде размягчения, уменьшения интенсивности эритемы и высоты стояния.
Хирургическое иссечение 39.
Хирургическая коррекция рубцовых изменений сопровождается рецидивом в 50-100% случаев, за исключением келоидов мочек ушных раковин, которые рецидивируют значительно реже (В). Такая ситуация связана с особенностями операционной техники, выбором метода закрытия операционного дефекта, различными вариантами пластики местными тканями.
Лучевая терапия 48.
Лучевая терапия применяется в качестве монотерапии или дополнения к хирургическому иссечению. Хирургическая коррекция в течение 24 часов после лучевой терапии считается наиболее эффективным подходом для лечения келоидных рубцов, позволяющим значительно снизить число рецидивов ( B ). Рекомендуется применение относительно высоких доз лучевой терапии в течение короткого времени экспозиции (В) [5].
К побочным реакциям ионизирующего излучения относят стойкую эритему, шелушение кожи, телеангиэктазии, гипопигментацию (В) и риск канцерогенеза (существует несколько научных сообщений о злокачественной трансформации последовавшей после лучевой терапии рубцов).
Требования к результатам лечения
В зависимости от метода терапии положительная клиническая динамика (уменьшение объема рубца на 30-50%, снижение выраженности субъективных симптомов) может быть достигнута после 3-6 процедур или после 3-6 месяцев лечения.
При отсутствии удовлетворительных результатов лечения после 3-6 процедур / 3-6 месяцев необходима модификация терапии (комбинация с другими методами / смена метода / увеличение дозы).
Келоидные рубцы
Профилактика
Лицам, имеющим в анамнезе случаи образования гипертрофических или келоидных рубцов или тех, кому предстоит операция в зоне повышенного риска их развития, рекомендуется:
1. Для ран с высоким риском развития рубцов, предпочтительно использовать продукты на основе силикона. Силиконовый гель или пластины следует наносить после того, как разрез или рана эпителизируется и продолжать в течение по крайней мере 1 месяца. Для силиконового геля, рекомендовано как минимум 12-часовое ежедневное использование или, если возможно, непрерывное 24-часовое использование с гигиенической обработкой дважды в день. Использование силиконового геля может быть предпочтительным, при обширной площади поражения, при использовании на их в области лица, для лиц, проживающих в жарком и влажном климате.
2. Для пациентов со средней степенью риска развития рубцов возможно использование силиконового геля или пластин (предпочтительно), гипоаллергенной микропористой ленты.
3. Пациентам с низким риском развития рубцов следует рекомендовать соблюдать стандартные гигиенические процедуры. Если пациент выражает озабоченность в связи с возможностью формирования рубца, он может применять силиконовый гель.
Дополнительной общей профилактической мерой является исключение воздействия солнечных лучей и использование солнцезащитных кремов с максимальным коэффициентом защиты от солнца (SPF> 50) до созревания рубца.
Как правило, тактика ведения пациентов с рубцами может быть пересмотрена через 4-8 недель после эпителизации с целью определения необходимости дополнительных вмешательств по коррекции рубцов.
Информация
Источники и литература
Информация
Персональный состав рабочей группы по подготовке федеральных клинических рекомендаций по профилю «Дерматовенерология», раздел «Келоидные и гипертрофические рубцы»:
1. Рахматулина Маргарита Рафиковна – заместитель директора ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России по научно-клинической работе, доктор медицинских наук, г. Москва.
2. Карамова Арфеня Эдуардовна – заведующий отделом дерматологии ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, кандидат медицинских наук, г. Москва
3. Сайтбурханов Рифат Рафаилевич – врач-дерматовенеролог консультативно-диагностического центра ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, г. Москва
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.
Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.