нейроваскулярный конфликт мкб 10 код
Невралгия тройничного нерва
Общая информация
Краткое описание
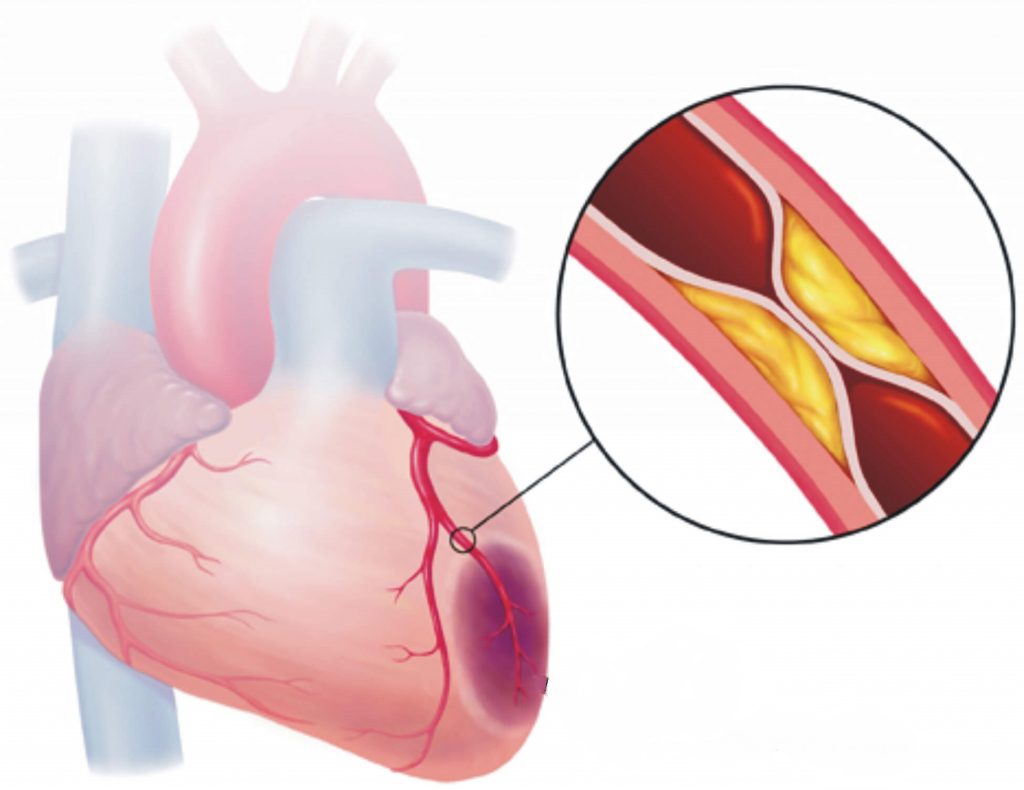
Невралгия тройничного нерва (тригеминальная невралгия) – пароксизмальная колющая боль продолжительностью несколько секунд, часто вызывается вторичными чувствительными стимулами, соответствует зоне иннервации одной или нескольких ветвей тройничного нерва на одной стороне лица, без неврологического дефицита [2,4]. Основной причиной заболевания является конфликт между сосудом и корешком тройничного нерва (нейроваскулярный конфликт). В редких случаях лицевая боль вызвана другими патологическими состояниями (опухоль, сосудистые мальформации, герпетическое поражение нерва) [4].
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
Диагностические критерии [5]
Магнитно-резонансная томография головного мозга выполняется для определения этиологии тригеминальной невралгии.
Жалобы и анамнез
Жалобы:
Пароксизмальные приступы боли в области иннервации одной или нескольких ветвей тройничного нерва.
• Исключение других причин болей при обследовании;
Инструментальные исследования:
МРТ является стандартным методом для выявления нейроваскулярного конфликта в зоне тройничного нерва, и исключения другой причины (например, опухоль, сосудистая мальформация и др.) заболевания.
Показания для консультации специалистов:
Дифференциальный диагноз
Дифференциальный диагноз [13]
Дифференциальный диагноз проводится с патологическими состояниями, характеризующимися лицевой и/или краниальной болью. К таким заболеваниям (Таблица 1) относятся пульпит, темпоромандибулярная боль, нейропатическая тригеминальная боль, пароксизмальная гемикрания.
Таблица 1. Сравнение признаков тригеминальной невралгии с симптомами других заболеваний
Лечение
Цели лечения
Устранение или уменьшение боли путем микроваскулярной декомпрессии (код операции 04.41) или чрескожной радиочастотной термокоагуляции тройничного нерва (код операции 04.20). Выбор хирургического метода лечения зависит от возраста и сопутствующей патологии пациента, причины тригеминальной невралгии, характера болей, а также желания пациента [1, 7-10].
Тактика лечения
Немедикаментозное лечение:
Диета при отсутствии сопутствующей патологии – соответственно возрасту и потребностям организма.
Медикаментозное лечение [3,6,11,14]
Медикаментозное лечение, оказываемое на амбулаторном уровне
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Карбамазепин 200 мг, доза и кратность зависят от частоты и интенсивности лицевой боли, перорально.
Перечень дополнительных лекарственных средств (менее 100% вероятности применения):
Прегабалин 50-300 мг, доза и кратность зависят от частоты и интенсивности лицевой боли, перорально.
С целью уменьшения лицевой боли до операции пациенты обычно принимают энтерально препарат Карбамазепин [12], доза и кратность приема которого зависят от интенсивности и частоты приступов лицевой боли.
Антибиотикопрофилактика: Цефазолин 2 г, внутривенно, за 1 час до разреза.
Послеоперационная анальгетическая терапия: НПВС или опиоидные средства.
Послеоперационная противорвотная терапия (метоклопрамид, ондансетрон), внутривенно или внутримышечно, по показаниям в возрастной дозировке.
Гастропротекторы в послеоперационном периоде в терапевтических дозировках по показаниям (омепразол, фамотидин).
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи: нет.
Другие виды лечения
Другие виды лечения, оказываемые на амбулаторном уровне:
Блокады точек выхода нерва.
Другие виды лечения, оказываемые на стационарном уровне: радиохирургия (Гамма нож).
Другие виды лечения, оказываемые на этапе скорой неотложной помощи: Не проводится.
Хирургическое вмешательство
Хирургическое вмешательство, оказываемое в амбулаторных условиях: Не проводится.
Хирургическое вмешательство, оказываемое в стационарных условиях
Методы хирургического лечения невралгии тройничного нерва:
Целью микроваскулярной декомпрессии является устранение конфликта между сосудом и тройничным нервом. При радиочастотной термокоагуляции выполняется селективное термическое поражение нерва, тем самым достигается прерывание проводимости болевых импульсов.
Дальнейшее ведение
Первый этап (ранний) медицинской реабилитации – оказание МР в остром и подостром периоде травмы или заболевания в стационарных условиях (отделение реанимации и интенсивной терапии или специализированное профильное отделение) с первых 12-48 часов при отсутствии противопоказаний. МР проводится специалистами МДК непосредственно у постели больного с использованием мобильного оборудования или в отделениях (кабинетах) МР стационара. Пребывание пациента на первом этапе завершается проведением оценки степени тяжести состояния пациента и нарушений БСФ МДК в соответствии с международными критериями и назначением врачом-координатором следующего этапа, объема и медицинской организации для проведения МР [15].
Последующие этапы медицинской реабилитации – темы отдельного клинического протокола.
Наблюдение невропатолога в поликлинике по месту жительства.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
Отсутствие или уменьшение интенсивности и частоты приступов лицевой боли в области иннервации тройничного нерва.
Препараты (действующие вещества), применяющиеся при лечении
Группы препаратов согласно АТХ, применяющиеся при лечении
| (N02) Анальгетики |
| (J01) Противомикробные препараты для системного применения |
Госпитализация
Показания для госпитализации
Показания для плановой госпитализации:
Что такое ОНМК по МКБ 10?
ОНМК МКБ 10 код – позволяет поставить точный диагноз, который будет учитывать точную зону поражения. Эта градация соответствует международному уровню, что облегчает перевод пациентов между клиниками разных стран и в случае выписки за границу доктор сразу же прочитает заключение и назначит эффективное лечение.
Согласно такой классификации различают 10 видов патологий, соответствующих шифрам I 60 – I 69. Поговорим о них более подробно.
Инсульты
Под этим термином понимается разрыв артерии с последующим кровоизлиянием. Это очень опасное состояние, при котором повреждается кора головного мозга растущей гематомой с последующей утратой функций. Согласно МКБ 10 различают три кода, соответствующих инсульту:
Последствия ОНМК по геморрагическому типу описаны в рубриках по МКБ 10 – это остаточные явления после кровоизлияния, которые часто приводят к инвалидности. Это очень опасные состояния, в период которых отмечается высокая смертность, около трети пациентов погибает в первые 5 лет жизни.
Инфаркты
Это острое состояние, характеризующееся закупоркой просвета артерии или ее резким спазмом с последующим нарушением кровообращения и появлением участка омертвления ткани (по-научному – некроз).
Шифр 63 соответствует коду МКБ 10 ОНМК по ишемическому типу, градация следующая:
Все перечисленные подпункты классификации выставляются после точки, если, например, повреждены вены – код будет выглядеть так: I 63.6. Инфаркты очень опасны, по статистике порядка 80% всех ОНМК – ишемического типа. Такие больные госпитализируются в палату интенсивной терапии и находятся под наблюдением врача.
Закупорки и спазмы сосудов без инфаркта
В клинической практике нередко встречаются случаи, когда нарушение притока крови не вызывает некротических изменений. Такие состояния по МКБ 10 входят в две большие группы:
Нервные клетки очень чувствительны и быстро погибают на фоне кислородного голодания и нехватки питательных веществ. Но мозг устроен уникальным образом, в нем находится так называемый «Виллизиев круг» – это «запасные» соединения между артериями, благодаря которым кровь может течь по обходным сосудам. Именно поэтому иногда нарушение проходимости не приводит к инфаркту мозга.
Отметим основные причины, которые могут создать препятствие в артерии:
Перечисленные причины часто приводят к инфарктам мозга или развитию тяжелых состояний после ОНМК, имеющих определенный код по МКБ 10.
Оставшаяся классификация
Мы перечислили основную градацию расстройств мозгового кровообращения, которая часто встречается в клинической практике. Отметим оставшиеся патологии, сопутствующие болезни и состояния после ОНМК, которые соответствует своему коду по МКБ 10:
Оцените на сколько качественно и подробно описана информация
Нейроваскулярный конфликт мкб 10 код
ГБЗУ «Московский научно-практический центр оториноларингологии им. Л.И. Свержевского», Москва
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы
Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского Департамента здравоохранения Москвы, Москва, Россия, 117152
Нейроваскулярный конфликт преддверно-улиткового нерва. Этиология, диагностика, методы хирургического и консервативного лечения
Журнал: Вестник оториноларингологии. 2015;80(5): 93-97
Крюков А. И., Кунельская Н. Л., Гаров Е. В., Мищенко В. В. Нейроваскулярный конфликт преддверно-улиткового нерва. Этиология, диагностика, методы хирургического и консервативного лечения. Вестник оториноларингологии. 2015;80(5):93-97. https://doi.org/10.17116/otorino201580593-97
ГБЗУ «Московский научно-практический центр оториноларингологии им. Л.И. Свержевского», Москва
Представлен обзор современной литературы по патогенезу возникновения нейроваскулярного конфликта преддверно-улиткового нерва, его эпидемиологии, клинических проявлениях и диагностике. Приведены современные данные о показаниях к декомпрессии преддверно-улиткового нерва и ее эффективности у больных нейроваскулярным конфликтом преддверно-улиткового нерва.
ГБЗУ «Московский научно-практический центр оториноларингологии им. Л.И. Свержевского», Москва
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы
Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского Департамента здравоохранения Москвы, Москва, Россия, 117152
Нейроваскулярный конфликт (НВК) — это сдавление черепного нерва сосудом, приводящее к соответствующей клинической симптоматике. В 1936 г. McKenzie был введен термин «vascular compression syndrome», а уже в 1975 г. был популяризирован P. Jannetta как заболевание, вызываемое прямым контактом сосуда с черепным нервом [1, 2]. В отечественной литературе можно встретить следующие термины, обозначающие данное состояние: «микроваскулярная компрессия», «васкулярная компрессия», «сосудистая компрессия» [3, 4]. В зарубежной литературе используют такие термины, как «vascular compression syndrome», «neurovascular compression syndrome», «vascular compression of cranial nerve», «neurovascular conflict of cranial nerves», «neuro-vascular conflict» [5, 6]. Что касается нейроваскулярного конфликта преддверно-улиткового нерва, то встречаются следующие термины: «vaso-neural conflict of vestibulecochlear nerve», «neuro-vascular conflict of the VIII nerve», «vascular compressive vestibular neuropathy» [7, 8].
Известно, что именно ПНМА является причинным сосудом при нейроваскулярном конфликте VIII нерва [15]. Васкулярная компрессия черепного нерва в области мостомозжечкового угла может приводить как к гипер-, так и к гипоактивности задействованных нервов, обусловливая такие состояния, как тригеминальная невралгия, глоссофарингеальная невралгия, гемифациальный спазм, позиционное головокружение, ушной шум, оталгия [16—19].
В 1993 г. M. Schnaber [18] ввел новое понятие — синдром «disabling positional vertigo», описывающий проявления, связанные с компрессией VIII нерва. Согласно публикации, данный синдром характеризуется тяжелым вращательным головокружением, сопровождающимся тошнотой и/или рвотой, нарушением походки, ощущением неустойчивости. Клинические проявления купируются при строгом постельном режиме и возобновляются даже при незначительной физической нагрузке, что делает пациента полностью нетрудоспособным. В связи с тем, что частота встречаемости нейроваскулярных конфликтов различных черепных нервов напрямую коррелирует с длиной центрального сегмента нерва, было высказано предположение, что частота встречаемости васкулярной компрессии VIII нерва в популяции составляет 8—9 случаев на 100 тыс. населения.
По другим данным, эта патология присутствует у 2,4% всех отологических больных и у 6,9% пациентов с головокружением [15]. По данным ряда работ, контакт сосуда с ПУН встречался в 12% случаев при вскрытии лиц, не имевших кохлеовестибулярной симптоматики при жизни [15, 19]. Сообщается также о бессимптомном проявлении васкулярной компрессии ПУН, обнаруженной на вскрытии [19, 24, 25].
J. Hornibrook и соавт. [26] провели проспективное исследование 112 пациентов с идиопатической односторонней сенсоневральной тугоухостью c целью выявления у них возможного НВК. Контакт сосуда с нервом был выявлен в 25% случаев, в 21% определилось бессимптомное течение. Делается вывод, что подобные контакты сосуда с нервом являются вариантом нормы, и их нельзя без наличия соответствующих клинических проявлений считать нейроваскулярным конфликтом [26, 27].
ПНМА в подавляющем большинстве случаев — причинный сосуд при нейроваскулярном конфликте VIII нер-ва [26]. Наряду с этим в ряде исследований показано, что контакт указанного сосуда с ПУН встречается и у людей без отологического анамнеза [27]. Подобный вариант развития был выявлен у 15% больных, при этом у больных отсутствовали какие-либо жалобы со стороны слухового и вестибулярного анализаторов [20, 28, 29]. N. Chadha и G. Weiner [13] провели метаанализ публикаций, посвященных наличию васкулярной петли ПНМА вокруг ПУН. Авторы указывают, что почти у трети населения подобный контакт является вариантом нормы. При этом у пациентов с односторонним снижением слуха подобный контакт наблюдается в 2 раза чаще по сравнению со случаями без отологического анамнеза, что может свидетельствовать о том, что подобный контакт может приводить к сенсоневральной тугоухости у ряда пациентов, однако не должен рассматриваться в качестве единственной причины снижения слуха. Интересные данные были получены в отношении жалоб на пульсирующий ушной шум — пациенты с подобной жалобой в 80 раз чаще по сравнению с пациентами с непульсирующим шумом имеют васкулярный конфликт [13].
Говоря о синтопии ПНМА и ПУН, следует отметить две работы. В одной был проведен проспективный анализ магнитно-резонансных томограмм (МРТ) 332 пациентов с односторонним снижением слуха с целью выявления вариантов анатомии ПНМА [29]. Было исследовано 664 снимка, при этом на всех была обнаружена петля ПНМА. Авторы разделили все выявленные варианты следующим образом: петли I типа (412 случаев) находились в мостомозжечковом углу, петли II типа (202 случая) находились во внутреннем слуховом отверстии, занимая менее 50% внутреннего слухового прохода; петли III типа (50 пациентов) занимали более 50% внутреннего слухового прохода. Приводятся данные, указывающие на наличие статистически достоверной связи между наличием петель артерии типов II и III и снижением слуха на этой стороне (p=0,016 и p=0,006 соответственно).
В другой работе A. Sirikci и соавт. [14] оценили анатомические соотношения при помощи МРТ ПУН и ПНМА у 140 пациентов с неспецифическими кохлеовестибулярными симптомами. Были выделены IV типа контакта сосуда с нервом. Так, при типе I отмечается только точечная компрессия нерва. При типе II отмечается продольная компрессия, при которой сосуд следует параллельно нерву. При типе III сосуд образует петлю вокруг нерва, а при типе IV отмечается «вжатие» сосуда в нерв. Анатомический контакт ПНМА и преддверно-улиткового нерва был обнаружен в 19 из 140 случаев (13,6%), односторонний — в 18 случаях, двусторонний — в одном. Наряду с этим в двух случаях был обнаружен контакт ПУН с вертебральной артерией (1,4%). В 25% случаев у больных были жалобы на ушной шум, в 65% — на головокружение, в 5% — на снижение слуха, в 5% — на снижение слуха и головокружение. Авторы указывают на отсутствие корреляции между видом контакта и симптомами (p>0,05). В работе подчеркивается, что несмотря на то что с помощью МРТ можно четко определить наличие контакта сосуда с нервом, диагноз нейроваскулярного конфликта не должен основываться только на данных МРТ.
Нейроваскулярный конфликт VIII нерва чаще встречается у женщин старше 40 лет. Так, у пациентов от 20 до 70 лет соотношение составляет 2:1 в пользу женщин [19, 22].
В одном из проводимых исследований приводятся возрастные рамки и длительность течения симптомов при НВК. Под наблюдением авторов находились 177 пациентов с односторонним НВК, среди них 120 женщин (средний возраст — 47 лет) и 57 мужчин (средний возраст — 47 лет). Длительность симптомов до начала лечения составила 6,5±6 лет, а возраст начала первых проявлений у женщин составил 39 лет, у мужчин — 40 лет (средний возраст 41 год) [12, 26].
Микроваскулярную компрессию VIII нерва связывают с тяжелыми приступами позиционного головокружения («disabling positional vertigo»), а также с шумом в ушах, снижением слуха, нарушением равновесия [14]. G. Rosseau и соавт. [29] указывают на случай внезапной глухоты, связанной с васкулярной компрессией. Шум в ушах может быть как пульсирующим, так и непульсирующим. Авторы предположили, что вид шума в ухе зависит от локализации контакта. Так, наличие непульсирующего шума и сенсоневрального снижения слуха коррелирует с НВК в области цистернальной части слухового нерва, а пульсирующий шум коррелирует с наличием сосудистой петли во внутреннем слуховом проходе.
X. Zeng и соавт. [8] так описывают 2 случая «васкулярной компрессионной вестибулярной нейропатии»: головокружение и расстройство равновесия возникало на фоне любой, даже минимальной физической активности и при движениях головы, что приводило пациентов к абсолютному постельному режиму. При исследовании слуха выявляли высокочастотную сенсоневральную тугоухость; при вестибулометрии — признаки центрального поражения. Во время проведения пробы Дикса—Холпайка или других проб с движениями головы появлялось сильное головокружение, однако при фиксации головы в определенном положении оно прекращалось. Симптоматика не поддавалась лечению с помощью вестибулолитиков, однако прием карбамазепина с/без баклофеном уменьшал симптоматику. При МРТ-исследовании выявлялась микроваскулярная компрессия VIII нерва. Авторы указывают, что микроваскулярная декомпрессия в таких случаях эффективна в отношении головокружения [8].
N. Kim и соавт. [19] указывают, что у пациентов с клиническими проявлениями НВК снижение слуха наблюдалось в 82%, односторонний ушной шум — в 80%, головокружение — в 74%. Длительность симптомов в среднем составляла 8 лет (от 2 до 20 лет). По данным M. Schwaber [18], одностороннее снижение слуха отмечалось у 77%, ушной шум — у 57%, периферическое вертиго — в 84%, а у 6,9% пациентов было отмечено сочетание головокружения, тошноты и рвоты.
Однако H. Ryu и соавт. [30] выявили большую частоту жалоб (93,5%) на шум у пациентов с НВК, при этом жалобы на головокружение были лишь у 61,3% больных. Авторы указывают, что клинические проявления зависят от места компрессии нерва. Так, если компрессия локализуется в ростровентральной части VIII нерва, то пациенты будут жаловаться на головокружение, а если в каудальной части — на шум в ушах.
M. Bergsneider [20] приводит интересные данные о том, что при обследовании 28 пациентов с НВК VIII нерва был выявлен односторонний шум у 89% пациентов, одностороннее снижение слуха — у 86%, головокружение — у 61%. Авторы указывают, что не удалось найти каких-либо специфических клинических проявлений, характерных для тяжелого позиционного головокружения, вызванного НВК. В других работах авторы также указывают, что не удалось найти каких-либо специфических клинических особенностей, характерных для синдрома нейроваскулярной компрессии VIII нерва [24, 25].
Диагностика НВК конфликта VIII нерва представляет определенные трудности в связи с множеством противоречий в трактовке клинических данных. Ряд авторов подчеркивают отсутствие каких-либо специфических клинических симптомов, позволяющих безошибочно установить данный диагноз [20, 21]. Даже наличие отологических симптомов в сочетании с подтвержденным с помощью МРТ НВК не во всех случаях свидетельствует о васкулярной компрессии как основной причине указанных жалоб. Данный факт также подтвержден многими авторами [18, 19]. Видимо, единственным симптомом, указывающим на НВК VIII нерва как причину отологической симптоматики, можно считать пульсирующий ушной шум [15—17].
По данным разных авторов, среди диагностических методов при НВК VIII нерва наибольшую информативность имеют калорическая проба, исследование слуховых вызванных потенциалов и МРТ [28, 30]. При исследовании слуховых вызванных потенциалов имеет место отклонение от нормы у 85% больных с васкулярной компрессией VIII нерва. Наиболее характерны удлинение межпикового интервала I—III на стороне поражения и/или удлинение V пика на интактной стороне [25, 28]. M. Schwaber [18] провел ретроспективный анализ данных 63 пациентов, у которых предполагалось наличие НВК VIII нерва и были исключены все возможные причины отологических жалоб. В 75% случаев были выявлены нарушения коротколатентных слуховых вызванных потенциалов.
Снижение или отсутствие реакции со стороны вестибулярной системы в ответ на калорическую битермальную пробу выявляется у большинства пациентов с НВК. Так, в ряде работ в 41% случаев выявлена гипорефлексия при калорической стимуляции, а в 9% — арефлексия [26, 27]. Для выявления НВК необходимо проведение МРТ головного мозга с контрастным усилением с применением программ T2 FSE, 3D TOF, MRA, 3D SPRG. Оцениваются наличие петли сосуда в зоне входа корешка ПУН в мост в режимах T2 FSE и 3D TOF и положение корешка ПУН в режиме 3D SPRG. Наличие петли сосуда в зоне входа ПУН нерва в мост и деформация корешка нерва, соответствующие клиническим проявлениям кохлеовестибулярных нарушений с соответствующей стороны у пациента являются объективными доказательствами васкулярной компрессии ПУН [21—23].
Среди всех консервативных и инвазивных методов лечения невралгии тройничного нерва, гемифациального спазма (ГФС), языкоглоточной невралгии васкулярная декомпрессия черепных нервов является единственной патогенетически обоснованной и поэтому широко применяемой функциональной операцией [3]. Сущность операции заключается в отведении компримирующего сосуда и установке тефлонового протектора между ним и нервом [21].
Эффективность микроваскулярной декомпрессии при этих заболеваниях достаточно высока. Так, по данным А.В. Трашина и соавт. [21], эффективность микроваскулярной декомпрессии лицевого нерва при гемифациальном спазме составила 92%. В одной из крупных работ обобщен опыт 4400 проведенных микроваскулярных декомпрессий при тригеминальной невралгии, ГФС, глоссофарингеальной невралгии [27]. Авторы указывают на невысокий процент осложнений при данной операции. При хирургическом лечении пациентов с васкулярной компрессией активно используются эндоскопические методики — эндоскопическая ассистенция.
В России эта методика только начинает свое развитие. Так, В.Н. Шиманский и соавт. [3] приводят данные по васкулярной декомпрессии черепных нервов с использованием методики эндоскопической ассистенции у 22 пациентов, среди которых 11 — с ГФС, 10 — с невралгией тройничного нерва, 1 — с глоссофарингеальной невралгией. Использовался ретросигмовидный субокципитальный доступ. Во всех случаях эндоскопическая ассистенция позволила уточнить место компрессии, контролировать правильное расположение протектора между компримирующим сосудом и черепным нервом.
Эффективность микроваскулярной декомпрессии ПУН не столь высока. Однако успешность данной операции в отношении головокружения приравнивается к таковой при микроваскулярной декомпрессии других черепных нервов, составляя 75—100% [31].
Процент положительных результатов при ушном шуме значительно ниже и составляет от 27,8 до 100%, при тяжелом выраженном ушном шуме — 40% [26]. К факторам, способствующим положительному результату в отношении ушного шума, относят женский пол, в особенности в сочетании с молодым возрастом [28]. Также указывается, что ушной шум в сочетании с ГФС на ипсилатеральной стороне с большой вероятностью купируется после проведения декомпрессии [18]. В то же время длительный анамнез ушного шума и двусторонний процесс относят к факторам, ухудшающим прогноз [18, 30].
Улучшение слуха не является целью данного вмешательства. Многими авторами было показано отсутствие улучшения в отношении слуха при проведении васкулярной декомпрессии VIII нерва [18, 28]. При этом есть данные, указывающие на ухудшение слуха у некоторых пациентов после вмешательства [18, 28, 29]. В одной из работ авторы провели анализ тонотопического строения цистернального сегмента кохлеарного нерва и высказали предположение, что декомпрессия задненижней части кохлеарного нерва будет приводить к улучшению слуха в большей степени на низкие частоты, а декомпрессия задневерхней части — на высокие частоты; при этом улучшение слуха на низкие частоты будет больше по сравнению с улучшением на высокие частоты [30].
Многие авторы сходятся во мнении, что эффективность операции в отношении ушного шума зависит как от выраженности компрессии, так и от длительности заболевания [27, 28, 30, 31].
При этом нет специфических критериев для проведения микроваскулярной декомпрессии VIII нерва, а наличие НВК только при МРТ-исследовании недостаточно для проведения микроваскулярной декомпрессии [8].
D. De Ridder и соавт. [32] выполняли декомпрессию VIII нерва только при наличии трех условий: 1) наличие НВК, подтвержденного данными томографии, 2) отсутствие какой-либо другой нейроотологической причины имеющихся нарушений, 3) неэффективность медикаментозной терапии (стероидов, препаратов, улучшающих микроциркуляцию, карбамазепина, препаратов с высокой осмолярностью).
Приводятся данные ретроспективного анализа результатов микроваскулярной декомпрессии ПУН у 20 пациентов с тяжелым позиционным головокружением, вызванным НВК (контакт сосуда с нервом в виде петли — vascular loop compression). Анкетирование проводили по телефону, при этом пациентов просили оценить тяжесть головокружения и шума в ушах в баллах до и после хирургического лечения. Также сравнивали данные аудиологического исследования до и после операции. Было отмечено достоверное улучшение состояния в отношении головокружения и шума после операции у подавляющего большинства пациентов. При этом не было изменений аудиологических данных до и после лечения. 83% оперированных указали, что согласились бы пройти данное лечение повторно. Таким образом, авторы делают вывод, что декомпрессия ПУН является безопасной и эффективной процедурой, однако необходим тщательный подбор пациентов для указанного вмешательства [26].
Результатом одной из работ явилось улучшение слуха более чем на 5 дБ у 64% пациентов, которым проводили микроваскулярную декомпрессию по поводу кохлеарных симптомов (шума в ушах, снижения слуха) [19].
H. Ryu и соавт. [30] указывают на 100% эффективность микроваскулярной декомпрессии в отношении головокружения и 65,5% в отношении ушного шума. Авторы указывают, что операцию необходимо выполнять в ранней фазе заболевания, пока слуховые и вестибулярные нарушения еще обратимы.
M. Møller [28] приводит результаты микроваскулярной декомпрессии у 41 пациента по поводу тяжелого позиционного головокружения. Улучшение, которое позволило вернуться к работе и повседневной активности, наступило у 30 пациентов. У двух пациентов отмечалось незначительное улучшение. У девяти пациентов не было улучшения в отношении симптомов заболевания.
В отечественной литературе нам не удалось найти публикаций об опыте микроваскулярной декомпрессии VIII нерва по поводу отологических симптомов.
В заключение хотелось бы отметить, что, несмотря на давность изучения нейроваскулярного конфликта преддверно-улиткового нерва, на сегодняшний день не существует четкого алгоритма диагностики данной патологии, показаний к декомпрессии с учетом объема нейрохирургического вмешательства.
Конфликт интересов, по сообщению авторов, отсутствует.