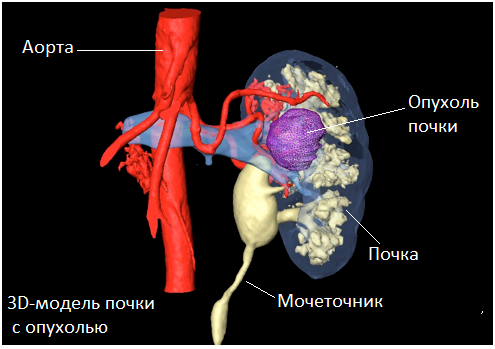
новообразование правой почки код по мкб 10
ЗЛОКАЧЕСТВЕННЫЕ НОВООБРАЗОВАНИЯ МОЧЕВЫХ ПУТЕЙ (C64-C68)
Исключено: мочеточникового отверстия мочевого пузыря (C67.6)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Доброкачественное новообразование почки
Рубрика МКБ-10: D30.0
Содержание
Определение и общие сведения [ править ]
Опухоли почечной паренхимы в 5-9% наблюдений представлены доброкачественными опухолями: эпителиальными (аденома, онкоцитома) и мезенхимальными (ангиомиолипома, липома, лейомиома).
Наиболее распространенное доброкачественное новообразование почки.
Этиология и патогенез [ править ]
Неизвестна. Отмечают повышение риска заболеваемости у курильщиков. Морфологически аденомы весьма сходны с высокодифференцированным почечно-клеточным раком, и существует гипотеза о том, что они являются ранней формой почечной аденокарциномы.
Клинические проявления [ править ]
Доброкачественное новообразование почки: Диагностика [ править ]
Дифференциальный диагноз [ править ]
Доброкачественное новообразование почки: Лечение [ править ]
Лечение заключается в оперативном удалении опухоли; целесообразно использование органосохраняющих методик.
Профилактика [ править ]
Прочее [ править ]
О патогенезе ангиомиолипомы известно мало: остается неясным, относится ли изолированная форма заболевания к врожденным порокам развития (гамартома) или это истинная опухоль. Несмотря на доброкачественный характер, ангиомиолипома способна к местно-инвазивному росту с формированием опухолевого венозного тромбоза (1% наблюдений). Описаны наблюдения метастазов ангиомиолипомы в регионарные лимфоузлы.
Зависит от размеров ангиомиолипомы. Как правило, симптомное течение характеризует опухоли более 4 см. Помимо боли (27,5%), пальпируемой опухоли (23,1%) и гематурии (3%), у 10% пациентов регистрируют спонтанные разрывы ангиомиолипомы с развитием забрюшинного кровотечения, нередко сопровождающегося картиной «острого живота». Для данной опухоли характерна специфическая радиологическая картина, обусловленная высоким содержанием жира и богатой васкуляризацией (гиперэхогенное объемное образование при УЗИ, гиподенсивное и богато васкуляризированное при КТ с внутривенным болюсным контрастированием).
Проводят дифференциальную диагностику с раком, липомой и липосаркомой почки.
Тактика лечения зависит от формы, размеров и клинической картины ангиомиолипомы. Изолированные бессимптомные опухоли до 4 см в наибольшем измерении подлежат наблюдению, во всех остальных случаях показана резекция почки.
Опухоль почки
Опухоль почки— новообразование, которое представлено патологическим разрастанием клеток почечной ткани и может быть локализовано либо внутри, либо на поверхности почки, либо характеризоваться смешанным ростом. В зависимости от характера клеточного роста выделяют доброкачественные и злокачественные опухоли почки.
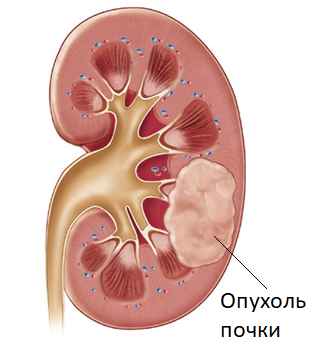
Наиболее часто встречающимся видом злокачественных опухолей является почечно-клеточный рак (ПКР), который составляет до 90% всех злокачественных опухолей почки. К злокачественным опухолям также относятся злокачественные (осложненные) кисты почки.
Причины опухоли почки
Конкретной причины формирования опухоли почки не существует, однако выделяют так называемые факторы риска, которые повышают вероятность возникновения данного заболевания.
Симптомы опухоли почки
Чаще всего опухоль почки протекает бессимптомно. Клинические проявления, как правило, появляются, когда опухоль достигает размеров 5-6 см и более или прорастает собирательную систему почек (лоханку, чашечки).
Для рака почки характерно тотальное окрашивание мочи кровью, не сопровождающееся какими-либо болезненными ощущениями. Возможно также появление червеобразных сгустков крови в моче, которые представляют собой слепки мочеточников.
2. Боль в поясничной области
Для опухоли почки характерно наличие тянущей, ноющей боли в поясничной области соответствующей стороны. Интенсивность боли зависит от размера и стадии опухоли (чем больше опухоль и позднее стадия, тем сильнее болевые ощущения). Боль может быть острой (по типу почечной колики) при блоке почки сгустком крови в мочеточнике, таким образом, боль появляется ПОСЛЕ эпизода гематурии.
3. Ощущение выбухания в подреберье
Характерно для опухоли больших размеров, когда при пальпации в подреберье с одной или обеих сторон ощущаются дополнительные массы.
Общая слабость связана с анемией, вызванной потерей крови, а также с общим токсическим действием злокачественных тканей почки на организм.
5. Повышение артериального давления
Любые изменения почечной ткани (в том числе, ее сдавление опухолью) могут приводить к артериальной гипертензии. Так называемая, почечная артериальная гипертензия- вторая по частоте причина стойкого повышения артериального давления.
Диагностика опухоли почки
Чаще всего опухоль почки являются случайной находкой при УЗИ органов брюшной полости. Для достоверного подтверждения наличия опухоли, ее злокачественности, а также необходимости проведения хирургического лечения, вам будет необходимо провести ряд лабораторно-инструментальных исследований:
Лечение опухоли почки.
Если во время обследования выявлена доброкачественная опухоль почки небольших размеров, которая никак не проявляет себя клинически и не влияет на функциональное состояние почки, то вам не показано оперативное лечение данного образования. В данном случае ваш лечащий врач предложит вам динамическое наблюдение (например, КТ в динамике через 6-12 месяцев) с целью оценки возможного роста опухоли и изменение ее характера (появление признаков злокачественности).
В случае, если опухоль почки проявляется клинически, а также обладает признаками злокачественности по данным проведенного обследования, вам будут предложены следующие варианты хирургического лечения опухоли почки:
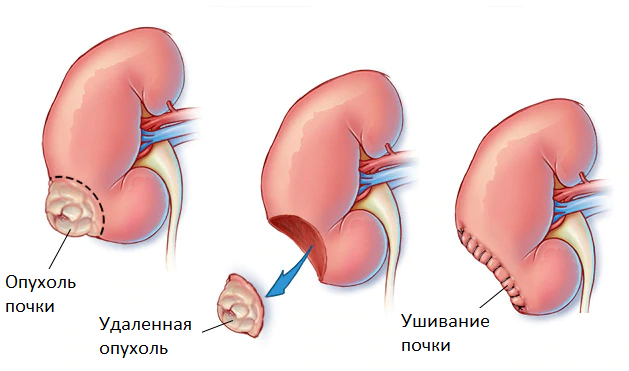
Резекция почки- органосохраняющая операция, при которой происходит удаление опухоли с прилежащим участком нормальной ткани почки незначительной ширины. Лапароскопический (ретроперитонеоскопический – при локализации опухоли по задней поверхности почки) и робот-ассистированный доступы считаются предпочтительными в связи с малой травматичностью, минимальным сроком реабилитации и хорошим косметическим эффектом. В ходе данной операции доступ осуществляется через небольшие разрезы (до 5- 10 мм), под визуальным контролем выполняется полноценное удаление опухоли почки в пределах нормальной ткани органа. Главным преимуществом данной операции является минимальная вероятность рецидива заболевания, то есть возможного повторного образования опухоли почки. После операции проводится гистологическое исследование удаленного материала с целью определения степени злокачественности образования.
При нефрэктомии вместе с опухолью удаляется вся почка. В ряде случаев производится полное или частичное удаление соседних органов (например, надпочечник) и лимфатических узлов. Нефрэктомию проводят в том случае, когда выполнение резекции почки невозможно:
Данная операция может быть выполнена открытым, лапароскопическим и робот-ассистированным доступом.
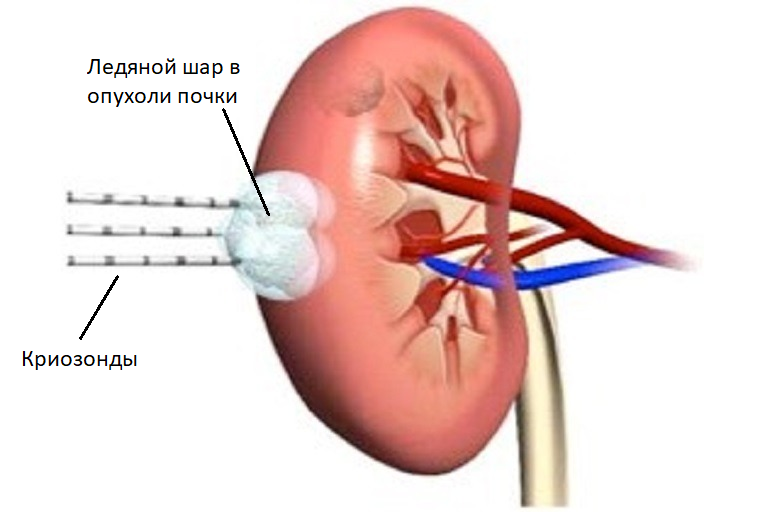
3. Криодеструкция опухоли почки
Криодеструкция опухоли почки является современным, альтернативным хирургическому, методом для лечения опухоли почки сравнительно небольших размеров. Суть манипуляции заключается в воздействии на опухоль экстремально низких температур при помощи специальных крио-игл, которые проводятся к почке чрескожно под КТ- или УЗИ-контролем.
Важно понимать, что для любого метода лечения есть определенные показания и противопоказания. Выбор того или иного метода зависит не от желания пациента или врача, а от данных полноценного обследования и оценки всех возможных рисков. Это позволяет вам вместе с лечащим врачом выбрать оптимальный для вас метод лечения опухоли почки.
Если у вас возникли дополнительные вопросы по данному заболеванию, то можете связаться с нами онлайн или по телефону, указанному в шапке профиля, а также записаться на консультацию к одному из наших специалистов.
Перед госпитализацией Вам будет предложено высококачественное обследование в полном объеме в стенах нашей клиники.
Также вы можете познакомиться с сотрудниками нашего отделения, которые специализируются на хирургическом лечении опухоли почки:
Рапопорт Л.М.
Почечно-клеточный рак
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «1» марта 2019 года
Протокол №56
Рак почки – это злокачественное новообразование, исходящее из эпителия почечных канальцев.
Название протокола: Почечно–клеточный рак
Код(ы)МКБ–10:
| МКБ-10 | |
| Код | Название |
| С.64 | Злокачественный новообразования почки, кроме почечной лоханки |
Дата разработки/пересмотра протокола: 2015 год (пересмотр 2018 г.)
Пользователи протокола: онкологи, урологи, лучевые терапевты, хирурги, терапевты, врачи общей практики.
Категория пациентов: взрослые.
Шкала уровня доказательности
Таблица 1:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+)риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++или+), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Гистологическая дифференцировка:
GX – степень дифференцировки не может быть установлена.
G1 – высокая степень дифференцировки.
G2 – средняя степень дифференцировки.
G3 – низкая степень дифференцировки.
G4 – недифференцированный рак.
TNM (Международный противораковый союз 2017) [3].
Т – первичная опухоль:
ТX – недостаточно данных для оценки первичной опухоли. Т0 – первичная опухоль не определяется.
Т1 – опухоль до 7 см в наибольшем измерении, ограниченная почкой.
Т1а – опухоль до 4 см в наибольшем измерении, ограниченная почкой.
T1b – опухоль 4-7 см в наибольшем измерении.
Т2 – опухоль более 7 см в наибольшем измерении, ограниченная почкой.
Т2а – опухоль 7-10 см в наибольшем измерении
Т2б – опухоль более 10 см, ограниченная почкой
Т3 – опухоль распространяется в крупные вены или инвазирует надпочечник или паранефральную клетчатку (кроме ипсилатерального надпочечника) без распространения за пределы фасции Герота.
Т3а – опухоль макроскопически распространяется на почечную вену или ее сегментарные (содержащие гладкомышечную ткань) ветви, или инвазирует паранефральную клетчатку или клетчатку почечного синуса, но в пределах фасции Героты.
Т3b – опухоль макроскопически распространяется на нижнюю полую вену (НПВ), до уровня диафрагмы.
Т3с – опухоль макроскопически распространяется на НПВ выше уровня диафрагмы или инвазирует стенку НПВ.
Т4 – инвазия опухоли за пределы фасции Героты (в том числе смежное распространение на ипсилатеральный надпочечник).
N – регионарные лимфатические узлы:
NX – недостаточно данных для оценки состояния регионарных лимфатических узлов.
N0 – нет признаков метастатического поражения регионарных лимфатических узлов.
N1 – метастаз в регионарном лимфатическом узле (узлах).
М – отдаленные метастазы:
М0 – нет признаков отдаленных метастазов.
М1 – имеются отдаленные метастазы.
pTNM патогистологическая классификация
Категории pT, pN и pM соответствуют категориям T, N и М.
Регионарные лимфатические узлы:
Регионарными лимфатическими узлами для правой почки являются лимфоузлы ворот почки, а также лимфатические узлы, расположенные вокруг нижней полой вены от диафрагмы до слияния НПВ. Для левой почки регионарными лимфоузлами считаются лимфоузлы ворот почки и лимфатические узлы, расположенные вокруг аорты от диафрагмы до бифуркации аорты.
Группировка по клиническим стадиям (классификация TNM 2017 г) Таблица 2
| I | T1 | N0 | M0 |
| II | T2 | N0 | M0 |
| III | Т3 | N0 | M0 |
| T1,Т2,Т3 | N1 | M0 | |
| IV | T4 Любая T | Любая N Любая N | M0 M1 |
Традиционно почечно-клеточный рак классифицировали в соответствии с ядерной
или клеточной морфологией. Современные морфологические, цитогенетические и молекулярные исследования позволяют выделить 5 типов рака [10]:
• светлоклеточный — 80–90%;
• папиллярный — 10–15%;
• хромофобный — 4–5%;
• онкоцитарный — 2–5%;
• протоковый — 1–2%.
Классификация Босняка кистозных образований почки [55]:
В классификации Босняка кистозные образования почки делят на пять категорий в зависимости от данных КТ и МРТ, что позволяет оценить риск злокачественного перерождения [51, 52]. В этой классификации указывается также способ лечения в зависимости от категории кисты (табл. 2).
Таблица 3 – Классификация Босняка кистозных образований почки
| Категория по Босняку | Особенности | Результат исследования |
| I | Простая доброкачественная с тонкой стенкой, не содержит септ, очагов обызвествлений и солидных компонентов. По плотности соответствует воде и неконтрастируется | Доброкачественная киста |
| II | Доброкачественная киста, в которой могут быть немного численные тонкие септы. В стенке или септах возможны мелкие очаги обызвествления. Гомогенное гипоинтенсивное по сравнению с паренхимой образование диаметром | Доброкачественная киста |
| IIF | В кистах, относящихся к этой категории, может быть больше тонких септ. Возможно незначительное усиление септ и стенки кисты, а также минимальное утолщение их. В кисте могут быть относительно крупные очаги обызвествления, имеющие нодуллярную структуру, но не накапливающие контрастное вещество. Мягкотканные элементы, усиливающие сигналы, могут отсутствовать. К этой категории относятся, расположенные полностью интраренально кистозные образования диаметром ≥3 см, не накапливающие контраст, имеющие чётко очерченные границы и повышенную плотность | Необходимо наблюдение больного. Иногда возможно злокачественное перерождение |
| III | Кистозные образования с неровными, утолщёнными стенками и септами, в которых может накапливаться контраст (т.е. контрастное усиление образования) | Показано хирургическое иссечение или наблюдение в динамике. Более 50% случаев кист III категории бывают злокачественными |
| IV | Явно злокачественные кисты, содержащие мягкотканный компонент, для которого характерно контрастное усиление | Рекомендуется хирургическое удаление. В основном злокачественные новообразования |
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии
Жалобы и анамнез
Как правило, в начальных стадиях клиническая картина отсутствует. По мере роста опухолевого процесса могут наблюдаться:
данные симптомы выявляются в 6–10% случаев.
Физикальные обследования:
При небольших образованиях объективный осмотр не выявляет какой-либо патологии, характерной для ПКР. По мере роста образования почки могут определяться:
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования (УД – В):
пространства (почек), в ряде случаев – МРТ органов брюшной полости. (УД – В)
Комментарии: МРТ при опухолях почек проводится в основном при выявлении жидкостных образований в почке для дифференциальной диагностики почечно—клеточного рака кистозной формы и рака в кисте от доброкачественных жидкостных образований [4]. Безусловные плюсы МРТ — возможность хорошей визуализации протяжённых жидкостных трубчатых структур, таких как магистральные сосуды, что важно у больных опухолевым тромбозом. Риск злокачественного перерождения кистозного образования почки в зависимости от данных КТ и МРТ позволяет оценить классификация Босняка [51, 52]. В этой классификации указывается также способ лечения в зависимости от категории кисты (табл. 2).
Прогностические факторы:
факторы для определения прогноза течения заболевания. (УД – В)
Комментарии: факторы, которые влияют на прогноз заболевания у больных ПКР, делят на анатомические, гистологические, клинические имолекулярные.
К анатомическим прогностическим факторам относят размер опухоли, прорастание опухоли в почечную вену (вены), выход опухоли за пределы почечной капсулы, вовлечение надпочечника в опухолевый процесс, поражение метастазами лимфатических узлов и других органов (отдалённые метастазы).
Гистологические прогностические факторы включают градацию по Фурману, гистологические подтипы, саркоматоидные элементы, микрососудистую инвазию, очаги некроза опухоли, инвазию собирательной системы. Градация по Фурману, основанная на морфологических особенностях клеточного ядра — наиболее распространённая гистологическая система градации ПКР. По классификации ВОЗ выделяют три основных гистологических типа ПКР: обычный (светлоклеточный) (80–90%), папиллярный (10–15%), хромофобный (4–5%). Правомочность выделения указанных морфологических типов ПКР подтверждается различиями, выявленными при цитогенетическом и молекулярно-биологическом исследовании этих опухолей. При однофакторном анализе между этими типами ПКР обнаружены небольшие различия в отношении прогноза: наиболее благоприятный прогноз при хромофобном ПКР, наименее благоприятный — при светлоклеточном. Однако прогностическая значимость принадлежности к тому или иному гистологическому типу утрачивается при стратификации опухоли по стадиям. Папиллярный ПКР, в свою очередь, делится на два типа: тип 1, отличающийся относительно низкой степенью злокачественности, хромофильностью цитоплазмы клеток и благоприятным прогнозом; тип 2, характеризующийся высокой степенью злокачественности, хромофильной цитоплазмой клеток и выраженной склонностью к метастазированию.
При прогнозировании по клиническим факторам учитывают: общее состояние больного, местные симптомы, количество тромбоцитов, наличие кахексии и анемии.
прогностические системы и номограммы имеют дополнительную прогностическую значимость по сравнению с классификацией по системе TNM и градацией степени злокачественности опухоли по Фурману. Важное достоинство разработанных номограмм — их высокая прогностическая точность и объективность оценки любого нового прогностически значимого параметра. Перед включением в прогностическую систему нового прогностического фактора следует проверить, превосходит ли он по своей прогностической значимости принятую в качестве эталонной прогностическую систему, основанную на результатах гистологического исследования. Недавно были разработаны новые номограммы с очень высокой точностью дооперационно.
Показания для консультации специалистов:
Диагностический алгоритм: (рисунок 1)
Дифференциальный диагноз
Дифференциальный диагноз:
Таблица 4. Дифференциальная диагностика рака почки:
| Нозологическая форма | Клинические данные |
| Солитарная киста почки | В дифференциальной диагностике опухоли и кисты почки может оказать помощь МСКТ с болюсным усилением, при которой опухоль почки контрастируется, а киста отличается пониженной контрастностью. Более точное дифференцирование опухоли и кисты почки может быть проведено с помощью почечной артериографии. На сканограммах (УЗИ) киста имеет капсулу с ровным контуром, внутри которого находится зона, свободная от эхосигналов. При наличии кист почек по классификации Босняк 3-4 категории показано хирургическое лечение как при раке почки |
| Гидронефроз почек | При гидронефрозе прощупывают опухолевидное образование в подреберье, однако консистенция его тугоэластическая, поверхность гладкая, а гематурия отмечается редко. Пиелографическая картина гидронефротической трансформации резко отличается от деформации чашечно-лоханочной системы опухолью. На почечных артериограммах выявляют сужение просвета почечной артерии и ее ветвей. |
| Поликистоз почек | Поликистоз почек симулирует опухоль в случае его асимметрического развития, когда прощупывают только одну увеличенную плотную бугристую почку. Подозрение на наличие опухоли усиливается при гематурии. Однако для поликистоза характерна хроническая почечная недостаточность той или иной стадии, а главное- патогномоничная пиелографическая картина двусторонних изменений, повышенная ветвистость чашечек, сдавление и удлинение лоханок.Наартериограммахдляполикистозахарактерно наличие множества округлых бессосудистых участков и удлиненных истонченных артерий. |
| Гнойное воспаление почек | При карбункуле (реже абсцессе) почки подозрение на наличие опухоли обычно возникает в связи со сходной рентгенологической картиной при проведении экскреторной урографии (деформация, оттеснение чашечно-лоханочной системы, ампутация чашечек). На сцинтисканограммах проявление опухоли и карбункула почки также сходны (очаговый дефект накопления изотопа). Кроме того, все клинические и лабораторные признаки острого воспалительного процесса (лихорадка с ознобом, лейкоцитоз) не только не исключают опухоль почки, но и являются достаточно характерными ее симптомами.Ясность в дифференциальную диагностику в этих случаях вносит почечная артериография. |
| Туберкулез почки | При туберкулезе почки довольно рано появляются симптомы общего характера: потеря аппетита, слабость, субфебрильная температура и нерезкие боли в пояснице. В моче может определяться умеренная альбуминурия и микрогематурия (профузная макрогематурия встречается крайне редко). В дальнейшем при образовании и вскрытии каверны в лоханку исследование мочи дает картину пиурии и нефрита. В моче, помимо большого количества лейкоцитов, обнаруживаются эритроциты, цилиндры, белок. У больного могут появиться оликообразные боли вследствие отхождения комочков гноя и кровяных сгустков. Нередко присоединяются дизурические расстройства. Большое значение имеет бактериологическое исследование мочи и биологическая проба (прививка мочи морским свинкам). На обзорных снимках иногда можно в почке обнаружить очаги петрификации. При исследовании с контрастным веществом определяется снижение функции больной почки, умеренное расширение лоханки и верхнего отдела мочеточника, изъеденность, размытость очертаний почечных сосочков и чашечек, которые могут быть расширены: со стороны мочеточника можно обнаружить изменения в виде стриктур. Характерным признаком туберкулеза почки являются каверны в виде полости (неправильной округлой формы), которая может сообщаться с лоханкой. |
| Опухоль почки | Почечный рак на КТ визуализируется как объемное образование с гомогенной или неоднородной внутренней структурой, по плотности несколько выше или ниже нормальной паренхимы (±5-10 HU) [65]. При контрастном усилении рак почки в большинстве случаев характеризуется меньшим усилением плотности, чем нормальная паренхима. При этом почечно-клеточная карцинома, которая в 80 % гиперваскулярна, легко дифференцируется от почечной паренхимы |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Акситиниб (Axitinib) |
| Бевацизумаб (Bevacizumab) |
| Гемцитабин (Gemcitabine) |
| Гепарин натрия (Heparin sodium) |
| Гидроксиэтилкрахмал (Hydroxyethyl starch) |
| Дарбэпоэтин альфа (Darbepoetin alfa) |
| Декстран (Dextran) |
| Декстроза (Dextrose) |
| Доксорубицин (Doxorubicin) |
| Железа (III) гидроксид декстран (Ferric (III) hydroxide destrane) |
| Интерферон альфа (Interferon alfa) |
| Ипилимумаб (Ipilimumab) |
| Кабозантиниб (Cabozantinib) |
| Карбоплатин (Carboplatin) |
| Кетопрофен (Ketoprofen) |
| Ленватиниб (Lenvatinibum) |
| Ленограстим (Lenograstim) |
| Лорноксикам (Lornoxicam) |
| Метамизол натрия (Metamizole) |
| Метронидазол (Metronidazole) |
| Надропарин (Nadroparin) |
| Натрия хлорид (Sodium chloride) |
| Ниволумаб (Nivolumab) |
| Офлоксацин (Ofloxacin) |
| Пазопаниб (Pazopanib) |
| Сорафениб (Sorafenib) |
| Сунитиниб (Sunitinib) |
| Темсиролимус (Temsirolimus) |
| Тивозаниб (Tivozanib) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Филграстим (Filgrastim) |
| Цефазолин (Cefazolin) |
| Цефепим (Cefepime) |
| Цефтазидим (Ceftazidime) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
| Ципрофлоксацин (Ciprofloxacin) |
| Цисплатин (Cisplatin) |
| Эверолимус (Everolimus) |
| Эноксапарин натрия (Enoxaparin sodium) |
| Эпоэтин альфа (Epoetin alfa) |
| Эпоэтин бета (Epoetin Beta) |
| Эпоэтин тета (Epoetin theta) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Немедикаментозное лечение: нет.
Медикаментозное лечение:
Специализированная медикаментозная терапия почечно-клеточного рака применяется при метастатическом процессе. Почечно-клеточный рак обладает резистентностью к большинству химиопрепаратов. Была доказана эффективность следующих таргетных препаратов: сунитиниб, сорафениб, бевацизумаб в комбинации с интерфероном-альфа, пазопаниб, эверолимус, акситиниб; в некоторых случаях может быть назначена иммунотерапия (интерферон-альфа, интерлейкин-2), но показания к ним ограничены (см. ниже).
| Рекомендации | Степень доказательности |
| Системное лечение: таргетная терапия | |
| Строго рекомендуется последовательное применение таргетных препаратов | Высокая |
| Пазопаниб рекомендован в качестве 1-й линии терапии светлоклеточного мПКР у пациентов группы благоприятного прогноза (УД-А) | Высокая |
| Сунитиниб рекомендован в качестве 1-й линии терапии светлоклеточного мПКР у пациентов группы благоприятного прогноза (УД-А) | Высокая |
| Кабозантиниб (в Казахстане не зарегистрирован) рекомендован больным светлоклеточным мПКР у пациентов группы промежуточного и плохого прогноза (УД-В) | Высокая |
| Схема бевацизумаб+ИФН-а НЕ рекомендовано в 1-й линии терапии светлоклеточного мПКР у пациентов хорошей и промежуточной групп прогноза (УД-В) | Низкая |
| Тивозаниб НЕ рекомендован 1-й линии терапии светлоклеточного мПКР (УД-А) | Низкая |
| Темсиролимус НЕ рекомендован в 1-й линии терапии светлоклеточного мПКР у пациентов группы плохого прогноза (УД-А) | Низкая |
| Во 2-й линии терапии у пациентов, рефрактерных к терапии ниволумабом и ипилимумабом, следует использовать VEGF-TKls | Низкая |
| Кабозантиниб (в Казахстане не зарегистрирован) рекомендован больным светлоклеточным мПКР после 1-й и 2-й линии VEGF-таргетной терапии на основании доказанного преимущества в выживаемости без прогрессирования по сравнения по сравнению с эверолимусом (УД-А) | Высокая |
| Акситиниб, эверолимус или ленватиниб с эверолимусом могут быть рассмотрены для применения после предшествующей VEGF-таргетной терапии мПКР, терапия николумабом или кабозантинибом небезопасна, недоступна или плохо переносится (УД-А) | Высокая |
| Сорафениб НЕ следует рекомендовать в 1-й и 2-й линиях терапии пациентам с мПКР (УД-В) | Низкая |
| Сунитиниб может быть рекомендован в качестве 1-й линии терапии у пациентов с несветлоклеточными типами мПКР (УД-А) | Низкая |
Рекомендации по последовательной терапии светлоклеточного мПКР (УД-В)
| Группа риска IMDC | 1-я линия | 2-я линия | 3-я линия |
| Хороший прогноз | Сунитиниб ли пазопаниб | Кабозантиниб или ниволумаб | Кабозантиниб или ниволумаб |
| Промежуточный и неблагоприятный прогноз | Ипилимумаб+ ниволумаб | Кабозантиниб или VEGF-таргетной терапии | Кабозантиниб или другая таргетная терапия |
| Кабозантиниб, Сунитиниб или пазопаниб | VEGF-таргетная терапия или ниволумаб | Таргетная терапия или ниволумаб |
У ранее не леченных больных с метастатическим раком почки:
Вне зависимости от прогноза при наличии симптомов заболевания, а также у пациентов с неудаленной первичной опухолью в качестве первой линии терапии рекомендуется использовать таргетные препараты: сунитиниб, пазопаниб, комбинация бевацизумаб+интерферон. В качестве возможной опции у ранее не леченных больных с выраженной сопутствующей патологией (ИБС, плохо контролируемая артериальная гипертензия, пожилой возраст и др.) можно использовать сорафениб.
У больных благоприятного прогноза с удаленной первичной опухолью, ограниченной распространенностью процесса, минимальным объемом поражения и при отсутствии симптомов болезни допустимо использование ИНФ-α в монотерапии при условии тщательного мониторинга эффективности лечения и возможности использования таргетных препаратов при прогрессировании.
После ранее проведенной терапии:
У больных с прогрессированием болезни после терапии ИНФ рекомендовано проведение таргетной терапии следующими препаратами: пазопаниб, сорафениб, сунитиниб, акситиниб.
При прогрессировании заболевания после терапии ингибиторами тирозинкиназ (сунитинибом, сорафенибом, пазопанибом) возможно назначение ингибитора m- TOR (эверолимуса) или более селективного тирозинкиназного ингибитора VEGFR – акситиниба. При прогрессировании заболевания после использования комбинации бевацизумаба и ИНФ – α возможно назначение ингибиторов тирозинкиназ.
На сегодняшний день очень мало данных об эффективности лекарственной терапии при несветлоклеточном варианте рака почки. Сунитиниб, сорафениб могут рассматриваться в качестве возможного лекарственного подхода с ограниченной эффективностью при папиллярном и хромофобном вариантах ПКР. При раке из собирательных трубочек возможно назначение химиотерапии с включением цисплатина (карбоплатина) и гемцитабина. При ПКР с преобладанием саркоматоидного компонента умеренной активностью обладают гемцитабин и доксорубицин или комбинация данных препаратов.
В редких случаях, если у пациента с метастатическим раком почки, находящихся в удовлетворительном общем состоянии с благоприятным прогнозом, после нефрэктомии или при наличии противопоказаний к проведению операции в качестве паллиативной помощи может быть назначена иммунотерапия 5.
Рекомендуемый вариант иммунотерапии:
Хирургическое вмешательство:
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Карта наблюдения пациента, маршрутизация пациента (схемы, алгоритмы): Рисунок 3 
Таблица 8. Лечение рака почки в зависимости от стадии опухолевого процесса
| Стадия заболевания | Методы лечения |
| Стадия I (T1аN0M0, T1бN0M0) | Радикальная операция (резекция почки, нефрэктомия) (открытая/лапароскопическая). |
| Стадия II (T2N0M0) | Радикальная операция (нефрэктомия с лимфодиссекцией)(открытая/лапароскопическая) |
| Стадия III (T3аN0M0, T3бN0M0, Т3с N0M0 T3аN1M0, T3бN1M0, Т3с N1M0) | Радикальная операция (нефрэктомия с тромбэктомией и лимфодиссекцией). При небольших (≥4 см) опухолях Т3а стадии возможно выполнение резекции почки (открытая/лапароскопическая). |
| Стадия IV (T4 любое N M0; Любое Т N2М0; ЛюбоеТ,любое NМ1) | Радикальная нефрэктомия (Т4N0M0), либо симультанная операция (открытая/лапароскопическая); Паллиативная (или циторедуктивная) нефрэктомия (любое ТN2М0, или М1); Таргетная терапия (при мтс). В некоторых ситуациях может быть рассмотрен вопрос о назначении иммунотерапии*. При единичных метастазах в легкие, кости скелета может быть предложено удаление мтс очагов. При мтс в позвоночник с целью декомпрессии спинного мозга применяются ламинэктомия, декомпрессионно-стабилизирующая ламиэктомия с формированием переднего или заднего опорного комплекса у молодых пациентов. |
*Вне рамок клинических исследований проведение адъювантной терапии после осуществеления радикального хирургического лечения РП не показано [5], (УД – А)
Хирургическое вмешательство: стандартом в лечении рака почки является радикальная или расширенная нефрэктомия (открытая, лапароскопическая, роботассистированная).
Радикальная нефрэктомия подразумевает удаление единым блоком почки с окружающей жировой клетчаткой, фасцией Герота, надпочечником и регионарными лимфоузлами.
При расширенной нефрэктомии дополнительно выполняется резекция окружающих органов в случае распространения на них опухоли.
При выполнении радикальной или расширенной нефрэктомии должны соблюдаться следующие принципы:
использование оперативного доступа, позволяющего выполнить перевязку почечных сосудов до проведения манипуляции на почке (оптимальными считаются торако-абдоминальный и абдоминальныйдоступы);
удаление почки единым блоком с опухолью, окружающей жировой клетчаткой и фасциями;
адреналэктомия на стороне поражения при подозрении на поражение или метастазирование в надпочечник по данным МРТ и/или КТ, при поражении опухолью верхнего полюса почки сТ3–Т4.
лимфодиссекция в полном объеме (классический вариант) выполняется при опухолях сТ3–Т4. При раке правой почки она включает удаление латерокавальных, прекавальных, ретрокавальных и интер-аортокавальных лимфоузлов от диафрагмы до места слияния общих подвздошных вен. При раке левой почки лимфодиссекция включает удаление латероаортальных, преаортальных, ретроаортальных и интераортокавальных лимфоузлов от диафрагмы до бифуркации аорты. При опухолях сТ1–Т2 расширенная лимфодиссекция не обязательна, возможна ограниченная лимфодиссекция. При раке правой почки ограниченная лимфодиссекция включает удаление латерокавальных, прекавальных и ретрокавальных лимфоузлов от диафрагмы до слияния НПВ. При раке левой почки удаляются латероаортальные и преаортальные лимфоузлы от диафрагмы до бифуркации аорты;
при распространении опухолевого тромба в просвет почечной или нижней полой вены выполняется удаление тромба. В случае распространения опухолевого тромба в просвет НПВ вена пережимается выше и ниже тромба, а также противоположная почечная с последующим его извлечением после рассечения вены над тромбом. При прорастании сосудистой стенки опухолью производится резекция данного участка НПВ на всю толщину сосудистойстенки. В случае распространения опухоли на окружающие органы и ткани производятся комбинированнные операции с резекцией пораженных органов и тканей с интраоперационным исследованием краев отсечения.
| Рекомендация | УД |
| Хирургическое вмешательство – единственный радикальный метод лечения ПКР. | С |
| Для опухолей стадии Т1 по возможности следует выполнять резекцию почки. | В |
| При наличии соответствующих технических возможностей резекция почки является стандартной процедурой при солитарных опухолях почек диаметром | С |
| При осуществлении резекции почки необходим минимальный отступ в пределах здоровых тканей для предотвращения возникновения местногорецидива | В |
| Проведение расширенной лимфаденэктомии не рекомендовано всем больным, в связи отсутствием данных об улучшении выживаемости. Расширеннуюлимфаденэктомию следует выполнять для осуществления стадирования больным с пальпируемыми и/илиувеличенными лимфатическими узлами. | A |
| Выполнение адреналэктомии не рекомендовано больным, у которых по данным предоперационного КТ исследования надпочечники в норме и пациентам, у которых интраоперационное обследование не выявляет метастазов в надпочечник или прямого врастания опухоли в надпочечник. | С |
| У больных с опухолями больших размеров (>7 см) или при наличии положительного края резекции после выполнения органосохраняющей операции имеется высокий риск развития внутрипочечных рецидивов. | С |
| Лапароскопическая радикальная нефрэктомия показана и является стандартом в лечении больных ПКР стадии Т2 и больных, которым не возможно выполнить резекцию почки | С |
| Выполнение лапароскопической радикальной нефрэктомии не показано пациентам с опухолями стадии Т1 – им рекомендуется проведение резекции почки | С |
| Открытая резекция почки на сегодняшний день остается стандартом лечения. Лапароскопическая и робот- ассистированная резекция почки являются альтернативными вариантами открытой резекции почки | С |
| Рекомендация | Уровень доказательности |
| Выполнение паллиативной нефрэктомии рекомендовано больным метастатическим ПКР и хорошим общим соматическим состоянием. | А |
| У больных метастатическим ПКР удаление метастазов необходимо выполнять у отдельных больных при резектабельном поражении, низком операционном риске, удовлетворительном общем состоянии, благоприятном прогнозе больного и индолентном течении заболевания. | С |
| Радикальное удаление резидуальных метастазов возможно у больных, ответивших на иммунотерапию и/или другое системное лечение. | С |
| В отдельных случаях применение стереотаксической лучевой терапии у больных с метастатическим поражением головного мозга и наличием костных метастазов может существенно снизить выраженность симптоматики. | С |
Противопоказания к лучевой терапии:
декомпенсированное общее состояние по сопутствующей соматической патологии (сердечно сосудистая, дыхательная, мочеполовая, пищеварительная и т.п.);
общесоматическое инкурабельное состояние больного вызванное онкологическим процессом;
Целевая функция лучевой терапии:
радикальная лучевая терапия;
паллиативная лучевая терапия;
симптоматическая лучевая терапия:
профилактическая лучевая терапия.
Виды лучевой терапии:
фотонная терапия (рентгенотерапия, тормозное излучение высоких энергий, гамма терапия).
Корпускулярная терапия (β-терапия; быстрые электроны высоких энергий, протонная, ионная, нейтронная).
Методики лучевой терапии:
самостоятельная лучевая терапия;
предоперационная лучевая терапия;
послеоперационная лучевая терапия;
химиолучевая терапия.
Способы лучевой терапии:
1-мерная лучевая терапия (1DRT);
2-х мерная конвенциальная (стандартная) лучевая терапия (2D RT);
3-х мерная конформная лучевая терапия (3D CRT);
интенсивно-модулированная лучевая терапия (IMRT);
лучевая терапия, управляемая по изображениям (IGRT);
лучевая терапия, синхронизированная с дыханием (4DRT);
стереотаксическая радиохирургия (SRS);
стереотаксическая радиотерапия (SRT);
интраоперационная лучевая терапия (IORT);
брахитерапия;
Методы лучевой терапии:
Непрерывная лучевая терапия.
Однофракционная лучевая терапия при SRS.
Фракционированная лучевая терапия при РОД от 1,6 Гр до 12,0 Гр
2-5 фракций в неделю:
стандартное фракционирование;
гипофракционирование:
гиперфракционирование;
ускоренное фракционирование;
мультифракционирование.
Оборудование для лучевой терапии:
рентгеновский симулятор;
компьютерный томограф с функцией виртуальной симуляции (плоская дека стола, система наружных лазеров и т.п.);
магнитно-резонансный томограф с функцией виртуальной симуляции (плоская дека стола, система наружных лазеров и т.п.);
аппарат для дистанционной гамма терапии на Co-60;
низкоэнергетический линейный ускоритель с граничной энергией 4-6 Мэв;
высокоэнергетический линейный ускоритель с граничной энергией 6-15-18 Мэв;
аппарат для томотерапии;
кибер-нож;
гамма-нож;
аппарат для интраоперационной лучевой терапии;
аппарат для брахитерапии с ионизирующими источниками излучения Co-60 или Ir-192;
Лучевая терапия при метастазах в головной мозг.
1. Тотальное облучение головного мозга до С1 шейного позвонка:
РОД 2,0 Гр 5 фракций в неделю СОД 30-40 Гр;
РОД 2,5 Гр 5 фракций в неделю СОД 30-35 Гр;
РОД 3,0 Гр 5 фракций в неделю СОД 30-33 Гр;
РОД 4,0 Гр 5 фракций СОД 20 Гр.
Целесообразность:
Высокая вероятность выявления клинически незначимого ПКР при опухоли почки маленьких размеров;
10-15% больных с маленькой опухолью почки имеют доброкачественные опухоли почки.
Эмболизация
Преимуществ выполнения эмболизации перед проведением нефрэктомии не выявлено. Неоперабельным больным и пациентам, которые не перенесут оперативного вмешательства, выполнение эмболизации позволяет уменьшить выраженность симптомов, например таких, как гематурия или боль. Осуществление эмболизации до проведения резекции гиперваскулярных метастазов в кости или позвоночник способствует уменьшению интраоперационной кровопотери. Некоторым больным с костными или паравертебральными метастазами с наличием болевой симптоматики выполнение эмболизации помогает устранить симптомы.
Таблица 11. Рекомендации по альтернативным вариантам лечения ПКР[5,6,7]
| Рекомендация | Уровень доказательности |
| Активное наблюдение является оправданным выбором для пожилых больных и/или пациентов с тяжелой сопутствующей патологией с небольшими опухолями почек и ограниченной ожидаемой продолжительностью жизни. | С |
| Пациенты с небольшими опухолями почки и/или тяжелой сопутствующей патологией, с противопоказаниями к выполнению хирургического вмешательства, могут рассматриваться как кандидаты на проведение аблативных методик, например криоаблации или РЧТА | С |
| Выполнение биопсии перед проведением аблативных методик и активного наблюдения является стандартной процедурой и показано для стратификации на основании гистологического варианта опухоли в различные группы последующего наблюдения | С |
| Другие выполняемые под контролем современных методов визуализации минимально-инвазивные методы, такие как микроволновая и лазерная аблация, а также HIFU, в настоящее время носят экспериментальный характер и рекомендованы для использования только в исследованиях. | С |
| Эмболизация показана в качестве паллиативного вмешательства больным, которым не возможно выполнить оперативное вмешательство, и больным с выраженной гематурией или болями в поясничной области | С |
Профилактические мероприятия:
Наиболее важными мерами первичной профилактики ПКР являются отказ от курения и борьба с ожирением.
В послеоперационном периоде необходимо уделять внимание профилактике тромбоэмболических осложнений, особенно у больных с тромбами в почечной и НПВ, у больных с ожирением, а также лицам преклонного возраста и с сопутствующей сердечной патологией. Учитывая, что радикальным является органоуносящая операция, обязательно до операции установление функции контралатеральной почки с целью предотвращения возможной почечной недостаточности. В случае выполнения резекции почки необходимо следить за возможным развитием мочевого свища или мочевого затека.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для экстренной госпитализации: нет.
Показания для плановой госпитализации: