перихондрит код по мкб 10 у взрослых
Синдром хрящевых реберных соединений (Титце)
Рубрика МКБ-10: M94.0
Содержание
Определение и общие сведения [ править ]
Обычно заболевание развивается в молодом или детском возрасте.
Синдром Титце впервые описан А. Tietze в 1921 г.
Этиология и патогенез [ править ]
Причины его не известны, но у большинства пациентов в анамнезе выявляют предшествующие эпизоды респираторных инфекций, сильного кашля, тяжелой физической нагрузки, а также недостаточное питание.
Клинические проявления [ править ]
Боль обычно хорошо локализована, но может иррадиировать по всей передней поверхности грудной стенки, а также в надплечье и шею. Покраснение, повышение температуры и другие изменения кожи над областью поражения отсутствуют. Боль обычно регрессирует спонтанно через 2-3 нед, но часто продолжает беспокоить на протяжении нескольких месяцев, а резидуальный отек может сохраняться до нескольких лет.
Синдром хрящевых реберных соединений (Титце): Диагностика [ править ]
Дифференциальный диагноз [ править ]
Синдром хрящевых реберных соединений (Титце): Лечение [ править ]
Патогенетического лечения не существует, заболевание имеет доброкачественное самоограничивающееся течение, о чем необходимо проинформировать пациента. При выраженной боли возможно назначение НПВС внутрь или местно в виде мазей, физиопроцедуры с фонофорезом глюкокортикоидов на пораженную область, ее согреванием или охлаждением.
Профилактика [ править ]
Прочее [ править ]
Синонимы: синдром передней грудной стенки, костохондрит, реберногрудинная хондродиния
Определение и общие сведения
В отличие от синдрома Титце при реберно-грудинном синдроме пальпаторно в 90% случаев можно выявить множественные зоны болезненности: в парастернальной области, ниже молочной железы, в проекции грудных мышц и грудины. Локальный отек отсутствует. Наиболее часто поражаются хрящи II и V ребра. При поражении верхних реберных хрящей боль обычно иррадиирует в область сердца. Она обычно усиливается при движениях грудной клетки.
Реберно-грудинный синдром дифференцируют с ИБС, при этом кроме особенностей болей, которые обычно носят не типичный для ИБС характер, также применяют блокады межреберных нервов с введением местных анестетиков по задней подмышечной линии, приносящие пациентам выраженное облегчение.
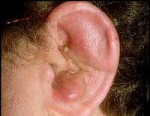
Перихондрит наружного уха
Рубрика МКБ-10: H61.0
Содержание
Определение и общие сведения [ править ]
Этиология и патогенез [ править ]
Клинические проявления [ править ]
В течение нескольких дней за счёт образования гнойного экссудата между надхрящницей и хрящом в разных местах ушной раковины возникают участки флюктуации. Если вовремя не назначена соответствующая терапия, то происходит расплавление хряща и отторжение некротизированной ткани. На передней (реже на задней) поверхности ушной раковины возникают множественные свищи. В результате данного процесса возникает рубцевание и сморщивание ушной раковины. Для предотвращения рубцовой деформации ушной раковины необходимо своевременное лечение.
Перихондрит наружного уха: Диагностика [ править ]
Диагностика основана на данных анамнеза (начало заболевания, его причина) и данных клинического осмотра (ушная раковина, за исключением мочки, увеличена, гиперемирована и болезненна).
Дифференциальный диагноз [ править ]
Перихондрит следует различать с рожистым воспалением ушной раковины (гиперемия и инфильтрация распространены за пределы ушной раковины, поражена мочка, резко выражена граница между поражённой и здоровой кожей) и отогематомой.
Перихондрит наружного уха: Лечение [ править ]
Назначают массивную антибактериальную терапию. Предпочтение следует отдавать антибиотикам широкого спектра действия, к которым чувствительна синегнойная палочка (цефалоспорины III-IV поколения).
Профилактика [ править ]
Для профилактики перихондрита ушной раковины оперативные вмешательства на ухе рекомендуют проводить под прикрытием антибиотиков. Во избежание травматизации кожи наружного слухового прохода и ушной раковины необходимо соблюдать осторожность при проведении туалета слухового прохода, удалении инородных тел и других врачебных манипуляциях.
Прочее [ править ]
Прогноз прежде всего зависит от своевременности лечебных мероприятий. При позднем обращении за медицинской помощью, отказе от необходимого объёма хирургической обработки часто возникают стойкие деформации ушной раковины. В этом случае косметические последствия служат сильным психотравмирующим фактором для ребёнка, резко затрудняющим его социальную адаптацию.
Перихондрит
Перихондрит – это воспаление надхрящницы. Может быть первичным (при острых или хронических травмах хряща) или вторичным (при общих инфекционных заболеваниях и непосредственном микробном поражении). Чаще всего возникает в области реберных хрящей, хрящей гортани и ушной раковины. Проявляется болями и отеком пораженной области. При нагноении возможно расплавление ткани с образованием свища. Диагноз выставляется на основании клинических симптомов, УЗИ и фистулографии (при гнойных процессах). Лечение перихондрита может быть консервативным или оперативным.
МКБ-10
Общие сведения
Перихондрит (от лат. peri- около, hondralis хрящевой) – воспаление надхрящницы. Наблюдается достаточно редко.
Причины перихондрита
Поражение реберных хрящей, как правило, развивается после травм. Поражение ушной раковины может наблюдаться при травмах и гнойных процессах в области наружного и среднего уха. Перихондрит хрящей гортани обычно является осложнением интубации или лучевой терапии при раке гортани. Кроме того, поражение хрящей может развиваться вследствие общего инфекционного заболевания (малярии, гриппа). Очень редко возникают специфические туберкулезные и сифилитические перихондриты.
Патанатомия
По своим функциям надхрящница аналогична надкостнице. Однако патологические процессы в надкостнице и надхрящнице протекают по-разному и имеют различные последствия, что обусловлено различиями в строении и питании кости и хряща. Кость снабжена собственными кровеносными сосудами, она получает питание не только снаружи (из надкостницы), но и изнутри (из костного мозга). Хрящ не имеет кровеносных сосудов, и надхрящница является для него единственным источником питательных веществ. Поэтому при периостите некроз кости возникает далеко не всегда, в то время как разрушение или отслойка надхрящницы неминуемо влекут за собой некроз всего слоя подлежащего хряща.
Надкостница обладает ярко выраженными пролиферативными и пластическими свойствами, что позволяет ей участвовать в образовании костной мозоли в зоне перелома. Это же свойство надкостницы объясняет разрастание костной ткани при хронических (оссифицирующих) периоститах. В отличие от надкостницы, у надхрящницы пролиферативные свойства незначительны, поэтому избыточный хрящ в результате воспаления не образуется.
Классификация
Выделяют две основных формы перихондрита: асептический и гнойный. При асептическом перихондрите, как правило, наблюдается постепенный регресс симптомов, при гнойном – деструкция хряща и образование свищей. При асептическом перихондрите проводится консервативная терапия, при гнойном выполняются хирургические операции. Лечение перихондритов в зависимости от этиологии и локализации могут осуществлять травматологи-ортопеды, отоларингологи или онкологи.
Виды перихондрита
Гнойный перихондрит ребер
Гнойный перихондрит ребер обычно возникает в результате открытой травмы с повреждением реберных хрящей и/или размозжением окружающих мягких тканей либо вследствие контактного распространения инфекции (при медиастините, эмпиеме плевры, остеомиелите грудины и ребер). Реже причиной перихондрита становятся осложнения после операций на грудной клетке. В качестве возбудителей, как правило, выступают стрептококки или стафилококки, реже – кишечная палочка, протей, синегнойная палочка и другие бактерии.
Реберный перихондрит проявляется болями по ходу ребер, усиливающимися при движениях и глубоком дыхании. Общее состояние при отсутствии других гнойных процессов обычно остается удовлетворительным. В области поражения образуется инфильтрат. Через некоторое время очаг уплотнения размягчается, появляется флюктуация. Если в процесс вовлекается реберная дуга, воспаление может распространяться на всю нижнюю часть грудной клетки и верхнюю часть передней брюшной стенки. Сформировавшийся гнойник прорывается через кожу либо через заднюю надхрящницу. В первом случае образуется свищ, во втором – затеки в мягких тканях.
Период острого воспаления при перихондрите ребер может длиться до 3 месяцев. В это время в области надхрящницы образуются очаги деструкции, из которых микробы проникают в центральную зону хряща. Развивается хондрит, распространяющийся за пределы первичного гнойного очага. Из центральных участков хряща инфекция попадает на неизмененную надхрящницу. Особенности распространения гнойного процесса обуславливают поражение хряща на значительном протяжении. По прошествии 3-х месяцев явления перихондрита стихают, при этом регенеративные процессы сочетаются с продолжающимся некрозом хрящевой ткани. Обычно разрушенный хрящ постепенно замещается рубцовой, реже – костной тканью. Восстановление хряща наблюдается очень редко.
Диагноз перихондрита выставляют на основании клинической картины, данных КТ и МРТ. При свищах выполняют фистулографию. Наиболее эффективным методом лечения является полное удаление пораженного хряща. При распространении процесса на кость (остеомиелите ребра) дополнительно удаляют 2-3 см костной ткани. В послеоперационном периоде назначают антибиотики и обезболивающие препараты. Исход перихондрита ребер, как правило, благоприятный.
Синдром Титце
Синдром Титце – асептический перихондрит в области прикрепления реберных хрящей к грудине. Этиология до конца не выяснена, существуют теории о связи заболевания с предшествующими травмами, обменными нарушениями и снижением иммунитета. Пациент предъявляет жалобы на боль сбоку от грудины (как правило, с одной стороны, чаще – слева). Боль усиливается при чихании, кашле, движениях и поворотах корпуса. При пальпации определяется опухолевидное образование размером 2-5 см. Кожа над ним обычно не изменена, у 10% пациентов наблюдается незначительный отек, местная гипертермия и гиперемия.
На ранних стадиях диагноз перихондрита уточняют при помощи КТ или биопсии хряща. Через 2-3 месяца на рентгенограммах ребер появляются соответствующие изменения: обызвествление хряща, сужение межреберного пространства и утолщение передней части костного ребра. Консервативная терапия включает в себя прием НПВС (ибупрофен, диклофенак, вольтарен) и мягкое мануальное воздействие. При выраженных болях выполняют блокады с гидрокортизоном. Хирургическое лечение заключается в резекции пораженного хряща.
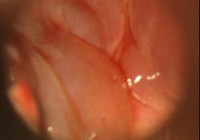
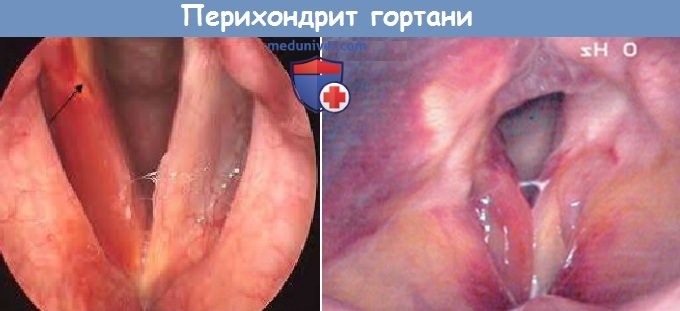
Перихондрит гортани
Причиной развития перихондрита гортани чаще всего становятся коревые некрозы, лучевая терапия при раке гортани и пролежни, вызванные интубацией. Реже хрящи гортани поражаются при туберкулезе и сифилисе. Воспаление всегда носит гнойный характер вследствие обсеменения пораженного участка возбудителями, проникающими из верхних дыхательных путей. Как правило, перихондрит начинается в глубоких слоях надхрящницы. Гной отслаивает перихондр от хряща, соответствующий участок хрящевой ткани некротизируется и постепенно расплавляется. Через некоторое время гнойник вскрывается в гортань, пищевод или глотку, реже – наружу через кожу.
Диагноз перихондрита выставляется на основании клинических признаков и данных ларингоскопии. Течение заболевания длительное, прогноз неблагоприятный. Из-за слабой восстановительной способности хряща образовавшийся дефект заполняется плохо, грануляции образуются слабо и вяло. Многие пациенты с перихондритом гортани погибают от пневмонии или сепсиса. Даже при благоприятном исходе в области поражения формируется деформирующий рубец, который влияет на голос, затрудняет дыхание или (при образовании крупных рубцовых узур в области входа в гортань) становится причиной частого попадания пищи в дыхательные пути.
Перихондрит ушной раковины
Причиной развития перихондрита ушной раковины может стать любая, даже незначительная травма уха. Иногда инфекция проникает в надхрящницу через малозаметные ссадины уха либо наружного слухового прохода. Кроме того, перихондрит может возникать при отморожениях, ожогах, экземе, воспалении наружного (наружный отит) и среднего (средний отит) уха. В качестве возбудителя перихондрита ушной раковины чаще всего выступает синегнойная палочка.
Характерным признаком перихондрита является диффузное воспаление. Ушная раковина отечная, напряженная, синевато-красная. Ее поверхность неровная, бугристая. После образования гнойников в разных местах ушной раковины прощупываются участки флюктуации. Температура тела повышена. Как и другие формы воспаления надхрящницы, перихондрит ушной раковины имеет склонность к длительному, упорному течению. Длительность заболевания составляет от нескольких недель до нескольких месяцев. За это время лишенный надхрящницы хрящ постепенно расплавляется, ушная раковина сморщивается и деформируется, в тяжелых случаях превращаясь в мягкое бесформенное образование. Слуховой проход сужается.
Для уточнения диагноза перихондрита используют диафаноскопию. Лечение включает в себя компрессы с борной кислотой, анальгетики и антибиотики. При появлении очагов флюктуации показано хирургическое вмешательство. Гнойные полости широко вскрывают, секвестры удаляют, грануляции выскабливают, после чего выполняют тампонаду йодоформной марлей. Для предупреждения сужения слухового прохода используют тугие тампоны. Пациента с перихондритом направляют на УВЧ, УФ-облучение или СВЧ. Прогноз при перихондрите ушной раковины благоприятный для жизни, однако, исходом практически всегда становится более или менее выраженный косметический дефект.
Перихондрит код по мкб 10 у взрослых
а) Симптомы и клиника перихондрита гортани. Боль в гортани, усиливающаяся при глотании или при надавливании; охриплость голоса и затруднение дыхания.
б) Причины и механизмы развития. Причиной перихондрита могут быть хирургическое вмешательство, травма, инфильтрация хрящей опухолью, инфекция, например туберкулез, а также лучевая терапия.
Если хрящи гортани не вовлечены в опухолевый процесс, то они могут выдержать облучение до 60 Гр. Обычно в результате облучения гортани развивается хондрорадионекроз с воспалительным процессом в слизистой оболочке, покрывающей хрящ.
в) Диагностика и характерные симптомы. При ларингоскопии отмечается типичная бледность слизистой оболочки, ее радиогенный отек, особенно надгортанника и черпаловидных хрящей. Важную роль играет также анамнез. Отек гортани (как интра-, так и экстраларингеальный), образование свищей, секвестрация некротических участков хряща.
г) Лечение перихондрита гортани. Секвестрированный или обнажившийся хрящ подлежит удалению. Назначают антибиотики в высоких дозах в сочетании с глюкокортикоидами.
P.S. Лучевой отек очень трудно поддается лечению и часто маскирует опухоль (персистирующую или рецидивную).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Приобретенные деформации ушной раковины после травмы
Общая информация
Краткое описание
Приобретенные деформации ушной раковины после травмы – повреждения мягких тканей ушной раковины в результате воздействия различных видов травм. (Кручинский Г.В.) [1]
Соотношение кодов МКБ-10 и МКБ-9:
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| М95.1 | Приобретенные деформации ушной раковины после травмы | 18.20 | Иссечение или деструкция пораженного участка наружного уха |
| 18.31 | |||
18.72
Восстановление ушной раковины
Пришивание ампутированного уха
Дата разработки протокола: 2016 год.
Пользователи протокола: оториноларингологи, челюстно-лицевые хирурги.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация: (R. Tanzer 1995 г., Кручинский Г.В. 1997 г.) [1]
По этиологии:
· механические;
· термические.
По характеру травмы:
· открытые;
· закрытые.
Рабочая классификация дефектов и деформаций ушных раковин.
Деформации ушной раковины, требующие ремоделирования хрящевого каркаса (торчащие уши, складывающиеся, остроконечные и т.д.)
Дефекты ушных раковин, требующие восстановление хрящевого каркаса:
· посттравматические;
· частичные;
· тотальные;
· субтотальные;
· с неповрежденным кожным покровом;
· с поврежденным кожным покровом.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ**
Диагностические критерии
Жалобы на:
· боль в ушной раковине или слуховом проходе (первый и основной симптом может предшествовать реактивной инфильтрации кожи наружного уха);
· припухлость (распространяется по всей ушной раковине, исключая мочку уха, носит бугристый характер);
· флюктуация (при образовании гнойного экссудата между надхрящницей и хрящом);
· сильная болезненность при пальпации ушной раковины.
Анамнез:
· наличие травмы и повреждающего агента;
· на далеко зашедших стадиях заболевания – гнойное расплавление хряща с отторжением некротических тканей, приводящее к рубцеванию, сморщиванию и обезображиванию ушной раковины.
· серозный перихондрит ушной раковины протекает менее бурно, чем гнойный.
Физикальное обследование:
при осмотре:
· кровотечение из раны;
· отек в области раны;
· видимость подлежащих тканей.
при пальпации:
· болезненность в области ушной раковины;
· нарушение целостности тканей.
Лабораторные исследования:
· ОАК;
· ОАМ;
· биохимический анализ крови (АлТ, АсТ, креатинин, мочевина, общий белок, сахар крови, билирубин (прямой, непрямой);
· определение группы крови и резус-фактора;
· определение крови на гепатит В;
· определение крови на гепатит С;
· определение крови на ВИЧ;
· определение на сифилис;
· коагулограмма.
Инструментальные исследования:
· рентгенография органов грудной клетки;
· ЭКГ.
Всем пациентам перед проведением оперативного вмешательства детальный осмотр деформированной ушной раковины. Фотографирование до и после операции через 12 мес.
Диагностический алгоритм
Диагностика (скорая помощь)
ДИАГНОСТИКА НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ**
Диагностические мероприятия:
· сбор жалоб, анамнез;
· клиническая диагностика перихондрита;
· оценка тяжести состояния больного.
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ**
Диагностические критерии на стационарном уровне**
Жалобы на:
· боли в области раны;
· повреждение кожных покровов ушной раковины.
Анамнез:
· наличие травмы и повреждающего агента, при физической травме.
Физикальное обследование:
при осмотре:
· кровотечение из раны;
· отек в области раны;
· видимость подлежащих тканей.
при пальпации:
· болезненность;
· нарушение целостности тканей.
Лабораторные исследования: нет.
Инструментальные исследования: нет.
Диагностический алгоритм: (схема) – смотрите амбулаторный уровень.
Перечень основных диагностических мероприятий:
· общий анализ крови;
· общий анализ мочи;
· исследование кала на яйца гельминтов;
· микрореакция детям старше 12 лет;
· определение времени свертываемости длительности кровотечения;
· ЭКГ;
· биохимический анализ крови – АлТ, АсТ, креатинин, мочевина, общий белок, сахар крови, билирубин (прямой, непрямой);
· определение группы крови и резус-фактора.
Перечень дополнительных диагностических мероприятий: нет
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Рожистое поражение ушной раковины | · подобная клиническая картина; · схожесть физикальных методов обследования. | · отоскопия; · рентгенография с контрастным веществом; · диагностическая пункция; · консультация сурдолога. | · острое начало заболевания; отсутствие в анамнезе травмы ушной раковины. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ**
Тактика лечения**
Немедикаментозное лечение: нет.
Медикаментозное лечение
Перечень основных лекарственных средств:
Таблица 1. Лекарственные средства, применяемые при переломах открытых ранах (за исключением анестезиологического сопровождения):
| № | Препарат | Путь введения | Суточная доза (кратность) | Уровень доказатель ности |
| Опиоидные анальгетики | ||||
| 1 | Тримеперидин или | в/в, в/м, п/к по 1 мл 1%,2% раствора, максимальная доза для взрослых: разовая — 40мг, суточная —160мг | ||
разовая — 0,04 г, суточная — 0,16 г.
| Нестероидные противовоспалительные средства | ||||
| 3 | Парацетамол или | внутрь | 10-15 мг/кг разовая доза 1-3раза в сутки | В |
| 4 | Ибупрофен | |||
или
или
или
или
Перечень дополнительных лекарственных средств
| № | Название препарата | Путь введения | Суточная доза (кратность) | Уровень доказательности |
| Лечение перихондрита ушной раковины: Антибактериальные препараты (при наличии инфекционного процесса) | ||||
| 1 | Ампициллин | |||
или
7-10 суток
или
4
клавуланат
Ампициллин/
сульбактам
или
в/м, в/в
До 4 г в сутки по ампициллину (3-4)-5- 7 дней
или
7 дней
или
Местное лечение перихондрита ушной раковины:
Аппликации 2% мупироцина, на пораженный участок до 3 раз в сутки в течение 7- 10 дней.
Смазывание 5% раствором йода, 10% р-ром серебра нитрата.
При появлении флюктуации необходимо в условиях стационара хирургическое вмешательство:
· широкий разрез тканей параллельно контурам раковины;
· удаление некротизированных тканей;
· введение в полость абсцесса латексного дренажа;
· накладывание мазевой повязки на ухо.
Перевязки необходимо менять до 3 раз в день.
После прекращения выделений накладывают тугую повязку на ушную раковину.
Показания для консультации специалистов: нет.
Профилактические мероприятия:
· адекватное обезболивание;
· наложение асептических повязок;
· профилактика инфицирования раны.
Мониторинг состояния пациента**: (карта наблюдения за пациентом – общее состояние удовлетворительное, индивидуальная карта наблюдения пациента – динамика местного процесса), индивидуальный план действий).
Индикаторы эффективности лечения:
уменьшение болевого симптома;
отсутствие перихондрита.
Лечение (скорая помощь)
ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ**
Медикаментозное лечение
Перечень дополнительных лекарственных средств
| Нестероидные противовоспалительные средства | ||||
| 1 | Кетопрофен или | Внутрь, в/м, в/в | 100 мг/сут-300мг/сут, | В |
| 2 | Кеторолак | Внутрь, в/м | 30 мг-60мг/сут, | В |
| 3 | Диклофенак | Внутрь, в/м | 25мг | В |
| Антисептики и дезинфицирующие средства | ||||
| 4 | Хлоргекседин 0,05% или | для наружного применения | 20-200 мл | С |
| 5 | Перекись водорода | 3% раствор для наружного применения | 20-200 мл | С |
| 6 | Повидон йодированный | Раствор для наружного применения 10% | 20-200 мл | С |
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ**
Тактика лечения**
В основном проводится хирургическое вмешательство с целью устранения деформации, по показаниям поэтапное лечение. Профилактическое лечение: избегать травматизации ушной раковины.
Медикаментозное лечение
Перечень основных лекарственных средств
Лекарственные средства, применяемые при травме ушной раковины (за исключением анестезиологического сопровождения)
| № | Препарат | Путь введения | Суточная доза (кратность) | Уровень Доказатель -ности ности |
| Опиоидные анальгетики | ||||
| 1 | Тримеперидин или | в/в, в/м, п/к по 1 мл 1%,2% раствора, максимальная доза для взрослых: разовая — 40мг, суточная —160мг | ||
разовая — 0,04 г, суточная — 0,16 г.
или
| Нестероидные противовоспалительные средства | |||||
| 3 | Парацетамол или | внутрь | 10-15 мг/кг разовая доза 1-3 раза в сутки | В | |
| 4 | Ибупрофен или | внутрь | внутрь10-30мг/кг/сут в 1-3приема | В | |
| 5 | Кетопрофен или | внутрь, в/м, в/в | 100 мг/сут-300мг/сут, 1-3 раза в сутки, 1-5дней | В | |
| 6 | Кеторолак | внутрь, в/м | 30 мг-60мг/сут, 1-3 в сутки, 1-5дней | В | |
| 7 | Диклофенак | внутрь, в/м | 25мг*2-4раза в сутки | В | |
| Антисептики и дезинфицирующие средства | |||||
| 8 | Нитрофурал 20 мг, 0,02%, 0,67%. или | 20-200 мл для наружного применения | 5 – 15 суток | С | |
| 9 | Хлоргекседин 0,05% или | 20-200 мл для наружного применения | 5 – 15 суток | С | |
| 10 | Перекись водорода | 3% раствор для наружного применения | 5– 15 суток | С | |
| 11 | Повидон йодированный | Раствор для наружного применения 10% | 5– 15 суток | С | |
| 12 | Спирт этиловый | Раствор для наружного применения 70% | 5– 15 суток | С | |
Перечень дополнительных лекарственных средств
| Антибактериальные препараты (для периоперационной профилактики) | |||
| 1 | Цефазолин | ||
или
| Антибактериальные препараты (при наличии инфекционного процесса) | ||||
| 4 | ||||
6
или
клавуланат
Ампициллин/
сульбактам
или
в/м, в/в
До 4 г в сутки по ампициллину (3-4)-5- 7 дней
Хирургическое вмешательство
Виды операции:
· одноэтапной отопластикой с использованием силиконового имплантата и височно-теменной фасцией;
· двухэтапной отопластикой с использованием аутореберного хряща.
Показания:
Устранение деформации верхней, средней и нижней трети ушной раковины травматической этиологии при нарушении каркасной функции проводят с применением ауто- или алло хрящевого трансплантата и кожного лоскута с заушной или сосцевидной области, а при отсутствии достаточного объема местных тканей с помощью височно-теменного фасциального лоскута и аутодермотрансплантатов в зависимости от
− дефектов и деформаций ушных раковин.
− I. Деформации ушной раковины, требующие ремоделирования хрящевого каркаса (торчащие уши, складывающиеся, остроконечные и т.д.)
− II. Дефекты ушных раковин, требующие восстановление хрящевого каркаса: врожденные, посттравматические.
− II.1. Частичные
− II.2 Тотальные и субтотальные
− 2.1 с неповрежденным кожным покровом
− 2.2 с поврежденным кожным покровом
Для каждой из описанных патологий в таком случае можно предложить несколько вариантов оперативного лечения. оптимальный метод хирургического лечения, который дает наилучшее эстетические результаты, наименьший процент осложнений, и как следствие затрачивает наименьшее количество койко-дней на ранний послеоперационный и реабилитационный период пациентов с патологией ушных раковин. Выбор метода хирургического лечения при тотальных и субтотальных дефектах ушных раковин осуществляется между двумя наиболее эффективными методиками: одноэтапной отопластикой с использованием силиконового имплантата и височно-теменной фасцией и двухэтапной отопластикой с использованием аутореберного хряща.
Другие виды лечения:
· 2 Физиолечение:
· УВЧ-терапия (курс лечения составляет 5-10 процедур).
· УФО-терапия (курс лечения составляет 5-10 процедур).
Показания для консультации специалистов:
· консультация нейрохирурга при сочетанной травме головного мозга;
· консультация челюстно-лицевого хирурга: при сочетанной травме челюстно-лицевой области;
· консультация ангиохирурга: при сопутствующем повреждении сосудов;
· консультация терапевта: при наличии сопутствующих заболеваний терапевтического профиля;
· консультация эндокринолога: при наличии сахарного диабета и зоба.
Показания для перевода в отделение интенсивной терапии и реанимации:
· угнетение сознания;
· резкое нарушение жизненно важных функций (ЖВФ): гемодинамики, дыхания, глотания, вне зависимости от состояния сознания;
· некупируемый эпилептический статус или повторные судорожные припадки.
Индикаторы эффективности лечения:
· оценка физического и психологического состояния;
· оценка уровня качества жизни и прогноза на ближайшее будущее в до и послеоперационном периоде.
Госпитализация
Показания для плановой госпитализации:
· наличие деформации ушной раковины.
Показания для экстренной госпитализации:
· наличие перихондрита ушной раковины.
Информация
Источники и литература
Информация
| ЖВФ | — | жизненно важные функции |
| ОАК | — | общий анализ крови |
| ОАМ | — | общий анализ мочи |
| ЭКГ | — | электрокардиограмма |
1) Байменов Аманжол Жумагалеевич – кандидат медицинских наук, АО «Медицинский университет Астана» доцент кафедры ЛОР и глазных болезней, главный внештатный оториноларинголог МЗСР РК.
2) Мухамадиева Гульмира Аамантаевна – доктор медицинских наук, АО «Медицинский университет Астана», профессор кафедры ЛОР и глазных болезней, ГКП на ПХВ «Городская больница №1» Управление здравоохранения города Астаны, заведующая центром оториноларингологии.
3) Аженов Талапбек Маратович – доктор медицинских наук, РГП на ПХВ «Больница медицинского центра Управление Делами Президента» заведующий хирургическим отделением №1.
4) Газизов Отеген Меерханович – доктор медицинских наук, профессор РГП на ПХВ «Карагандинский государственный медицинский университет», заведующий кафедрой оториноларингологии и нейрохирургии.
5) Буркутбаева Татьяна Нуридиновна – доктор медицинских наук, АО «Казахский медицинский университета непрерывного образования» профессор кафедры оториноларингологии.
6) Сатыбалдина Гаухар Калиевна – кандидат медицинских наук, АО «Медицинский университет Астана» ассистент кафедры ЛОР и глазных болезней.
7) Ерсаханова Баян Кенжехановна – АО «Медицинский университет Астана», ассистент кафедры ЛОР и глазных болезней, врач высшей категории.
8) Худайбергенова Махира Сейдуалиевна – АО «Национальный научный центр онкологии и трансплантологии», клинический фармаколог.
Конфликт интересов: отсутствует.
Список рецензентов:
Исмагулова Эльнара Киреевна – доктор медицинских наук, профессор, заведующий курсом оториноларингологии Кафедры хирургических болезней №1 Западно – Казахстанского Медицинского университета им. М. Оспанова.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
- С чем связывается необходимость хранения архивных документов
- appdata local temp можно ли удалить содержимое windows 10