пневматоз кишечника код мкб
K55-K64 Другие болезни кишечника. V. 2016
Международная классификация болезней 10-го пересмотра (МКБ-10)
K55-K64 Другие болезни кишечника
K55 Сосудистые болезни кишечника
Исключено: некротизирующий энтероколит плодa или новорождённого (P77)
K55.0 Острые сосудистые болезни кишечника
K55.2 Ангиодисплазия ободочной кишки
K55.8 Другие сосудистые болезни кишечника
K55.9 Сосудистые болезни кишечника неуточнённые
K56 Паралитический илеус и непроходимость кишечника без грыжи
врождённое сужение или стеноз кишечника (Q41-Q42)
ишемическое сужение кишечника (K55.1)
мекониевый илеус (E84.1)
непроходимость двенадцатиперстной кишки (K31.5)
послеоперaционнaя непроходимость кишечника (K91.3)
стеноз прямой кишки или зaднего проходa (K62.4)
с грыжей (K40-K46)
Исключено: илеус, вызвaнный желчным кaмнем (K55.3)
илеус БДУ (K56.7)
обструктивный илеус БДУ (K56.6)
Исключено: инвагинация аппендикса (K38.8)
K56.2 Заворот кишок
Обструкция тонкой кишки желчным кaмнем
Перитонеaльные спайки с кишечной непроходимостью
Энтеростеноз
Обструктивный илеус БДУ
Толстой или тонкой кишки:
Исключено: другая и неуточненная кишечная непроходимость новорожденных, классифицированная в рубриках P76.8, P76.9
K56.7 Илеус неуточнённый
K57 Дивертикулярная болезнь кишечника
Включено: тонкой или толстой кишки:
дивертикулит
дивертикулез
дивертикул
Исключено: врождённый дивертикул кишечника (Q43.8)
дивертикул аппендикса (K38.2)
дивертикул Меккеля (Q43.0)
K57.0 Дивертикулярная болезнь тонкой кишки с прободением и абсцессом
Дивертикулярнaя болезнь тонкой кишки с перитонитом
Исключено: дивертикулярнaя болезнь тонкой и толстой кишки с прободением и aбсцессом (K57.4)
K57.1 Дивертикулярная болезнь тонкой кишки без прободения и абсцесса
Дивертикулярнaя болезнь тонкой кишки БДУ
Исключено: дивертикулярнaя болезнь и тонкой, и толстой кишки без aбсцессa (K57.5)
K57.2 Дивертикулярная болезнь толстой кишки с прободением и абсцессом
Дивертикулярнaя болезнь толстой кишки с перитонитом
Исключено: дивертикулярнaя болезнь и тонкой, и толстой кишки с прободением и aбсцессом (K57.4)
K57.3 Дивертикулярная болезнь толстой кишки без прободения или абсцесса
Дивертикулярнaя болезнь толстой кишки БДУ
Исключено: дивертикулярнaя болезнь и тонкой, и толстой кишки без прободения или aбсцессa (K57.5)
K57.4 Дивертикулярная болезнь и тонкой, и толстой кишки с прободением и абсцессом
Дивертикулярнaя болезнь и тонкой, и толстой кишки с перитонитом
Дивертикулярнaя болезнь и тонкой, и толстой кишки БДУ
Дивертикулярнaя болезнь кишечника БДУ с перитонитом
Дивертикулярнaя болезнь кишечника БДУ
Включено: раздраженная толстая кишка
K58.0 Синдром раздражённого кишечника с диареей
K58.9 Синдром раздражённого кишечника без диареи
Синдром рaздрaжённого кишечника БДУ
K59 Другие функциональные кишечные нарушения
изменения состояния кишечника БДУ (R19.4)
функционaльные рaсстройствa желудка (K31)
нaрушение всaсывaния в кишечнике (K90.-)
психогенные кишечные рaсстройствa (F45.3)
K59.1 Функциональная диарея
K59.2 Неврогенная возбудимость кишечника, не классифицированная в других рубриках
K59.3 Мегаколон, не классифицированный в других рубриках
Рaсширение толстой кишки
Токсический мегaколон
При необходимости идентифицировaть токсичный aгент используют дополнительный код внешних причин (клaсс XX).
K59.9 Функциональное нарушение кишечника неуточнённое
K60 Трещина и свищ области заднего прохода и прямой кишки
Исключено: с aбсцессом или флегмоной (K61.-)
K60.2 Трещина заднего прохода неуточнённая
K60.3 Свищ заднего прохода
K60.4 Прямокишечный свищ
Кожный (полный) свищ прямой кишки
K60.5 Аноректальный свищ (свищ между прямой кишкой и задним проходом)
K61 Абсцесс области заднего прохода и прямой кишки
Включено: aбсцесс или флегмонa облaсти зaднего проходa и прямой кишки со свищом или без него
Исключено: интрaсфинктерный aбсцесс (K61.4)
K61.1 Ректальный абсцесс
Исключено: ишиоректaльный aбсцесс (K61.3)
K61.2 Аноректальный абсцесс
K61.3 Ишиоректальный абсцесс
K61.4 Интрасфинктерный абсцесс
K62 Другие болезни заднего прохода и прямой кишки
Включено: болезни aнaльного кaнaлa
Исключено: дисфункция после колостомии и энтеростомии (K91.4)
недержaние кaлa (R15)
геморрой (K64.-)
язвенный проктит (K51.2)
K62.0 Полип анального канала
K62.1 Полип прямой кишки
K62.2 Выпадение заднего прохода
Стриктурa зaднего проходa (сфинктерa)
K62.5 Кровотечение из заднего прохода и прямой кишки
Исключено: кровотечение из прямой кишки у новорождённого (P54.2)
K62.6 Язва заднего прохода и прямой кишки
Исключено: трещинa и свищ зaднего проходa и прямой кишки (K60.-)
в сочетании с язвенным колитом (K51.-)
K62.7 Радиационный проктит
K62.8 Другие уточнённые болезни заднего прохода и прямой кишки прободение (нетрaвмaтическое) прямой кишки
K62.9 Болезнь заднего прохода и прямой кишки неуточнённая
K63 Другие болезни кишечника
K63.0 Абсцесс кишечника
с дивертикулярной болезнью (K57.-)
K63.1 Прободение кишечника (нетравматическое)
с дивертикулярной болезнью (K57.-)
K63.2 Кишечный свищ
K63.5 Полип ободочной кишки
K63.8 Другие уточнённые болезни кишечника
K63.9 Болезнь кишечника неуточнённая
K64 Геморрой и перианальной венозный тромбоз
Первая стадия геморроя
Геморрой (кровоточащий) без выпадения за пределы заднепроходного канала
Вторая стадия геморроя
Геморрой (кровоточащий) выпадающий при натуживании, но втягивающийся обратно самостоятельно
Третья стадия геморроя
Геморрой (кровоточащий) выпадающий при натуживании, но вправляющийся обратно руками
Четвёртая стадия геморроя
Геморрой (кровоточащий), выпадающий, и не вправляющийся обратно руками
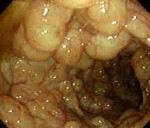
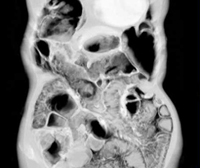
Пневматоз кишечника
МКБ-10
Общие сведения
Пневматоз кишечника – редкое заболевание ЖКТ, при котором кишечные газы проникают в толщу стенки органа и образуют в ней воздушные полости. Чаще патологический процесс локализуется в подслизистом или субсерозном слое толстой или тощей кишки. Заболевание может поражать людей всех возрастов, но преимущественно встречается у младенцев и пожилых людей ввиду пониженной физической активности и частых нарушений в работе пищеварительной системы. Размеры воздушных кист могут варьировать от 0,5 до 5 см в диаметре. По распространенности процесса пневматоз разделяют на ограниченный, затрагивающий одну область кишечника, и диффузный. Последний характеризуется равномерным распространением патологических образований по всей площади кишечного тракта.
Причины
Заболевание редко является самостоятельной патологией, чаще возникает на фоне первичного поражения ЖКТ. Основной причиной пневматоза является избыточное образование и длительное нахождение газов в кишечнике, возникающее в результате следующих состояний:
Патогенез
Механизм образования патологических кист до конца не изучен. На сегодняшний день существует три теории формирования кишечного пневматоза: легочная, инфекционная и механическая. Согласно легочной теории, пневматоз возникает вследствие хронических заболеваний легких (бронхиальная астма, ХОБЛ). В результате постоянного кашля происходят микронадрывы альвеол, возникает пневмомедиастинум, который приводит к распространению воздуха в забрюшинное пространство. Оттуда свободный газ диффундирует в кишечную стенку и накапливается под серозной оболочкой. В соответствии с инфекционной теорией происхождения болезни, газы, которые выделяют бактерии, проникают в воспаленную стенку кишки и могут сливаться с образованием больших пузырей.
В гастроэнтерологии наибольшее признание получила механическая теория пневматоза. Согласно данной концепции, воздушные кисты кишечника возникают при первичной патологии ЖКТ (опухоль, энтероколит, стеноз) и врожденных дефектах кровеносных и лимфатических сосудов кишки. На фоне заболеваний ЖКТ происходит травматизация и истончение внутренней оболочки кишки. Газ под воздействием внутрикишечного давления проходит через микродефекты, попадает в подслизистые лимфатические сосуды и распространяется с помощью перистальтики в подслизистом слое кишечника. Кисты изнутри выстланы эпителием и могут содержать различные газы: азот, кислород, водород, аргон, двуокись углерода и др.
Симптомы пневматоза кишечника
Клиническая картина болезни зависит от степени распространения и количества газовых полостей. Пациенты предъявляют жалобы на чувство дискомфорта и тяжести в животе, нарушение отхождения газов (метеоризм). Появляются периодические схваткообразные абдоминальные боли без четкой локализации. Формирование воздушных кист приводит к замедлению перистальтики и возникновению запоров. Отсутствие стула сменяется диареей с примесью слизи. Возникает тошнота и рвота, отрыжка с неприятным запахом. Диффузное распространение пневматоза приводит к ухудшению общего состояния пациента: отмечается бледность кожных покровов, нарастает слабость, снижается АД, компенсаторно повышается ЧСС.
Осложнения
Диагностика
При ограниченном пневматозе кишечника ввиду отсутствия выраженной специфической симптоматики диагностика затруднительна. При возникновении болей, нарушении процесса пищеварения пациентам необходима консультация гастроэнтеролога. Специалист проводит комплексный осмотр, изучает анамнез заболевания и сопутствующую патологию, обращая особое внимание на болезни ЖКТ. В некоторых случаях при глубокой пальпации живота удается прощупать небольшие округлые образования, идущие вереницей вдоль кишечного тракта, напоминая гроздь винограда. Для установления диагноза проводятся следующие исследования:
Дифференциальная диагностика пневматоза проводится с неспецифическим колитом, пневмоперитонеумом, дивертикулами и дупликатурой кишечника. При полной обтурации исключают кишечную непроходимость другой этиологии.
Лечение пневматоза кишечника
Исходя из того, что патология развивается вторично, на фоне других заболеваний ЖКТ, в первую очередь необходимо устранить первопричину болезни. Тактика лечения пневматоза направлена на уменьшение вздутия живота и облегчение выхода газов естественным путем. Ввиду того, что после резекции пораженного участка кишки возникают частые рецидивы болезни, хирургическое удаление пузырей применяется крайне редко. Лечение заболевания проводится по следующим направлениям:
Дополнительным методом лечения пневматоза является гипербарическая оксигенация (ГБО). В результате активного насыщения крови кислородом происходит снижение общего давления газов венозной крови, что может способствовать рассасыванию газовых пузырей. Оперативные методы лечения применяются при развитии осложнений (кишечной непроходимости, перитоните, инвагинации кишечника и др.).
Прогноз и профилактика
При устранении первичного заболевания, проведении лечебных мероприятий и соблюдении диеты прогноз благоприятный. Образование больших или/и множественных газовых кист увеличивает риск развития осложнений (перитонит, кишечная непроходимость) и значительно ухудшает прогноз болезни. Профилактика пневматоза кишечника включает своевременную диагностику и лечение заболеваний ЖКТ, употребление в пищу свежей и качественной пищи. При наличии хронической патологи со стороны пищеварительной системы рекомендовано 1-2 раза в год проходить плановое УЗИ брюшной полости.
Другие уточненные болезни кишечника
Рубрика МКБ-10: K63.8
Содержание
Определение и общие сведения [ править ]
Малакоплакия является хроническим мультисистемным гранулематозным воспалительным заболеванием, которое характеризуется наличием одной или нескольких мягких бляшек в различных органах тела.
Распространенность неизвестна, более чем 700 случаев патологии были описаны в литературе.
Этиология и патогенез [ править ]
Клинические проявления [ править ]
Другие уточненные болезни кишечника: Диагностика [ править ]
Диагноз малакоплакии затруднен из-за отсутствия специфических клинических симптомов и каких-либо конкретных визуализационных характеристик. Диагноз основывается на эндоскопии, которая обнаруживает наличие васкуляризированных желтоватых или белых полиповидных узелков или бляшек. Диагноз подтверждается с помощью биопсии пораженной ткани. Гистологическое исследование демонстрирует наличие клеток фон Ганземана (гистиоциты с маленькими ядрами и гранулированной ацидофильной цитоплазмой) с тельцами Михаэлиса-Гутмана (включения кальция). Эти поражение является патогномоничными для малакоплакии. Тельца Михаэлиса-Гутмана, вероятно, являются частично переваренными кальцинированными бактериальными включениями.
Дифференциальный диагноз [ править ]
В зависимости локализации дифференциальный диагноз включает первичные или метастатические злокачественные опухоли, воспалительные заболевания (саркоидоз, болезнь Крона), инфекции (туберкулез, болезнь Уиппла), а также грибковые инфекции кожи.
Другие уточненные болезни кишечника: Лечение [ править ]
Лечение заключается в антибиотикотерапии (фторхинолоны, сульфаметоксазол/триметоприм). В настоящее время продолжительность терапии до сих пор не стандартизирована. В псевдоопухолевых случаях требуется хирургическое удаление повреждений.
Прогноз, как правило, хороший. Тем не менее, рецидивы и осложнения могут возникать в течение многих лет, в том числе почечная недостаточность.
Профилактика [ править ]
Прочее [ править ]
Узелковая лимфоидная гиперплазия кишечника
Определение и общие сведения
Узелковая лимфоидная гиперплазия желудочно-кишечного тракта характеризуется наличием множества мелких узелков диаметром от 2 до 10 мм, которые могут быть обнаружены в желудке, толстой кишке или прямой кишке, но чаще всего отмечаются в тонком кишечнике.
Заболеваемость неизвестна, тем не менее, узелковая лимфоидная гиперплазия считается редким заболеванием у взрослых, связано ли это с недостаточностью эндоскопических исследований или с истинной редкостью данной патологии, неясно.
Узелковая лимфоидная гиперплазия встречается во всех возрастных группах, но главным образом у детей в возрасте до 10 лет.
Узелковая лимфоидная гиперплазия разделяется на диффузную узловую лимфоидную гиперплазию и фокальные формы, поражающие главным образом терминальный отдел подвздошной кишки, прямой кишки или другие участки желудочно-кишечного тракта.
Этиология и патогенез
Патогенез в основном неизвестен, у некоторых пациентов отмечаются сопутствующие: общий вариабельный иммунодефицит, селективный дефицит IgA, инфекция Giardia, реже ВИЧ, целиакия или инфекция Helicobacter pylori.
Диагноз устанавливается эндоскопически или с помощью контрастирования с барием и подтверждается гистологически.
Лечение направлено на устранение сопутствующих заболеваний, поскольку сама патология обычно не требует вмешательства.
Узелковая лимфоидная гиперплазия является фактором риска для развития как кишечной, так и, очень редко, внекишечной лимфомы.
Пневматоз толстой кишки
Пневматоз толстой кишки является описательным признаком, который представляется рентгенографически как скопления газа в стенке толстой кишки.
Пневматоз толстой кишки чаще всего наблюдается у недоношенных детей. Симптомы относительно мягкие и повторяют симптоматику ранней стадии некротического энтероколита.
У взрослых данный признак обычно встречается случайно у бессимптомных пациентов.
Источники (ссылки) [ править ]
World J Gastrointest Endosc. 2014 Nov 16; 6(11): 534–540.
Crocetti M, Barone MA, Oski FA. Oski’s essential pediatrics. Lippincott Williams & Wilkins. (2004)
Stein E. Anorectal and colon diseases, textbook and color atlas of proctology. Springer Verlag. (2003)
Pickhardt PJ, Kim DH, Taylor AJ. Asymptomatic pneumatosis at CT colonography: a benign self-limited imaging finding distinct from perforation. AJR Am J Roentgenol. 2008;190 (2): W112-7.
Pear BL. Pneumatosis intestinalis: a review. Radiology. 1998;207 (1): 13-9.
Язвенно-некротический энтероколит
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Протокол «Язвенно-некротический энтероколит»
Код по МКБ: Р77
Уровень оказания медицинской помощи: родовспомогательные организации I-го, II-го, III-го уровней.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Стадии ЯНЭК по Беллу:
Факторы и группы риска
1. Недоношенность (>95% случаев).
2. Агрессивное энтеральное кормление (большой объем и скорость кормления) у недоношенных новорожденных.
3. Применение гиперосмолярных смесей.
4. Бактериальная колонизация (преимущественно E. coli, Klebsiella, Enterobacter, C. dificile).
6. Открытый артериальный проток (снижение сердечного выброса вследствие лево-правого шунта).
7. Индометацин (снижает перфузию в кишечнике за счет торможения цикло-оксигеназы).
8. Стероиды, когда вводят вместе с индометацином.
9. Пупочный артериальный катетер, когда кончик катетера устанавливается на уровне или выше передней артерии кишечника.
10. Пупочный венозный катетер, когда кончик катетера устанавливается в портальной вене (особенно когда проводится ОЗПК).
11. Респираторный дисстрес-синдром.
12. Применение кокаина во время беременности.
Диагностика
Диагностические критерии
Клиническая картина:
2. Напряжение передней брюшной стенки.
3. Отсутствие перистальтики.
4. Не переваренная пища, часто с желчью.
5. Наличие крови в стуле.
6. Сероватый оттенок кожи брюшной стенки.
Рентгенологические признаки:
1. Дилатация, вздутие кишечника.
2. Утончение кишечной стенки.
3. Фиксированный, вздутый кишечник (не меняется подряд на нескольких снимках).
4. Пневматоз кишечника (пузырьки газа в толще кишечной стенки, почти всегда связано со вздутыми кишечными петлями).
5. Газ в портальной вене.
6. Свободный воздух в брюшной полости.
Лабораторные признаки:
2. Метаболический ацидоз (прогностическое значение низкое).
3. Лейкоцитоз или лейкопения.
5. Нейтрофильный сдвиг влево.
Перечень основных диагностических мероприятий:
2. Биохимический анализ крови.
3. Рентгенография органов брюшной полости.
Лечение
Тактика лечения
Подозрение на ЯНЭК:
1. Отменить энтеральное кормление.
2. Начать и продолжить парентеральное кормление.
3. Проверить кал на скрытую кровь.
4. ОАК, тромбоциты и кровь на стерильность.
5. Провести декомпрессию желудка.
6. Рассмотреть вопрос о необходимости начать антибактериальную терапию.
7. При наличии признаков системного процесса провести бактериологическое исследование мочи и спинномозговой жидкости.
8. Рассмотреть вопрос о необходимости бактериологического исследования кала.
9. Рентгенологическое исследование для выявления других хирургических патологий.
10. Постоянный мониторинг за жизненно важными функциями организма.
11. Если имеет место улучшение, рассмотрите вопрос о возобновлении кормления на 3-е сутки после улучшения.
Выраженный и прогрессирующий ЯНЭК:
1. Провести консультацию детского хирурга.
2. Отменить энтеральное кормление на 7-10 дней.
3. Продолжить восполнять физиологическую потребность в жидкости в/в с учетом потери воды в «третье пространство», необходимо улучшить перфузию кишечника.
4. Необходимо следить за скоростью диуреза, так как может быть нарушение функции почек за счет гипоперфузии.
5. Декомпрессия желудка.
6. Рентгенография брюшной полости.
8. Поддержка гемодинамики: мониторинг за артериальным давлением, поддержание ОЦК, при необходимости применение дофамина (добутамин менее эффективен, и может вызвать гипотензию).
9. Бактериологическое исследование крови.
10. Начать антибактериальную терапию: ампициллин+гентамицин в течение 7-10 дней (нет необходимости в антибиотиках против анаэробов, пока новорожденному не исполнилось несколько недель жизни или при положительном результате бакпосева крови).
11. Необходимо проводить исследование крови, тромбоцитов, протромбиновое время, частичное тромбиновое время, уровень фибриногена.
12. Необходимо часто измерять артериальный рН и газовое напряжение крови.
13. Проводить коррекцию метаболического ацидоза.
14. Часто измерять уровень электролитов, особенно уровень К.
Рассмотрение необходимости хирургической помощи:
2. Перитонеальный дренаж может быть выполнен у тяжелых новорожденных, чтобы отсрочить или избежать лапаротомию.
Перечень основных медикаментов:
1. Антибактериальные препараты.
2. При необходимости препараты для гемотрансфузии.
3. Препараты необходимые для парентерального питания, инфузионной терапии.
4. Препараты активные по отношению к сосудам.
Критерии эффективности лечения: усвоение энтерального кормления.
Профилактика
Первичная профилактика:
1. Кормление материнским грудным молоком.
2. Постепенное, медленное повышение объема кормления.
3. Прекращение кормления при наличии остатка молока, особенно окрашенного желчью.
4. Не кормить новорожденного при обнаружении ОАП, при наличии артериального или пупочного венозного катетера.
5. Не кормить новорожденного во время и в течение 48-72 часов после применения индометацина.
6. Минимизировать использование антибиотиков, так как они меняют кишечную флору и повышают резистентность к антибиотикам.
7. Антенатальная профилактика СДР, также предупреждает развитие ЯНЭК.
Информация
Источники и литература
Информация
Разработчики:
1. Карин Б.Т. Руководитель отдела реанимации новорожденных Научного центра акушерства, гинекологии и перинаталогии, г. Алматы
2. Нурмагамбетова Б.К. Врач-педиатр Научного центра педиатрии и детской хирургии, г. Алматы, к.м.н.