пневмокониоз код по мкб 10 у взрослых
Пневмокониоз
Пневмокониозы – ряд хронических заболеваний легких, возникающих вследствие длительного вдыхания производственной пыли и характеризующихся развитием диффузного фиброза легочной ткани. Течение пневмокониоза сопровождается сухим кашлем, прогрессирующей одышкой, болями в груди, развитием деформирующего бронхита, нарастанием дыхательной недостаточности. При диагностике пневмокониоза учитывается наличие и вид профессиональных вредностей, физикальные данные, результаты спирометрии, рентгенологического обследования, КОС и газового состава крови. Лечение пневмокониоза включает исключение контакта с вредными соединениями, применение бронхолитических и отхаркивающих средств, кортикостероидов, проведение физиопроцедур, кислородных ингаляций, гипербарической оксигенации.
МКБ-10
Общие сведения
К пневмокониозам в пульмонологии относят различные хронические профессиональные болезни легких, возникающие вследствие вдыхания вредной производственной пыли и приводящие к выраженному развитию соединительной ткани – диффузному первичному фиброзу. В структуре профессиональных заболеваний пневмокониозы занимают одно из ведущих мест. Пневмокониозы чаще всего обнаруживаются у рабочих угольной, асбестовой, машиностроительной, стекольной и других видов промышленности, подвергающихся воздействию вредной производственной пыли в течение 5-15 и более лет.
Причины и классификация пневмокониозов
Факторами, определяющими развитие пневмокониоза, являются состав, длительная экспозиция и высокие концентрации вдыхаемой пыли неорганического (минерального) или органического происхождения.
В зависимости от химического состава пыли различают следующие группы профессиональных заболеваний легких:
Глубина проникновения пыли в воздухоносные пути и интенсивность ее элиминации зависят от величины (дисперсности) аэрозольных частиц. Наиболее активной фракцией являются высокодисперсные частицы с размером 1-2 мкм. Они проникают глубоко и преимущественно оседают на стенках терминальных бронхиол, респираторных ходов и альвеол. Частицы более крупного размера задерживаются и удаляются мукоцилиарным аппаратом бронхов; более мелкие фракции элиминируются с выдыхаемым воздухом или по лимфатическим путям.
Патогенез пневмокониозов
Высокая загрязненность вдыхаемого воздуха в совокупности с недостаточной эффективностью мукоцилиарного клиренса обуславливает проникновение и оседание аэрозольных частиц в альвеолах. Оттуда они могут самостоятельно проникать в интерстициальную ткань легких либо поглощаться альвеолярными макрофагами. Поглощенные частицы зачастую обладают цитотоксическим действием на макрофаги, вызывая процесс перекисного окисления липидов. Высвобождающиеся при этом лизохондриальные и лизосомальные ферменты стимулируют пролиферацию фибробластов и формирование в легочной ткани коллагена. В патогенезе пневмокониозов доказано участие иммунопатологических механизмов.
Фиброзные изменения в легочной ткани при пневмокониозах могут носить узелковый, интерстициальный и узловой характер. Узелковый фиброз характеризуется появлением мелких склеротических узелков, состоящих из нагруженных пылью макрофагов и пучков соединительной ткани. При отсутствии фиброзных узелков или их небольшом количестве диагностируется интерстициальная форма пневмокониоза, которая сопровождается утолщением альвеолярных перегородок, периваскулярным и перибронхиальным фиброзом. Слияние отдельных узелков может давать начало крупным узлам, занимающим значительную часть ткани легкого, вплоть до целой доли.
Фиброзному процессу в легких сопутствует мелкоочаговая или распространенная эмфизема, подчас приобретающая буллезный характер. Параллельно с изменениями в легочной ткани при пневмокониозах развиваются патологические процессы в слизистой оболочке бронхов по типу эндобронхита и бронхиолита.
В своем развитии пневмокониозы проходят период воспалительно-дистрофических и продуктивно-склеротических изменений. Большинство пневмокониозов, как правило, рентгенологически выявляются только во втором периоде.
Симптомы пневмокониозов
Течение пневмокониоза может быть медленно прогрессирующим, быстро прогрессирующим, поздним, регрессирующим. Медленно прогрессирующая форма пневмокониоза развивается спустя 10-15 лет от начала контакта с производственной пылью. Проявления быстро прогрессирующей формы манифестируют через 3-5 лет после начала контакта с пылью и нарастают в течение 2-3 ближайших лет. При позднем пневмокониозе симптомы обычно появляются лишь через несколько лет после прекращения контакта с пылевым агентом. О регрессирующей форме пневмокониоза говорят в том случае, если частицы пыли частично выводятся из дыхательных путей после прекращения воздействия вредного фактора, что сопровождается регрессом рентгенологических изменений в легких.
Различные виды пневмокониозов имеют сходную клиническую симптоматику. В начальных стадиях предъявляются жалобы на одышку, кашель со скудным количеством мокроты, колющие боли в грудной клетке, подлопаточной и межлопаточной области. Первоначально боли носят нерегулярный характер, усиливаясь при кашле и глубоком вдохе; позднее боли становятся постоянными, давящими.
Прогрессирование пневмокониоза сопровождается нарастанием слабости, субфебрилитета, потливости; снижением массы тела, появлением одышки в покое, цианозом губ, деформацией концевых фаланг пальцев рук и ногтей («барабанные палочки» и «часовые стекла»). При осложнениях или далеко зашедшем процессе появляются признаки дыхательной недостаточности, развивается легочная гипертензия и легочное сердце.
Значительная часть пневмокониозов (антракоз, асбестоз и др.) осложняется хроническим бронхитом (необструктивным, обструктивным, астматическим). К течению силикоза нередко присоединяется туберкулез; возможно развитие силикотуберкулеза, который отягощается эрозией легочных сосудов, легочным кровотечением и формированием бронхиальных свищей.
Частыми осложнениями пневмокониозов являются бронхоэктазы, бронхиальная астма, эмфизема легких, спонтанный пневмоторакс, ревматоидный артрит, склеродермия и другие коллагенозы. При силикозе и асбестозе возможно развитие альвеолярного или бронхогенного рака легких, мезотелиомы плевры.
Диагностика пневмокониозов
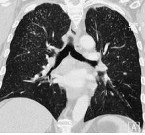
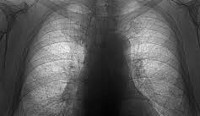
При распознавании пневмокониозов крайне важен учет профессионального маршрута пациента и наличие контактов с производственной пылью. При массовых обследованиях групп профессионального риска роль первичной диагностики пневмокониозов выполняет крупнокадровая флюорография. При этом выявляется характерное усиление и деформация легочного рисунка, наличие мелкоочаговых теней.
Углубленное обследование (рентгенография легких, компьютерная томография, МРТ легких) позволяет уточнить характер пневмокониоза (интерстициальный, узелковый и узловой) и стадию изменений. При прогрессировании пневмокониоза увеличивается площадь поражения, размеры и количество теней, выявляются участки массивного фиброза, компенсаторная эмфизема, утолщение и деформация плевры и т. д. Оценка кровотока и вентиляции в различных участках легочной ткани проводится с помощью зональной реопульмонографии и сцинтиграфии легких.
Комплекс исследований функции внешнего дыхания (спирометрия, пикфлоуметрия, плетизмография, пневмотахография, газоаналитическое исследование) позволяет разграничить рестриктивные и обструктивные нарушения. Микроскопическое исследование мокроты при пневмокониозе обнаруживает ее слизистый или слизисто-гнойный характер, примеси пыли и макрофагов, нагруженных частичками пыли. В трудных для диагностики случаях прибегают к проведению бронхоскопии с трансбронхиальной биопсией легочной ткани, пункции лимфоузлов корня легкого.
Лечение пневмокониозов
При выявлении любой формы пневмокониоза требуется прекращение контакта с вредным этиологическим фактором. Целью лечения пневмокониоза является замедление или предотвращение прогрессирования заболевания, коррекция симптомов и сопутствующей патологии, предупреждение осложнений.
Важное значение при пневмокониозе придается питанию, которое должно быть богатым витаминами и белками. Для повышения неспецифической реактивности организма целесообразен прием различных адаптогенов (настойки элеутерококка, китайского лимонника). Широко используются оздоровительные и закаливающие процедуры: ЛФК, массаж, лечебные души (душ Шарко, циркулярный душ). При неосложненных формах пневмокониоза назначается ультразвук или электрофорез с кальцием и новокаином на область грудной клетки, ингаляции протеолитических ферментов и бронхолитиков, оксигенотерапия (ингаляции кислорода, гипербарическая оксигенация). Горнорабочим показано проведение общего ультрафиолетового облучения, повышающего и устойчивость организма к бронхолегочным заболеваниям. Лечебно-профилактические курсы при пневмокониозе рекомендуется проводить два раза в год в условиях стационара или санатория-профилактория.
Пациентам с осложненным течением пневмокониоза с противовоспалительной и антипролиферативной целью требуется назначение глюкокортикоидов в течение 1-2 месяцев под туберкулостатической защитой. При развитии сердечно-легочной недостаточности показано применение бронхолитиков, сердечных гликозидов, диуретиков, антикоагулянтов.
Прогноз и профилактика пневмокониозов
Прогноз пневмокониоза определяется его формой, стадией и осложнениями. Наиболее неблагоприятно течение силикоза, бериллиоза, асбестоза, поскольку они могут прогрессировать даже после прекращения контакта с вредной пылью.
В основе профилактики пневмокониозов лежит комплекс мер по улучшению условий труда, соблюдению требований безопасности производства, совершенствованию технологических процессов. Для предупреждения пневмокониозов необходимо использование индивидуальных (противопылевых респираторов, защитных очков, противопылевой одежды) и коллективных средств защиты (местной приточно-вытяжной вентиляции, проветривания и увлажнения производственных помещений).
Лица, контактирующие с вредными производственными факторами, подлежат предварительным и периодическим медицинским осмотрам в установленном порядке. Устройство на работу, связанную с контактом с производственной пылью, противопоказано лицам с аллергическими заболеваниями, хроническими заболеваниями бронхолегочной системы, искривлением носовой перегородки, хроническими дерматозами, врожденными аномалиями сердца и органов дыхания.
Публикации в СМИ
Пневмокониозы
Пневмокониозы — общее название профессиональных заболеваний лёгких, развивающихся от воздействия промышленной пыли, проявляющееся хроническим диффузным пневмонитом с развитием лёгочного фиброза.
Классификация • Пневмокониозы, развивающиеся от воздействия высоко- и умереннофиброгенной пыли (с содержанием свободного диоксида кремния более 10%) — силикоз (антракосиликоз, силикосидероз, силикосиликатоз). Эти пневмокониозы часто имеют склонность к прогрессированию фиброзного процесса и осложнению туберкулёзной инфекцией • Пневмокониозы, развивающиеся от воздействия слабофиброгенной пыли (с содержанием диоксида кремния менее 10% или не содержащей его). К ним относятся силикатозы (асбестоз, талькоз, каолиноз, ливиноз, нефелиноз, цементоз, слюдяной пневмокониоз), карбокониозы (антракоз, графитоз, сажевый пневмокониоз и др.), пневмокониоз шлифовщиков или наждачников, пневмокониоз от рентгеноконтрастных пылей (сидероз, в т.ч. при сварке железных изделий, баритоз, станиоз, манганокониоз и др.). Этим формам пневмокониоза наиболее свойственны умеренно выраженный фиброз, более доброкачественное и мало прогрессирующее течение; нередко возникают осложнения неспецифической инфекцией, хроническим бронхитом, что и определяет тяжесть состояния больных • Пневмокониозы от аэрозолей токсико-аллергенного действия (пыль, содержащая металлы-аллергены, аэрозоли пластмасс и других полимерных материалов, органические пыли и др.) — бериллиоз, алюминоз, лёгкое фермера и другие хронические гиперчувствительные пневмониты. При этих пневмокониозах распространённый интерстициальный и/или гранулематозный процесс в лёгких отличается своеобразными клиническими проявлениями в виде хронического бронхо-бронхиолита, альвеолита прогрессирующего течения с исходом в диффузный пневмофиброз.
Патогенез • Частицы пыли размером менее 10 мкм оседают в терминальных бронхиолах и альвеолах • Фиброз лёгких — конечная стадия патогенетической цепи, инициированной фагоцитозом макрофагами пылевых частиц. Клинические проявления зависят от реактогенности ингалируемых частиц • Канцерогенность (асбест) • Аллергенные свойства (органическая пыль).
Патоморфология • Две морфологические формы: интерстициальная и интерстициально-гранулематозная. В своём развитии обе формы проходят через два периода: •• воспалительно-дистрофических нарушений •• продуктивно-склеротических изменений • Тканевые изменения проходят четыре стадии морфогенеза: •• первая стадия — альвеолярный липопротеиноз •• вторая — серозно-десквамативный альвеолит с катаральным эндобронхитом, третья — кониотический лимфангиит с формированием воспалительной реакции гранулематозного характера, четвёртая — кониотический пневмосклероз.
Клиническая картина • Клинико-функциональная характеристика пневмокониозов включает бронхит, бронхиолит, эмфизему лёгких, дыхательную недостаточность, лёгочное сердце, а также течение и осложнения • Большинство пневмокониозов имеет скудную клиническую симптоматику; постепенно развивающийся фиброзный процесс в лёгких может долгое время не сопровождаться ни субъективными, ни объективными симптомами • По течению различают: •• быстро прогрессирующие пневмокониозы (нарастание фиброзного процесса в лёгких происходит в течение 5–6 лет) •• медленно прогрессирующие пневмокониозы •• пневмокониозы с признаками рентгенологической регрессии • Возможно позднее развитие пневмокониозов (спустя много лет после прекращения работы в контакте с пылью).
Рентгенологическое исследование — основной метод диагностики пневмокониозов • Проводят прежде всего обзорную рентгенографию органов грудной клетки, а также рентгенографию в боковых проекциях для уточнения локализации патологического процесса соответственно полям и сегментам. Первично увеличенные рентгенограммы позволяют выявить детали лёгочного рисунка или элемент, имеющие величину менее 1 мм • Рентгенологически пневмокониозы характеризуются диффузным фиброзом лёгочной ткани, фиброзными изменениями плевры и корней лёгких •• Степень выраженности кониотического фиброза оценивают характером затемнений — формой и размером, профузией (плотностью насыщения на 1 см2), распространённостью их по зонам правого и левого лёгкого •• Различают малые и большие затемнения. Выделяют две формы малых затемнений: округлые (узелковоподобные) и линейные неправильной формы (интерстициальные). Большие затемнения или узловые образования формируются при слиянии малых округлых затемнений на месте ателектазов, пневмонических фокусов, при осложнении процесса туберкулёзом. Большие затемнения могут быть одно- или двусторонними. Узловые образования чаще формируются при узелковых формах пневмокониозов.
Другие исследования • Исследование ФВД • Бронхоскопия для исключения онкологической патологии • Открытая биопсия лёгких при сомнениях в диагнозе после проведения других методов обследования.
Дифференциальная диагностика • Саркоидоз • Лимфогранулематоз • Туберкулёз • Рак лёгких и бронхов • Грибковые пневмонии • Альвеолярный протеиноз.
Лечение • Прекращение контакта с пылью • Симптоматическая терапия • Бронхолитические средства • Отхаркивающие средства.
Осложнения • Прогрессирующий массивный фиброз • Вторичные инфекции дыхательных путей • Пневмоторакс • Эмфизема • Вторичная лёгочная гипертензия • Туберкулёз лёгких, особенно при силикозе • Грибковая лёгочная инфекция.
Профилактика • Внедрение экологически безопасных технологий, очистные конструкции на производстве • Персональные защитные приспособления на рабочих местах.
МКБ-10 • J60 Пневмокониоз угольщика • J61 Пневмокониоз, вызванный асбестом и другими минеральными веществами • J62 Пневмокониоз, вызванный пылью, содержащей кремний • J64 Пневмокониоз неуточнённый • J65 Пневмокониоз, связанный с туберкулезом • J66 Болезнь дыхательных путей, вызванная специфической органической пылью
Код вставки на сайт
Пневмокониозы
Пневмокониозы — общее название профессиональных заболеваний лёгких, развивающихся от воздействия промышленной пыли, проявляющееся хроническим диффузным пневмонитом с развитием лёгочного фиброза.
Классификация • Пневмокониозы, развивающиеся от воздействия высоко- и умереннофиброгенной пыли (с содержанием свободного диоксида кремния более 10%) — силикоз (антракосиликоз, силикосидероз, силикосиликатоз). Эти пневмокониозы часто имеют склонность к прогрессированию фиброзного процесса и осложнению туберкулёзной инфекцией • Пневмокониозы, развивающиеся от воздействия слабофиброгенной пыли (с содержанием диоксида кремния менее 10% или не содержащей его). К ним относятся силикатозы (асбестоз, талькоз, каолиноз, ливиноз, нефелиноз, цементоз, слюдяной пневмокониоз), карбокониозы (антракоз, графитоз, сажевый пневмокониоз и др.), пневмокониоз шлифовщиков или наждачников, пневмокониоз от рентгеноконтрастных пылей (сидероз, в т.ч. при сварке железных изделий, баритоз, станиоз, манганокониоз и др.). Этим формам пневмокониоза наиболее свойственны умеренно выраженный фиброз, более доброкачественное и мало прогрессирующее течение; нередко возникают осложнения неспецифической инфекцией, хроническим бронхитом, что и определяет тяжесть состояния больных • Пневмокониозы от аэрозолей токсико-аллергенного действия (пыль, содержащая металлы-аллергены, аэрозоли пластмасс и других полимерных материалов, органические пыли и др.) — бериллиоз, алюминоз, лёгкое фермера и другие хронические гиперчувствительные пневмониты. При этих пневмокониозах распространённый интерстициальный и/или гранулематозный процесс в лёгких отличается своеобразными клиническими проявлениями в виде хронического бронхо-бронхиолита, альвеолита прогрессирующего течения с исходом в диффузный пневмофиброз.
Патогенез • Частицы пыли размером менее 10 мкм оседают в терминальных бронхиолах и альвеолах • Фиброз лёгких — конечная стадия патогенетической цепи, инициированной фагоцитозом макрофагами пылевых частиц. Клинические проявления зависят от реактогенности ингалируемых частиц • Канцерогенность (асбест) • Аллергенные свойства (органическая пыль).
Патоморфология • Две морфологические формы: интерстициальная и интерстициально-гранулематозная. В своём развитии обе формы проходят через два периода: •• воспалительно-дистрофических нарушений •• продуктивно-склеротических изменений • Тканевые изменения проходят четыре стадии морфогенеза: •• первая стадия — альвеолярный липопротеиноз •• вторая — серозно-десквамативный альвеолит с катаральным эндобронхитом, третья — кониотический лимфангиит с формированием воспалительной реакции гранулематозного характера, четвёртая — кониотический пневмосклероз.
Клиническая картина • Клинико-функциональная характеристика пневмокониозов включает бронхит, бронхиолит, эмфизему лёгких, дыхательную недостаточность, лёгочное сердце, а также течение и осложнения • Большинство пневмокониозов имеет скудную клиническую симптоматику; постепенно развивающийся фиброзный процесс в лёгких может долгое время не сопровождаться ни субъективными, ни объективными симптомами • По течению различают: •• быстро прогрессирующие пневмокониозы (нарастание фиброзного процесса в лёгких происходит в течение 5–6 лет) •• медленно прогрессирующие пневмокониозы •• пневмокониозы с признаками рентгенологической регрессии • Возможно позднее развитие пневмокониозов (спустя много лет после прекращения работы в контакте с пылью).
Рентгенологическое исследование — основной метод диагностики пневмокониозов • Проводят прежде всего обзорную рентгенографию органов грудной клетки, а также рентгенографию в боковых проекциях для уточнения локализации патологического процесса соответственно полям и сегментам. Первично увеличенные рентгенограммы позволяют выявить детали лёгочного рисунка или элемент, имеющие величину менее 1 мм • Рентгенологически пневмокониозы характеризуются диффузным фиброзом лёгочной ткани, фиброзными изменениями плевры и корней лёгких •• Степень выраженности кониотического фиброза оценивают характером затемнений — формой и размером, профузией (плотностью насыщения на 1 см2), распространённостью их по зонам правого и левого лёгкого •• Различают малые и большие затемнения. Выделяют две формы малых затемнений: округлые (узелковоподобные) и линейные неправильной формы (интерстициальные). Большие затемнения или узловые образования формируются при слиянии малых округлых затемнений на месте ателектазов, пневмонических фокусов, при осложнении процесса туберкулёзом. Большие затемнения могут быть одно- или двусторонними. Узловые образования чаще формируются при узелковых формах пневмокониозов.
Другие исследования • Исследование ФВД • Бронхоскопия для исключения онкологической патологии • Открытая биопсия лёгких при сомнениях в диагнозе после проведения других методов обследования.
Дифференциальная диагностика • Саркоидоз • Лимфогранулематоз • Туберкулёз • Рак лёгких и бронхов • Грибковые пневмонии • Альвеолярный протеиноз.
Лечение • Прекращение контакта с пылью • Симптоматическая терапия • Бронхолитические средства • Отхаркивающие средства.
Осложнения • Прогрессирующий массивный фиброз • Вторичные инфекции дыхательных путей • Пневмоторакс • Эмфизема • Вторичная лёгочная гипертензия • Туберкулёз лёгких, особенно при силикозе • Грибковая лёгочная инфекция.
Профилактика • Внедрение экологически безопасных технологий, очистные конструкции на производстве • Персональные защитные приспособления на рабочих местах.
МКБ-10 • J60 Пневмокониоз угольщика • J61 Пневмокониоз, вызванный асбестом и другими минеральными веществами • J62 Пневмокониоз, вызванный пылью, содержащей кремний • J64 Пневмокониоз неуточнённый • J65 Пневмокониоз, связанный с туберкулезом • J66 Болезнь дыхательных путей, вызванная специфической органической пылью
Пневмокониоз
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Пневмокониоз это хроническое профессиональное заболевание легких, вызываемое длительным вдыханием производственной пыли и характеризующееся развитием диффузного интерстициального фиброза на фоне асептического воспаления.
Примечание*: Наиболее высокие уровни профессионального риска формирования пневмокониоза наблюдаются у работников предприятий горнодобывающей, горноперерабатывающей промышленности, металлургических производств, при производстве огнеупорных изделий, керамики, абразивной обработке изделий, резке цемента в строительстве.
Соотношение кодов МКБ-10 и МКБ-9
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| J60 | Пневмокониоз угольщика | – | – |
| J61 | Пневмокониоз, вызванный асбестом и другими минеральными веществами | – | – |
| J62 | Пневмокониоз, вызванный пылью, содержащей кремний | – | – |
| J62.0 | Пневмокониоз, вызванный тальковой пылью | – | – |
| J62.8 | Пневмокониоз, вызванный другой пылью, содержащей кремний | – | – |
| J63 | Пневмокониоз, вызванный другой неорганической пылью | – | – |
| J63.0 | Алюминоз (легкого) | – | – |
| J63.4 | Сидероз | – | – |
| J63.5 | Станноз | – | – |
| J63.8 | Пневмокониоз, вызванный другой уточненной неорганической пылью | – | – |
| J64 | Пневмокониоз неуточненный | – | – |
| J65 | Пневмокониоз, связанный с туберкулезом | – | – |
| J66.0 | Пневмокониозы, развивающиеся вследствие вдыхания органической пыли (амилоз, биссиноз, табакоз) | – | – |
Примечание*: В настоящих клинических рекомендациях не рассматриваются вопросы диагностики и лечения бериллиоза (J63.2) – в связи с полученными в течение последних 10 лет исчерпывающими доказательствами, свидетельствующими о том, что данное заболевание представляет собой не пневмокониоз, а острый или хронический гранулематоз, обусловленный гиперчувствительностью к соединениям бериллия (УД А).
Дата разработки/пересмотра протокола: 2016 год.
Пользователи протокола: ВОП, терапевты, пульмонологи, профпатологи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Физикальное обследование:
В начальных стадиях заболевания изменений может не быть. При развитии эмфиземы легких перкуторный звук имеет коробочный оттенок, нижние границы легких опущены, подвижность нижнего легочного края уменьшена, при аускультации легких может отмечаться удлинение выдоха и жесткий характер везикулярного дыхания или ослабление, при развитии хронического бронхита сухие свистящие хрипы во время обычного дыхания или форсированном выдохе. Тоны сердца нормальной звучности, приглушены, возможно тахикардия, акцент II тона над легочной артерии.
Образование фиброзных полей проявляется изменением стетоакустической симптоматики: участки коробочного перкуторного звука чередуются с участками его укорочения, над массивными очагами фиброза дыхание приобретает бронхиальный оттенок, жесткое дыхание соседствует с ослабленным («мозаичность» физикальной картины).
У части больных можно констатировать деформацию концевых фаланг пальцев рук и закругленность ногтей подобно «барабанным палочкам» и «часовым стеклам».
Инструментальные исследования:
· рентгенологическое исследование органов грудной клетки – выявление интерстициальные, узелковые, или узловые формы пневмокониотического процесса;
· спирография – умеренные или выраженные вентиляционные нарушения по смешанному типу (ЖЕЛ, ОФВ1, индекс Тиффно), умеренное или значительное нарушение бронхиальной проходимости, умеренное или выраженное нарушение равномерности вентиляции легких, среднее и парциальное время транзита умеренно или значительно выражено, проба с бронхолитическими препаратами отрицательная или выявляется умеренно выраженный бронхоспазм;
· электрокардиография – возможно гипертрофия правого желудочка, правого предсердия, неполная блокада правой ножки пучка Гиса, синусовая тахикардия;
· доплер-эхокардиография – гипертрофия и/или дилатация правого желудочка, повышение среднего давления в легочной артерии при допплерэхокардиографическом исследовании;
· КТ легких высокого разрешения – для выявления ранних признаков интерстициальных или узелковых изменений в легочной ткани, неклассическая рентгеновская картина пневмокониозов, наличие дополнительных патологических изменений, видоизменяющих картину пневмокониоза (кисты, буллы, врожденные пороки), появление солидных образований на фоне кониотческого фиброза подозрение на присоединение туберкулезного процесса, дифференциальная диагностика с другими, сходными по клинико-лабораторным данным заболеваниями легких, оценка степени увеличения внутригрудных лимфатических узлов, диагностика патологических изменений плевры.
Диагностический алгоритм для первичных пациентов (на уровне ПМСП):
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностический алгоритм для первичных больных:

Перечень основных диагностических мероприятий:
· общий анализ мокроты;
· общий анализ крови (6 параметров);
· определение С-реактивного белка;
· сиаловая проба;
· ЭКГ;
· УЗИ сердца и сосудов (доплер-эхокардиография);
· рентгенография обзорная органов;
· исследование функции внешнего дыхания;
· коагулограмма 1 (протромбиновое время, фибриноген, тромбиновое время, АЧТВ).
Перечень дополнительных диагностических мероприятий:
· газовый состав крови;
· определение билирубина;
· определение АЛТ;
· определение АСТ;
· тимоловая проба;
· определение общего белка;
· определение белковых фракций;
· анализ чувствительности микробов к антибиотикам;
· определение бета-липопротеидов;
· определение триглицеридов;
· определение холестерина;
· определение креатинина;
· бодиплетизмография;
· КТ высокого разрешения органов грудной клетки.
Дифференциальный диагноз
| Пневмокониоз | Саркоидоз | Диссеминированные формы рака | Диссеминированный туберкулез легких | |
| Патоморфологический субстрат | отложение пыли и развитие фиброза | системное заболевание неясной этиологии с развитием эпителиально клеточных гранулем в ретикулоэпителиальной ткани различных органов | отсев первичной злокачественной опухоли | воспалительная реакция на инфекцию. |
| Клиника: |
Биохимические и иммунологические исследования:
• туберкулин
• овые пробы отрицатель
• ные;
• наличие внелегочных форм туберкулеза не характерно;
• мокрота скудная, атипичные клетки отсутствуют;
• снижение иммуноглобулинов G.
• снижение туберкулиновой чувствительности;
• регрессия патологических изменений в легких;
• повышение иммуноглобулинов А, снижающихся при гормональной терапии повышение фибриногена, гистамина и гепарина.
• быстрое нарастание дыхательной недостаточности;
• быстрое похудание и нарастание интоксикации;
• мокрота обильная, пенистая
• обнаруживаются атипичные клетки;
• повышение фибриногена, гаптоглобина, сиаловой кислоты, появление антител к ДНК, повышение гиалуронидазы и фибринолитической активности
• характерно (в период вспышек наблюдаются: лейкоцитоз, ускорение СОЭ, выделение микробактерий туберкулеза);
• туберкулиновые пробы положительные;
• характерно наличие внелегочных форм туберкулеза.
• узелки носят
мономорфный характер;
• кальцинаты в лимфоузлах имеют вид «яичной скорлупы».
• более выражено
• расширение корней легких;
• цирротические изменения неравномерного характера и не гамогенной структуры.
• очаговопо
• добные полиморфные тени, форма округлая или неправильная, контуры нечеткие;
• быстрое прогрессирова
• ние R-логических изменений.
• венное поражение верхних отделов легких с выраженной плевральной реакцией;
• узелки носят
• полиморфный характер;
• кальцинаты в лимфоузлах имеют вид «тутовой ягоды».
характерно
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Азитромицин (Azithromycin) |
| Амлодипин (Amlodipine) |
| Амоксициллин (Amoxicillin) |
| Ацетилцистеин (Acetylcysteine) |
| Беклометазон (Beclomethasone) |
| Бромгексин (Bromhexine) |
| Будесонид (Budesonide) |
| Верапамил (Verapamil) |
| Изосорбид мононитрат (Isosorbide mononitrate) |
| Изосорбида динитрат (Isosorbide dinitrate) |
| Индакатерол (Indakaterol) |
| Ипратропия бромид (Ipratropium bromide) |
| Клавулановая кислота (Clavulanic acid) |
| Лизиноприл (Lisinopril) |
| Преднизолон (Prednisolone) |
| Салметерол (Salmeterol) |
| Спиронолактон (Spironolactone) |
| Теофиллин (Theophylline) |
| Тиотропия бромид (Tiotropium bromide) |
| Фенотерол (Fenoterol) |
| Флутиказон (Fluticasone) |
| Фозиноприл (Fosinopril) |
| Фуросемид (Furosemide) |
| Цефтриаксон (Ceftriaxone) |
| Эналаприл (Enalapril) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения:
В настоящее время не существует лекарств и методов лечения, обеспечивающих излечение пневмофиброза.
Регулярное, индивидуально подобранное лечение, должно быть направлено на патогенетические механизмы и отдельные клинические симптомы ПК, а также предупреждение осложнений (С) [1,6].
Для усиления эффекта фармакотерапии рекомендуется применение немедикаментозных методов лечения, улучшение функциональных возможностей бронхолегочной системы.
Перечень основных лекарственных средств:
· ацетилцистеин;
· бромгексин;
Перечень дополнительных лекарственных средств:
· ипратропия бромид;
· теофиллин;
· салметерол;
· ипратропия бромид+Фенотерол;
· тиотропия бромид
Таблица сравнения препаратов:
Основные лекарственные средства
| №п /п | название МНН | доза | Количество (амп, фл и т.д.) | способ введения | Продолжитель ность лечения | примечание | УД |
| Муколитические средства | |||||||
| 1. | ацетилцистеин или | 200 мг, пак, таб. | 30 | внутрь по 1пак. или 1*3раза в день | 10дн | для разжижения и улучшения отхождения мокроты | В [8] |
| 2. | бромгексин или | 8 мг, таб. | 30 | внутрь по 1х3р | 10 дней | (С) [24] | |
| Бронходилататоры | |||||||
| 1. | ипратропия бромид или | 40 мкг, ингалятор | 1фл | ингаляция по 2х4 раза | 1мес. | для расширения бронхов, улучшения отхождения мокроты | (С) [24] |
| 2. | ипратропия бромид и фенотерола гидробромид или | ингалятор | 1фл | ингаляция по 2х3 раза | 1мес. | (С) [24] | |
| 3. | тиотропия бромид или | 18 мкг, ингалятор | 1фл | ингаляция по 1х1раза | 1мес. | (В) [24] | |
| 4. | теофилин или | 200 мг, 350 мг, в капсулах | 20 | внутрь по 1х2 раза | 10 дней | (С) [24] | |
| 5. | сальметерол | 50 мкг, ингалятор | 1фл | ингаляция по 1х2 раза | 1 мес. | (С) [24] | |
Алгоритм действий при неотложных ситуациях: нет
Другие виды лечения: нет.
Мониторинг состояния пациента: наблюдение по месту жительства.
Улучшение качества жизни:
· нормализация клинико-лабораторных и функциональных показателей (уменьшение кашля, уменьшение одышки, уменьшение мокроты, улучшение показателей функции внешнего дыхания).
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия: сбор жалоб и анамнеза.
Медикаментозное лечение: симптоматическое.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения:
Патогенетическое лечение пневмокониоза направлено на:
· подавление оксидативного стресса, обусловливающего прогрессирование фиброзирующего процесса;
· уменьшение симптомов (одышка, кашель) и повышение толерантности к физической нагрузке;
· улучшение общего самочувствия;
Медикаментозное лечение
Перечень основных лекарственных средств:
· ацетилцистеин;
· бромгексин;
Перечень дополнительных лекарственных средств:
· ипратропия бромид;
· теофиллин;
· индакатерол;
· ипратропия бромид+енотерол;
· тиотропия бромид;
· амоксициллин+клавулановая кислота;
· азитромицин (срок истек, после регистрации);
· цефтриаксон;
· флютикозона пропионат+сальметерол
· бекламетазон;
· будесонид +формотерол;
· преднизолон;
· верапамил;
· амлодипин;
· изосорбита динитрат;
· изосорбита мононитрат;
· спиронолактон;
· фуросемид;
· эналаприл;
· фозиноприл;
· лизиноприл.
| №п /п | название МНН | доза | Количество (амп, фл. и т.д.) | способ введения | Продолжитель ность лечения | примечание | УД | |
| Муколитические средства | ||||||||
| 1. | ацетилцистеин или | 200 мг, пак, таб. | 30 | внутрь по 1пак. или 1х3раза в день | 10 дней | для разжижения и улучшения отхождения мокроты | (С) [24] | |
| 2. | бромгексин или | 8 мг, таб. | 30 | внутрь по 1х3 раза | 10 дней | (С) [24] | ||
| Бронходилататоры | ||||||||
| 1. | ипратропия бромид или | 40 мкг, ингал. | 1 фл. | ингаляия по 2х4 раза | 10 дней | для расширения бронхов, улучшения отхождения мокроты | (С) [24] | |
| 2. | ипратропия бромид и фенотерола гидробромид или | ингалятор | 1 фл. | ингаляция по 2х3 раза | (С) [24] | |||
| 3. | тиотропия бромид или | 18 мкг, ингал | 10 капс. | ингаляц по 1х1раза | (В) [24] | |||
| 4. | теофилин (теотард) или | 200 мг, 350мг, | 20 капс. | внутрь по 1х2 раза | (С) [24] | |||
| 5. | индакатерол | 150 мкг | 10 капс. | ингал по 1ингх2р | ||||
| Антибиотики по показаниям | ||||||||
| 6. | азитромицин* или | 500 мг | 3 таб. | внутрь по 1х1раз | 3дня | При обострении заболевания с учетом чувствительности микрофлоры | (С) [24] | |
| 7. | амоксициллин+ клавулановая кислота или | 625 мг | 21 таб. | внутрь по 1х3раза | 7 дней | (С) [24] | ||
| 8. | цефтриаксон | 1 млн. | 10 амп. | 1 млн.х2раза, в/м | 5 дней | (С) [24] | ||
| Глюкокортикостероиды | ||||||||
| 9 | бекламетазон или | 1 доза- 250 мкг | 1фл. | ингаляция 2х2 раза в день | 10 дней | при осложнении ХОБЛ или бронхиальной астмой | (С) [24] | |
| 10 | флютиказон+ серетид или | 1 доза-250/25 | 1фл. | ингаляция 2х2 раза в день | 10 дней | (В) [24] | ||
| 11 | будесонид+формотерол или/и | 1 доза-160/4,5 мкг | 1фл. | ингаляция 2х2 раза в день | 10 дней | (С) [24] | ||
| 12 | преднизолон | таблетки 5мг, ампулы 30 мг | доза подбирается индивидуально, в зависимости от стадии заболевания и степени обострения | 10 дней | (С) [24] | |||
| Антагонисты кальция | ||||||||
| 13 | верапамил или | 80 мг | 30 таб. | таб., по 1х3р | 10 дней | для снижения давления в малом круге кровообращения и лечения ХЛС | (С) [24] | |
| 14 | амлодипин | 10 мг | 10 таб. | таб., по 1х1р | 10дней | (С) [24] | ||
| Нитраты | ||||||||
| 15 | изосорбит динитрат или | 20 мг | 20 таб. | внутрь 1х2 раза | 10 дней | для снижения давления в малом круге кровообращения и лечения ХЛС | (С) [24] | |
| 16 | изосорбит мононитрат | 40 мг | 10 таб. | внутрь 1х1раза | 10 дней | (С) [24] | ||
| Мочегонные | ||||||||
| 17 | спиронолактон или | 25 мг | 10 таб. | внутрь 1х1раза | 10 дней | для снижения давления в малом круге кровообращения и лечения ХЛС | (С) [24] | |
| 18 | фуросемид | 40 мг | 5 таб. | внутрь 1х1раза | 10 дней | (С) [25] | ||
| Ингибиторы и блокаторы АПФ | ||||||||
| 19 | эналаприл или | 10 мг | 20 таб. | внутрь 1х2 раза | 10 дней | для снижения давления в малом круге кровообращения и лечения ХЛС | (С) [25] | |
| 20 | фозиноприл или | 10 мг | 10 таб. | внутрь 1х1раза | 10 дней | (С) [25] | ||
| 21 | лизиноприл или | 10 мг | 10 таб. | внутрь 1х1раза | 10 дней | (С) [25] | ||
Показания для перевода в отделение интенсивной терапии и реанимации: показаниями является нарастание степени дыхательной недостаточности, недостаточности кровообращения.
Дальнейшее ведение:
· наблюдение цехового врача;
· применение препаратов, уменьшающих бронхиальную обструкцию, улучшающих дренажную функцию бронхов, антиоксидантой, противовоспалительной, антибактериальной терапии, оксигенотерапии;
· санаторно-курортное лечение
Медицинская реабилитация
Медицинская реабилитации
Цель реабилитации:
Повышение общей резистентности и иммунобиологиеской реактивности организма, усиление антиоксидантной защиты органов дыхания,
профилактика прогрессирования заболевания, предупреждение и снижение степени возможной инвалидности, улучшение социальной активности пациента, сохранение трудоспособности пациента.
Показания для медицинской реабилитации: в соответствии с международными критериями согласно Стандарту организации оказания медицинской реабилитации населению Республики Казахстан, утвержденной приказом Министра здравоохранения Республики Казахстан от 27.12.2014 года №759
| №п/п | Нозологическая форма (код по МКБ-Х) | Международные критерии (степень нарушения био-социальных функций и (или) степень тяжести заболевания) |
| 1 | J62 | · группа риска по пневмокониозу; · неосложненные пневмокониозы; · осложненные пневмокониозы. |
Противопоказания к медицинской реабилитации: сопутствующие онкологические заболевания, лекарственная непереносимость.
Объемы медицинской реабилитации, предоставляемые в течение 10 рабочих дней:
Основные:
Группа риска по пневмокониозу: Лечебная физкультура с дыхательным комплексом 10 дней.
Физиолечение: УФО грудной клетки в осенне-зимний период 2 раза в год. Ингаляции с отхаркивающими травами, щелочные, соляно-щелочные или с минеральной водой 10-15 сеансов.
· галотерапия 10-15 сеансов;
· кислородные коктейли, адаптогены (препараты элеутерококка, китайского лимонника).
Неосложненные пневмокониозы:
· лечебная физкультура с дыхательным комплексом;
· УФО грудной клетки №7, электрофарез с хлористым кальцием, солями натрия на грудную клетку 10-12 процедур;
· ингаляции с амбробене, лазолваном №10;
· массаж грудной клетки №10;
· гидромассаж;
· кислородные коктейли;
· галотерапия 10-15 сеансов;
· адаптогены (препараты элеутерококка, китайского лимонника);
· муколитики: бромгексин 8 мгх3р 2 нед.
· бронходилататоры (по показаниям): атровент 40 мкгх4 раза 1 мес.,
Пневмокониозы осложненные:
· лечебная физкультура с дыхательным комплексом в зависимости от выраженности легочно-сердечной недостаточности;
· ингаляции с бронходилататорами, муколитиками (амбробене, лазолваном, беродуалом);
· физиотерапия: УФО грудной клетки №10, Э/фарез с хлористым кальцием, эуфиллином 10-12 процедур, индуктотермия, УВЧ-электромагнитное поле 10-12 процедур, синусоидальные модулированные токи, ультразвук 10-12 процедур;
· муколитики: бромгексин 8 мгх3р 2нед.;
· бронходилататоры (по показаниям): атровент по 40 мкгх4р 1 мес., беродуал по 2 дозы х3 раза 1 мес., спирива 18 мкг х 1раз
Дополнительные: Лечение в профилактории 1раз в год. Санаторно-курортное лечение в санаториях легочного профиля, реабилитационном центре. Санация очагов хронической инфекции. Вакцинация от гриппа, пневмококка и гемофильной палочки – эффективна для профилактики осложнения ПН ХОБЛ.
Продолжительность медицинской реабилитации в зависимости от нозологий:
| №п/п | Нозологическая форма (код по МКБ-Х) | Международные критерии (степень нарушения БСФ и (или) степень тяжести заболевания) | Продолжительность/сроки реабилитации |
| J 62 | Группа риска по пневмокониозу Неосложненные пневмокониозы Осложненные пневмокониозы | 2нед |
Диагностические мероприятия
Основные мероприятия:
Группа риска по пневмокониозу
· ФГ 1 раз в год
Пневмокониозы неосложненные:
· рентгенография легких 1 раз в год, спирография, ЭКГ, ЭХОКГ
Пневмокониозы осложненные:
· рентгенография легких 1 раз в год, спирография с бронходилататорами, ЭКГ, ЭХОКГ.
Дополнительные мероприятия:
Группа риска по пневмокониозу:
· рентгенография органов грудной клетки, КТ органов грудной клетки
Пневмокониозы неосложненные:
· общий анализ крови, мокроты, КТ органов грудной клетки.
Пневмокониозы осложненные:
· общий анализ крови, мокроты, КТ органов грудной клетки
Консультации специалистов:
— консультация профпатолога, оториноларинголога – для определения состояния верхних дыхательных путей и санация;
— консультация фтизиатора, онколога – по показаниям.
Индикаторы эффективности: отсутствие прогрессирования начальных признаков пневмокониоза, заболеваний верхних дыхательных путей и бронхолегочного аппарата, сохранение трудоспособности.
Госпитализация
Показания для плановой госпитализации:
· экспертиза первичная для определения причинно-следственной связи заболевания с выполнением работником его трудовых (служебных) обязанностей;
· экспертиза повторная для уточнения характера течения заболевания, присоединение осложнений, прогрессирование или регрессирование заболевания;
· оценка степени функциональных нарушений перед освидетельствованием на МСЭК.
Показания для экстренной госпитализации: нет.
Информация
Источники и литература
Информация
Сокращения, используемые в протоколе
| АЛТ | аланинтрансаминаза |
| АСТ | аспартаттрансаминаза |
| ВОП | врачи общей практики |
| ВР КТ | компьютерная томография высокого разрешения |
| ГКС | глюкокортикостероиды |
| ДН | дыхательная недостаточность |
| ДНК | дезоксирибонуклеиновая кислота |
| ЖЕЛ | жизненная емкость легких |
| КЗПП | комитет по защите прав потребителя |
| ЛФК | лечебная физкультура |
| МЗСР РК | Министерство здравоохранения и социального развития Республики Казахстан |
| МО | медицинская организация |
| МОТ | международная организация труда |
| МСЭ | медико-социальная экспертиза |
| ОГК | органы грудной клетки |
| ОФВ1 | объем форсированного выдоха |
| ПН | пневмокониозы |
| ПМО | периодические медицинские осмотры |
| ПМСП | первичная медико-санитарная помощь |
| ПДК | предельно допустимая концентрация |
| УЗИ | ультразвуковое исследование |
| УФО | ультрафиолетовое облучение |
| ХОБЛ | хроническая обструктивная болезнь легкого |
| ЭКГ | электрокардиография |
| ЭхоКГ | эхокардиография |
| ЭКПП | экспертная комиссия по профессиональной патологии |
Указание на отсутствие конфликта интересов: нет.
Пересмотр протокола: через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Заполнение протокола описания рентгенографии органов грудной клетки
С целью классификации патологических изменений рекомендуется проводить в соответствии с Международной рентгенологической классификацией пневмокониозов (МОТ 2011)
Рентген-признаки пневмокониоза должны кодироваться в соответствии с Международной рентгеновской классификацией пневмокониозов МОТ 2011 для унификации диагноза, простоты чтения и наблюдения течения заболевания.
Для установления рентгенологических изменений, в соответствии с Международной рентгенологической классификацией пневмокониозов МОТ (пересмотр 2011 г.), могут использоваться как пленочные, так и цифровые изображения.
При этом для обеспечения корректной классификации цифровые изображения должны изучаться на профессиональных плоских ЖК-мониторах, предназначенных для диагностической радиологии. Диагональ дисплея должна быть не менее 21 (54 см), максимальная яркость не менее 250 кд/м²; размер пикселя не более 210 мкм, разрешение не менее 2,5 пар линий/мм (МОТ). Цифровой приемник рентгеновского аппарата (или оцифровщика) должен иметь размер не менее 35×43 см с максимальным размером пикселя 200 мкм и минимальным разрешением матрицы 3,75 мегапикселя, с минимальной глубиной цвета 10 бит. Пространственное разрешение должно быть не менее 2,5 пар линий/мм в вертикальном и горизонтальном направлениях.
Необходима предварительная оценка качества снимка, различают 4 категории качества:
1) хорошее;
2) приемлемое (без технических дефектов, которые могли бы препятствовать корректной классификации рентгеновских изменений при пневмокониозе);
3) приемлемое (с наличием некоторых технических дефектов, позволяющих
классифицировать изменения);
4) неприемлемое для классификации.
В случае, если техническое качество снимка ниже 1-й степени, рентгенолог обязан в своем заключении сделать соответствующий комментарий о технических дефектах.
Оценка качества рентгенограмм грудной клетки проводится в следующей последовательности и по следующим критериям:
· полнота охвата исследуемого объекта;
· правильность установки больного во время выполнения снимка;
· чёткость рентгенограммы;
· контрастность рентгенограммы;
· жесткость рентгенограммы.
Критерием рентгенографической классификации является типы (паренхиматозные и плевральные) и виды (малые и большие) изменений.
Малые рентгенологические изменения классифицируются по профузии, распространенности, форме и размерам.
Распространенность классифицируется по шести легочным зонам верхней, средней, нижней справа и слева. При этом понятие легочных зон не является синонимом долей легких.
Форма классифицируется как округлая узелковая или линейная интерстициальная (в зависимости от преобладания типа фиброза).