состояние после тэтс код по мкб 10
Тотальное эндопротезирование тазобедренного сустава
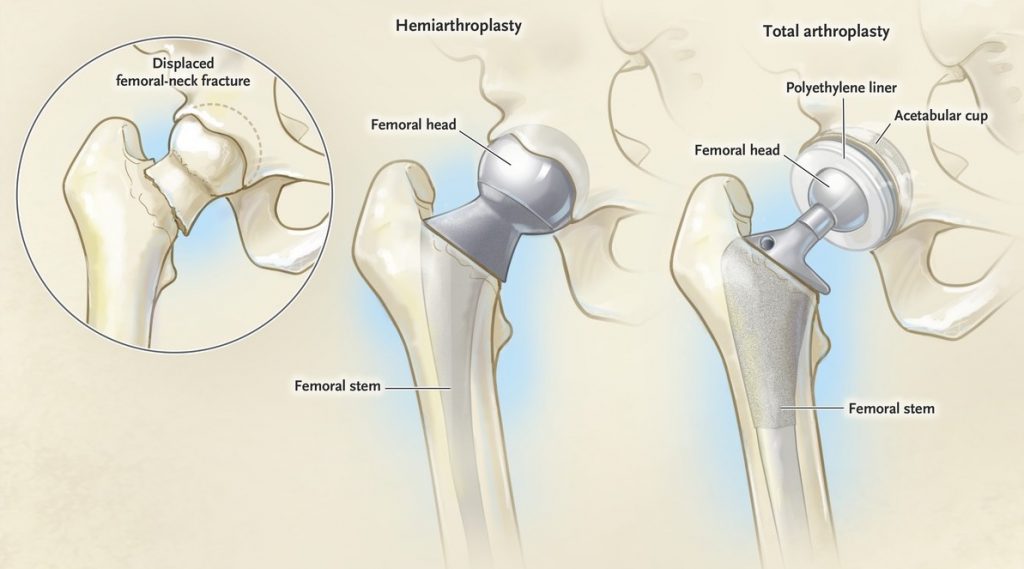
Тотальное эндопротезирование тазобедренного сустава – хирургическая процедура, в ходе которой повреждённые поверхности, образующие тазобедренный сустав (ТБС), заменяются протезами. Впервые эта операция была осуществлена в 60-х годах прошлого века и на данный момент считается одной из самых успешных операций последних десятилетий. В одной из статей 2007 года, опубликованной в журнале «The Lancet», она была названа «операцией века» ввиду её превосходных результатов. Согласно руководству по протезированию ТБС в больницах третичного ухода в Южной Африке, 90–95 % всех протезов ТБС будут пригодны к использованию после 10–15 лет эксплуатации. В процессе протезирования головку бедренной кости заменяют искусственной головкой, снабжённой штифтом, и затем вставляют её в вертлужную впадину. Также возможна частичная замена в случае переломов шейки бедра (в основном смещённых), при которой протезируют всю бедренную кость, за исключением головки. За последние десятилетия были достигнуты значительные успехи в изучении особенностей ТБС, однако, при рассмотрении возможности проведения подобных операций стоит учитывать возраст пациента, его заболевания, возможную дисфункцию ТБС, уровень физической активности и характеристики переломов.
Клинически значимая анатомия
ТБС представляет собой сустав типа «шар в гнезде». Это означает, что головка бедренной кости, являющаяся «шаром», находится внутри вертлужной впадины – «гнезда». Такое соединение бедренной кости и таза позволяет совершать многоосевые движения бедром. Вертлужная впадина имеет форму чашки, внутри которой головка кости вращается с достаточно большой степенью свободы. Головка охватывается вертлужной впадиной за пределами ее максимального диаметра. Головка и внутренняя поверхность впадины покрыты тонким слоем хрящевой ткани. После полного изнашивания или повреждения этого слоя (возникающих обычно при артрите) поверхности костей приобретают высокую чувствительность к трению, что приводит к боли, снижению подвижности и возможному укорачиванию больной ноги. Замена этих поверхностей и нацелена на устранение болевых ощущений и малоподвижности, а также на возвращение пациенту способности вести активную жизнь без физического дискомфорта.
Эпидемиология/Этиология
Тотальное эндопротезирование ТБС – это часто проводимая операция. Несмотря на то, что она выполняется в выборочных случаях, к ней прибегают также при переломах бедра (чаще всего смещённых переломах шейки), вызванных травмой (например, при падении) или другими патологическими процессами. Нередко остеопороз и остеомаляция являются причинами переломов бедра у пожилых людей. Среди этой группы населения распространённым дегенеративным процессом выступает также артрит в наиболее часто встречающейся форме – остеоартрите. Ввиду больших успехов, достигаемых при восстановлении функциональности и мобильности страдающих остеоартритом, процедура полной замены ТБС стала общепринятым методом лечения повреждений бедра. Она применяется и для лечения ювенильного ревматоидного артрита, но только в том случае, если другие методы безрезультатны.
Клиническая картина
Перелом шейки бедра: Пациент часто не может ходить, имеет жалобы на ноющую боль в колене, бедре, паху, спине или ягодице, испытывает трудности при переносе тяжёлых предметов. Повреждённая бедренная кость представлена на рентгеновском снимке ниже.
Остеоартрит: Ощущаемый или слышимый хруст при движении, неспособность занять анатомически нейтральное положение. Часто сопутствует боль и/или ограниченность при движении. Рентгенологические исследования обычно свидетельствуют об уменьшении суставного пространства, субхондральном склерозе, образованию кист и появлению остеофитов.
Ревматоидный артрит: Движение ТБС затруднено и сопряжено с болевыми ощущениями, после отдыха скованность в движениях и боль появляются вновь.
Аваскулярный некроз: Симптомы аналогичны таковым при остеоартрите, также ощущается боль в колене.
Показания к проведению операции
Боль и потеря подвижности – наиболее частые жалобы пациентов, нуждающихся в тотальном протезировании ТБС. В тяжёлых случаях, несмотря на проведение консервативного лечения, стойкий болевой синдром, ограниченная амплитуда движений и ночные боли всё ещё имеют место. Предшествующие проблемы с ТБС являются значимым признаком необходимости тотального эндопротезирования ТБС. Полная замена ТБС будет хорошим решением при возникновении трудностей с фиксацией при переломе шейки бедра, в частности, когда суставной хрящ вертлужной впадины полностью изношен.
Переломы шейки бедра, вызванные такими фоновыми патологиями, как болезнь Педжета у пожилых пациентов, обычно лечатся полной заменой ТБС. Если пациент страдает от быстро прогрессирующих тяжёлых заболеваний ТБС, рентгеновские снимки покажут значительное разрушение головки бедренной кости или ветви лобковой кости, что указывает на необходимость выбора единственно возможного здесь решения – полной замены ТБС.
Перед назначением полной замены ТБС важно принять во внимание возраст пациента, его физическую активность, ожидания от операции и диагноз, определённый на основании рентгенологического исследования. Именно хирург совместно с пациентом решает, является ли замена ТБС лучшим решением. Для оценки необходимости замены ТБС могут быть использованы различные рейтинги определения приоритетности проведения процедуры (например, Национальная система оценки клинической приоритетности Новой Зеландии). Этот метод часто применяется для определения срочности и ожидаемых результатов процедуры в тех медицинских центрах, где ввиду ограниченности ресурсов пациенты вынуждены находиться в очереди на операцию.
Общераспространённые показания к операции:
Противопоказания к проведению операции
Абсолютные противопоказания
Относительные противопоказания
Диагностика
Диагностирование пациентов, нуждающихся в тотальном эндопротезировании ТБС, проводится в основном на основании имеющихся симптомов. Боль, снижение амплитуды движений и нарушение функции встречаются наиболее часто. Для пациентов, жалующихся на боль в бедре, необходимо также провести комплексную дифференциальную диагностику, т.к. часто она может указывать на заболевания позвоночника и таза, но при этом не иметь связи с ТБС. Хирург должен руководить процессом диагностики и её организации.
Про обследование пациентов с проблемой тазобедренного сустава читайте здесь.
Консультация с хирургом должна включать следующие элементы:
Специальные методы исследования
Хирургическое лечение
Хирургические подходы
Описано большое число хирургических доступов при замене ТБС, однако мы остановимся на переднем, латеральном и заднем доступах. Эти варианты позволяют определить объём повреждения мягких тканей и основные меры предосторожности, необходимые при выполнении тотального эндопротезирования ТБС. Задний доступ наиболее популярен при проведении артропластики ТБС. Этот метод предоставляет хороший обзор бедренной кости и вертлужной впадины, а также позволяет избежать повреждений отводящих бедро мышечных групп. Передний доступ менее инвазивен и наносит меньше урона мышцам, капсулам, связкам и нервам. Исследования демонстрируют также более быструю реабилитацию и более полное восстановление функциональности. Ввиду меньшего риска вывиха в сравнении с задним доступом раннюю мобилизацию и упражнения с переносом веса на стопу надлежащей нагрузки можно проводить уже в первые дни после операции. Использование минимально инвазивной хирургии набирает популярность по всему миру ввиду высокой скорости восстановления организма и значительно меньших осложнений. Тем не менее, долгосрочные последовательные и сравнительные исследования всё ещё необходимы в этой области.
Протезы тазобедренного сустава
Суставные протезы, используемые хирургами, выполнены в концептах «металл на полиэтилене (ПЭ)», «керамика на ПЭ», «металл на металле» и «керамика на керамике». Важными характеристиками протезов выступают коэффициент трения, долговечность, устойчивость к вывихам и степень фиксации в костной ткани. В некоторых случаях возможно развитие остеонекроза ввиду эрозии компонентов протеза, вызванной их трением друг о друга. Последние исследования демонстрируют, что ПЭ, содержащий витамин Е, изнашивается на 95 % меньше, чем прочие материалы, применяемые для изготовления искусственной чашки вертлужной впадины.
Осложнения
От 2 до 10 процентов пациентов обнаруживают развитие осложнений в ходе и после проведения полной замены ТБС. Следующие случаи наиболее часто описываются в литературе и наблюдаются в клинической практике:
Физическая терапия
Друзья, этот и другие вопросы будут подробно разбираться на семинаре «Физическая реабилитация после эндопротезирования ТБС и КС». Узнать подробнее…
Меры предосторожности и противопоказания
Пациенты подвержены риску вывиха бедра после замены ТБС, если стабилизаторы сустава (капсулы, связки и мышцы) были травмированы или ввиду различных размеров протеза и костей. Меньший размер искусственной головки бедра в сравнении с головкой бедра человека способствует более лёгкой дислокации первой до полного восстановления стабилизирующих тканей и их адаптации к меньшим габаритам головки. Это восстановление обычно занимает 6 недель.
Задний доступ
Передний доступ
Замена ТБС при данном подходе протекает более гладко. Никаких конкретных пределов запрещённых движений для данного подхода нет, поскольку они определяются по большей части предпочтениями хирурга.
Пациентам рекомендуется избегать а) чрезмерных амплитуд и б) комбинаций следующих движений бедром на оперируемой стороне:
Ограничения по нагрузке на ногу по указанию хирурга (обычно менее строгие, чем при заднем доступе; пациенты могут/имеют разрешение передвигаться самостоятельно значительно раньше).
Предоперационная подготовка
Предписание предоперационных физических упражнений после назначения протезирования может играть важную роль в улучшении состояния пациента до операции, т.к. ожидание её проведения может затянуться на многие месяцы и повлечь за собой дальнейшее ухудшение здоровья. Доказательства уровня 2B свидетельствуют о том, что физическая и образовательная терапия может оказаться эффективной в случае остеоартрита последней стадии. Исследование шестинедельной образовательной и тренировочной программы сообщает о значительных стойких успехах в устранении боли и дисфункции у пациентов, находящихся в очереди на операцию по суставной артропластике. Дальнейшие положительные результаты включают в себя также прогресс в функциональном, образовательном и психосоциальном аспектах.
Оценка состояния здоровья и курс лечения в предоперационный период очень полезны в планировании послеоперационного ухода, следующего за полной заменой ТБС. Выгода от использования этих мер заключается в снижении длительности пребывания в стационаре, снижении уровня беспокойства пациента и росте его уверенности в себе, заблаговременном установлении доверительных отношений между физиотерапевтом и пациентом. Последующие успехи представляют собой улучшение физического и морального самочувствия. Предложенные меры также позволяют разработать индивидуальную программу реабилитации, выполняемую в послеоперационный период с учётом всех результатов предварительного осмотра. Главными факторами, определяющими организацию терапии, выступают хирургический подход и общее состояние пациента. При разработке реабилитационной программы обязательно учитывается, хочет ли пациент заняться лечебной физкультурой или желает восстановиться перед рекреационной деятельностью.
Исследования сообщают, что комбинация словесного объяснения и письменных брошюр являет собой лучший метод медицинского просвещения. Очень значимо инкорпорировать его в организацию предоперационной физиотерапии до проведения операции по эндопротезированию ТБС. Предоперационное ознакомление с предосторожностями позволит предупредить многие нежелательные осложнения в постоперационный период.
Элементы предоперационного осмотра
Элементы предоперационной терапии
Послеоперационная реабилитация
Цель послеоперационной реабилитации состоит в восстановлении функций организма (например, возвращении способности двигаться), а также в его укреплении и увеличении объёма движений. Реабилитацию на первых стадиях проводят со значительным вкладом помощи со стороны, но цель её состоит в возвращении как можно большей функциональности до выписки пациента. Следствием фоновых предоперационных патологий может быть обнаружение у пациентов атрофии мышц и потери силы, что особенно характерно для средней ягодичной и четырёхглавой мышц. В результате потери физической силы пожилые люди частично теряют свою независимость. Несмотря на то, что операция решает проблемы с ТБС, любая мышечная слабость, присутствовавшая до хирургического вмешательства, имеет место и после его проведения, обуславливая необходимость послеоперационной реабилитации. Исследования сообщают, что постоперативная слабость мышц, отводящих бедро, создаёт большой риск потери стабильности сустава и надёжности фиксации протеза. Ранняя послеоперационная реабилитация после полной замены ТБС направлена на восстановление подвижности, силы, гибкости и борьбу с болью. Обнаружено, что пациенты могут достичь в этом высоких результатов посредством прохождения программы целенаправленного укрепления мышц, назначаемой после замены ТБС. Также было установлено, что идеомоторная тренировка выступает полезным вспомогательным терапевтическим инструментом, так как, будучи назначенной вместе со стандартной физической терапией, она способствует одновременно специфической и общей адаптации пациента.
На данный момент нет конкретного общепринятого протокола по ведению пациентов после замены ТБС, поскольку отдельные элементы процесса реабилитации могут изменяться по усмотрению хирурга. Например, некоторые протоколы ускоренной реабилитации предполагают совершение первых послеоперационных попыток движения спустя 6 часов после завершения процедуры. Другие программы позволяют пациенту передвигаться только спустя 1 или 2 дня после операции. Отмечено, что программы интенсивной реабилитации и ранней мобилизации придают пациентам большую уверенность в ходе постоперативного возвращения подвижности и каждодневной физической активности, равно как и чувство удовлетворённости ранней выпиской из медучреждения.
Доказательства эффективности
Ниже предложен постоперативный протокол в отсутствии осложнений. Необходим учёт профессионального мнения хирурга, равно как и других факторов, которые могут идти вразрез с протоколом. Для создания индивидуального фокуса на конкретного пациента протокол необходимо подвергнуть определённой адаптации.
1-й день после операции
2-й день после операции
3-й день после операции
Протокол ускоренной реабилитации
6 недель после операции
После 6-ти недель
Оценка результатов
Заключение
Надлежащее предоперационное исследование и ранняя послеоперационная реабилитация чрезвычайно важны для успешного исхода операции полного эндопротезирования тазобедренного сустава.
Третий этап (поздний) медицинской реабилитации. Профиль «Травматология и ортопедия» (детская)
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «14» мая 2020 года
Протокол №94
КЛИНИЧЕСКИЙ ПРОТОКОЛ ПО МЕДИЦИНСКОЙ РЕАБИЛИТАЦИИ
Название протокола: ТРЕТИЙ ЭТАП (ПОЗДНИЙ) МЕДИЦИНСКОЙ РЕАБИЛИТАЦИИ, ПРОФИЛЬ «ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ» (ДЕТСКАЯ)
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| Z54.0. | Состояние выздоровления после хирургического вмешательства |
| Z50.8 | Лечение, включающее другие виды реабилитационных процедур |
| Z 87.3 | В личном анамнезе болезни костно-мышечной системы и соединительной ткани |
| Z96.6 | Реабилитация после ортопедических операций. Основной диагноз Z96.6 Наличие ортопедических имплантатов суставов |
| Z92.5 | В личном анамнезе реабилитационные процедуры |
| Z86.6 | В личном анамнезе болезни нервной системы и органов чувств |
Дата разработки протокола: 2014 год (пересмотр 2019 г.)
Сокращения, используемые в протоколе:
| БОС | – | биологическая обратная связь |
| ЛФК | – | лечебная физическая культура |
| КТ | – | компьютерная томография |
| МРТ | – | магнито-резонансная томография |
| MRC-scale | – | (MedicalResearchCouncilParalysis ) характеристика сокращения (силы) мышцы |
| ПТИ | – | протромбиновый индекс |
| РП | – | реабилитационный потенциал |
| УЗДГ | – | ультразвуковая диагностика |
| ЭхоКГ | – | эхокардиограмма |
| МДК | – | мультидисциплинарная команда |
| АПО | – | амбулаторно-поликлинические организации |
| ДС | – | дневной стационар |
| КС | – | круглосуточный стационар |
Пользователи протокола: врачи реабилитологи, врачи травматологи-ортопеды, врачи педиатры, врачи общей практики (семейная медицина), члены МДК.
Категория пациентов: дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Лечение
МЕТОДЫ И ПРОЦЕДУРЫ РЕАБИЛИТАЦИИ
Противопоказания для реабилитации:
1) часто повторяющиеся или обильные кровотечения различного происхождения;
2) фебрильная лихорадка или субфебрильная лихорадка неизвестного происхождения;
3) острые инфекционные заболевания;
4) острый остеомиелит;
5) острый тромбоз глубоких вен;
6) осложненные нарушения ритма сердца, сердечной недостаточности
7) активная стадия всех форм туберкулеза;
8) злокачественные новообразования (IV клиническая группа);
9) недостаточность функции дыхания III степени и более;
10) различные гнойные (легочные) заболевания, при значительной интоксикации;
11) заболевания в стадии декомпенсации, а именно, некорректируемые метаболические болезни (сахарный диабет, микседема, тиреотоксикоз и другие), функциональная недостаточность печени, поджелудочной железы III степени;
12)осложненные нарушения ритма сердца, сердечной недостаточности согласно IV функционального класса по классификации Нью-Йоркской Ассоциацией Кардиологов (NYHA: NewYorkHeartAssociation);
13) эпилепсия в приступный период
14) психические заболевания с десоциализацией личности, с расстройством эмоций и поведения;
15) гнойные болезни кожи, заразные болезни кожи (чесотка, грибковые заболевания и другие);
16) анемия 2-3 степени
17) дистрофия 3 степени
18) при наличии иных сопутствующих заболеваний, которые препятствуют активному участию в программе по медицинской реабилитации в течение 2-3 часов в день.
Этапы и объемы реабилитации.
Этап – третий этап (поздний) медицинской реабилитации. Профиль «травматология и ортопедия» (детская)
Продолжительность медицинской реабилитации в зависимости от нозологий
Диагностические мероприятия
Основные и дополнительные мероприятия:
Объемы медицинской реабилитации, предоставляемые одному больному в течение 10 рабочих дней
Примечание. Количество услуг для одного пациента, указанное в настоящих требованиях, может увеличиваться или уменьшаться с учетом состояния пациента и показаний.
Индикаторы эффективности реабилитационных мероприятий (результаты реабилитации в соответствие с международными шкалами согласно Международной классификации функционирования, ограничений жизнедеятельности и здоровья).
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Приложение 1
Шкала определения активности травматологического и ортопедического больного (адаптированный индекс Карновского)
Приложение 2
Таблица оценки объема движений в суставах (в градусах)
| Сустав | Движение | Норма | Ограничение движения | ||
| незначительное | умеренное | значительное | |||
| 1 | 2 | 3 | 4 | 5 | 6 |
| Плечевой (с плечевым поясом) | Сгибание | 180 | 115 | 100 | 80 |
| Разгибание | 40 | 30 | 20 | 15 | |
| Отведение | 180 | 115 | 100 | 80 | |
| Локтевой | Сгибание | 40 | 80 | 90 | 100 |
| Разгибание | 180 | 150 | 140 | 120 | |
| Пронация | 180 | 135 | 90 | 60 | |
| Супинация | 180 | 135 | 90 | 60 | |
| Кистевой | Сгибание | 75 | 35 | 20-25 | 15 |
| Разгибание | 65 | 30 | 20-25 | 15 | |
| Отведение: | |||||
| Радиальное | 20 | 10 | 5 | 2-3 | |
| Ульнарное | 40 | 25 | 15 | 10 | |
| Тазобедренный | Сгибание | 75 | 100 | 110 | 120 |
| Разгибание | 180 | 170 | 160 | 150 | |
| Отведение | 50 | 25 | 20 | 15 | |
| Коленный | Сгибание | 40 | 60 | 90 | 110 |
| Разгибание | 180 | 175 | 170 | 160 | |
| Голеностопный | Подошвенное сгибание | 130 | 120 | 110 | 100 |
| Тыльное сгибание (разгибание) | 70 | 75 | 80 | 85 | |
Приложение 3
Медикаментозное лечение
Лекарственные средства, применяемые на третьем этапе (позднем) медицинской реабилитации, профиль «Травматология и ортопедия » (детская).