сухой кератоконъюнктивит код мкб
Кератоконъюнктивит (H16.2)
Нодозная [узелковая] офтальмия
Поверхностный кератит с конъюнктивитом
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Кератоконъюнктивит
Рубрика МКБ-10: H16.2
Содержание
Определение и общие сведения [ править ]
Синонимы: нейротрофический кератит
Эпидемиологических данных нет. Распространенность в Европе может оцениваться порядка в 1:2 380.
Этиология и патогенез [ править ]
Нейротрофическая кератопатия является следствием нарушения тригеминальной иннервации, которая обеспечивает трофическую поддержку роговицы. Наиболее распространенными причинами являются вирусная инфекция (например, herpes simplex) или операция, которая повреждает тройничный нерв. Другие причины нарушения иннервации роговицы включают: длительное использование местных офтальмологических лекарств (например, тимолол, бетаксолол), ятрогенное повреждение (например, длительное использование контактных линз), системные заболевания (например, сахарный диабет, рассеянный склероз), химические ожоги и внутричерепные массы (например, шваннома, аневризмы). Генетические причины (например, HSAN4) чрезвычайно редки и чаще всего встречаются у детей.
Клинические проявления [ править ]
Нейротрофическая кератопатия чаще всего встречается у взрослых и редко отмечается у детей. Заболевание часто бессимптомно, ранние признаки могут включать в себя покраснение глаз, помутнение зрения и снижение остроты зрения. По мере развития болезни могут развиваться эпителиальные дефекты и язвы роговицы, рубцевание роговицы и астигматизм могут приводить к дальнейшему уменьшению зрительной функции. В конце концов, прогрессирование заболевания, сопровождаемое расплавлением и перфорацией роговицы может привести к потере зрения.
Кератоконъюнктивит: Диагностика [ править ]
Дифференциальный диагноз [ править ]
Дифференциальный диагноз нейротрофической кератопатии включает в себя все поверхностные заболевания глаз и поражения роговицы, связанные с патологией эпителия или вызывающие изъязвления стромы: сухой глаз, экспозиционный кератит, дефицит стволовых клеток роговицы, токсичность местных ЛС, побочный эффект контактных линз, инфекционный кератит, дистрофия роговицы и декомпенсация эндотелия.
Кератоконъюнктивит: Лечение [ править ]
Лечение зависит от стадии заболевания. На 1-й стадии нейротрофической кератопатии назначают искусственную слезу каждые 2-4 часа и мази-любриканты в ночное время. На 2-й стадии добавляются роговичные/склеральные контактные линзы и местные глазные капли с антибиотиками. Хирургические методы, как правило, используют для лечение случаев, резистентых к терапии, причем наиболее часто применяют частичную или полную тарзорафию. Для рефрактерных нейротрофических язв роговицы и тяжелых случаев с надвигающейся перфорацией выполняется трансплантация амниотической мембраны и пересадка лоскута конъюнктивы. Небольшие перфорации восстанавливаются с помощью цианакрилатного клея и мягкими бандажными контактными линзами. Необходим частый мониторинг, начиная от каждых 1-2 недель для первой стадии нейротрофической кератопатии до ежедневного для 3-й стадии. В настоящее время изучаются новые методы лечения, например, нейропептиды и факторы роста нервов, направленные на восстановление иннервации и чувствительности роговицы.
Прогноз нейротрофической кератопатии является переменным и зависит от многих факторов. Более длительная продолжительность заболевания вместе с серьезными сопутствующими заболеваниями приводит к более плохим прогнозам.
Профилактика [ править ]
Прочее [ править ]
Кератоконъюнктивит
Кератоконъюнктивит — это сочетанное воспаление роговицы и конъюнктивы глаза. Заболевание возникает под действием инфекционных, аллергических, травматических или экзогенных физических факторов. Основные симптомы патологии включают покраснение глаза, светобоязнь, слезотечение, болезненность и ощущение инородного тела. Диагностика предусматривает проведения биомикроскопии, пахиметрии, лабораторных методов (бактериологическое, вирусологическое, аллергологическое исследование). Лечение заболевания основано на применении местных средств (капли, мази, инстилляции), системных препаратов (антигистаминных, противовоспалительных, противомикробных).
МКБ-10
Общие сведения
Кератоконъюнктивит — распространенная глазная патология, которая составляет около 5% от всех офтальмологических заболеваний. Наибольшая частота выявления проблемы наблюдается у больных среднего и пожилого, что обусловлено повышенными зрительными нагрузками, действием профессиональных вредностей, использованием контактных линз. Болезнь имеет большую значимость в практической офтальмологии, поскольку отличается разнообразной этиологией, требует проведения всестороннего обследования и назначения дифференцированной терапии.
Причины кератоконъюнктивита
В развитии болезни играют роль многие этиологические факторы: инфекционные возбудители, аллергены, негативные физические воздействия. Заболевание может начинаться как изолированный кератит или конъюнктивит с последующим распространением воспалительного процесса. К основным причинам патологии относятся следующие:
Факторы риска
К факторам риска появления кератоконъюнктивита относят работу, требующую постоянного напряжения зрения, особенно за компьютером, когда конъюнктива пересыхает из-за редкого моргания. Более высокая частота заболеваемости наблюдается среди людей, которые живут в ветреной местности, постоянно пребывают в помещениях с сухим воздухом. Риск инфекционного поражения органа зрения увеличивается у пациентов, которые пользуются линзами для коррекции зрения. У женщин есть риск развития патологии при использовании некачественной или просроченной косметики.
Патогенез
В механизме развития аллергических форм болезни основную роль играет гиперчувствительность первого типа. Иммунное воспаление глазных оболочек провоцируется пептидами эотаксином 1 и 2, сопровождается повышением уровня интерлейкина-4. При патогенном влиянии инфекционных агентов возникает острая воспалительная реакция в виде отека, дилатации конъюнктивальных сосудов, лейкоцитарного или лимфоцитарного воспалительного каскада.
Патоморфологически при кератоконъюнктивите происходит отечность ткани конъюнктивы, шероховатость ее поверхности вследствие сосочковой гиперплазии, типично появление лимфоидных фолликулов — мелких серовато-желтых узелков. На наличие кератита указывает инфильтрация ткани лейкоцитами, плазматическими клетками, гистиоцитами. На этапе выздоровления происходит неоваскуляризация — прорастание новых сосудов из конъюнктивы, краевой петлистой сети.
Симптомы кератоконъюнктивита
Кератоконъюнктивит начинается внезапно, поражает оба глаза, причем зачастую процесс развивается поочередно. Особенно это характерно для бактериальных или вирусных форм болезни, при которых инфекция заносится из больного глаза к здоровому при случайных прикосновениях. Заболевание, возникающее при хроническом блефарите или синдроме сухого глаза, может иметь постепенное начало.
Пациенты жалуются на рези и боли в глазу, ощущение чужеродного тела, светобоязнь. Характерно обильное слезотечение, быстрая утомляемость зрительного аппарата, ухудшение остроты зрения и туман в глазах. При аллергическом варианте патологии нередко беспокоит сильный зуд. С учетом причины заболевания возможно повышение температуры тела, сильный отек век, головные боли, увеличение лимфатических узлов на стороне поражения.
Соответственно этиологии болезни встречаются патогномоничные симптомы. Для аденовирусной инфекции типичны мелкие кровоизлияния в конъюнктиву и поверхностные фолликулы. Бактериальное поражение проявляется желтовато-белым инфильтратом на глазной поверхности. Для весеннего кератоконъюнктивита характерно формирование сосочков по типу «булыжной мостовой».
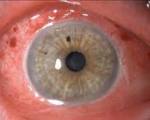
При осмотре определяется покраснение и отечность конъюнктивы, мелкие сосуды становятся хорошо видны по всех поверхности глазного яблока и внутренней части век. Если в конъюнктивальной полости скапливается слизистое или гнойное отделяемое, это указывает на микробный характер болезни. У страдающих аллергическим кератоконъюнктивитом видны тонкие полосы слизи. На поверхности роговицы образуются пленки, помутнения.
Осложнения
Заболевание отличается тяжелым течением, в неблагоприятных случаях необратимо снижается острота зрения. При отсутствии лечения воспаление переходит в язвенную форму: сначала на роговице возникает небольшое поверхностное помутнение, которое со временем нагнаивается, трансформируется в «подрытую» язву. Такое состояние чревато скоплением гнойного содержимого в передней камере глаза (гипопион), неоваскуляризацией роговицы.
Воспаление наружных оболочек нередко распространяется на более глубокие ткани с развитием склерита, увеита, хориоретинита. В тяжелых случаях возможно гнойное расплавление глазного яблока — панофтальмит, который требует энуклеации органа. При кератоконъюнктивитах существует риск появления вторичной катаракты, вторичной глаукомы, перфорации роговицы.
При первичных инфекционных кератоконъюнктивитах или вторично возникшей инфекции есть вероятность септических осложнений. Бактериальный процесс распространяется контактным путем, вызывая флегмону глазницы, может проникать в сосудистое русло и приводить к тромбозу пещеристого синуса, менингоэнцефалиту, абсцессу мозжечка или полушарий головного мозга.
Любой цитопатогенетический агент, который провоцирует воспаление наружной глазной поверхности, может вызвать синдром «сухого глаза». Как следствие нарушается стабильность слезной пленки вследствие поражения бокаловидных клеток, повышения скорости испарения влаги, снижения продукции слезной жидкости, муцинов и липидов. Осложнение встречается в среднем у 2/3 больных после перенесенной патологии.
Диагностика
Обследование проводится врачом-офтальмологом. При первичной диагностике специалисту необходимо собрать жалобы больного, детально выяснить анамнез, в том числе эпидемиологические контакты пациента. Затем выполняется наружный осмотр глазного яблока для выявления типичной симптоматики. Чтобы поставить диагноз, необходимы следующие методы исследования:
Лечение кератоконъюнктивита
Консервативная терапия
При кератоконъюнктивитах назначается дифференцированное лечение с учетом причин заболевания и тяжести симптоматики. Лечение в основном проводится амбулаторно. Терапевтическая схема представлена местными средствами (мазями, примочками, каплями) в сочетании с системными препаратами для перорального применения. Основные группы медикаментов, которыми проводится лечение:
Для удаления патологического экссудата и очищения конъюнктивальной полости назначается лечение с помощью промывания растворами с антисептиками. Больным разъясняют правила личной гигиены для предупреждения распространения инфекции: использование одноразовых салфеток для вытирания лица, закапывание каждого глаза отдельной пипеткой, регулярное мытье рук, избегание прикосновений к лицу.
Медикаментозное лечение дополняется физиотерапевтическими методиками. Высокую эффективность демонстрирует магнитотерапия, ультрафонофорез с дефиброзирующими ферментами, электрофорез противомикробных препаратов. В периоде восстановления целесообразно применять низкоинтенсивную СВЧ-терапию, дарсонвализацию.
Хирургическое лечение
Если консервативное лечение не дает ожидаемого эффекта, а у пациента прогрессирующе ухудшается зрительная функция, требуется помощь офтальмохирургов. Для восстановления формы и светопроводящей способности роговицы используются различные методики кератопластики (передняя, задняя, сквозная). В современной офтальмологии широко применяются микрохирургические методы лечения: микродиатермокоагуляция, эксимерлазерная процедура.
Прогноз и профилактика
Вероятность полного выздоровления напрямую зависит от своевременного обращения к врачу, который должен назначить комплексное местное и системное лечение. При соблюдении рекомендаций специалиста удается купировать воспаление в течение 1-3 недель, при этом запустив регенераторные реакции. Неблагоприятный исход наблюдается при распространении процесса на остальные ткани глазного яблока с риском потери зрения.
Профилактика кератоконъюнктивита включает соблюдение правил личной гигиены, тщательный подбор декоративных и уходовых косметических средств, выполнение советов по ношению контактных линз. Чтобы избежать инфекционных поражений, необходимо использовать индивидуальные полотенца для лица (лучше одноразовые бумажные), избавиться от привычки тереть глаза. В летний период необходимо носить качественные солнцезащитные очки.