тромбоз сагиттального синуса код мкб 10
Публикации в СМИ
Тромбофлебит поверхностный
Поверхностный xe «Тромбофлебит:поверхностных вен» тромбофлебит — воспалительное xe «Тромбофлебит:поверхностный» заболевание, характеризующееся развитием тромбоза и реактивного спазма поверхностных вен чаще нижних конечностей. Часто развивается как осложнение варикозной болезни. Ятрогенный тромбофлебит поверхностных вен иногда возникает после венопункции или веносекции.
Локализация. Наиболее часто поражаются большая подкожная вена и её притоки в верхней трети голени, нижней и средней третях бедра. Редкие формы: тромбофлебит поверхностных вен молочной железы и передней грудной стенки (болезнь Мондора), а также тромбофлебит дорсальной вены полового члена.
Классификация. Острые, подострые, рецидивирующие; мигрирующий тромбофлебит (повторяющийся тромбоз различных участков поверхностных вен, чаще всего на нижних конечностях); восходящие и нисходящие.
Этиология. Флебит может развиться самостоятельно и вызвать венозный тромбоз, или же инфекция быстро присоединяется к первичному тромбозу поверхностных вен. Кроме того, он может быть вторичным при васкулитах, например, при узелковом периартериите и при облитерирующем тромбангиите (болезни Бюргера). Мигрирующий тромбофлебит может быть маркёром карциномы, чаще всего хвоста поджелудочной железы. Тромбофлебит дорсальной вены полового члена обычно вызывается острой или хронической травмой.
Патогенез. Тромбофлебит развивается при наличии следующих условий: замедлении кровотока, повышении свёртываемости крови, повреждении стенки или клапанов вен, присоединении инфекции.
Клиническая картина • Острый тромбофлебит возникает внезапно, сопровождается повышением температуры тела с предшествующим ознобом. По ходу поражённой вены пальпируют болезненный плотный инфильтрат в виде шнура. Над инфильтратом возможна гиперемия кожи с уплотнением подкожной клетчатки. Увеличиваются регионарные лимфатические узлы • Подострая форма тромбофлебита протекает без острых местных воспалительных явлений, при нормальной или в первые дни незначительно повышенной температуре тела. При ходьбе умеренная болезненность, общее недомогание • Рецидивирующая форма характеризуется возникновением нового участка поражения поверхностных вен или обострением ранее возникшего процесса • При болезни Мондора тромбофлебит обычно локализован в верхнем передне-латеральном отделе молочной железы, либо распространяется от нижнего отдела железы через субмаммарную складку по направлению к реберной дуге и эпигастрию.
Лабораторные исследования • Лейкоцитоз со сдвигом лейкоцитарной формулы влево и повышенная СОЭ • Увеличение ПТИ • Дуплексное ультразвуковое сканирование позволяет подтвердить распространение тромба на глубокие вены конечности • При мигрирующем тромбофлебите необходимо тщательное исследование органов пищеварения для исключения первичного онкологического заболевания. В диагностически неясных случаях рекомендуется определять содержание КЭАг в сыворотке крови.
Консервативное лечение • Постельный режим, возвышенное положение конечности • Эластичное бинтование способствует фиксации тромба в поверхностных венах • Местно: компресс с мазью Вишневского, полуспиртовой компресс, тепло • Физиотерапия: ионофорез с тромболитином (трипсин-гепариновый комплекс) • Медикаментозное лечение •• Противовоспалительная терапия: ацетилсалициловая кислота, НПВС (реопирин, фенилбутазон). Антикоагулянты обычно не назначаются, за исключением случаев распространения процесса на глубокую венозную систему •• Рецидивирующий поверхностный тромбофлебит — антибиотики •• Ацетилсалициловая кислота как слабый антикоагулянт •• Троксерутин по 0,3–0,6 г/сут в течение 2–4 нед.
Оперативное лечение. Операцию Троянова–Тренделенбурга выполняют при наличии тромба в устье большой подкожной вены (тромб удаляют).
Осложнения • Гиперпигментация кожи над пораженной веной. • Организованный тромб, фиксированный внутри варикозного узла. • Тромбофлебит глубоких вен. Около 12% больных с тромбофлебитом большой подкожной вены выше уровня колена имеют распространение тромба на глубокие вены конечности (через перфороантные вены или сафено-феморальное соустье). • ТЭЛА • Суппуративный флебит может осложняться метастатическими абсцессами или септицемией • Стрептококковый лимфангиит
Прогноз благоприятный при своевременном и адекватном соответствующем лечении. Больной должен быть информирован, что заболевание может длиться 3–4 нед или дольше. При варикозной болезни поверхностных вен нижней конечности вероятность рецидива очень высока. Для его профилактики рекомендуется флебэктомия.
Синоним. Тромбофлебит поверхностных вен
МКБ-10 • I80 Флебит и тромбофлебит
Тромбоз верхнего сагиттального синуса — закупоривание xe «Тромбоз:верхнего сагиттального синуса» тромбом верхнего сагиттального синуса, единственного синуса, осуществляющего венозный отток от твёрдой мозговой оболочки. Причины: инфекция, осложнение остеомиелита, дегидратация, травма, опухоли. Клиническая картина: лихорадка, головная боль, заторможённость, растяжение вен волосистой части головы, судороги, афазия, гемиплегия; протекает обычно остро. Лечение зависит от причины: антимикробные препараты, дренаж, хирургическое лечение. Синоним: тромбоз верхнего продольного синуса. МКБ-10. G08 Внутричерепной и внутрипозвоночный флебит и тромбофлебит.
Тромбоз кавернозного синуса — заболевание, характеризующееся xe «Тромбоз:кавернозного синуса» инфицированием венозных каналов, осуществляющих венозный отток от лица и глазницы. Причины: прямое проникновение инфекции из глазницы и лица. Факторы риска: СД и иммунодефицитные состояния. Клиническая картина: экзофтальм, отёк соска зрительного нерва, головная боль, конвульсии, септическая лихорадка. Прогноз неблагоприятный. Лечение: госпитализация, интенсивный уход, внутривенная инфузия жидкостей и антибиотиков. Синоним: синдром кавернозного синуса. МКБ-10. G08 Внутричерепной и внутрипозвоночный флебит и тромбофлебит.
Тромбоз почечной вены. Причины: операция в полости xe «Тромбоз:почечной вены» живота, хроническая сердечная недостаточность, дегидратация, заболевания почек, снижение почечного кровотока. Клиническая картина: поясничная боль, дизурия, увеличенная болезненная почка. Течение может быть острым и хроническим. Лечение: антикоагулянты, глюкокортикоиды. МКБ-10. N28. 0 Ишемия или инфаркт почки.
Код вставки на сайт
Тромбофлебит поверхностный
Поверхностный xe «Тромбофлебит:поверхностных вен» тромбофлебит — воспалительное xe «Тромбофлебит:поверхностный» заболевание, характеризующееся развитием тромбоза и реактивного спазма поверхностных вен чаще нижних конечностей. Часто развивается как осложнение варикозной болезни. Ятрогенный тромбофлебит поверхностных вен иногда возникает после венопункции или веносекции.
Локализация. Наиболее часто поражаются большая подкожная вена и её притоки в верхней трети голени, нижней и средней третях бедра. Редкие формы: тромбофлебит поверхностных вен молочной железы и передней грудной стенки (болезнь Мондора), а также тромбофлебит дорсальной вены полового члена.
Классификация. Острые, подострые, рецидивирующие; мигрирующий тромбофлебит (повторяющийся тромбоз различных участков поверхностных вен, чаще всего на нижних конечностях); восходящие и нисходящие.
Этиология. Флебит может развиться самостоятельно и вызвать венозный тромбоз, или же инфекция быстро присоединяется к первичному тромбозу поверхностных вен. Кроме того, он может быть вторичным при васкулитах, например, при узелковом периартериите и при облитерирующем тромбангиите (болезни Бюргера). Мигрирующий тромбофлебит может быть маркёром карциномы, чаще всего хвоста поджелудочной железы. Тромбофлебит дорсальной вены полового члена обычно вызывается острой или хронической травмой.
Патогенез. Тромбофлебит развивается при наличии следующих условий: замедлении кровотока, повышении свёртываемости крови, повреждении стенки или клапанов вен, присоединении инфекции.
Клиническая картина • Острый тромбофлебит возникает внезапно, сопровождается повышением температуры тела с предшествующим ознобом. По ходу поражённой вены пальпируют болезненный плотный инфильтрат в виде шнура. Над инфильтратом возможна гиперемия кожи с уплотнением подкожной клетчатки. Увеличиваются регионарные лимфатические узлы • Подострая форма тромбофлебита протекает без острых местных воспалительных явлений, при нормальной или в первые дни незначительно повышенной температуре тела. При ходьбе умеренная болезненность, общее недомогание • Рецидивирующая форма характеризуется возникновением нового участка поражения поверхностных вен или обострением ранее возникшего процесса • При болезни Мондора тромбофлебит обычно локализован в верхнем передне-латеральном отделе молочной железы, либо распространяется от нижнего отдела железы через субмаммарную складку по направлению к реберной дуге и эпигастрию.
Лабораторные исследования • Лейкоцитоз со сдвигом лейкоцитарной формулы влево и повышенная СОЭ • Увеличение ПТИ • Дуплексное ультразвуковое сканирование позволяет подтвердить распространение тромба на глубокие вены конечности • При мигрирующем тромбофлебите необходимо тщательное исследование органов пищеварения для исключения первичного онкологического заболевания. В диагностически неясных случаях рекомендуется определять содержание КЭАг в сыворотке крови.
Консервативное лечение • Постельный режим, возвышенное положение конечности • Эластичное бинтование способствует фиксации тромба в поверхностных венах • Местно: компресс с мазью Вишневского, полуспиртовой компресс, тепло • Физиотерапия: ионофорез с тромболитином (трипсин-гепариновый комплекс) • Медикаментозное лечение •• Противовоспалительная терапия: ацетилсалициловая кислота, НПВС (реопирин, фенилбутазон). Антикоагулянты обычно не назначаются, за исключением случаев распространения процесса на глубокую венозную систему •• Рецидивирующий поверхностный тромбофлебит — антибиотики •• Ацетилсалициловая кислота как слабый антикоагулянт •• Троксерутин по 0,3–0,6 г/сут в течение 2–4 нед.
Оперативное лечение. Операцию Троянова–Тренделенбурга выполняют при наличии тромба в устье большой подкожной вены (тромб удаляют).
Осложнения • Гиперпигментация кожи над пораженной веной. • Организованный тромб, фиксированный внутри варикозного узла. • Тромбофлебит глубоких вен. Около 12% больных с тромбофлебитом большой подкожной вены выше уровня колена имеют распространение тромба на глубокие вены конечности (через перфороантные вены или сафено-феморальное соустье). • ТЭЛА • Суппуративный флебит может осложняться метастатическими абсцессами или септицемией • Стрептококковый лимфангиит
Прогноз благоприятный при своевременном и адекватном соответствующем лечении. Больной должен быть информирован, что заболевание может длиться 3–4 нед или дольше. При варикозной болезни поверхностных вен нижней конечности вероятность рецидива очень высока. Для его профилактики рекомендуется флебэктомия.
Синоним. Тромбофлебит поверхностных вен
МКБ-10 • I80 Флебит и тромбофлебит
Тромбоз верхнего сагиттального синуса — закупоривание xe «Тромбоз:верхнего сагиттального синуса» тромбом верхнего сагиттального синуса, единственного синуса, осуществляющего венозный отток от твёрдой мозговой оболочки. Причины: инфекция, осложнение остеомиелита, дегидратация, травма, опухоли. Клиническая картина: лихорадка, головная боль, заторможённость, растяжение вен волосистой части головы, судороги, афазия, гемиплегия; протекает обычно остро. Лечение зависит от причины: антимикробные препараты, дренаж, хирургическое лечение. Синоним: тромбоз верхнего продольного синуса. МКБ-10. G08 Внутричерепной и внутрипозвоночный флебит и тромбофлебит.
Тромбоз кавернозного синуса — заболевание, характеризующееся xe «Тромбоз:кавернозного синуса» инфицированием венозных каналов, осуществляющих венозный отток от лица и глазницы. Причины: прямое проникновение инфекции из глазницы и лица. Факторы риска: СД и иммунодефицитные состояния. Клиническая картина: экзофтальм, отёк соска зрительного нерва, головная боль, конвульсии, септическая лихорадка. Прогноз неблагоприятный. Лечение: госпитализация, интенсивный уход, внутривенная инфузия жидкостей и антибиотиков. Синоним: синдром кавернозного синуса. МКБ-10. G08 Внутричерепной и внутрипозвоночный флебит и тромбофлебит.
Тромбоз почечной вены. Причины: операция в полости xe «Тромбоз:почечной вены» живота, хроническая сердечная недостаточность, дегидратация, заболевания почек, снижение почечного кровотока. Клиническая картина: поясничная боль, дизурия, увеличенная болезненная почка. Течение может быть острым и хроническим. Лечение: антикоагулянты, глюкокортикоиды. МКБ-10. N28. 0 Ишемия или инфаркт почки.
Внутричерепной и внутрипозвоночный флебит и тромбофлебит
Содержание
Определение и общие сведения [ править ]
Этиология и патогенез [ править ]
Септический тромбоз внутричерепных венозных синусов возникает при хронических воспалительных процессах в тканях головы: фронтитах, этмоидите, гнойном отите, мастоидите, гнойных очагах в глазнице и верхней челюсти, остеомиелите костей мозгового и лицевого черепа. Инфекция в таких случаях распространяется контактным путем и по венам. Проникает в пещеристый, каменистые, сигмовидные и другие венозные синусы. Возможна обусловленность тромбоза венозных синусов септическими венозными эмболами. При септических тромбозах венозных синусов инфекция может распространяться на мягкие мозговые оболочки, вещество мозга. Распространяясь гемотогенным путем, может поражать различные органы и ткани.
Тромбоз синусов ведет к повышению внутричерепного давления и в связи с нарушением венозного оттока из мозга может обусловить развитие в нем множественных ишемических очагов. Чаще других встречается нарушение гемодинамики в пещеристом синусе. Оно может быть обусловлено его тромбозом или формированием каротидно-кавернозного соустья.
Клинические проявления [ править ]
Тромбоз пещеристого синуса может быть септическим, инфекционно-аллергическим и атеросклеротическим.
2. Инфекционно-аллергический тромбоз пещеристого синуса возникает подостро в связи с перенесенным гриппом, парагриппом, ОРЗ, переохлаждением и т.д. Обычно односторонний. Характеризуется экзофтальмом, застойными явлениями в конъюнктиве, офтальмопарезом, болью и нарушением чувствительности в зоне иннервации I ветви V черепного нерва. На глазном дне наблюдается расширение вен сетчатки. Возможно развитие тромбоза центральной вены сетчатки или ее ветвей, что сопровождается выраженным расстройством зрения. Иногда возникают повышение внутриглазного давления до 30-35 мм рт.ст., лейкоцитоз, ускоренная СОЭ. Может осложниться экссудативным ретинитом с отслойкой сетчатки. Функция внутренней сонной артерии обычно сохраняется.
3. Атеросклеротический тромбоз пещеристого синуса проявляется подостро, чаще с одной стороны, у пожилых людей с выраженным атеросклерозом.
Характеризуется невралгической болью в зоне иннервации I ветви V нерва, обычно умеренным экзофтальмом, диплопией, иногда тошнотой, рвотой, нарушением (в разной степени) функций III, IV, VI черепных нервов. Глазное дно вариабельно: может отражать только основное сосудистое заболевание, но возможны развитие внутричерепной гипертензии, локальная боль и выстояние глазного яблока, при этом может повышаться (редко выше 32-36 мм рт.ст.) внутриглазное давление.
5. Иногда между оболочечными ветвями внутренней или наружной сонной артерии и кавернозным синусом существуют анастомозы. Кровоток по ним направлен из артерии в вену. Предполагают, что основой патофизиологических механизмов этих артериовенозных анастомозов, известных так же, как фистулы кавернозного синуса, являются спонтанное раскрытие врожденных артериовенозных шунтов, разрыв их истонченных стенок в связи с повышением артериального давления или минимальной травмы. В дебюте клинической картины может возникнуть гиперемия конъюнктивы глаза. В связи с этим диагностируется хронический конъюнктивит или эписклерит. Со временем появляются боль в области орбиты (иногда интенсивная), парез прямой наружной мышцы глаза и, как следствие, диплопия. Наблюдаются застойная инъецированность сосудов конъюнктивы глаза, хемоз, повышение внутриглаз- ного давления. Иногда (однако не всегда!) можно прослушать пульсирующий шум в области орбиты. Нередко возникает отслойка хориоидальной оболочки. Чаще наблюдается у женщин старше 50 лет.
Нарушение оттока венозной крови из полости черепа и обусловленная этим внутричерепная гипертензия могут быть сопряжены с обструкцией верхней полой вены, чаще в связи с ее сдавлением или прорастанием первичной или метастатической опухолью верхнего средостения (рак бронхов, лимфома), реже при фиброзирующем медиастените, аневризме аорты. Проявляется расширением коллатеральных вен верхней части грудной клетки и шеи, отеком лица, конъюнктивы и упорной диффузной головной болью. Возможны расстройства зрения, нарушение сознания. В случаях одновременного сдавления трахеи возникают одышка, стерторозное дыхание, признаки повышенного внутригрудного давления.
Внутричерепной и внутрипозвоночный флебит и тромбофлебит: Диагностика [ править ]
Дифференциальный диагноз [ править ]
Внутричерепной и внутрипозвоночный флебит и тромбофлебит: Лечение [ править ]
При асептическом тромбозе внутричерепных вен и венозных синусов показано лечение антикоагулянтами. Обычно применяется гепарин, начиная с внутривенного или подкожного введения 5000 ЕД. В дальнейшем доза гепарина наращивается до увеличения времени свертывания крови вдвое. Доза гепарина при этом может быть в пределах 30 000 ЕД в сутки.
Возможно непрерывное внутривенное введение с помощью инфузионной системы, начиная с 1000 ЕД/ч с последующим постепенным наращиванием дозы через каждые 6-8 ч на 100-200 ЕД/ч до необходимого увеличения времени свертывания крови.
Введение гепарина продолжается до существенного улучшения состояния больного. После этого гепарин может быть заменен непрямыми антикоагулянтами, антиагрегантами, которые при идиопатическом тромбозе с целью предупреждения его рецидива применяются не менее 3 мес. В случае когда причиной тромбоза является стойкая гиперкоагуляция, антикоагулянты применяют длительно, иногда в малых дозах под лабораторным контролем пожизненно. При пароксизмальной ночной миоглобинурии гепарин противопоказан. В период лечения гепарином не следует применять НПВС.
Параллельно с антикоагулянтами с первого дня заболевания проводится противоотечная терапия. Применяются осмотические диуретические средства. Использование кортикостероидов в таких случаях нецелесообразно.
По показаниям проводится и необходимая симптоматическая терапия, в частности лечение анальгетиками и противосудорожными средствами.
Тромбоз кавернозного синуса
Тромбоз кавернозного синуса – это патология, при которой происходит закупорка пещеристой венозной пазухи головного мозга тромботическими массами. Проявляется головной болью, отеками и покраснением глазничной области, нарушением функций III, IV, VI и частично V пары ЧМН, экзофтальмом, хемозом, реже – очаговой неврологической симптоматикой. Диагностика базируется на сопоставлении клинических, анамнестических данных с результатами нейровизуализации, лабораторных тестов. Терапевтическая программа состоит из антитромботической, антибактериальной, симптоматической медикаментозной терапии, при необходимости включает оперативное вмешательство.
МКБ-10
Общие сведения
Тромбоз кавернозного синуса, согласно мнению различных авторов, мог быть описан несколькими учеными в разные временные промежутки. Одни указывают на авторство ирландского анатома и хирурга Уильяма Диза в 1778 году, другие – шотландского врача, профессора Эндрю Дункана в 1821 году. В настоящее время заболевание встречается редко. У взрослых людей показатель распространенности составляет порядка 3-4 случаев на 1 млн. населения, у подростков и детей раннего возраста – 6-8 эпизодов на 1 млн. Чаще всего патология наблюдается среди лиц в возрасте от 20 до 40 лет, преимущественно женщин. Показатель смертности при этой форме тромбоза венозных пазух колеблется в пределах от 5 до 25%.
Причины
Как правило, тромбоз кавернозного синуса становится осложнением других патологий. В этиологии ведущую роль могут играть многие заболевания и предрасполагающие обстоятельства, в большинстве случаев – их различные комбинации. Примерно в 10-20% его расценивают как самостоятельную нозологию. Наиболее часто поражения кавернозной пазухи ассоциируют со следующими группами факторов:
Патогенез
В основе патогенеза любого тромбоза лежит триада Вирхова – повреждение сосудистой стенки, замедление местного кровообращения, повышение вязкости крови. За счет этого происходит локальный процесс адгезии и агрегации тромбоцитов, формирование первичного тромбоцитарного (красного) тромба. Наличие большого количества трабекул внутри пещеристой пазухи способствует его дальнейшему росту и распространению по внутричерепным венам.
Все морфологические изменения развиваются благодаря двум механизмам – закупорке региональных вен тромботическими массами и нарастанию внутричерепного давления. Первая приводит к нарушению интракраниального кровотока, повышению гидростатического давления и отеку головного мозга. Второй фактор, обусловленный застоем венозной крови в пазухах, становится причиной остановки физиологического всасывания цереброспинальной жидкости. Сочетание перечисленных обстоятельств провоцирует ишемию, иногда – инфаркт мозга или геморрагии.
Основные неврологические проявления тромбоза кавернозного синуса обусловлены его особенностями строения и топографией. Через пещеристую пазуху или ее стенки проходят такие анатомические структуры, как внутренняя сонная артерия, региональное симпатическое сонное сплетение, группа черепно-мозговых нервов: глазодвигательный, отводящий, блоковой и две ветви тройничного (глазничная, верхнечелюстная).
Симптомы
Выраженность и скорость развития симптомов тромбоза кавернозного синуса вариабельны, зависят от первичного заболевания, темпов прогрессирования гемодинамических нарушений, возраста пациента. Первым симптомом становится головная боль, не имеющая специфических характеристик. Она может возникать остро или постепенно, быть локальной или разлитой, постоянной или перемежающейся, сопровождаться тошнотой, рвотой. При инфекционном происхождении патологии наблюдается усиление цефалгии при горизонтальном положении, во время сна, гипертермия и другие признаки интоксикационного синдрома.
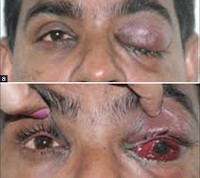
Локальная офтальмологическая симптоматика представлена отеком, болью при нажатии на периорбитальные ткани, болезненностью глазного яблока. Возникает хемоз, двухсторонний экзофтальм различной степени выраженности, реже – только со стороны поражения. Пациенты отмечают резкое ухудшение зрения. Иногда при пальпации определяются утолщенные вены верхнего века. К другим местным симптомам относятся покраснение или цианоз, отек височно-лобной области, щеки и верхней губы. Типичный признак тромбоза кавернозного синуса – отечность сосцевидного отростка.
Характерно нарушение общего состояния различной степени от оглушения до комы. Реже встречается психомоторное возбуждение, особенно выраженное при сопутствующем инфаркте или кровоизлиянии в головной мозг. При этом постепенно формируется очаговая неврологическая симптоматика: моторная, сенсорная афазия, геми-, монопарезы, параличи, фокальные или генерализованные эпилептические припадки. Сравнительно редко наблюдается менингеальный синдром.
Локальные неврологические расстройства представлены синдромом верхней глазной щели, что клинически проявляется опущением верхнего века, болезненным ограничением движений глазного яблока, нарушением поверхностных видов чувствительности в зоне иннервации пораженных черепных нервов. Реже наблюдается сглаженность носогубной складки. В некоторых случаях происходит медленное выпадение функции только III и IV пары, что приводит к различным формам косоглазия.
Осложнения
Осложнения тромбоза пещеристого синуса встречаются довольно часто. Самые распространенные из них – инфаркт и кровоизлияния в ткани головного мозга, отек с признаками вклинения. В той или иной комбинации они выявляются примерно в 50% случаев. Реже формируется эпилептический статус, тромбоэмболия легочной артерии. При инфекционной этиологии могут наблюдаться абсцессы ЦНС, гнойные менингиты, метастатические пневмонии, абсцессы легких, печени. У некоторых больных возникают эндокринные нарушения, связанные с поражением гипоталамо-гипофизарной системы. Распространенное отдаленное осложнение – ухудшение качества зрения, скотомы.
Диагностика
Сложность диагностики заключается в практически полном отсутствии патогенетических симптомов. Дифференциальная диагностика проводится с сепсисом, аналогичным поражением сигмовидной пазухи, флегмоной орбиты, ретробульбарным кровоизлиянием, глиомой или саркомой тканей глазницы. Программа обследования пациента с подозрением на данную патологию включает в себя:
Лечение тромбоза кавернозного синуса
Фармакотерапия
Основная цель медикаментозного лечения – профилактика нарастания внутричерепной гипертензии, угнетение воспалительных процессов, максимальное восстановление кровотока в пораженном синусе, предотвращение повторного тромбоза. При бактериальном или неизвестном происхождении заболевания схема терапии в обязательном порядке дополняется антибактериальными препаратами. Можно выделить следующие направления:
Хирургическое лечение
Представлено двумя основными направлениями – удалением тромба и санацией имеющихся очагов инфекции или устранением первичных хирургических патологий. Принятие решения в вопросе о целесообразности оперативного вмешательства осуществляется только после определения тактики медикаментозной терапии и введения стартовых доз антибиотиков. Исключением является нарастающая транслокация внутричерепных структур с риском вклинения ствола головного мозга. В таких случаях показана экстренная декомпрессионная гемикраниотомия.
Прогноз и профилактика
При раннем начале и успешности лечебных мероприятий показатель выживаемости при тромбозе пещеристого синуса составляет 91-94%. Полное излечение наблюдается у 55-77% пациентов. Незначительные остаточные явления отмечаются у 10-30% больных, еще у 8-10% сохраняются клинически значимые последствия перенесенного заболевания. Специфические превентивные мероприятия не разработаны. Неспецифическая профилактика тромботического поражения кавернозного синуса основывается на раннем выявлении и своевременном устранении патологий и нарушений, являющихся потенциальным этиологическим фактором, рациональной фармакотерапевтической коррекции коагулопатий.