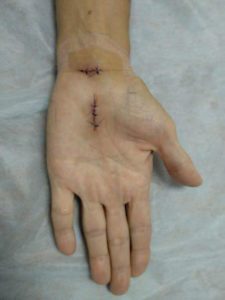
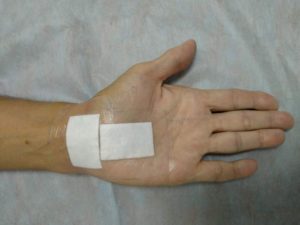
ушиб пальца кисти код по мкб 10 у взрослых лечение
Ушиб пальца кисти код по мкб 10 у взрослых лечение
Чаще встречается у женщин, чем у мужчин в соотношении 7 : 1. Заболевание может возникнуть в любом возраста, но максимальный его пик составляет около 50 лет.
Была обнаружена связь с такими заболеваниями, как синдром Элерса-Данлоса, акроцианоз, желудочно-кишечные заболевания, болезни желчного пузыря, мигрень и системная красная волчанка.Показатели свертывающей системы крови в пределах нормы.
Синдром Ахенбаха характеризуется появлением гематомы, спонтанной или связанной с незначительной травмой, чаще на ладонной стороне пальцев, хотя есть сообщения о локализации в области ладоней, тыльной поверхности кисти, подошв или пальцев ног.
Гематома размером с монету развивается спонтанно или под влиянием механического напряжения (ношение сумки для продуктов, печатание на машинке, обморожение) и сопровождается значительной болезненностью.Часто начальным симптомом является ограниченный отек пораженных поверхностей пальцев.
Гематома регрессирует через несколько дней, однако характерны частые рецидивы на той же или на другой кисти.
Тесты на коагуляцию, подсчет элементов крови, скорость осаждение эритроцитов, электролиты, иммунологические тесты, ультразвуковое и рентгенологическое исследование, ангиография и биопсия в пределах нормы.
Прогноз благоприятный.Эффективных методов лечения нет.Рекомендуется наблюдение и исключение провоцирующих факторов
Имеются противопоказания.Проконсультируйтесь с врачом
Гнойно-воспалительные заболевания кисти
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Название протокола: Гнойно-воспалительные заболевания кисти
Код протокола:
Код(ы) МКБ-10:
L 03.0 Флегмона пальцев и кисти
Дата разработки протокола: 2014 год.
Категория пациентов: взрослые.
Пользователи протокола: хирурги, врачи/фельдшеры скорой медицинской помощи, фельдшеры.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация [1,2,3,4,5]
Классификация гнойных заболеваний кисти:
I. Гнойные заболевания пальцев/панариции:
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий, проводимых на амбулаторном уровне:
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: не проводится.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
Диагностические критерии
Жалобы [1,2,3,4,5]:
Панариций: острая пульсирующая боль, боль усиливается при сгибании и разгибании пальца, повышение температуры тела, недомогание, общая слабость, увеличение лимфатических узлов.
Флегмона кисти: боль, повышение температуры тела и нарушение функции кисти.
Физикальное обследование[1,2,3,4,5]:
Панариций: покраснение кожи, отек тканей и локальная боль. В течение нескольких часов боль усиливается, становится пульсирующей и палец отекает. Общее состояние пациента может, как оставаться удовлетворительным, так и значительно ухудшаться.
Флегмона кисти: отек и гиперемия и, нарушение функции кисти, местное повышение температуры, болезненность при пальпации.
Лабораторные исследования:
Общий анализ крови:
Рентгенография кисти: при костном панариции отмечается деструкция костной ткани. На рентгенограммах пальца признаки разрушения кости определяются лишь к концу 2-й/началу 3-й недели.
Показания для консультации специалистов:
Дифференциальный диагноз
Лечение
Тактика лечения
Немедикаментозная терапия: режим III, стол №15, иммобилизация кисти.
Медикаментозное лечение
Антибактериальная терапия:
• Трипсин + Химотрипсин лиофилизат для приготовления раствора для наружного и местного применения 50 мг.
Медикаментозное лечение, оказываемое на амбулаторном уровне
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи: не проводится.
Хирургическое вмешательство
Хирургическое вмешательство, оказываемое в амбулаторных условиях:
Операция: вскрытие панариция (под местной анестезией).
Показания к операции: панариций.
Операцию следует производить, не дожидаясь явных рентгенологических деструктивных изменений, руководствуясь клинической картиной заболевания.
• если панариций в форме «запонки», оперативное вмешательство выполняется как при подкожном.
При паронихии: рассекают околоногтевой валик.
В зависимости от локализации можно применять клиновидные, П-образные, парные продольные разрезы.
При под ногтевом панариции:
Операцию завершают промыванием раны, введением дренажей (резиновые полоски), наложением повязки с антисептиком. При оперативном лечении подкожного панариция следует проводить иммобилизацию.
При сухожильном панариции:
На средней, проксимальной фалангах производят одно/двусторонние среднебоковые разрезы по нейтральной линии пальца на каждой пораженной фаланге. Для вскрытия слепого мешка проксимального отдела влагалища выполняют два отдельных разреза на ладони у основания пальца. Следует избегать разрезов по срединной линии пальца или боковых разрезов вдоль всего сухожилия (типа Бира, Канавела), так как они могут привести к тяжелым изменениям сухожилия с утратой функции пальца.
При панарициях 1 и 5 пальцев необходимо произвести дополнительные разрезы в области тенара и гипотенара соответственно, а также на предплечье.
Вскрываются сухожильные влагалища продольными разрезами, удаляют гнойный экссудат и промываются раствором антисептика.
Затем производят дренирование. Дренаж (резиновые полоски, окончатая трубка) следует проводить в поперечном направлении кпереди от сухожилия. Заведение его между сухожилием и костью создаёт опасность повреждения брыжейки с питающими сосудами, что вызовет некроз сухожилия.
При своевременном выполнении операции нет необходимости выполнять некрэктомию. В поздних стадиях приходится удалять тусклые безжизненные участки сухожилия, что, конечно, приведет к утрате функции пальца. Обязательна иммобилизация.
Хирургическое вмешательство, оказываемое в стационарных условиях
Хирургическое вмешательство проводят под местной или общей анестезией
При суставном панариции:
Производят два боковых параллельных разреза в области сустава по тыльной поверхности.
Вскрывают сустав, промывают антисептиками и дренируют. Обязательно производят иммобилизацию.
Результат лечения лучше, если в процесс не были вовлечены хрящевые и костные структуры.
При деструкции суставных концов костей необходимо выполнять экономную резекцию. Исходом будет анкилоз пораженного сустава.
При костном панариции:
Производятся боковые разрезы, вскрывают и обрабатывают гнойно-некротическую полость.
В зависимости от характера поражения, наличия секвестров удаляют последние, производят экономную резекцию или полное удаление кости. Следует стремиться к максимальному сохранению кости.
Операцию заканчивают дренированием и иммобилизацией.
При флегмоне тыла кисти (поверхностные и глубокие):
Вскрывают продольными линейными разрезами в месте наиболее выраженной флюктуации и гиперемии в стороне от проекции сухожилия разгибателей.
Также вскрывают тыльные и ладонные абсцессы кисти.
При поверхностной флегмоне срединного ладонного пространства:
Вскрывают продольными разрезами, на ладонной поверхности кисти по ее средней линии с иссечением некротизированного апоневроза.
При глубоких флегмонах срединного ладонного пространства:
Вскрывают подобными разрезами.
После рассечения ладонного апоневроза манипуляции производят тупым путем из-за опасности повреждения ладонных артериальных дуг.
При флегмонах фасциально-клетчаточного пространства гипотанера:
Вскрывают линейными разрезами с последующим дренированием раны. Разрезы чаще проводят кнаружи от кожной складки, отграничивающей тенар от срединной части ладони.
При вскрытии флегмоны тенара необходимо остерегаться повреждения срединного нерва.
При комиссуральной флегмоне:
Вскрывают линейными разрезами в соответствующем межкостном промежутке. При распространении воспалительного процесса на тыльную поверхность кисти гнойные затеки дренируют из дополнительного разреза.
Применяют также полудугообразные разрезы в дистальном отделе ладони у основания пальца в соответствующем комиссуральном пространстве.
Дренирование ран осуществляют с помощью полихлорвиниловых окончатых трубок.
После операции обязательна иммобилизация кисти и предплечья.
Дальнейшее ведение:
Пациент находится на лечении до очищения раны от гнойного отделяемого и появления грануляционной ткани. Далее необходимо продолжить перевязки раны с применением бактерицидных, антисептических препаратов и мазей.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
Ложный сустав или псевдоартроз: симптомы, причины, лечение?
Что такое ложный сустав?
Ложный сустав или псевдоартроз – это патология врожденного и приобретенного характера, при которой нарушается непрерывность трубчатой кости, возникает подвижность в несвойственных ей отделах.
Ложный сустав (МКБ-10) обозначается кодом:
Патология образуется не сразу. Чтобы кости срослись неправильно, должен пройти определенный срок. Food and Drug Administration (FDA) описывает диагноз «несрастание», если после перелома прошло не менее 9 месяцев и на рентгене за последние 3 месяца не видно динамики образования костной мозоли¹.
Причины возникновения патологии ложного сустава
Врожденный ложный сустав формируется по таким причинам:
Среди всех случаев псевдоартроза врожденные патологии занимают до 4%. Остальные 96% выпадают на долю приобретенных. Их основные причины:
В центре современной медицины и травмотологии Ладистен проводят тщательную диагностику и исправляют последствия хирургических ошибок.
Симптомы
— Болит ли ложный сустав? – часто интересуются пациенты, которые перенесли операцию после перелома и не чувствуют облегчения. Ответ очевиден: болит.
Но кроме боли, добавляются другие симптомы. Основные признаки неправильного сращивания трубчатых костей:
Если вы заподозрили неладное после лечения травмы или перелома, обратитесь к врачу для своевременной диагностики. При раннем выявлении формирования ложного сустава, прогноз благоприятен.
Диагностика ложного сустава
Чтобы определить точно диагноз ложный сустав, клинические рекомендации называют рентген главным методом. Снимки нужно делать в прямой и боковой проекциях.
Основной признак: на рентгене отсутствует костная мозоль. Концы костных фрагментов сглажены и закруглены, полость на уровне костномозгового канала закрыта.
При диагностике используют классификацию 1976 года по Weber-Cech.
Классификация ложных суставов²:
Лечение ложного сустава
Когда возник ложный сустав, лечение без операции невозможно. Хирургическим путем порожденное место фиксирую заново для образования костной мозоли, окостенения³.
С этой целью проводят остеосинтез по Илизарову. Для операции используется аппарат внешней фиксации, который пациент носит около 6 месяцев.
Медицинский центр Ладистен проводит хирургические вмешательства малоинвазивным путем. Способ доказал свою эффективность 30-летней практикой. Новая применяемая конструкция – аппарат Веклича имеет патент.
Аппарат доктора Веклича – надежный прибор для сращивания кости, аппарат достаточно лёгкий и имеет улучшенную эргономику. Он не предусматривает использование травмоопасных спиц, тем самым снижая риск инфицирования и сроки реабилитации.
Профилактика: как предотвратить образование ложного сустава
Ранняя диагностика и лечение переломов – первый шаг профилактики.
К основным мерам профилактики относятся:
При соблюдении рекомендаций врача, риск развития патологии снижается.
Источники
¹Velle D.L. Delayed union and nonunion of fractures / David La Velle // Campbelle’s Operative Orthopaedics. – 1999. – Vol. 3. – P. 2579-2583
²СКЕЛЕТНО-М’ЯЗОВА РАДІОЛОГІЯ Шармазанова Е.П., Моселиани Х. Харьковская медицинская академия последипломного образования, г. Харьков. РЕНТГЕНОДИАГНОСТИКА ЛОЖНОГО СУСТАВА ПРИ ПЕРЕЛОМАХ БОЛЬШЕБЕРЦОВОЙ КОСТИ. УДК 616.073.75-+616.718.55/.65
³МИНИСТЕРСТВО ОХРАНЫ ЗДОРОВЬЯ УКРАИНЫ. ХАРЬКОВСКИЙ НАЦИОНАЛЬНЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ. БЕЛОСТОЦКИЙ АНТОН ИГОРЕВИЧ. КЛИНИКО-БИОМЕХАНИЧЕСКОЕ ОБОСНОВАНИЕ ВЫБОРА ТАКТИКИ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПАЦИЕНТОВ С НАРУШЕНИЯМИ КОНСОЛИДАЦИИ ПЕРЕЛОМОВ ДИСТАЛЬНОГО ОТДЕЛА БЕДРЕННОЙ КОСТИ. 14.01.21 – травматология и ортопедия. Диссертация на соискание ученой степени кандидата медицинских наук.
Причины и лечение стенозирующего лигаментита
В Международной Классификации Болезней десятого пересмотра (МКБ 10) нет сложного названия «стенозирующий лигаментит», зато есть простое M65.3 — «щелкающий палец».
Так давайте же разберемся, почему эти два словосочетания, простое и сложное, обозначают одно и то же.
Причины заболевания
Щелкающий палец — это объяснение со стороны пациента, т.е. палец действительно защелкивается при сгибании и разгибается с внешним усилием. Стенозирующий лигаментит — это объяснение с точки зрения анатомии. Стеноз означает сужение, а лигаментит — воспаление связки.
А теперь подробнее: дело в том, что за сгибание пальцев отвечают мышцы-сгибатели с брюшками на предплечье и длинными сухожильями на ладони и пальцах. Для движения пальцев эти сухожилья должны скользить вдоль суставов пальцев внутри специальных костно-фиброзных каналов. Иногда это скольжение нарушается из-за воспаления кольцевидной связки, либо самого сухожилья, тогда и возникает защелкивание пальца, а иногда и боль при движении.
В большинстве случаев, у этого заболевания нет какой-либо явной причины. Предрасполагающими факторами могут быть ревматоидный артрит, диабет, подагра или небольшая травма.
Лечение «щелкающего пальца»
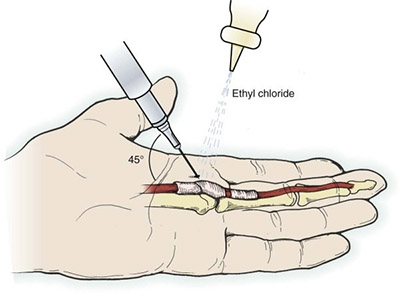
В своей практике я начинаю лечение с местной инъекции со стероидами (дипроспаном). Эта процедура весьма действенна и относительно безопасна. Если перед введением препарата попросить пациента подвигать пальцем, то можно ощутить скольжение сухожилий у кончика иглы. Это ощущение позволяет ввести небольшую дозу препарата точно туда, куда надо и не повредить сухожилье. Как правило эта быстрая манипуляция дает моментальный эффект.
Местная инъекция в области сухожилий сгибателей.
Операция при стенозирующем лигаментите
Однако нередки случаи, когда щелчки или боль возвращаются после выполнения инъекции (блокады). Тогда не остается сомнений в необходимости небольшой операции, которая заключается в рассечении кольцевидной связки, удерживающей сгибатели. Такую операцию можно сделать амбулаторно под местной анестезией, функция кисти восстанавливается полностью через несколько недель.Операция при стенозирующем лигаментите может быть выполнена открытым доступом с непосредственной визуализацией кольцевидной связки, также возможно подкожное ее рассечение без разреза кожи. Оба способа имеют свои преимущества и недостатки, а поэтому требуют предварительного обсуждения.
Важно отметить, что воспаление сухожилий сгибателей может проявляться только болью при нагрузке и протекать без «щелчков».
Вы можете подробнее обсудить свой случай при личной встрече
Ориентировочная стоимость хирургического лечения данной патологии 12000 рублей
Туннельный синдром (запястного канала): причины, симптомы и лечение
Общее представление
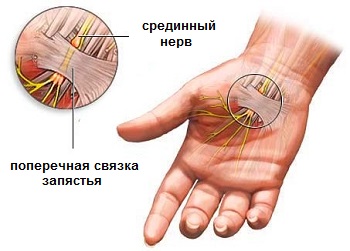
Синдром запястного канала (кистевой туннельный синдром) — это комплекс характерных симптомов, которые возникают при сдавлении срединного нерва в области запястья, код по МКБ-10: G56.0. Включает в себя онемение, парестезии и боль в зоне иннервации срединного нерва. Эти ощущения могут сопровождаться объективными изменениями чувствительности и силы в руке.
Диагностика
На первой линии диагностики при онемении пальцев рук в нашей клинике стоит электронейромиография, особенно это актуально для синдрома запястного канала. Для постановки диагноза необходимо сочетание характерных клинических признаков и отклонения от нормы, найденные при электронейромиографии. Также электрофизиологическое тестирование позволяет исключить другие неврологические проблемы (например, в шейном отделе позвоночника). При этом исследовании можно оценить тяжесть поражения нерва, что помогает в выборе дальнейшей тактики лечения и определяет прогноз заболевания. Ультразвуковое исследование может выявить объемные образования, оказывающие давление на нерв.
МРТ при туннельном синдроме назначается исключительно для предоперационного планирования при значимом повреждении сустава или при новообразованиях.
Лечение
Есть данные о пользе аэробных упражнений и контроле массы тела при карпальном синдроме. Велосипед или велотренажер — этом не лучший вариант упражнений, так как при этом руки испытывают постоянное напряжение.
Использование физиотерапии, например ультразвука, может дать временное облегчение.
Многие люди с начинающимся синдромом (по данным ЭНМГ) обычно хорошо реагируют на использование ночной шины для нейтрального положения кисти во время сна (минимум три недели).
Инъекция (блокада) с глюкокортикоидами, например с дипроспаном, показывает хорошие результаты, если более консервативные средства не работают.
Пациенты, которым не помогают консервативные методы, или те, кто изначально пришел с тяжелой степенью заболевания, направляются для оперативного лечения.
Операция при синдроме запястного канала (СЗК) заключается в рассечении ладонной связки, которая сдавливает срединный нерв. Вероятность успеха весьма велика (более 90%), а риск осложнений минимален. Рецидив после полного рассечения ладонной связки кисти случается крайне редко. Успех операции для пациентов с нормальными данными электронейромиографии менее вероятен.
Причины и патофизиология процесса
До изобретения электронейрофизиологических исследований в 1940-х онемение пальцев чаще связывали со сдавлением плечевого сплетения шейными ребрами или другими структурами в передней части шейного отдела позвоночника. Сейчас мы достоверно знаем, что срединный нерв сдавливается в нерастяжимом жестком запястном канале, происходит демиелинизация (повреждение оболочки нервного окончания), а затем и повреждение самого аксона. Сначала повреждаются чувствительные волокна, двигательные позднее. Окончательный механизм повреждения — это еще предмет для обсуждения. На данный момент считается, что основная проблема — это повышенное давление внутри запястного канала. Это давление блокирует венозный отток, отек нарастает и происходит еще более сильное сдавление, что в результате приводит к ишемии (недостаточности кровоснабжения) нерва. Риск возникновения может быть связан со многими факторами: генетическими, медицинскими, социальными, профессиональными и демографическими. Различные сочетания этих факторов риска и приводят к развитию туннельного синдрома запястья, однако с уверенностью назвать простую и ясную причину мы на данный момент не можем.
Эпидемиология
Частота заболевания
Наиболее точная статистика есть по Соединенным Штатам Америки, там регистрируется порядка 1–3 новых случая заболевания на 1000 человек в год. В среднем порядка 50 человек из 1000 страдают синдромом запястного канала.
Есть некоторый недостаток международной статистики в этом вопросе, однако распространенность синдрома в развитых странах схожа с США, например, в Голландии регистрируется порядка 2,5 новых случаев в год, а в Великобритании порядка 70–160 из тысячи человек когда-либо обращались за помощью. О карпальном синдроме практически не слышали в развивающихся странах, к примеру, среди коренного населения ЮАР.
Смертность/угроза здоровья
Заболевание не смертельно опасное и не может привести к фатальному исходу, однако может приводить к серьезным необратимым нарушениям функции кисти, если не было проведено корректное лечение.
Чаще возникает у белых людей европеоидной расы.
Считается, что женщины болеют синдромом карпального канала в три раза чаще, чем мужчины.
Пик возникновения приходится на 45–60 лет. Только 10% пациентов с данным диагнозом младше 31 года.
Симптомы заболевания
Зачастую история и жалобы заболевания руки важнее, чем данные обследования при диагностике туннельного синдрома кисти.
Онемение и покалывание
Чаще всего люди жалуются на то, что у них из рук выпадают предметы, руки становятся “ватными” и “слабыми”, иголки и мурашки могут стать частыми гостями в пальцах.
Признаки синдрома запястного канала проявляются при определенной работе или активности:
Ночью неприятные ощущения заставляют проснуться и встряхнуть кистью. Некоторые отмечают, что им надо походить, опустить руку в холодную/горячую воду. Двусторонний туннельный синдром встречается довольно часто, при этом доминантная рука обычно страдает раньше и сильнее, чем другая.
Локализация
Жалобы должны быть сосредоточены на ладонной поверхности запястья и кисти в 1-2-3 и половине четвертого пальцах, это зона иннервация срединного нерва. Онемение мизинца, тыла кисти — это зона ответственности других нервов, и не характерно для синдрома карпального канала. Удивительно, что многие пациенты не могут локализовать свои симптомы и жалуются на онемение/слабость во всей руке, что не исключает данный диагноз.
Нарушение чувствительности может сопровождаться жгучей болью в ладони, которая часто распространяется в пальцы или по предплечью, иногда до локтя.
Боль в область надмыщелков локтя и выше в плече или в шее заставляет задуматься о других проблемах опорно-двигательного аппарата, с которыми туннельный синдром может сочетаться. Выявление причин этих болей требует более детальной диагностики.
Признаки, связанные с вегетативной нервной системой
Нередко пациенты жалуются на всю руку: ощущения распирания, отечности кисти и пальцев, рука может мерзнуть или, наоборот, чувствоваться горячей. Многие реагируют на окружающую температуру, плохо переносят холод. Иногда замечают изменение цвета кожи. В редких случаях появляются жалобы на изменение потоотделения на ладони. Все это связано с нарушением парасимпатической иннервации, поскольку срединный нерв содержит немалое количество вегетативных нервных волокон.
Слабость, нарушение координации
Снижение силы в руке, особенно при захватах с использованием большого пальца часто сопутствует заболеванию. Это может быть связано с потерей чувствительного ответа или болью. Объективно слабость длинного сгибателя первого пальца и глубокого сгибателя второго пальца происходит при сдавлении срединного нерва выше уровня запястного канала. При осмотре доктор поможет выявить уровень компрессии и подобрать необходимое для вас лечение.
Что можно найти при осмотре?
Клинический осмотр очень важен для исключения другой патологии опорно-двигательного аппарата или нервной системы. Также при осмотре можно выявить характерные признаки заболевания для составления дальнейшего плана обследования.
Тесты на чувствительность
Изменения чувствительности могут отмечаться по ладонной поверхности 1-2-3 пальцев и по лучевой поверхности четвертого пальца. Существует тест Semmes-Weinstein, двухточечный дискриминационный. Чаще всего в практике используется тест с уколом.
Оценка чувствительности подтверждает, что зоны вне иннервации срединного нерва в норме.
Тесты на силу
Ослабление или выпадение функции следующих мышц: 1-2 червеобразных, противопоставляющей первый палец, короткого сгибателя и короткой отводящей первый палец, указывают на повреждение моторных волокон срединного нерва дистальнее запястного канала.
Специальные тесты
Не существует 100% уверенных клинических тестов для подтверждения туннельного синдрома, оценивается их комбинация.
Причины
С самого начала стоит упомянуть, что туннельный синдром может быть ассоциирован с различными факторами. С одной стороны, можно отметить, что симптомы сильнее выражены после или во время нагрузки на кисть, с другой стороны, нельзя утверждать, что нагрузка на руку является причиной или вызывает заболевание. Ассоциируется не значит является причиной.
Многие факторы передаются по наследству (“квадратное” запястье, толстая ладонная связка, тип строения тела). Также ассоциированные с синдромом карпального канала состояния имеют наследственную предрасположенность (диабет, болезни щитовидной железы, нефропатии, нейропатии).
Синдром запястного канала в результате специфической нагрузки на руку:
Прочие факторы развития:
Инструментальная/лабораторная диагностика
Лабораторные тесты
Не существует анализов крови для диагностики кистевого туннельного синдрома, однако они могут быть назначены для выявления сопутствующей патологии (например, диабета или ревматоидного артрита).
Лучевая диагностика
В рутинной практике лучевая диагностика не используется.
МРТ области запястья может быть полезна в предоперационной подготовке для идентификации причин механического сдавления срединного нерва. Изменения МР-сигнала могут отмечаться при хроническом сдавлении нерва, однако они пока не имеют практического значения для определения тактики лечения заболевания.
Многие специалисты сейчас используют УЗИ в дополнение к электрофизиологическим методам исследования. УЗИ может выявить патологические процессы, которые занимают место в запястном канале, подтвердить изменения в срединном нерве (увеличение площади поперечного сечения), которые реально помогают в диагностике.
Электронейрофизиологические исследования
Электронейромиография — это диагностический инструмент первой линии для синдрома запястного канала. Отклонения, найденные на ЭНМГ в сочетании со специфичными симптомами и тестами — ключ к правильному диагнозу. Также электронейромиография позволяет исключить другие неврологические нарушения.
Электрофизиологические исследования также могут определить степень повреждения нерва, что является объективным критерием для прогноза.
Туннельный синдром обычно разделяют на легкий, средний и тяжелый. В зависимости от лаборатории границы значений для этих групп могут отличаться. В целом пациенты с изолированными чувствительными нарушениями относятся к легкой группе, а в случае присоединения моторной дисфункции переходят в среднюю группу. Подтверждение повреждения аксона (выраженное снижение или отсутствие сенсорного/моторного ответа дистальнее запястного канала) свидетельствуют о тяжелой степени заболевания.
Отслеживание динамики при выполнении ЭНМГ помогает определить дальнейший подход к заболеванию.
Другие количественные тесты, такие как термография или виброметрия, менее информативны в сравнении с ЭНМГ и не рекомендованы для практического применения.
Лечение
Физическая терапия
Поскольку доказано, что синдром запястного канала связан с ожирением и низким уровнем подвижности, то исправление этих факторов способствует улучшению состояния. Велотренажер, велосипед и прочая нагрузка с необходимостью длительного хвата не показаны при данном заболевании.
Использование физиотерапевтических приборов может дать временное облегчение. Например, коротковолновая диатермия дает значимое временное улучшение в сравнении с плацебо, включающее снижение выраженности симптомов и боли, а также улучшение функции кисти.
Эргономика и кистевая терапия
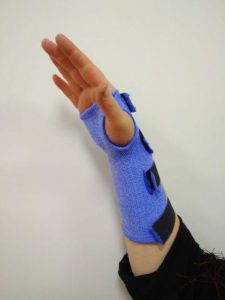
Фиксаторы на запястье, которые придают кистям правильное положение, имеют доказанную эффективность лечения в домашних условиях при использовании по ночам в течение минимум 3–4 недель.
Они являются недорогими и безопасными, поэтому при первичном выявлении заболевания нейтральную ночную шину стоит рассмотреть в первую очередь.
Специальные программы для укрепления мышц и упражнения на скольжение не получили доказательств эффективности. Массаж и мануальные техники, улучшающие скольжение нерва, не имеют доказанного лечебного эффекта. Изменения эргономики рабочего места (настройки стола, стула, положения тела), смена оборудования или инструмента не эффективны при уже подтвержденном синдроме.
Изготовление индивидуальной шины
Большинство людей с туннельным синдромом руки на ранней стадии хорошо реагируют на консервативную терапию, которая в первую очередь состоит из использования ночного фиксатора в течение трех недель. Готовые шины из ортопедических салонов могут дать улучшение, но индивидуальные удобнее и более эффективны, поэтому являются предпочтительными. Можно сказать, что сформованная по руке пациента шина из специального пластика (ортез) — это лучший выбор для начальной лечебной терапии синдрома запястного канала.
Медикаментозная терапия
Инъекции стероидов в запястный канал показали эффективность в течение длительного времени при условии, что другие способы были неэффективны. Блокады могут быть незаменимы в случае противопоказаний к оперативному лечению, например, при беременности. Ультразвуковые измерения срединного нерва руки позволяют предсказать эффективность блокады со стероидами. Ультразвуковая навигация при выполнении блокады не приводит к снижению осложнений или усилению эффекта от проведенной блокады.
Антиконвульсанты, такие как габапентин или прегабалин, которые назначают при различной нейропатической боли, могут быть использованы и при синдроме запястного канала.
Нестероидные противовоспалительные препараты (НПВС) и/или диуретики иногда имеют некоторую эффективность у пациентов с особенными состояниями (при задержке жидкости или теносиновите сухожилий сгибателей)
Однако в целом для всех пациентом с синдромом карпального канала эффективность габапентина, диуретиков или НПВС противоречива. В соответствии с руководством Американской Ассоциации Ортопедов системное применение лекарственных средств (таблетки, внутримышечные инъекции, капельницы) не более эффективно, чем плацебо для лечения туннельного синдрома. В дополнение стоит заметить, что добавки с витаминами группы В (В-6 и В-12) также не дают доказанного улучшения.
Хирургическое лечение
У пациентов, для которых консервативная терапия не дала своего результата, или для тех, кто изначально приходит на прием с тяжелой степенью синдрома карпального канала (по данным ЭНМГ), есть показания для проведения операции. Хирургическое рассечение ладонной связки приводит с высокой долей вероятности (более 90%) к значимому улучшению с низким уровнем осложнений. Успех хирургического лечения снижается для людей с нормальной электромиографией.
Операция по декомпрессии запястного канала проводится под местной анестезией в амбулаторной операционной. Для проведения такой операции не требуется госпитализация или участие анестезиолога.
Операция может выполняться с использованием классического широкого доступа, а также миниинвазивно с или без применения эндоскопического оборудования. Отдаленные результаты корректно проведенной операции сопоставимы для разных способов вмешательства.
Подробности хирургического вмешательства и его необходимость стоит обсудить в вашем случае стоит обсудить с кистевым хирургом.
Что делать после выявления?
При первичном назначении консервативной терапии запястного канала необходима повторная консультация специалиста в течение 4–6 недель для оценки эффективности.
Пациент, которые не достигли желаемого результата при консервативном лечении, должны быть направлены на хирургическую декомпрессию запястного канала.
Если симптомы сохраняются после операции, требуется контроль ЭНМГ.
Повторное назначение исследование следует делать не раньше 3 месяцев после операции.
Профилактика
Для туннельного синдрома не существует доказано эффективных способов профилактики.
Осложнения
При отсутствии терапии срединный нерв продолжает повреждаться, что приводит к необратимому нарушению функции кисти и беспомощности. При длительным не лечении у некоторых людей развивается постоянная боль в запястье и кисти.
Прогноз
Туннельный синдром запястья обычно со временем прогрессирует и может привести к необратимому повреждению срединного нерва. Может ли консервативный подход предотвратить прогрессирование, на данный момент неясно.
Даже после оперативной декомпрессии запястного канала частичное возвращение симптомов СЗК по прошествии нескольких лет возможно (порядка треть пациентов в течение 5 лет).
При раннем выявлении до 90% пациентов отмечают улучшение при консервативном лечении, что не исключает необходимость операции в будущем.
Пациенты с сопутствующей патологией (диабет или перелом лучевой кости и прочие) имеют относительно худший прогноз в сравнении с теми, у кого отсутствуют подобные факторы.
Пациенты с нормальными данными ЭНМГ с меньшей вероятностью получат улучшение после операции по сравнению с теми, у кого компрессия срединного нерва подтверждена.
Пациенты с подтвержденным аксональным повреждением имеют худший прогноз для полного восстановления нерва.
Что надо знать пациенту?
“Ассоциирован” — не значит “является причиной”.
Сосуществование двух состояний совершенно не означает, что между ними есть причинно-следственная связь. Например: работа руками вызывает онемение в пальцах, характерное для кистевого синдрома, также как нагрузка вызывает загрудинные боли при ишемической болезни сердца. Такая ассоциация не означает, что нерв повреждается от работы руками или ему делается хуже. Равно как и легкие упражнения полезны при ишемической болезни сердца.
Избегать крайностей.
Если рука подвергается большим силовым, повторяющимся, вибрационным нагрузкам, длительно находится в крайних положениях сгибания/разгибания, то следует найти пути избежать подобных ситуаций во время труда и отдыха.
Упражнения — хорошо!
Повышенный индекс массы тела и низкий уровень физической активности способствуют развитию синдрома запястного канала.
Ориентировочная стоимость хирургического лечения данной патологии в нашей клинике 20000 рублей.