выпадение цистостомы код по мкб 10 у взрослых
Состояние, связанное с наличием искусственного отверстия (Z93)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
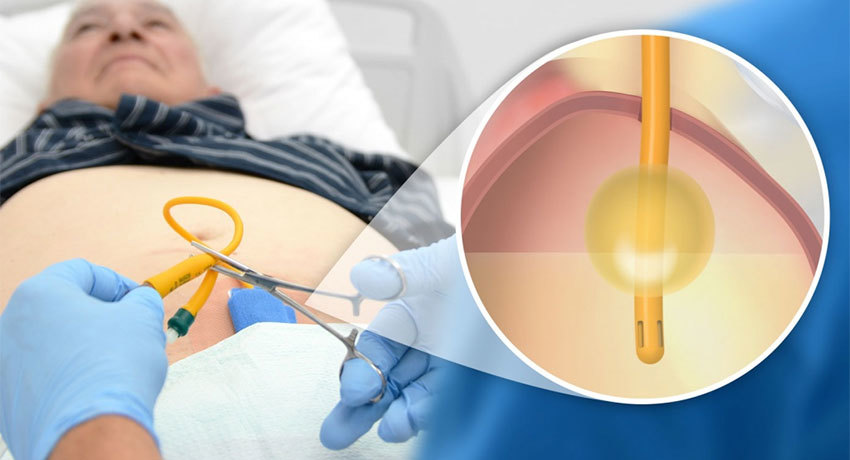
Эпицистостомия
Эпицистостомия — это хирургическая операция для создания оттока содержимого мочевого пузыря через катетер (эпицистостому) в нижней части живота над лобком.
Обычно эпицистостомия применяется в случаях, когда катетеризация уретры по той или иной причине невозможна и нормальное мочеиспускание нельзя восстановить. То есть, нарушена уретральная проходимость, но функция мочевого пузыря сохранена.
В этом случае может возникнуть острая задержка мочи, угрожающая жизни, и установка эпицистостомы представляет экстренное вмешательство.
Показания
В одних случаях эпицистостомия применяется как временная мера, например, при подготовке к хирургической операции. В других случаях эпицистостома устанавливается на неопределенный срок.
Опорожнение мочевого пузыря через эпицистостому может быть как непрерывным (в мочеприемник), так и регулируемым, путем открывания и закрывания клапана (в судно или унитаз).
Основные показания к проведению эпицистостомии:
Мы вам перезвоним, оставьте свой номер телефона
Виды эпицистостостомии
В современной хирургической практике применяется три метода выполнения операции — открытая, троакарная эпицистостомия, а также создание эпицистостомы без вскрытия стенки мочевого пузыря.
Открытая эпицистостомия
Операция выполняется под местной или эпидуральной анестезией, при которой пациент остается в полном сознании, но нижняя часть тела теряет чувствительность. В некоторых случаях возможно применение общего наркоза.
Хирургическое вмешательство выполняется при наполненном мочевом пузыре.
В нижней части живота на 2 см выше лобка выполняется вертикальный разрез кожи длиной 4–5 см, мышцы раздвигаются и создается доступ к стенке мочевого пузыря.
В верхней части мочевого пузыря создаются фиксаторы из капроновой нити. Стенка пузыря между ними разрезается, после чего его содержимое откачивается вакуумным насосом.
Далее устанавливается катетер, который прочно фиксируется швами. Мочевой пузырь прикрепляется к плоским мышцам посредством двух стежков.
Из мочевого пузыря выпускается дренажная трубка, рана послойно ушивается. Область операции обрабатывается антисептиком, сверху накладывается повязка.
Этот вид операции выполняется как временная мера перед проведением хирургической операции или как средство постоянной эвакуации содержимого мочевого пузыря.
Троакарная эпицистостомия
Операция проводится под визуальным контролем. Для этого через уретру внутрь вводится цистоскоп — миниатюрная видеокамера на гибком проводнике. Изображение с видеокамеры передается на монитор компьютера, так что врач может все время контролировать свои действия и выполнять манипуляции с высокой точностью.
Операция выполняется под местной инфильтрационной анестезией, с чрескожным доступом при наполненном мочевом пузыре.
На брюшной стенке делается небольшой разрез (не более 1 — 1,5 см). После этого, используя троакар, врач проходит мышцы и апоневроз брюшины, достигает стенки мочевого пузыря и проникает через нее. По внутренней поверхности троакара вводится катетер. Троакар извлекается, катетер фиксируется швами.
Такие вмешательства применяются как временный способ дренирования, обычно перед хирургической операцией.
Установка эпицистостомы без вскрытия мочевого пузыря
В этом случае искусственный мочевыводящий канал формируется через разрез в области пупка. После его создания брюшина вокруг пупочного кольца ушивается, чтобы надежно герметизировать эпицистостому.
Прооперированная область обрабатывается антисептиком, сверху накладывается стерильная повязка.
Искусственный мочевыводящий канал представляет собой тонкую гибкую трубочку, которая может быть соединена с мочеприемником или иметь свободный конец. Во втором случае эвакуация мочи выполняется открыванием клапана и в целом мало отличается от обычного мочеиспускания.
Подготовка
Перед проведением эпицистостомии пациент международной клиники Медика24 проходит обязательный комплекс диагностических обследований:
Для выбора оптимального способа проведения операции и исключения противопоказаний проводятся дополнительные исследования:
Эпицистостомия выполняется при наполненном мочевом пузыре, поэтому за 2 часа до операции нужно выпить не менее 1,5 литров воды.
После операции
После проведения эпицистостомии пациент некоторое время находится в стационаре международной клиники Медика24 под постоянным врачебным наблюдением.
Срок пребывания в стационаре зависит от вида проведенной операции и ее целей. Если эпицистостома была установлена в рамках подготовки к последующей хирургической операции, пациент находится в клинике до полного завершения лечения.
После операции пациенту назначаются антибактериальные препараты, уросептики, мочевой пузырь регулярно промывается дезинфицирующим раствором.
Послеоперационный уход включает надлежащее содержание катетера, регулярные замены цистостомического дренажа, замены мочеприемника.
В течение 7 — 10 дней прооперированная область обрабатывается антисептиками. Далее для гигиенических процедур можно будет использовать обычное мыло.
В последующем требуются:
Как показывает практика международной клиники Медика24, операции эпицистостомии не мешают в последующем вести нормальный образ жизни, не создают препятствий для физической активности и даже занятий спортом и сексуальной жизни.
Мы вам перезвоним, оставьте свой номер телефона
Общая информация
Краткое описание
Коды по МКБ-10:
Д 16.0 Доброкачественные новообразования лопатки и длинных костей верхней конечности
Д 16.1 Доброкачественные новообразования коротких костей верхней конечности
Д 16.2 Доброкачественные новообразования длинных костей нижней конечности
Д 16.3 Доброкачественные новообразования коротких костей нижней конечности
Д 16.7 Доброкачественные новообразования ребер, грудины и ключицы
Д 16.8 Доброкачественные новообразования костей таза, крестца и копчика
Д 16.9 Доброкачественные новообразования костей и суставных хрящей неуточненное
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
3. Костно-хрящевой экзостоз.
Диагностика
Диагностические критерии
Жалобы и анамнез: выявленные во время рентгенологического обследования внутрикостные и исходящие из кости образования.
Физикальное обследование: утолщения кости, пальпируемые костные новообразования, ограничение функции суставов.
Лабораторные исследования: изменений в клинических, биохимических анализах при отсутствии сопутствующей патологии не наблюдается.
Инструментальные исследования: на рентгенограммах кости выявляются внутрикостные или растущие из кости новообразования, вздутие кости.
Минимум обследования при направлении в стационар:
3. Анализ на ВИЧ, гепатиты в случае перенесенных ранее оперативных вмешательств.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров), гематокрит, тромбоциты, свертываемость.
2. Определение остаточного азота, мочевины, общего белка, билирубина, кальция, калия, натрия, глюкозы, АЛТ, АСТ.
3. Определение группы крови и резус-фактора.
4. Общий анализ мочи.
5. Рентгенография пораженных костей в двух проекциях.
6. УЗИ органов брюшной полости по показаниям.
9. ИФА на маркеры гепатитов В, С, Д, ВИЧ по показаниям.
Дополнительные диагностические мероприятия:
1. Анализ мочи по Аддису-Каковскому, по показаниям.
2. Анализ мочи по Зимницкому, по показаниям.
3. Посев мочи с отбором колоний, по показаниям.
4. Рентгенография грудной клетки, по показаниям.
5. ЭхоКГ, по показаниям.
Дифференциальный диагноз
Признак
Доброкачественное новообразование кости
Остеосаркома
Хондросаркома
Отсутствует или в ночное время
Постоянная локальная выраженная боль
Непостоянная тупая боль
Метастазы во все органы
Метастазы в легкое
Вздутие кости, четкие контуры, истончение кортикального слоя, отсутствие периостальной реакции
Слоистые периостозы, нечеткие контуры, реакция надкостницы, лизис кортикального слоя
Узурация кортикального слоя, пятнистость тени, кальцификаты
Лечение
Тактика лечения
Цели лечения: резекция костного новообразования.
Медикаментозное лечение:
3. Обезболивающая терапия в послеоперационном периоде с первых суток (трамадол, кетонал, триган, промедол) по показаниям в возрастной дозировке в течение 1-5 суток.
5. С целью профилактики гипокальциемии препараты кальция (глюконат кальция, кальций-Дз Никомед, кальцид, остеогенон) перорально с 3-5 суток, после операции, в возрастной дозировке по показаниям.
6. Переливание компонентов крови (СЗП, эрмасса одногруппная) интраоперационно и в послеоперационном периоде по показаниям.
Профилактические мероприятия:
— профилактика бактериальной и вирусной инфекции;
— профилактика контрактур и тугоподвижности суставов;
Основные медикаменты:
5. Препараты кальция в таблетках
Дополнительные медикаменты:
1. Препараты железа перорально
2. Растворы глюкозы в\в
3. Раствор NaCl 0,9% в\в
Индикаторы эффективности лечения:
1. Восстановление функционального объема движений в суставах.
Госпитализация
Показания к госпитализации: плановое, наличие утолщения кости, костных наростов, ограничение движений в суставах, болевой синдром.
Доброкачественная гиперплазия предстательной железы
Общая информация
Краткое описание
Полное название: Доброкачественная гиперплазия предстательной железы
Код протокола:
Код по МКБ-10:
N40 – Гиперплазия предстательной железы
Сокращения, используемые в протоколе:
БАК-биохимический анализ крови
ДГПЖ- Доброкачественная гиперплазия предстательной железы
ИВО- инфравезикальная обструкция.
ОАМ-общий анализ мочи
ПСА-простатоспецифический антиген
УЗИ-ультразвуковое исследование
Дата разработки протокола: апрель,2013г.
Категория пациентов: мужчины в возрасте от 45 лет и более, с жалобами на затрудненное мочеиспускание, у которых по данным УЗИ имеется ДГПЖ
Пользователи протокола: врачи-урологи, врачи-андрологи, врачи-хирурги
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Обследования необходимые до плановой госпитализации:
| Наименование | Кратность (срок годности результата) |
| ОАК | 1 (не более 10 дней) |
| ОАМ | 1 (не более 10 дней) |
| БАК(общий белок, мочевина, креатинин, глюкоза, общий билирубин,прямой блирубин, АЛТ,АСТ) | 1 (не более 10 дней) |
| ЭКГ с заключением | 1 (не более 10 дней) |
| Бак.посев мочи | 1 (не более 10 дней) |
| Коагулограмма | 1 (не более 10 дней) |
| Микрореакция | 1(не более 15 дней) |
| Группа крови и Резус фактор | 1(с печатью и подписью) |
| Флюорография | 1 (не более 10 дней) |
| Анализ на ВИЧ | 1(не более 6 мес) |
| Маркеры гепатитов В и С | 1(не более 6 мес) |
| Осмотр терапевта, ЛОР-врача, стоматолога | 1 (не более 10 дней) |
| Консультация узких специалистов при наличии выраженных сопутствующих заболеваниях(кардиолог, эндокринолог, невролог и др) | 1 (не более 10 дней) |
| Экскреторная урография с нисходящей цистографией | 1 (не более 2 мес) |
Обследования необходимые в плановом стационаре:
| Наименование услуги | Основные | Дополнительные |
| Общий анализ крови (6 параметров) | 1(каждые 10 дней) | |
| Общий анализ мочи | 1 (каждые 10 дней) | |
| БАК( с определение мочевины, глюкозы, общего и прямого билирубина, креатинина, АЛТ,АСТ) | 1(каждые 10 дней) | |
| Осмотр анестезиолога | 1 | |
| Гистологические исследования ткани | 1 | |
| ЭКГ | 1 | |
| УЗИ мочевыделительной системы | 1 | |
| Урография внутривенная с нисходящей цистографией | 1 | |
| Компьютерная томография мочевыделительной системы | 1 | |
| Определение уровня ПСА общего. | 1 | |
| Урофлоуметрия | 1 | |
| Консультация узких специалистов при наличии выраженных сопутствующих заболеваниях(кардиолог, эндокринолог, невролог и др) | 1 |
Диагностические критерии
Жалобы и анамнез: жалобы на затрудненное мочеиспускание, учащенное ночное мочеиспускание, чувство остаточной мочи в течении длительного времени, или острая задержка мочеиспускания, повлекшая катетеризацию или цистостомию.
Физикальные данные: ректально простата увеличена в размерах, аденоматозно изменена, плотноэластической консистенции, также при наличии большого объема остаточной мочи, при пальпации мочевого пузыря в надлобковой области пальпируется переполненный мочевой пузырь.
Лабораторные исследования:
— в ОАМ- возможна лейкоцитурия, бактериурия, гематурия;
— при длительной ИВО в БАК возможны повышение мочевины и креатинина крови.
Инструментальные данные:
— по данным УЗИ исследования: остаточная моча, эхографические признаки ДГПЖ;
— по урофлоуметрии: нарушение уродинамики нижних мочевых путей;
— на рентгенцистографии: дефект наполнения по нижнему контуру мочевого пузыря.
Показания для консультации специалистов: с учетом выраженности сопутствующих заболеваний:
— при коронарной патологии-кардиолог;
— при сахарном диабете-эндокринолог;
— при хронической почечной недостаточности-нефролог;
— повышенном ПСА и гематурии-онколог и др.
Дифференциальный диагноз
| Признаки | Рак предстательной железы | ДГПЖ |
| Особенности анамнеза | Дизурия, терминальная макрогематурия. потеря веса, общее недомогание за счет паранеопластического процесса. Чаще односторонний лимфатический отек за счет лимфостаза. | Дизурия, никтурия остаточная моча, слабость недомогание за счет сопутствующего инфекционного процесса мочеполовой системы, возможны симметричные отеки за счет обострений хронического пиелонефрита. |
| Ректально простата | Несколько увеличена в размерах или обычных размеров деревянистой консистенции (особенно по периферии), контур неровный бугристый. | Простата плотноэластической консистенции, аденоматозно изменена, увеличена в размерах, контур ровный |
| Рентгенологические признаки | Односторонний уретерогидронефроз, за счет прорастания устья мочеточника, неровный контур дефекта наполнения на цистограмме | Возможен 2 сторонний уретерогидронефроз за счет сдавления устьев мочеточников симптом «рыболовных крючков», ровный дефект наполнения по нижнему контуру на цистограмме |
| Компьютерная томография УЗИ | Признаки прорастания опухоли за пределы органа | Опухоль ровная аденоматозной структуры не выходит за пределы капсулы |
| Уровень простатоспецифического антигена | Повышен, резко повышен | Норма, небольшое повышение за счет аденомита или после ректального исследования |
| Биопсия простаты | Раковые клетки простаты | Клетки ДГПЖ |
Лечение
Цели лечения:
Устранение ДГПЖ как причины инфравезикальной обструкции, дренирование с целью разгрузки нижних мочевых путей. В течение госпитализации больного определяется объем необходимого дообследования с целью определения объема ДГПЖ и сопутствующей патологии, что предопределяет объем и вид оперативного вмешательства, а также меры предоперационной подготовки и особенностей послеоперационного ведения больных.
Тактика лечения
Немедикаментозное лечение: режим стационарный, полупостельный, стол №15.
Другие виды лечения: нет
Хирургическое лечение: Троакарная цистостомия, чрезпузырная аденомэктомия, трансуретральная фотоселективная лазерная вапоризация ДГПЖ, трансуретральная плазменная вапоризация ДГПЖ, трансуретральная микроволновая термотерапия ДГПЖ, моно- и би-полярная трансуретральная резекция ДГПЖ, высокое сечение мочевого пузыря эпицистостомия ( Золотой стандарт – Трансуретральная резекция ДГПЖ-, при аденоме простаты до 80 грамм )
Дальнейшее ведение:
— в течении 1 месяца после операции: не принимать антикогулянты, антиагреганты
— ограничение физических нагрузок
— контроль АД (не выше 140/90 мм рт.ст.)
— не принимать горячие водные процедуры
— проводить профилактику обстипации кишечника (при дефекации не натуживаться).
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
— уменьшение или отсутствие объема остаточной мочи, свободное мочеиспускание, светлая моча
— при аденомэктомии- заживление раны первичным натяжением, состоятельность швов, сухая и чистая послеоперационная рана
— в лабораторных анализах отсутствие высокого лейкоцитоза, допускается лейкоцитурия, умеренные снижение уровней гемоглобина и эритроцитов.
Алопеция
Общая информация
Краткое описание
Алопеция – это патологическое выпадение волос, обусловленное различными воздействиями на волосяной фолликул и клинически проявляющийся формированием очагов с полным отсутствием волос на голове, бороде, бровях, ресницах и туловище.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| L63 | Гнезднаяалопеция |
| L63.0 | Алопеция тотальная |
| L 63.1 | Алопеция универсальная |
| L 63.2 | Гнездная плешивость (лентовидная форма) |
| L63.8 | Другая гнездная алопеция |
| L63.9 | Гнездная алопеция неуточненная |
Дата разработки протокола: 2017 год.
Сокращения, используемые в протоколе:
| АЛаТ | – | аланин-аминотрансфераза |
| АСаТ | – | аспартат-аминотрансфераза |
| ТТГ | – | тиреотропный гормон |
| ГКС | – | глюкокортикостероиды |
Пользователи протокола: врачи общей практики, педиатры, терапевты, дерматовенерологи.
Категория пациентов: взрослые, дети.
Шкала уровня доказательности:
| A | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| B | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| C | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация [1,11-14]:
По типам:
· обычный;
· прегипертензионный;
· атопический;
· аутоиммунный;
· смешанный.
По формам:
· локальная;
· лентовидная;
· субтотальная;
· тотальная;
· универсальная (злокачественная) форма;
· гнезднаяалопеция с поражением ногтевых пластинок.
По степени тяжести:
· легкая до 25 % площади, единичные очаги до 3-5 см в диаметре;
· средняя 25-50 % площади, очаги 5-10 см в диаметре;
· тяжелая до 75 % площади.
По течению:
· острая;
· подострая;
· хроническая.
По степени активности:
· прогрессирующая;
· стационарная;
· регрессирующая.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ [1, 10-19]
Диагностические критерии
Жалобы:
· на выпадение волос.
Анамнез заболевания:
· возраст начала заболевания;
· связь с провоцирующими факторами;
· наличие данной патологии у ближайших родственников, сопутствующие заболевания.
Физикальное обследование:
Патогномоничные симптомы:
· наличие очагов алопеции с четкими границами;
· наличие в очаге или по его краю обломанных волос;
· наличие в очаге роста светлых пушковых волос
Лабораторные исследования [УД – В]:
· общий анализ крови: повышенное число тромбоцитов (эндогенная интоксикация);
· выявление при микроскопии эпилированных из очага волос дистрофичных проксимальных концов в виде «оборванного каната»;
· микроскопическое исследование на грибы;
· трихоскопия кожи в очагах;
· биохимический анализ крови: определение глюкозы, общего белка, холестерина билирубина, креатинина, мочевины, АЛаТ, АСаТ иммунограммаI и II уровня; кровь на содержание половых гормонов (эстроген, прогестерон), Т-4, Т-4, ТТГ.
Инструментальные исследования: не являются специфичными и обязательными, в случае выявления патогенетических причинно-следственных связей рекомендуется:
· эхоэнцефалография (для исключения патологических процессов в структуре головного мозга);
· рентгенография турецкого седла (в первую очередь при тотальной и универсальной формах для исключения объемных образований);
· реовазография сосудов головного мозга или допплерография сосудов головы и шеи.
Показания для консультации специалистов:
· консультация терапевта – при наличии сопутствующей терапевтической патологии, ухудшающей течение кожного процесса;
· консультация невропатолога – для установления патогенетических причинно-следственных связей выпадения волос;
· консультация эндокринолога – для установления патогенетических причинно-следственных связей выпадения волос;
· консультация психотерапевта – для медико-социальной реабилитации.
Диагностический алгоритм: (схема)
Дифференциальный диагноз
| Диагноз | Обоснование для | Обследования | Критерии |
| дифференциальной | исключения диагноза | ||
| диагностики | |||
| Трихотилломания |
2. Заметна потеря волос после повторных безуспешных попыток подавить желание их выдергивать;
2.Среди пациентов преобладают лица женского пола в возрасте 11-16 лет;
3.Участки облысения, как правило, располагаются симметрично
2.На волосистой части головы обнаруживаются очаги округлой формы с умеренной гиперемией, шелушения кожи и обламывания волос на уровне 1-2 или 5-6 мм от уровня кожи.
3. Свечение под люминисцентной лампой Вуда
2.Одновременно может отмечаться вовлечение в процесс внутренних органов
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Бетаметазон (Betamethasone) |
| Гидрокортизон (Hydrocortisone) |
| Депротеинизированный гемодериват из крови молочных телят (Bos taurus), стандартизованный химически и биологически |
| Дитранол (Dithranol) |
| Клобетазол (Clobetasol) |
| Метилпреднизолона ацепонат (Methylprednisolone aceponate) |
| Метотрексат (Methotrexate) |
| Миноксидил (Minoxidil) |
| Мометазон (Mometasone) |
| Оротовая кислота (Orotic acid) |
| Преднизолон (Prednisolone) |
| Триамцинолон (Triamcinolone) |
| Циклоспорин (Cyclosporine) |
| Цинка оксид (Zinc oxide) |
| Цинка сульфат (Zinc sulfate) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [18-21, 38-41]: все пациенты с данным диагнозом лечатся на амбулаторном уровне.
Немедикаментозное лечение:
Диета: стол №15, в питании необходимо увеличить количество употребляемой воды из расчета на увеличение вязкости крови, признаков сгущения периферической крови).
Физиолечение:
— узкополосная фототерапия с использованием эксимерного лазера c длинной волны 308-нм (С). Начальная доза лазерного излучения – на 50 мДж/см 2 меньше минимальной эритемной дозы; в последующем доза излучения увеличивается на 50 мДж/см 2 каждые два сеанса. Пораженный участок обрабатывается 2 раза в неделю, не более 24 сеансов 22.
При тяжелых формах ГА– ПУВА-терапия (С). Используется псорален и его производные в дозе 0,5 мг на кг массы тела за 2 часа до процедуры. Доза облучения – с постепенным увеличением от 1 Дж на 1см 2 до 15 Дж на 1см 2 34.
Медикаментозное лечение: использование данных препаратов можно представить в виде различных вариантов лечения, в зависимости от формы (в примечании указаны показания для выбора данного метода лечения).Например, выбор системных ГКСнеобходим при тяжелых формах алопеции – тотальной или быстропрогрессирующей субтотальной у взрослых и детей. Топические ГКС (кремы, мази, лосьоны) применяются начиная с очаговой формы алопеции в комбинации с витаминами, микроэлементами и иммуномодуляторами, продолжительность терапии от 4 до 8 недель. При отсутствии эффективности топических ГКС подключаются периферические вазодилататоры, дитранол, физиотерапия (ПУВА) и системные ГКС (стандартная терапия или пульс-терапия).
При выявлении роли иммунной системы в развитии гнездной алопеции применяются иммуносупрессивные препараты – циклоспорин, метотрексат. Назначение препаратов преимущественно у лиц с длительно существующей тотальной алопецией, со склонностью к рецидивирующему течению и неподдающейся традиционной терапии 40.
При склонности пациента к депрессии и эмоциональной лабильности, рекомендована консультация психолога или психиатра.
Следует отметить, что самым лучшим вариантом для пациентов с одиночным очагом облысения является тактика наблюдения, т.к. 80% пациентов с одиночными пятнами, присутствующими менее года, алопеция спонтанно регрессирует.
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Перечень дополнительных лекарственных средств:
| Лекарственная группа | Лекарственные средства | Показания | Доза и способ применения | Уровень доказательности | Примечание | |
| Препараты, улучшающие периферическое кровообращение* | Депротеинизированныйгемодериват из крови телят | Распространенные формы и рецедивирующее течение | ампулы 5,0 мл, 1 месяц | Для стимуляции роста волос, посредством активизации микроциркуляции крови под кожей | ||
| Препараты восполняющие дефицит калия и магния* | Оротовая кислота | Формы алопеции на фоне дефицита калия и магния, при терапии системными ГКС | таблетки 0,5 3 раза в сутки | на весь курс гормонотерапии, для снижения побочных эффектов | ||
Хирургическое лечение: нет.
Дальнейшее ведение:
· рациональное питание с большим содержанием витаминов и микроэлементов;
· устранение факторов риска;
· лечение сопутствующей патологии;
· курсы витаминотерапии, фитотерапии, адаптогенов, липотропные средства;
· санаторно-курортное лечение.
Индикаторы эффективности лечения:
· Критерии оценки эффективности лечения:
0 баллов – отсутствие эффекта;
1 балл – редкий рост веллюса;
2 – рост веллюса и терминальных волос;
3 – рост терминальных волос.
· восстановление структуры волос и зарастание всех очагов на всех участках (волосистая часть головы, зоны усов и бороды у мужчин и пушковых волос на туловище).
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации: нет.
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков:
1) Батпенова Гульнар Рыскельдыевна – доктор медицинских наук, профессор, заведующая кафедрой дерматовенерологии АО «Медицинский университет Астана».
2) Джетписбаева Зульфия Сейтмагамбетовна – кандидат медицинских наук, доцент кафедры дерматовенерологии АО «Медицинский университет Астана».
3) Таркина Татьяна Викторовна – доктор медицинских наук, доцент кафедры дерматовенерологии АО «Медицинский университет Астана».
4) Цой Наталья Олеговна – PhD, ассистент кафедры дерматовенерологии АО «Медицинский университет Астана».
5) Мажитов Талгат Мансурович – доктор медицинских наук, профессор кафедры клинической фармакологии и интернатуры АО «Медицинский университет Астана», клинический фармаколог.
Указание на отсутствие конфликта интересов: отсутствует
Рецензенты:
1) Нурмухамбетов Жумаш Наскенович – доктор медицинских наук, профессор кафедры иммунологии и дерматовенерологии Государственного Медицинского университета г. Семей.
Условия пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.