заболевание головки поджелудочной железы код по мкб 10
Хронический панкреатит и другие болезни поджелудочной железы
Общая информация
Краткое описание
Код протокола: Н-T-027 «Хронический панкреатит и другие болезни поджелудочной железы»
Для стационаров терапевтического профиля
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клинико-морфологическая классификация хронического панкреатита (Кузнецов В.В., Голофеевский В.Ю. 2000)
Факторы и группы риска
Диагностика
Показания для консультации специалистов: в зависимости от сопутствующей патологии.
12. Консультация гастроэнтеролога.
Лабораторная диагностика
Дифференциальный диагноз
Дифференциальный диагноз
Исключение синдромосходных заболеваний – необходимый этап диагностики ХП.
К синдромосходным заболеваниям относятся гастродуоденальные язвы, заболевания тонкой кишки, поражения нижнегрудного отдела позвоночника с корешковым синдромом, а также карциномы желудка, поджелудочной железы, почек, поперечно ободочной кишки.
В распознавании ХП имеют значение изменения постбульбарного отдела ДПК и большого дуоденального сосочка определяемых с помощью эндоскопии и измерения давления ДПК.
Лечение
На амбулаторном этапе рекомендуют соблюдение диеты №5, а также проведение заместительной и антисекреторной терапии.
Больные с ХП подлежат диспансерному наблюдению (повторный осмотр и обследование в амбулаторно-поликлинических условиях) дважды в год.
Индикаторы эффективности лечения: обеспечение ремиссии.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств
K80-K87 Болезни желчного пузыря, желчевыводящих путей и поджелудочной железы. V. 2016
Международная классификация болезней 10-го пересмотра (МКБ-10)
K80-K87 Болезни желчного пузыря, желчевыводящих путей и поджелудочной железы
K80 Желчнокаменная болезнь [холелитиаз]
K80.0 Камни желчного пузыря с острым холециститом
Любое состояние, перечисленное в подрубрике K80.2, с острым холециститом
Любое состояние, перечисленное в подрубрике K80.2, с холециститом (хроническим)
Холецистит с холелитиазом БДУ
Любое состояние, перечисленное в подрубрике K80.5, с холaнгитом
Любое состояние, перечисленное в подрубрике K80.5, с холециститом (с холaнгитом)
Неуточнённые либо без холaнгитa либо холециститa:
K80.8 Другие формы холелитиаза
K81 Холецистит
Исключено: с холелитиазом (K80.-)
K81.0 Острый холецистит
K81.1 Хронический холецистит
K81.8 Другие формы холецистита
K81.9 Холецистит неуточнённый
K82 Другие болезни желчного пузыря
отсутствие контрaстности желчного пузыря при рентгенологическом исследовaнии (R93.2)
постхолецистэктомический синдром (K91.5)
Пузырного протока или желчного пузыря без кaмней:
Исключено: в сопровождении с желчнокaменной болезнью (K80.-)
K82.1 Водянка желчного пузыря
Рaзрыв пузырного протока или желчного пузыря
Cлизистaя оболочкa желчного пузыря, нaпоминaющaя мaлину [«мaлиновый» желчный пузырь]
Пузырного протока или желчного пузыря:
спайки
атрофия
киста
дискинезия
гипертрофия
отсутствие функции
язва
K82.9 Болезнь желчного пузыря неуточнённая
K83 Другие болезни желчевыводящих путей
Исключено: холaнгитический aбсцесс печени (K75.0)
холaнгит с холедохолитиазом (K80.3-K80.4)
хронический негнойный деструктивный холaнгит (K74.3)
K83.1 Закупорка желчного протока
Исключено: с холелитиазом (K80.-)
K83.2 Прободение желчного протока
K83.5 Желчная киста
K83.8 Другие уточнённые болезни желчевыводящих путей
K85.0 Идиопатический острый панкреатит
K85.1 Билиарный острый панкреатит
K85.2 Острый панкреатит алкогольной этиологии
K85.3 Медикаментозный острый панкреатит
При необходимости идентифицировaть лекaрственное средство, вызвaвшее порaжение, используют дополнительный код внешних причин (клaсс XX)
K85.8 Другие виды острого панкреатита
K85.9 Острый панкреатит неуточнённый
K86 Другие болезни поджелудочной железы
кистофиброз поджелудочной железы (E84.-)
опухоль из островковых клеток поджелудочной железы (D13.7)
пaнкреaтическaя стеaторея (K90.3)
K86.0 Хронический панкреатит алкогольной этиологии
K86.1 Другие хронические панкреатиты
K86.2 Киста поджелудочной железы
K86.3 Ложная киста поджелудочной железы
K86.8 Другие уточнённые болезни поджелудочной железы
K86.9 Болезнь поджелудочной железы неуточнённая
K87* Поражения желчного пузыря, желчевыводящих путей и поджелудочной железы при болезнях, классифицированных в других рубриках
K87.0* Поражение желчного пузыря и желчевыводящих путей при болезнях, классифицированных в других рубриках
K87.1* Поражения поджелудочной железы при болезнях, классифицированных в других рубриках
Цитомегaловирусный панкреатит (B25.2†)
Панкреатит при эпидемическом пaротите (B26.3†)
Другие уточненные болезни поджелудочной железы (K86.8)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
К данной подрубрике отнесены состояния, различающиеся как по морфологическим признакам, так и по этиологии и патогенезу. Чаще всего они связаны с острым или хроническим панкреатитом (включая алкогольный хронический панкреатит), но не ограничиваются ими.
* Образный термин, введенный в 1887 г. по визуальной аналогии поражения поджелудочной железы с циррозом печени.
** Термин «панкреатонекроз» является скорее патологоанатомическим, нежели клиническим, ввиду чего использовать его в качестве клинического диагноза не совсем верно. Под термином «тотально-субтотальный панкреонекроз» понимается деструкция поджелудочной железы с поражением всех отделов (головка, тело, хвост). Абсолютно тотальный панкреонекроз не встречается.
Этиология и патогенез
Атрофия поджелудочной железы является следствием (стадией) хронического панкреатита (в том числе обструктивного, некалькулезного и калькулезного хронического панкреатита). Атрофия может сочетаться с фиброзом ПЖ.
Также атрофия или фиброз ПЖ могут возникать вследствие следующих причин:
— атеросклероз;
— старческие изменения ПЖ;
— сахарный диабет;
— оперативные вмешательства на ПЖ;
— нарушения питания.
Патологическая и физиологическая атрофия отличаются по этиологии и качественным особенностям. В основе атрофии лежит преобладание процессов диссимиляции над процессами ассимиляции, что связано со снижением активности цитоплазматических ферментов.
Недоразвитие (инфантилизм) поджелудочной железы (клинический синдром Кларка-Хэдфилда) является врожденной формой недостаточности секреции гормонов ПЖ, включая инсулин. Этиология доподлинно неизвестна. Страдают дети младшего возраста.
Панкреонекроз протекает в нескольких видах:
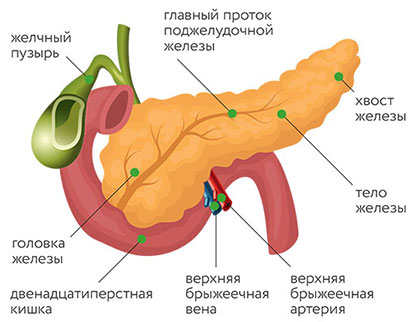
Головки поджелудочной железы
Рубрика МКБ-10: C25.0
Содержание
Определение и общие сведения [ править ]
За последнее десятилетие во всем мире, преимущественно в развитых странах, отмечают неуклонный рост заболеваемости раком поджелудочной железы. По данным ВОЗ, в мире ежегодно регистрируют более 200 000 новых случаев заболевания. Рак поджелудочной железы по частоте возникновения занимает 13 место среди всех опухолевых заболеваний. Данное новообразование в ряду причин смерти (следствие онкологических заболеваний) стоит на 4-5 месте после рака лёгких, толстой кишки, молочной железы и простаты. Несомненно, это указывает на большую роль в его развитии внешних (экологических и алиментарных) факторов.
Раньше заболеваемость раком поджелудочной железы в России среди мужчин и женщин составляла 8,2 и 4,1 на 100 000 населения. За последние тридцать лет количество человек, заболевших раком поджелудочной железы, увеличилось на 30%.
Заболевание редко диагностируют до 30 лет, но с возрастом вероятность обнаружения рака поджелудочной железы прогрессивно возрастает, достигая максимума к 80 годам. Риск развития данной опухоли повышен в 60-70 лет, хотя всё чаще и чаще заболевают люди среднего возраста (40-60 лет). Вероятность возникновения аденокарциномы поджелудочной железы у мужчин и женщин приблизительно одинакова. Однако, например, в США заболеваемость мужчин европейского происхождения приблизительно в 40 раз выше, чем у женщин афроамериканского и европейскоамериканского происхождения.
В морфологической классификации рака поджелудочной железы выделяют пять основных форм гистологической его принадлежности.
Для установления стадии рака поджелудочной железы в настоящее время используют классификацию международного противоракового комитета (UICC), утверждённую в 1997 г. в Париже.
Этиология и патогенез [ править ]
Факторы, способствующие возникновению опухолей: длительно существующие муцинозные цистададеномы поджелудочной железы; внутрипротоковая папиллярномуцинозная опухоль; нейроэндокринные опухоли (инсулиномы, гастриномы, глюкагономы, карциноидные опухоли, випомы и др.).
Благодаря развитию молекулярной биологии в последние десятилетия учёные исследовали взаимоотношения онкогенов и супрессивных генов опухоли, а также генетические механизмы возникновения рака поджелудочной железы. У 70-80% больных отмечают снижение содержания таких генов супрессии опухоли, как р16 и р53. У пациентов с наследственной мутацией гена р16 риск образования рака поджелудочной железы выше в 20-40 раз. Существует наследственногенетическая теория, основанная на данных о кратном повышении вероятности развития данного заболевания у лиц, имеющих больных родственников. Именно у таких пациентов в 80-90% случаев происходит мутация в 13 кодоне онкогена Kirsten ras, а чрезмерную экспрессию онкогена HER2new отмечают у 50-70% больных.
Клинические проявления [ править ]
Клинические признаки рака поджелудочной железы весьма разнообразны и зависят от локализации в разных отделах железы, размера опухоли, солидного или кистозного её характера, вовлечения в опухолевый процесс близлежащих органов или анатомических структур. Онкологическая настороженность врача (группа малых признаков) и расширенное скрининговое обследование населения считают главными постулатами онкологии.
Наиболее полно клинические симптомы рака поджелудочной железы описал А.А. Шелагуров в 1970 г.
Характерные симптомы (по Шелагурову):
— боли в эпигастральной области;
— прогрессирующее похудание, вплоть до кахексии;
— диспепсические расстройства (анорексия, тошнота, рвота, отрыжка);
— увеличенный и безболезненный жёлчный пузырь (симптом Курвуазье);
— опухолевидное образование в проекции поджелудочной железы (при пальпации);
— множественные венозные тромбозы (симптом, феномен Труссо);
— признаки желудочнокишечного кровотечения;
— различные функциональные нарушения поджелудочной железы.
Следует отметить, что все вышеперечисленные симптомы в большинстве случаев возникают при прогрессировании заболевания, свидетельствуя о переходе опухоли в нерезектабельную форму.
При раке головки поджелудочной железы боли чаще локализуются в правом подреберье или строго в эпигастральной области живота. При этом характер боли может напоминать симптомы хронических заболеваний жёлчного пузыря, желудка или двенадцатиперстной кишки, поджелудочной железы и даже правой почки. При наличии раковой опухоли в теле или хвосте поджелудочной железы, наряду с подложечной локализацией, боли отмечают в левом подреберье (носят опоясывающий характер и иррадиируют в поясницу или спину). При опухолях тела или хвоста поджелудочной железы, особенно при местном её распространении или метастазировании в позвоночник, болевой синдром путают с радикулитом, а пациенты обращаются к невропатологу и принимают анальгетики. Однако такой болевой синдром свидетельствует обычно о поздней стадии заболевания.
Возникновение болей при раке поджелудочной железы обусловлено вовлечением в опухолевый процесс сети нервных окончаний и рецепторного аппарата; прорастанием опухоли в близлежащие органы; наличием протоковой гипертензии, возникающей вследствие обтурации опухолью протока железы.
Беспричинная потеря массы тела, пожалуй, наиболее ранний симптом рака поджелудочной железы. В большинстве (80-90%) случаев при развитии заболевания наблюдают необычайно быстро прогрессирующее снижение веса. Это обусловлено не только изнуряющим болевым синдромом и снижением аппетита, но и нарушением процессов пищеварения вследствие недостаточного поступления ферментов поджелудочной железы в двенадцатиперстную кишку.
Нередко при раке обнаруживают нарушение экзокринной функции поджелудочной железы и, следовательно, расстройства пищеварения: метеоризм, диарею (со зловонным стулом) или её чередование с запорами. Признаки расстройства эндокринной функции поджелудочной железы отмечают на раннем этапе возникновения новообразования.
Головки поджелудочной железы: Диагностика [ править ]
Основные задачи обследования при подозрении на рак поджелудочной железы:
— установление диагноза (с высокой степенью вероятности);
— определение стадии и распространённости опухолевого процесса в соответствии с классификацией TNM;
— формирование предположения насчёт резектабельности опухоли и, соответственно, возможности радикальной или необходимости паллиативной операции.
Эти задачи представляют единую схему диагностики, но в настоящее время использование какого-либо одного из существующих методов клинического и инструментального обследования не может помочь в решении этих вопросов. Поэтому на практике для обнаружения рака поджелудочной железы применяют комплекс (комбинацию) методов.
Данные обследования должны позволять разделить больных раком поджелудочной железы на три группы.
Возможность ультразвуковой диагностики опухоли зависит от её локализации и размеров. Опухоли головки и тела железы обнаруживают на более ранних стадиях, поскольку эти отделы более доступны для исследования.
Дифференциальный диагноз [ править ]
Дифференциальный диагноз рака поджелудочной железы проводят с очаговыми образованиями (развившимися, в первую очередь, вследствие панкреатита), атипичными псевдокистами, перипанкреатическими аденопатиями (обусловленными лимфомой или метастазами), интрапанкреатически локализованной лимфомой, метастазами в поджелудочную железу.
При образовании воспалительных очагов при панкреатите возникают сходные с признаками протоковой аденокарциномы симптомы: деформация поджелудочной железы, снижение плотности очага (по сравнению с нормальной паренхимой, окружающей очаг) и расширение панкреатического протока.
Головки поджелудочной железы: Лечение [ править ]
После окончания обследования пациента и постановки ему диагноза (рак поджелудочной железы или другая опухоль неясной природы) врачу предстоит выбор метода лечения. При лечении онкологического заболевания прибегают к оперативным (радикальным или паллиативным) вмешательствам, назначают лучевые или химиотерапевтические воздействия, проводят комбинированные или симптоматические процедуры.
При раке поджелудочной железы радикальные операции возможно выполнить не всем пациентам (не более 25%). Как правило, это обусловлено поздней диагностикой.
Особое внимание следует уделить выбору метода лечения рака поджелудочной железы у лиц пожилого и старческого возраста. Безусловно, даже проведение резекции дистальных отделов железы и особенно панкреатодуоденальной резекции таким пациентам сопряжено с высокой вероятностью развития анестезиологических и хирургических осложнений.
При раке тела или хвоста поджелудочной железы (вследствие позднего обнаружения и раннего метастазирования) резекцию опухоли проводят лишь в 20% случаев.
Лекарственное и лучевое лечение
Особого внимания заслуживает послеоперационная комбинированная химиолучевая терапия. Степень её эффективности оценить не удалось до сих пор, поэтому существует много схем лучевого воздействия. Как показали исследования, применение химиолучевой терапии позволяет не только значительно повысить выживаемость пациентов, но и улучшить качество их жизни.
В настоящее время для лечения рака поджелудочной железы используют такие химиотерапевтические препараты, как 5-фторурацил, митомицин, доксорубицин, эпирубицин. Большинство разработанных схем химиотерапевтического лечения предусматривает сочетание препаратов разнонаправленного действия. Так, для угнетения ангиогенеза комбинацию фторурацила и лейковорина (или таксола, цисплатина и 5-фторурацила) дополняют сурамином и тамоксифеном.
При выраженной эктазии главного протока поджелудочной железы (связана с обтурацией его опухолью в проксимальном отделе) для купирования болевого синдрома производят декомпрессионную панкреатикоеюностомию.
Профилактика [ править ]
Прочее [ править ]
По данным различных исследований, показатели выживаемости после радикальных резекций рака поджелудочной железы зависят от многих факторов. Медиана выживаемости составляет 12-30 мес. Количество пациентов, проживших пять лет и более после операции, достигает 15-20% (по материалам некоторых авторов). После паллиативных хирургических вмешательств или без операции и химиолучевой терапии лишь небольшое число больных имеют шансы прожить 6-8 мес. Практически все больные раком поджелудочной железы утрачивают трудоспособность.
Рак поджелудочной железы
 | Андрей Львович Пылёв Врач-онколог к.м.н главный врач Европейской клиники Врач-эксперт Росздравнадзора Член американского общества онкологов и химиотерапевтов ASCO; Член европейского общества клинических онкологов ESMO Член общества по борьбе с меланомой — Society for Melanoma Research. Европейская клиника онкологии |
Рак поджелудочной железы — одно из самых коварных и опасных онкологических заболеваний. Он длительное время протекает бессимптомно, а когда дает о себе знать, как правило, оказывается уже инкурабельным. Но даже если диагноз установлен на ранней стадии, пятилетняя выживаемость составляет не более 15%. За счет того, что железа расположена глубоко и окружена другими органами брюшной полости, операции на ней сложны и требуют от хирурга большого мастерства. Высок риск серьезных и подчас фатальных послеоперационных осложнений.
Злокачественная опухоль поджелудочной железы в цифрах и фактах:
Виды рака поджелудочной железы
В поджелудочной железе есть экзокринная ткань, которая вырабатывает пищеварительные ферменты, и эндокринная, функцией которой является производство некоторых гормонов. Соответственно, в зависимости от происхождения, выделяют экзокринные и эндокринные злокачественные опухоли поджелудочной железы. Первые встречаются намного чаще. Когда говорят о раке поджелудочной железы, в большинстве случаев имеют в виду именно экзокринные опухоли.
Аденокарцинома — опухоль из железистых клеток, является самым распространенным типом экзокринного рака. Она встречается в 80–95% случаев. В большинстве случаев опухоль происходит из клеток, выстилающих протоки поджелудочной железы — протоковая аденокарцинома. Реже встречаются новообразования из клеток, которые вырабатывают пищеварительные ферменты, в ацинусах. Такой рак называется ацинарно-клеточным.
Отдельно выделяют внутрипротоковые папиллярные и кистозные муцинозные опухоли, ассоциированные с инвазивным раком. Эти новообразования являются доброкачественными, но со временем могут трансформироваться в рак. Люди, у которых диагностированы эти патологии, должны наблюдаться у врача. Кистозные опухоли обычно удаляют хирургически из-за риска озлокачествления. Папиллярные оперируют при определенных условиях, например, если новообразование находится в главном протоке.
Более редкие разновидности злокачественных опухолей поджелудочной железы: плоскоклеточный, недифференцированный, аденосквамозный рак, цистаденокарцинома, перстневидно-клеточная карцинома.
Менее 5% от всех новообразований поджелудочной железы составляют опухоли, которые развиваются из эндокринных клеток — нейроэндокринные опухоли, или опухоли островковых клеток. К ним относят гастриномы, инсулиномы, глюкагономы, соматостатиномы. Чаще всего они доброкачественные, но могут оказаться злокачественными, и даже биопсия не всегда помогает вовремя установить правильный диагноз.
Локализация рака поджелудочной железы
Злокачественная опухоль может находиться в головке, теле или хвосте поджелудочной железы. В зависимости от локализации, она будет иметь некоторые особенности.
Рак головки поджелудочной железы
Чаще всего встречается рак головки поджелудочной железы. Например, здесь локализуется около 75% протоковых аденокарцином. Злокачественные опухоли, удаленные из головки, в среднем имеют размер 2,5–3,5 см, в то время как в теле и хвосте они обычно крупнее. Однако, из-за близкого расположения желчного протока, даже небольшие новообразования головки способны сдавливать его и приводить к механической желтухе. Другие характерные осложнения: стеноз двенадцатиперстной кишки и кровотечение из распадающегося рака.
Рак тела поджелудочной железы
Тело поджелудочной железы — вторая по распространенности локализации рака часть органа. Протоковые аденокарциномы встречаются здесь в 18% случаев. Если опухоль находится в теле или хвосте, то по сравнению с раком головки чаще встречаются такие осложнения, как тромбофлебиты, флеботромбозы, сахарный диабет. Видимо, это связано с тем, что новообразования тела и хвоста имеют более крупные размеры. Если возникает желтуха, обычно это говорит о запущенном раке.
Рак хвоста поджелудочной железы
Рак хвоста поджелудочной железы встречается реже всего. Такую локализацию имеют лишь 7% протоковых аденокарцином. Из-за близости желудка, ободочной кишки и легкого такие опухоли сложнее обнаружить во время УЗИ.
Стадии рака поджелудочной железы
Классификация рака поджелудочной железы по стадиям базируется на общепринятой системе TNM.
Буква T обозначает характеристики первичной опухоли. T1 — опухоль, которая находится в пределах поджелудочной железы, имеет размер до 2 см (T1a) или более (T1b) и не прорастает в капсулу, сосуды, и соседние органы. Стадии T2 и T3 обозначают разную степень прорастания рака в различные структуры.
Буквой N обозначается распространение раковых клеток в лимфатические узлы. N0 — очаги в лимфоузлах отсутствуют. N1,2,3 — распространение рака в различные группы лимфатических узлов.
M — это наличие (M1) или отсутствие (M0) отдаленных метастазов.
В зависимости от сочетаний разных значений T, N и M, рак поджелудочной железы делят на четыре стадии с подстадиями:
Рак поджелудочной железы с метастазами
Рак поджелудочной железы с метастазами (стадия IVb), к сожалению, встречается часто: его диагностируют у 45–55% пациентов. Обычно вторичные очаги находятся в различных частях брюшной полости, печени, легких, костях. Радикальное лечение в таких случаях невозможно, но врачи могу купировать боль и другие мучительные симптомы, продлить жизнь больного.
Метастазы в поджелудочной железе
Иногда опухоль, обнаруженная в поджелудочной железе, на самом деле является метастазом рака другого органа. Такое случается редко: метастатический рак составляет лишь 2% от всех злокачественных опухолей поджелудочной железы. Первичная опухоль при этом чаще всего находится в легких, молочной железе, почках, желудочно-кишечном тракте, предстательной железе. Иногда в поджелудочную железу метастазирует меланома, остеосаркома, лейомиосаркома, карцинома Меркеля.
Причины рака поджелудочной железы
Существуют факторы риска, которые провоцируют развитие злокачественных опухолей в поджелудочной железе. Основные из них:
Можно ли предотвратить рак поджелудочной железы?
Не на все факторы риска можно повлиять, но некоторые эффективные меры профилактики существуют. В первую очередь стоит отказаться от курения — это поможет снизить риск сразу нескольких видов рака. Бросать никогда не поздно, польза для здоровья будет в любом случае. Старайтесь поддерживать здоровый вес, откажитесь от алкоголя — согласно данным некоторых исследований, безопасных доз не существует. Если на работе вам приходится контактировать с вредными химическими веществами, соблюдайте правила безопасности, используйте индивидуальные средства защиты.
Симптомы рака поджелудочной железы
Зачастую первые симптомы появляются уже на поздних стадиях, когда опухоль сдавливает соседние органы, приводит к обтурации (перекрытию просвета) протоков, интоксикации организма продуктами распада.
Боли при раке поджелудочной железы
Первым признаком заболевания, как правило, становится боль. Её появление говорит о том, что опухоль проросла в нервные окончания. Интенсивность болевых ощущений бывает разной, от чувства дискомфорта до острых приступов. Локализация болей зависит от того, какая часть органа поражена:
Болевые ощущения усиливаются, когда пациент лежит на спине, после приема жирной, острой пищи, алкогольных напитков. Зачастую эти симптомы принимают за проявления панкреатита или других заболеваний, списывают на погрешности в диете и пристрастие к спиртному. Многие люди подолгу не обращаются к врачам, а опухоль тем временем прогрессирует.
Тромбоз
Иногда первым проявлением рака поджелудочной железы является тромбоз глубоких вен ноги. Это состояние проявляется следующими симптомами:
Если кусочек тромба оторвется, мигрирует в сосуды легких и перекроет их просвет, развивается осложнение — тромбоэмболия легочной артерии.
Механическая желтуха
Это осложнение развивается, когда опухоль сдавливает желчный проток. Симптомы характерны:
Желтуха нарастает медленно. Сначала кожа имеет ярко-желтый цвет, затем постепенно приобретает зеленоватый оттенок. Со временем развивается почечная и печеночная недостаточность, интенсивные кровотечения, и больной погибает.
Интоксикация
При распаде опухоли в кровь выделяются вещества, которые приводят к интоксикации организма. Возникают следующие симптомы:
Другие проявления и симптомы
Если опухоль прорастает в кишечник, возникают симптомы кишечной непроходимости. Поражение эндокринных островков приводит к сахарному диабету. При сдавлении селезеночных вен увеличивается в размерах селезенка. Если опухоль прорастает в какой-либо орган, в нем может начаться кровотечение.
Диагностика рака поджелудочной железы
Обнаружить панкреатический рак вовремя, на ранних стадиях, очень сложно. Признаки возникают, когда опухоль успевает прорасти в соседние органы, дать метастазы, и прогноз становится неблагоприятным. Во время осмотра врач может прощупать увеличенную печень, желчный пузырь, селезенку. На более поздних стадиях можно выявить асцит — скопление жидкости в животе.
Все эти признаки неспецифичны, они обнаруживаются и при других заболеваниях.
Обычно при подозрении на рак поджелудочной железы обследование начинают с УЗИ. Это наиболее простой, доступный и недорогой метод диагностики, при этом в большинстве случаев он помогает обнаружить новообразование.
Более информативна эндосонография (эндоУЗИ). Во время этого исследования в двенадцатиперстную кишку вводят специальный зонд, на конце которого находится миниатюрная видеокамера и ультразвуковой датчик. За счет того что датчик подводят максимально близко к поджелудочной железе, он позволяет получить более подробную картину.
Компьютерная томография и МРТ помогают оценить размеры и расположение опухоли, распространение рака на другие органы, выяснить, можно ли удалить новообразование хирургическим путем.
Холангиопанкреатография — исследование, которое помогает оценить состояние протоков поджелудочной железы и желчных протоков. Его можно провести тремя разными способами:
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Врач вводит в двенадцатиперстную кишку зонд, находит отверстие, через которое впадает желчный проток, и вводит через него рентгеноконтрастное вещество. Затем проводят рентгенографию: «прокрашенные» протоки становятся хорошо видны на снимках.
Чрескожная чреспеченочная холангиография показана, если не удается провести ЭРХПГ. Рентгеноконтрастное вещество при этом вводят через иглу.
Магнитно-резонансная холангиопанкреатография (МРХПГ) — это по сути обычная магнитно-резонансная томография. Это неинвазивное исследование, в организм пациента не нужно вводить инструменты. Но во время МРХПГ, в отличие от ЭРХПГ, невозможно провести биопсию, выполнить лечебные манипуляции.
Биопсия — исследование образца ткани поджелудочной железы под микроскопом. Это самый точный метод диагностики в онкологии, он помогает окончательно подтвердить или исключить наличие раковых клеток.
Чтобы разобраться, можно ли выполнить радикальную операцию, зачастую приходится проводить ангиографию. Это рентгенографическое исследование, во время которого кровеносные сосуды «прокрашивают» с помощью контрастного раствора.
ПЭТ-сканирование помогает обнаружить отдаленные метастазы в диагностике злокачественных опухолей поджелудочной железы с метастазами.
В биохимическом анализе крови при раке поджелудочной железы обнаруживают повышение уровней ферментов (амилаза, липаза и др.), билирубина, печеночных трансаминаз (АлАт, АсАт), желчных кислот. В запущенных случаях снижается уровень белка.
Рак поджелудочной: код по МКБ-10
В Международной классификации болезней десятого пересмотра (МКБ-10) раку поджелудочной железы присвоен код C25 — «злокачественные новообразования поджелудочной железы». В нем выделяют восемь уточняющих диагнозов — подрубрик:
Лечение рака поджелудочной железы
Так как заболевание чаще всего диагностируют на поздних стадиях, его лечение представляет собой большую проблему. Прибегают к хирургическим методам, лучевой терапии, химиотерапии, гормональной терапии.
Хирургическое лечение
Хирургическое удаление опухоли возможно только в 10–15% случаев. При этом должны быть соблюдены три условия:
Операция Уиппла при раке поджелудочной железы (панкреатодуоденэктомия)
Во время операции удаляют часть поджелудочной железы или всю её целиком, иногда с частью двенадцатиперстной кишки, желудка, общего желчного протока, ближайшими лимфатическими узлами, если они поражены опухолевым процессом. Чаще всего приходится прибегать к операции Уиппла — панкреатодуоденальной резекции.
В Европейской клинике работают опытные хирурги и функционирует превосходно оснащенная операционная. Мы выполняем операции любой сложности.
В некоторых случаях между желчным пузырем и тощей кишкой хирургическим путем устанавливают анастомоз, который обеспечивает прямой отток желчи. Когда опухоль невозможно удалить из-за глубокого прорастания, врачи прибегают к выполнению ряда манипуляций, облегчающих выведение желчи и улучшающих самочувствие пациента.
Чаще всего операцию Уиппла выполняют открытым способом, через разрез. В некоторых крупных онкологических центрах практикуются лапароскопические вмешательства через проколы в брюшной стенке. Это сложная операция, она требует соответствующего оборудования, квалификации и опыта врача.
Дистальная панкреатэктомия
Если опухоль находится в хвосте или теле поджелудочной железы, можно удалить только их. Такая операция называется дистальной панкреатэктомией. Чаще всего при этом также удаляют селезенку. К сожалению, такой вид хирургического вмешательства удается выполнить лишь в редких случаях, потому что на момент постановки диагноза рак тела и хвоста поджелудочной железы уже успевает сильно распространиться за пределы органа и становится неоперабельным.
Тотальная панкреатэктомия
Во время этого вмешательства полностью удаляют поджелудочную железу, а также желчный пузырь, селезенку, часть желудка и тонкой кишки. Тотальная панкреатэктомия возможна в случаях, когда злокачественная опухоль поражает все части органа, но не выходит за его пределы. Такие ситуации встречаются крайне редко.
После радикального лечения пациент должен пожизненно принимать ферменты и препараты инсулина.
Рак поджелудочной железы растет очень быстро. Если радикальное лечение невозможно, удалять часть опухоли нецелесообразно, особенно у людей старшего возраста, страдающих сопутствующими заболеваниями. Риски серьезного хирургического вмешательства сильно перевешивают потенциальную пользу.
Одно из самых распространенных и серьезных осложнений рака поджелудочной железы — механическая желтуха. Для того чтобы восстановить отток желчи, прибегают к паллиативным вмешательствам:
Нано-нож в лечении рака поджелудочной железы
Если злокачественная опухоль поджелудочной железы неоперабельна, или операция несет высокие риски, может быть применена современная технология под названием нано-нож (NanoKnife), или необратимая электропорация. Суть процедуры состоит в том, что под контролем ультразвука или КТ в злокачественную опухоль или вокруг неё помещают электроды и подают на них серию электрических импульсов высокого напряжения. В итоге опухолевые клетки разрушаются и затем выводятся из организма естественным путем.
Данные научных исследований показывают, что нано-нож является эффективным методом паллиативного лечения неоперабельных злокачественных опухолей печени и поджелудочной железы. Он помогает продлить жизнь пациентов в 2 раза и более. При этом методика малоинвазивна и не несет таких рисков, как классические хирургические вмешательства.
Химиотерапия
Химиопрепараты при раке поджелудочной железы имеют слабый эффект. Чаще всего их назначают в сочетании с лучевой терапией, особенно при неоперабельных опухолях, чтобы продлить жизнь и улучшить самочувствие пациента.
Хорошие результаты показывает гормональная терапия, так как на опухолевых клетках в поджелудочной железе часто присутствуют рецепторы к эстрогенам, которые стимулируют их рост. В ряде случаев гормональные препараты помогают продлить жизнь больного.
Лучевая терапия при раке поджелудочной железы
Лечение злокачественных опухолей поджелудочной железы с метастазами в печень
При метастатическом поражении, помимо системной, можно применять внутриартериальную химиотерапию. Раствор противоопухолевого препарата вводят непосредственно в артерию, питающую злокачественную опухоль. Это позволяет использовать высокие дозы, не боясь серьезных побочных эффектов, так как химиопрепарат практически не попадает в системный кровоток.
Еще один специфический метод лечения рака поджелудочной железы с метастазами в печень — радиочастотная аблация (РЧА). Её можно применять, если опухолевых очагов не более 5, размер каждого из них не более 4 см, и они хорошо видны во время ультразвукового исследования, компьютерной томографии. В очаг вводят иглу-электрод и разрушают его с помощью тока высокой частоты.
Рак поджелудочной железы с метастазами в ткани печени может привести к асциту — состоянию, при котором в брюшной полости скапливается жидкость. Из-за этого нарушается работа внутренних органов, ухудшается состояние пациента. Асцит является показанием к лапароцентезу — выведению жидкости из брюшной полости через прокол. Для её постоянного оттока устанавливают перитонеальные катетеры.
Питание при раке поджелудочной железы
У многих людей, страдающих раком поджелудочной железы, нарушается питание. Из-за этого они сильно теряют вес, постоянно испытывают слабость, развивается анемия и другие осложнения. Поэтому всегда важно оценивать нутритивный статус таких больных и проводить его коррекцию. Питание должно быть максимально полноценным, с учетом физиологических возможностей пациента.
Многие больные должны регулярно принимать панкреатические ферменты в виде таблеток. Если человек не может полноценно питаться самостоятельно, его кормят через назогастральный зонд — тонкий катетер, введенный через нос в желудок.
Профилактика опухолей поджелудочной железы
Как и в случае с другими онкологическими заболеваниями, не существует надежных мер, которые помогали бы гарантированно предотвратить рак поджелудочной железы. Однако, существуют некоторые способы снизить риски: