жировая эмболия код по мкб 10
Жировая эмболия (травматическая) (T79.1)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Жировая эмболия
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Когда в кровоток попадают клетки жировой ткани в виде капель или глобул свободного костномозгового, висцерального или подкожного жира, развивается такое патологическое состояние или клинический синдром, как жировая эмболия – с частичной или полной непроходимостью кровеносных сосудов, нарушением микроциркуляции и гомеостаза. [1]
Код по МКБ-10
Эпидемиология
Согласно клинической статистике, жировая травматическая эмболия наблюдается от 67% [2] до 95 % [3] людей с тяжелыми травмами скелета, но симптомы появляются в 10-11% случаев. Достаточно часто легкие проявления остаются нераспознанными, многие случаи синдрома жировой эмболии не диагностируются или диагностируются неправильно.
Частота жировой эмболии при изолированных травмах трубчатых костей оценивается в 3-4%, при переломах длинных костей у детей и подростков – в 10%.
У 40% пациентов жировую эмболию выявляют после хирургической фиксации переломов диафизов костей. [6], [7]
Причины жировой эмболии
Чаще всего жировую эмболию вызывают переломы длинных (трубчатых) костей и таза. Так, жировая эмболия при переломах бедра наблюдается практически у трети пациентов, и данное состояние может возникнуть после любого перелома, затрагивающего диафиз бедренной кости. [8]
Может развиваться жировая эмболия при переломах костей голени (малоберцовой и большеберцовой), плеча или предплечья, а также жировая эмболия при ампутации конечности.
Отмечаются и другие возможные причины, в частности:
Фатальная жировая эмболия печени развивается при ее остром некрозе на фоне дистрофии и тяжелого алкогольного ожирения.
Одним из многочисленных симптомов серповидно-клеточной анемии является жировая эмболия сосудов сетчатки глаз. [9]
Возможна жировая эмболия при инъекциях, например, при введении в лимфатический сосуд рентгеноконтрастного средства Липиодол (при проведении лимфографии); содержащих глицерин растворов кортикостероидов; филлеров (наполнителей) мягких тканей; [10] инъекций собственного жира (аутотрансплантации) при липофилинге.
Кстати, синдром жировой эмболии может быть осложнением после липосакции (липопластики) – удаления лишнего жира. [11], [12]
Факторы риска
Кроме перечисленных причин, факторами риска развития жировой эмболии считаются:
Жировую эмболию сосудов легких и головного мозга способно вызывать парентеральное питание пациентов. [13], [14]
Патогенез
Объясняя патогенез жировой эмболии, исследователи выдвигали немало версий, но наиболее близкими к реальному механизму развития данного синдрома считаются две: механическая и биохимическая. [15]
Механическую связывают с выбросом в венозный кровоток адипоцитов (жировых клеток) из-за посттравматического повышения давления в полости трубчатых костей – костномозговом канале, заполненном костным мозгом и жировой тканью – и в отдельных ячейках губчатой костной ткани. Жировые клетки образуют эмболы (10-100 мкм в диаметре), которые закупоривают капиллярное русло. [16]
Приверженцы биохимической теории утверждают, что частицы эндогенного жира в крови в процессе ферментного гидролиза липазой превращаются в глицерин и жирные кислоты и трансформируются в жировые эмболы. Сначала они попадают в сосудистую систему легких, вызывая ухудшение проходимости кровеносных сосудов и респираторные симптомы. Более мелкие жировые глобули попадают в общий кровоток, вызывая системные проявления. [17]
Кроме того, адипоциты костного мозга продуцируют адипоцитокины и хемоаттрактивные цитокины, которые, попадая в кровоток, могут влиять на функции различных органов и систем. [18]
Симптомы жировой эмболии
Эмболизированные жировые капли могут попадать в микрососуды по всему телу. Таким образом, ФЭС является полиорганной болезнью и может повредить любую микроциркуляторную систему в организме. Сообщалось, что жир эмболирует легкие, мозг, кожу, сетчатку, почки, печень и даже сердце.[19]
Первые признаки синдрома жировой эмболии обычно проявляются в течение 12-72 часов после травмы. Наблюдаются такие клинические симптомы, как:
Интенсивность и спектр возникающих симптомов зависят от степени жировой эмболии (легкой, средней или тяжелой). Выделяются молниеносная, острая и подострая формы жировой эмболии. При подостром состоянии присутствуют три характерных признака: респираторный дистресс-синдром, петехии кожи и нарушения функций центральной нервной системы.
Окклюзия капиллярной сети легких жировыми глобулями – жировая эмболия легких – приводит к гипоксемии, то есть недостатку кислорода в крови.
А жировая эмболия мозга вызывает многочисленные петехиальные кровоизлияния в белом веществе, отек и поражения базальных ганглиев, мозжечка и междолевых перегородок, что у более 80% пациентов сопровождается церебральной гипоксией и угнетением ЦНС с головной болью, дезориентацией, возбуждением, судорогами, спутанностью сознания с делирием.
Среди очаговых неврологических симптомов могут наблюдаться односторонний парез мышц или повышенный тонус нижних конечностей, сопряженное отклонение глаз (косоглазие), расстройство речи в виде афазии. [20]
Осложнения и последствия
Неврологические последствия и осложнения жировой эмболии могут включать ишемические/геморрагические инсульты, ишемию сетчатки, вегетативную дисфункцию, диффузное повреждение головного мозга, ступор и кому. Микрососудистое повреждение сетчатки приводит к геморрагическому поражению сетчатки, наблюдаемому у 50% пациентов. [21] Эти поражения проходят самостоятельно и исчезают в течение нескольких недель. [22] Остаточные нарушения зрения встречаются редко.
Отмечается развитие компартмент-синдрома и комплексного регионарного болевого синдрома.
Закрытие просвета 80% легочных капилляров приводит к повышению капиллярного давления и вызывает острую правожелудочковую недостаточность, которая может быть смертельной. До 10-15% случаев жировой эмболии имеют летальный исход.
Диагностика жировой эмболии
В настоящее время диагностика данного состояния базируется на клинических проявлениях, и для этого существует шкала основных (больших) и второстепенных (малых) симптомов. [23]
Анализы крови на гематокрит, на уровень тромбоцитов, на газы артериальной крови и содержание в ней кислорода, а также обнаружение жировых глобулей в плазме периферической крови с помощью инфракрасной спектроскопии могут быть полезны при постановке диагноза. Пациентам с переломами длинных костей следует контролировать содержание кислорода в крови путем непрерывной пульсоксиметрии.
Раннему выявлению и верификации жировой эмболии способствует инструментальная диагностика: обзорная рентгенография легких и грудной клетки; ЭКГ; дуплексное УЗИ вен нижних конечностей; [24] КТ/МРТ головного мозга. [25], [26], [27], [28]
Дифференциальная диагностика
Проводится дифференциальная диагностика с тромбоэмболией и кардиогенным отеком легких, пневмонией, менингококковой септицемией, церебральным кровоизлиянием, анафилактической реакцией различной этиологии.
Жировая эмболия
Жировая эмболия – это множественная окклюзия кровеносных сосудов липидными глобулами. Проявляется в форме дыхательной недостаточности, поражения центральной нервной системы, сетчатки глаза. К числу основных симптомов относится головная боль, энцефалопатия, плавающие глазные яблоки, параличи, парезы, боли за грудиной, одышка, тахикардия. Диагноз ставится на основании клинической картины, наличия предрасполагающих факторов в анамнезе и выявления крупных липидных частиц в крови. Специфическое лечение включает ИВЛ, дезэмульгаторы жира, антикоагулянты, глюкокортикостероиды, гипохлорит натрия. В дополнение проводятся неспецифические лечебные мероприятия.
МКБ-10
Общие сведения
Жировая эмболия (ЖЭ) – тяжелое осложнение, развивающееся преимущественно при повреждениях длинных трубчатых костей в результате закупорки сосудистых бассейнов попавшими в кровоток липидными комплексами. Частота встречаемости колеблется в пределах 0,5-30% от общего количества травматологических пациентов. Обычно диагностируется у больных в возрасте 20-60 лет. Минимальное количество эмболий регистрируется среди людей, получивших травмы в состоянии алкогольного опьянения. Летальность составляет 30-67%; данный показатель напрямую зависит от тяжести и вида повреждений, скорости оказания медицинской помощи.
Причины
Суть патологического процесса – обтурация кровеносных сосудов каплями жира. Это приводит к нарушению кровотока в важных структурах организма – головном и спинном мозге, легких, сердце. К числу состояний, которые могут послужить причиной ЖЭ, относятся:
Патогенез
По утверждениям сторонников биохимической теории, непосредственно при получении травмы и после нее активизируется плазменная липаза. Это становится стимулом для выхода жиров из мест депонирования, развивается гиперлипидемия, происходит формирование грубых жировых капель. Коллоидно-химическая версия заключается в том, что дэзэмульгация тонкодисперсных эмульсий начинается из-за замедления кровотока в пораженной зоне.
Классификация
Жировая эмболия может протекать в легочном, церебральном или смешанном варианте. Респираторная форма развивается при преимущественной окклюзии ветвей легочной артерии и проявляется в виде дыхательной недостаточности. Церебральная разновидность – результат закупорки артерий и артериол, обеспечивающих кровоснабжение головного мозга. Смешанная форма является наиболее распространенной и включает в себя признаки как легочного, так и церебрального поражения. Период до появления первых симптомов варьирует в широких пределах. По времени латентного промежутка различают следующие формы болезни:
Симптомы жировой эмболии
Патология проявляется рядом неспецифических симптомов, которые могут возникать и при других состояниях. Окклюзия легочных сосудов приводит к возникновению чувства стеснения в грудной клетке, болей за грудиной, беспокойства. Объективно у пациента выявляется одышка, кашель, сопровождающийся кровохарканьем, пена изо рта, бледность, липкий холодный пот, беспокойство, страх смерти, акроцианоз. Возникает стойкая тахикардия, экстрасистолия, сжимающие боли в сердце. Возможно развитие фибрилляции предсердий. Изменения со стороны дыхательной системы встречаются у 75% больных и являются первыми симптомами патологии.
Следствием церебральной эмболии становится неврологическая симптоматика: судороги, нарушение сознания вплоть до ступора или комы, дезориентация, сильные головные боли. Может отмечаться афазия, апраксия, анизокория. Картина напоминает таковую при черепно-мозговой травме, что значительно затрудняет диагностику. Возможно развитие параличей, парезов, имеет место локальная утрата чувствительности, парестезии, снижение мышечного тонуса.
У половины больных выявляется петехиальная сыпь в подмышечных впадинах, на плечах, груди, спине. Обычно это происходит через 12-20 часов со времени появления признаков дыхательной недостаточности и свидетельствует о перерастяжении капиллярной сети эмболами. При осмотре глазного дна пациента обнаруживается повреждение сетчатки. Развивается гипертермия, при которой температура тела достигает 38-40°С. Это обусловлено раздражением терморегуляторных центров мозга жирными кислотами. Традиционные жаропонижающие препараты при этом оказываются неэффективными.
Осложнения
Помощь больным с ЖЭ должна быть оказана в первые минуты с момента развития признаков сосудистой окклюзии. В противном случае жировая эмболия приводит к развитию осложнений. Дыхательная недостаточность оканчивается альвеолярным отеком, при котором легочные пузырьки заполняются жидкостью, пропотевающей из кровеносного русла. При этом нарушается газообмен, снижается уровень оксигенации крови, накапливаются продукты обмена веществ, в норме удаляющиеся с выдыхаемым воздухом.
Обтурация легочной артерии жировыми глобулами приводит к развитию правожелудочковой недостаточности. Давление в легочных сосудах повышается, правые отделы сердца оказываются перегружены. У таких пациентов выявляется аритмия, трепетание и мерцание предсердий. Острая правожелудочковая недостаточность, как и отек легкого, являются жизнеугрожающими состояниями и во многих случаях приводят к гибели пациента. Предотвратить подобное развитие событий можно только при максимально быстром оказании помощи.
Диагностика
В диагностике эмболий липидного происхождения принимает участие анестезиолог-реаниматолог, а также врачи-консультанты: кардиолог, пульмонолог, травматолог, офтальмолог, рентгенолог. Немалое значение в постановке правильного диагноза играют данные лабораторных исследований. ЖЭ не имеет патогномичных признаков, поэтому ее прижизненное выявление происходит лишь в 2,2% случаев. Для определения патологии используются следующие методы:
Дифференциальная диагностика проводится с другими видами эмболий: воздушной, тромбоэмболией, обтурацией сосудов опухолью или инородным телом. Отличительной чертой ЖЭ является наличие в крови микрокапель жира в сочетании с соответствующей рентгенологической и клинической картиной. При других видах сосудистой окклюзии липидные глобулы в крови отсутствуют.
Лечение жировой эмболии
Терапия осуществляется консервативными медикаментозными и немедикаментозными методами. Для оказания медицинской помощи пациента помещают в отделение реанимации и интенсивной терапии. Все лечебные мероприятия разделяют на специфические и неспецифические:
Экспериментальным методом лечения считается использование кровезаменителей на основе ПФО-соединений. Препараты улучшают показатели гемодинамики, восстанавливают нормальные реологические свойства крови, способствуют уменьшению размера липидных частиц.
Прогноз и профилактика
При подостром течении жировая эмболия имеет благоприятный прогноз. Своевременно оказанная помощь позволяет купировать патологические явления, обеспечить необходимую перфузию в жизненно важных органах, постепенно растворить эмболы. При остром варианте болезни прогноз ухудшается до неблагоприятного. Молниеносное течение приводит к гибели больного практически в 100% случаев.
Профилактика во время операций заключается в применении малотравматичных методик, в частности чрескожного спицевого остеосинтеза, выполняемого в отсроченном порядке. От использования скелетного вытяжения рекомендуется отказаться, так как этот метод не обеспечивает стабильного положения отломков и может привести к развитию поздней эмболизации. До госпитализации требуется максимально быстрая остановка кровотечения при его наличии, адекватная анальгезия, поддержание уровня АД на нормальном физиологическом уровне. Специфическим методом является введение этилового спирта на 5% растворе глюкозы.
Жировая эмболия код по мкб 10
ОГБУЗ «Смоленcкий областной институт патологии», Смоленск, Россия; Кафедра патологической анатомии Смоленского государственного медицинского университета Минздрава России, Смоленск, Россия
ГБУЗ «НИИ скорой помощи им. Н.В. Склифосовского» Департамента здравоохранения Москвы, Москва, Россия
Морфологическая диагностика жировой эмболии
Журнал: Судебно-медицинская экспертиза. 2016;59(1): 43-47
Доросевич А. Е., Дмитриев И. В. Морфологическая диагностика жировой эмболии. Судебно-медицинская экспертиза. 2016;59(1):43-47. https://doi.org/10.17116/sudmed201659143-47
ОГБУЗ «Смоленcкий областной институт патологии», Смоленск, Россия; Кафедра патологической анатомии Смоленского государственного медицинского университета Минздрава России, Смоленск, Россия
ОГБУЗ «Смоленcкий областной институт патологии», Смоленск, Россия; Кафедра патологической анатомии Смоленского государственного медицинского университета Минздрава России, Смоленск, Россия
ГБУЗ «НИИ скорой помощи им. Н.В. Склифосовского» Департамента здравоохранения Москвы, Москва, Россия
Жировые эмболы состоят из нейтральных триацилглицеридов [3], но некоторые авторы [4] обнаруживали в их составе свободный и эстерифицированный холестерин. Поверхность жирового эмбола находится в жидком состоянии и ведет себя как мембрана высокой плотности, так как находится под высоким давлением, что приводит к проникновению вплоть до капилляров. Этому способствует образование на границе крови и жира мениска с выпуклостью, обращенной в сторону крови. Продвижение эмбола по сосуду определяется обратной квадратичной зависимостью между силами сцепления менисков жировых глобул со стенками сосудов и величиной их диаметра, т.е. сцепление тем меньше, чем больше капли жира [5].
Вся бедренная кость взрослого человека содержит около 70 мл жира [6], но не надо забывать и про жир окружающих тканей, которые травмируются при переломе кости. Отмечено, что летальный исход наступает у больных с массой тела 70 кг при попадании в сосуды от 50 до 154 мл жира. Необходимо учитывать при этом не только объем травмы, но и сопутствующую патологию и ряд других факторов. Например, если больной в состоянии тяжелого шока, то достаточно 20 мл жира [7]. Это подтверждается и данными экстрагирования хлороформом из легких от 20 г и более жира у лиц, которые скончались от ЖЭ [8]. Жировые эмболы иногда могут содержать жировые клетки и иные включения, но обычно они представлены липидными массами гомогенного характера. При экстракции жира костного мозга и подкожной основы обнаруживают преимущественно нейтральные жиры, состоящие из глицероловых эфиров насыщенных и ненасыщенных жирных кислот. Одни исследователи различий химического состава жиров из подкожной основы и различных костей не обнаружили [9]. Другие авторы считают, что у человека различается состав жирных кислот триглицеридов плазмы крови, жировой ткани легких и костного мозга [10]. Жировые эмболы из костного мозга, возникшие при протезировании тазобедренного сустава, в отличие от липидов плазмы крови содержат меньше олеиновой кислоты, но больше пальмитиновой кислоты и триглицеридов; в них низкий процент линолевой кислоты в фосфолипидах [11].
Диагностика ЖЭ в процессе некропсии макроскопически трудна [12]. Вопрос о ее верификации следует решать только после микроскопического исследования главным образом легких, мозга, почек и сердца. Имеются также макроскопические признаки. Если больной остался жив, то на 2-3-и сутки после травмы (или через 12-18 ч после ухудшения его состояния) на кожном покрове в 50% случаев при ЖЭ наблюдаются петехиальные кровоизлияния диаметром 1-2 мм. Они не возвышаются над кожным покровом и локализуются на груди, в области плечевого пояса, шее, щек, в подмышечных областях, а также в полости рта и конъюнктиве. Обратному развитию подвергаются к концу 1-й недели [13]. При некропсии в крови легочной артерии иногда видны капли жира. В случае обработки кусочков легких калийной щелочью (2% раствор) на поверхности жидкости появляются капельки жира.
В головном мозге обычно на 3-й день после травмы выявляют множественные петехиальные кровоизлияния, особенно в белом веществе.
Гистологических методов выявления жира достаточно много [22]. Часто употребляемый формалин также не является индифферентным. В процессе фиксации происходят не только частичное растворение и вымывание липидов, но формальдегид может изменять физические свойства липидов (дисперсию, первичную флюоресценцию и др.) [23]. Например, замороженные срезы из свежего мозга после экстракции ацетоном теряют способность окрашиваться суданом и т.п.; в то же время замороженные срезы из мозга, фиксированного формалином, окрашиваются еще и после ацетоновой экстракции. Напротив, срезы надпочечника как фиксированные, так и нефиксированные, после экстракции ацетоном не окрашиваются. Продолжительное действие формалина вредно отражается и на двойном лучепреломлении, при этом изменяется характер красочной реакции, например при окраске сульфатом нильского голубого [22]. Надо следить, чтобы при специальных исследованиях жира материал не лежал в формалине дольше нескольких дней. Наиболее распространенной, несомненно, является окраска жира суданом и шарлахом; окрашиваются почти все виды жиров, встречающихся в теле человека.
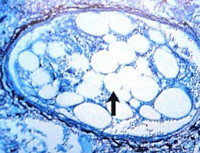
Макро- и микроскопические изменения в различных органах и тканях при ЖЭ в общих чертах описаны более 130 лет назад [24], но постепенно детализируются [25]. Важно правильно интерпретировать окраску различных элементов в гистологических препаратах. Нередко жир обнаруживают в легких и в норме, и при патологии: 1) в эпителии альвеол и бронхов в виде мелких и крупных капель; 2) в эндотелии сосудов; 3) в эластических волокнах альвеолярных перегородок и сосудов в виде диффузного пропитывания; 4) в гладких мышечных клетках в виде мельчайшей зернистости; 5) в хрящевых клетках хрящей бронхов [18]. Следует помнить о липоцитах, локализация и размеры которых часто очень изменчивы. В крупных сосудах можно обнаружить отдельные гомогенные жировые капли наряду с наличием в просвете однородной мелкозернистой массы, имеющей при окраске гематоксилином и эозином желтоватый, а при окраске суданом III буро-оранжевый цвет. Такие каплевидные жировые включения нельзя рассматривать как свидетельство ЖЭ. Кроме того, жировые капли иногда видны свободно лежащими в просвете альвеол и в межальвеолярных перегородках, куда они могут попасть при изготовлении срезов, что также не относится к ЖЭ.
Изменения в легких имеют определенную последовательность в зависимости от часов и дней, которые прожил больной после травмы. Если летальный исход следует сразу на месте получения травмы, то в легких видны микроучастки эмфиземы, ателектазов, небольшие скопления эритроцитов, в отдельных случаях небольшое количество жировых эмболов в единичных капиллярах. В легких человека, умершего через 1 ч после получения травмы, наблюдается неравномерное кровенаполнение сосудов различного типа, иногда с краевым стоянием нейтрофильных лейкоцитов. Вокруг некоторых сосудов видны скопления большего количества эритроцитов и очаговый отек. В этом случае в отличие от смерти на месте травмы ЖЭ слабой или очень слабой степени обнаруживают всегда в мелких артериях и капиллярах. При смерти через 3 ч после травмы отмечаются те же явления, но они более выражены. В легких размельченные капли жира видны вокруг небольших сосудов и в их просвете. Капельки жира имеются и в макрофагах, расположенных как в сосудах, так и вокруг них. Через 6 ч после травмы в легких ЖЭ часто имеет выраженный характер, хотя капли жира мелкие. Наблюдаются небольшие очаги серозно-десквамативной, а иногда и серозно-гнойной пневмонии [26]. Наличие воспалительных очагов в легких при ЖЭ можно объяснить тем, что легкие в первую очередь подвергаются наиболее массивной эмболии. Возникающие при ЖЭ ишемические вплоть до образования инфарктов очаги могут подвергаться распаду и нагноению. При электронной микроскопии кусочков тканей легких кроликов, у которых в эксперименте была получена ЖЭ, отмечали ультраструктурные изменения в органеллах клеток капилляров, мелких кровеносных сосудов, альвеолярных клетках II типа в зависимости от времени, прошедшего с момента ЖЭ. В пластинчатом комплексе отсутствовало явление опорожнения и объем самого комплекса был нормальным [27].
В почках поражаются главным образом клубочки и приносящие артериолы [12]. В печени при ЖЭ содержание жировых эмболов наименьшее. Капли жира в сосудах печени обычно мелкие и лежат свободно. Жир можно обнаружить в артериях, синусоидах и макрофагах селезенки [34], сосудах кожи, слизистых оболочек, желез внутренней секреции, например гипофиза.
В классификации А.З. Блажко [36] степень ЖЭ оценивается в зависимости от площади поражения легочной ткани.
почек считается, если в срезе обнаруживают единичные (до 5) клубочки, капилляры которых заполнены мелкими каплями жира. Сильная степень определяется, если сосуды большинства почечных клубочков и артерии содержат крупные капли жира. При отсутствии соответствующих окуляра и объектива подсчет проводят в 10 полях зрения при увеличении 50, для оценки используют указанные критерии, но обязательно отмечают, при каком увеличении проводили исследование. В современных условиях есть возможность легко задокументировать данные гистологического исследования снимками на различном оборудовании [38].
Чтобы минимизировать фактор применения различных увеличений микроскопа, желательно использовать более информативное соотношение между площадью эмболизированных сосудов и общей площадью ткани в каждом образце. Данное соотношение коррелирует с клиническими данными [39].
Имеются системы автоматического анализа изображений для оценки степени выраженности легочной ЖЭ [40]. Применяют методы выявления ЖЭ путем посмертной компьютерной томографии с ангиографией (или без нее) и биопсии длинной иглой [41] с последующим подтверждением их результатов при вскрытии. Считается, что при формировании жирового эмбола его поверхность покрывается тромбоцитами, элементами клеток крови, фибрином; липиды при парафиновой проводке исчезают, но адсорбированный фибриноген вокруг липидных капель остается в целости [42]. Исходя из этого, ЖЭ в парафиновых срезах косвенно можно подтвердить иммуногистохимически (антитела к фибриногену и CD61) обнаружением фибриногена и тромбоцитов в области оптически пустых пространств в кровеносных сосудах. Данная методика подтверждена и клинически, и гистологически [43].
Таким образом, несмотря на большое количество экспериментальных, клинических и морфологических данных, накопленных за несколько сотен лет изучения ЖЭ, до сих пор нет однозначного понимания причин ее возникновения. Отсюда вытекает ряд вопросов. Например, как долго существуют жировые эмболы в кровеносном русле человека? Каковы причины увеличения или уменьшения в размерах жировых эмболов? Какова динамика изменений жировых глобул как в целом в организме, так и в отдельных органах? Каков должен быть объем, характер и локализация повреждений, связанных с ЖЭ в конкретных органах и организма в целом, для летального исхода? Как влияют на течение ЖЭ различные виды фоновой и сопутствующей патологии? Морфологические классификации степени тяжести ЖЭ построены преимущественно на количестве жировых эмболов, обнаруженных в поле зрения. Такие классификации недостаточно соотносятся с клиническими данными и степенью участия ЖЭ в танатогенезе. Ясно, что проблема ЖЭ нуждается в дальнейшем серьезном изучении.