зно толстой кишки код по мкб 10 у взрослых
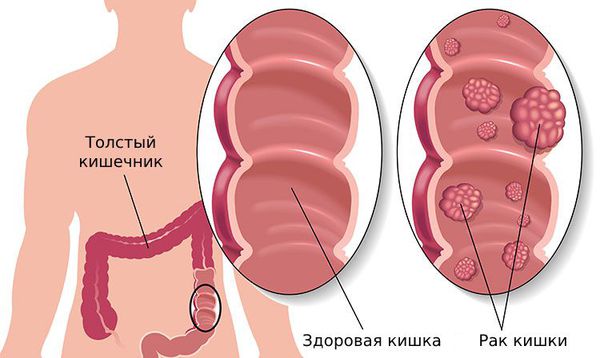
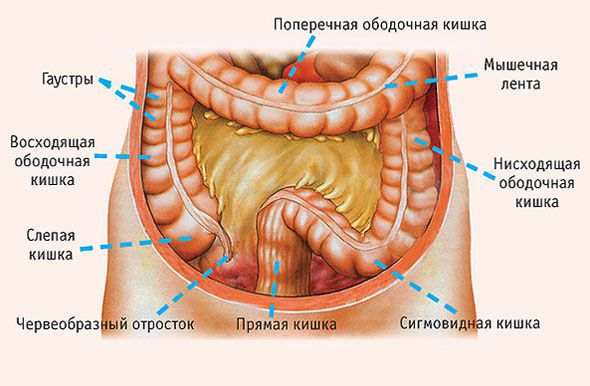
Злокачественное новообразование ободочной кишки (C18)
Исключено: ректосигмоидного соединения (C19)
[см. примечание 5 в блоке C00-D48]
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Что такое рак толстой кишки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Пылева А. Л., онколога со стажем в 21 год.
Определение болезни. Причины заболевания
Эпидемиология
Провоцирующие факторы
Спровоцировать развитие заболевания могут следующие факторы [1] :
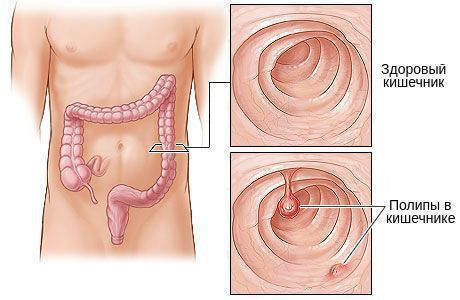
Наличие аденоматозных полипов. Полипы — это относительно доброкачественные новообразования, которые имеют вид нароста, выступающего в просвет полого органа, в данном случае кишечника. Существует несколько видов колоректальных полипов. Одни из них склонны к малингизации (перерождению в злокачественную опухоль), другие нет. Например, фиброзные и гиперпластические полипы не склонны к злокачественной трансформации. Ювенильные и воспалительные могут переродиться в рак при наличии диспластических изменений, а вот аденоматозные полипы однозначно склонны к малигнизации. Максимальные риски возникают в следующих случаях:
Возраст старше 50 лет. Крайне редко рак толстой кишки диагностируется у молодых людей. С возрастом вероятность обнаружения опухоли увеличивается. Наиболее подвержены риску люди старше 60 лет.
Симптомы рака толстой кишки
Клинические проявления колоректального рака зависят от локализации опухоли и стадии заболевания. Довольно часто на начальных этапах никаких жалоб больные не предъявляют, а опухоль обнаруживается только при специальном обследовании.
Местные симптомы
Довольно часто первым специфическим симптомом позднего рака толстой кишки является кишечная непроходимость. Она возникает из-за того, что просвет кишки перекрывается опухолевыми массами. Симптомы и тяжесть этого состояния обуславливаются локализацией обтурации (закупорки). Если это правый отдел толстого кишечника, просвет которого довольно широкий, то кишечное содержимое будет иметь мягкую или кашицеобразную консистенцию. Непроходимость здесь развивается лишь на терминальных стадиях заболевания.
В сигмовидной и прямой кишке просвет более узкий, и содержимое в нём имеет плотную консистенцию. Поэтому именно здесь обтурация встречается чаще всего. Проявляется она задержкой стула, вздутием живота и схваткообразными болями. Постепенно присоединяются симптомы обезвоживания и дегидратации. Кишечная непроходимость — это жизнеугрожающее состояние, которое требует немедленной медицинской помощи.
В ряде случаев обтурация может иметь компенсированный характер. Сначала больного беспокоит запор, боль и вздутие живота, которые сменяются зловонными диареями, обусловленными действием гнилостной микрофлоры на содержимое приводящего отдела кишки — под ее действием происходит разжижение каловых масс. Постепенно компенсированная непроходимость неизбежно переходит в полную.
Если опухоль имеет большие размеры, ситуация может осложниться ее распадом с образованием выраженных кровотечений. При этом симптомы будут определяться локализацией кала. При локализации источника кровотечения в ободочной кишке в редких случаях возникает мелена — дёгтеобразный (чёрный, по консистенции похожий на кашицу) стул. Он является результатов ферментации крови кишечным содержимым. Если вовлечена прямая или сигмовидная кишка, наблюдается выделение алой крови из заднего прохода. На фоне массированной кровопотери развивается острая постгеморрагическая анемия, сопровождающаяся слабостью, бледностью кожных покровов и головокружением.
При локализации рака в прямой кишке могут наблюдаться патологические выделения из заднего прохода — слизь, кровь, гнойно-некротические массы, фрагменты новообразования.
Неспецифические симптомы
Рак толстой кишки восходящего отдела
«Рак восходящего отдела толстой кишки» — термин, который обозначает локализацию злокачественной опухоли. Анатомически толстая кишка состоит из нескольких отделов:
Основные особенности злокачественных опухолей восходящей толстой кишки:
Метахронный рак толстой кишки
Термин «метахронный рак» применяют для описания первично-множественных злокачественных опухолей. У больного выявляют сразу два разных злокачественных новообразования, которые не связаны между собой и не являются метастазами друг друга. Такие опухоли могут находиться в разных частях организма, парных органах (например, правой и левой молочных железах) или в разных местах в одном органе.
Такие ситуации встречаются при разных онкологических заболеваниях, в том числе колоректальном раке. Например, он может сочетаться с опухолями желудочно-кишечного тракта, женской репродуктивной системы. С метахронным раком сложнее бороться, тем не менее, при своевременной диагностике зачастую возможно радикальное лечение и наступление ремиссии.
Патогенез рака толстой кишки
Классификация и стадии развития рака толстой кишки
Наиболее часто встречающаяся форма колоректального рака — это аденокарцинома. Её диагностируют в 75-80 % случаев. Среди других вариантов рака встречаются:
В зависимости особенностей роста новообразования, выделяют:
Клинические формы рака ободочной кишки:
Кроме того, выделяют осложнённые формы — если рак толстой кишки привел к кишечной непроходимости, перфорации (образованию сквозного отверстия) стенки кишки, кровотечению, воспалению в брюшной полости.
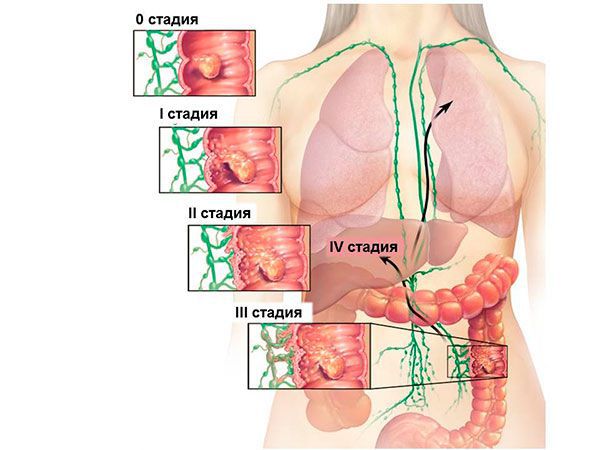
Стадии рака прямой кишки
Для определения стадии используется TNM классификация, основанная на степени инфильтрации опухоли, её взаимодействия с окружающими органами и тканями, а также наличии регионарных и отдалённых метастазов. Здесь выделяют:
По клинической картине невозможно точно сказать, на какой стадии находится заболевание, потому что его течение зависит от множества факторов и в каждом случае индивидуально.
На ранних стадиях рака прямой кишки симптомы, как правило, отсутствуют. Злокачественная опухоль в кишке может расти в течение нескольких лет, не вызывая у больного жалоб. Поэтому всем людям начиная с 50 лет важно проходить скрининговые исследования. В то же время, выраженные симптомы могут наблюдаться уже на этапе предраковых изменений — кишечных полипов.
Обычно первыми проявлениями заболевания становятся запоры, диарея, изменения характера стула, боли и чувство дискомфорта в животе, его вздутие из-за скопления газов (метеоризм).
Когда опухоль достигает больших размеров, она вызывает полную или частичную кишечную непроходимость. Зачастую таким больным требуется экстренная медицинская помощь.
Также может развиться осложнение в виде перфорации стенки кишки – образования в ней сквозного отверстия. При этом возникают сильные боли в животе, напряжение мышц брюшного пресса, тошнота, рвота, повышение температуры тела.
Кровотечение из опухоли приводит к анемии. Больной становится бледным, постоянно чувствует слабость, усталость, беспокоят головные боли, головокружения.
Когда раковые клетки распространяются по поверхности брюшины, развивается состояние, которое называется перитонеальным канцероматозом. Возникает асцит – патологическое скопление жидкости в брюшной полости. При этом увеличивается живот, нарушается работа внутренних органов. Если жидкости скапливается очень много, она начинает ограничивать подвижность диафрагмы, и у больного возникает одышка.
На IV стадии рак толстой кишки метастазирует. При этом возникают симптомы, которые зависят от того, в каких органах находятся метастатические очаги:
Рак толстой кишки восходящего отдела
«Рак восходящего отдела толстой кишки» — термин, который обозначает локализацию злокачественной опухоли. Анатомически толстая кишка состоит из нескольких отделов. Злокачественные опухоли правой (слепой, восходящей и поперечной ободочной) и левой (нисходящей ободочной и сигмовидной) части толстой кишки несколько различаются. Некоторые учёные даже призывают считать их двумя разными онкологическими заболеваниями.
Основные особенности злокачественных опухолей восходящей толстой кишки:
Метахронный рак толстой кишки
Термин «метахронный рак» применяют, когда у пациента выявляют сразу два разных злокачественных новообразования, которые не связаны между собой и не являются метастазами друг друга. Опухоли могут находиться в разных частях организма, парных органах (например, в молочных железах) или в разных местах в одном органе.
Если вторая опухоль возникла не позднее 6 месяцев после того, как обнаружена первая, то это синхронный рак. Если новообразования выявлены с промежутком более полугода, то такой рак называют метахронным. Такие ситуации встречаются в том числе колоректальном раке. Например, он может сочетаться с опухолями желудочно-кишечного тракта и женской репродуктивной системы.
Осложнения рака толстой кишки
Для рака толстой кишки характерно развитие различных осложнений, которые оказывают влияние как на течение заболевания, так и на его прогноз. В части случаев именно осложнения являются причиной гибели больного, в то время как сам онкологический процесс остается локализованным. Наиболее часто встречаются:
Диагностика рака толстой кишки
Когда необходимо обратиться к врачу
На ранних стадиях симптомы, как правило, отсутствуют. Поэтому всем людям начиная с 50 лет важно проходить скрининговые исследования. Обычно первыми проявлениями заболевания становятся запоры, диарея, изменения характера стула, боли и чувство дискомфорта в животе, его вздутие из-за скопления газов (метеоризм). При появлении этих симптомов следует обратиться к врачу.
В рамках диагностики рака толстой кишки необходимо не только определить наличие опухоли как таковой, но и установить её гистологический вариант (клеточную форму), а также стадию заболевания. С этой целью используется комплексная диагностика.
Методы обнаружения опухоли
Для обнаружения опухоли применяют следующие методы:
Сразу после обнаружения проводится биопсия выявленного новообразования. Полученный материал отправляется на исследование в лабораторию, где определяют гистологический вид опухоли, степень инвазии в кишечную стенку (если материал позволяет) и её молекулярно-биологические характеристики.
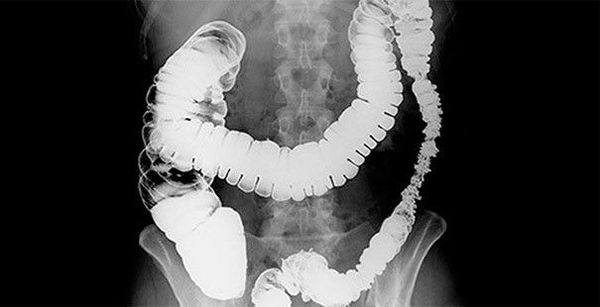
Также обнаружение новообразования возможно при помощи ирригоскопии — рентгенологического исследования толстого кишечника после двойного контрастирования. С помощью этого метода определяют форму роста новообразования, его протяжённость, наличие свищей и изъязвлений.
Дополнительные методы диагностики
Для уточнения распространенности процесса и планирования лечения прибегают к дополнительным методам диагностики:
Окончательное определение стадии проводится после интраоперационной ревизии брюшной полости. Только тогда можно определить истинную распространенность процесса.
Лечение рака толстой кишки
Хирургическое лечение
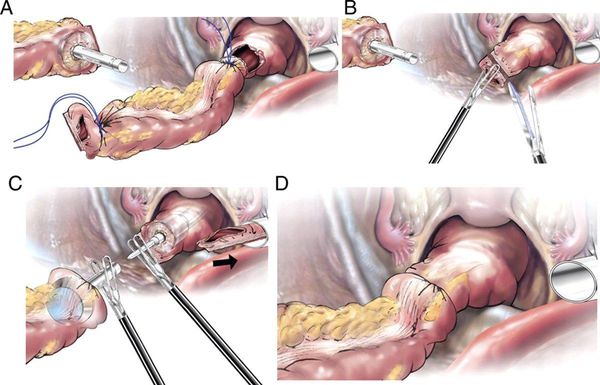
Хирургическое лечение может выполняться в один или два этапа. При одноэтапном лечении удаление опухоли и восстановление непрерывности кишечника проводится в ходе одной операции, когда края резекции соединяются анастомозом. Это возможно при соблюдении нескольких условий:
При несоблюдении этих условий существует высокая вероятность развития несостоятельности анастомоза, некроза и инфекционных осложнений. Чтобы этого избежать, проводят двухэтапные вмешательства. На первом этапе удаляется опухоль, а приводящий конец кишки выводится на переднюю брюшную стенку в виде колостомы, через которую будет выходить кишечное содержимое.
После того как больной заканчивает противоопухолевое лечение, результаты которого будут удовлетворительными, врачи проводят реконструктивные вмешательства по восстановлению непрерывности кишечника.
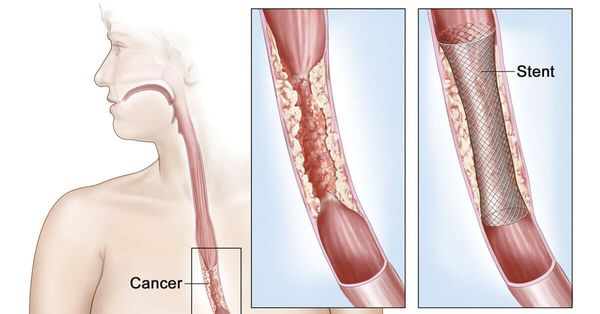
Эндоскопическое стентирование
Одним из частых осложнений колоректального рака является кишечная непроходимость. Кроме этого при метастазировании в печень может развиваться механическая желтуха. Оба состояния являются жизнеугрожающим и требуют немедленного медицинского вмешательства. Одним из методов решения проблемы является стентирование — установка специального каркаса, который обеспечивает расправление патологически суженного участка. При кишечной непроходимости введение стента в место обтурации расправляет опухолевые массы, позволяет расширить просвет кишки и обеспечить свободное прохождение кишечного содержимого. Таким образом, кишечная непроходимость купируется, что дает возможность более тщательно подготовиться к хирургическому вмешательству. Это особенно актуально в онкологической практике, так как у таких больных, к примеру, появляется время на проведение неоадъювантной химиотерапии. У пациентов с высокими рисками хирургических или анестезиологических осложнений, стентирование является основным методом коррекции кишечной непроходимости.
При развитии обтурации желчных протоков, аналогичное вмешательство выполняется на гепатобилиарной системе. С помощью эндоскопа через общий желчный проток, который располагается в двенадцатиперстной кишке, в место сужения вводят стент. В качестве альтернативы может применяться бужирование и баллонная дилятация.
Химиотерапия
Химиотерапия при раке толстой кишки проводится после операции (адъювантная) и назначается в следующих случаях:
Также возможно неоадъювантное химиотерапевтическое лечение первично нерезектабельных опухолей. В этом случае назначается несколько курсов химиотерапии, и после их окончания повторно оценивается возможность проведения радикальной операции.
Химиотерапию рекомендуют назначать не позднее, чем через 28 дней от момента операции (при отсутствии противопоказаний). При этом основная терапия длится 3-4 месяца, после чего проводится поддерживающая терапия.
Таргетная терапия
Таргетные препараты действуют на клеточные механизмы, которые обеспечивают канцерогенез — процесс образования и развития злокачественной опухоли. Они не могут полностью уничтожить рак, но существенно замедляют его рост и прогрессирование. Ввиду своего узкоспециализированного действия эти препараты назначаются только после проведения специальных анализов, которые выявляют наличие мутаций, при которых показана, или наоборот, неэффективна таргетная терапия.
Например, добавление к стандартный режимам химиотерапии при лечении метастатического рака толстой кишки бевацизумаба, цетуксимаба или панитумумаба увеличивает общую продолжительность жизни с 18 месяцев до 29. Бевацизумаб ингибирует активность фактора роста эндотелия, что снижает васкуляризацию опухоли. Цетуксимаб и панитумумаб действуют на рецептор эпидермального фактора роста (EGFR), который отвечает за дифференцировку, пролиферацию и выживаемость злокачественных клеток.
Лучевая терапия
Диспансерное наблюдение
После того как лечение рака толстой кишки успешно завершено, сохраняется риск рецидива. Он наиболее высок в течение первых трёх лет, поэтому все пациенты нуждаются в регулярном диспансерном наблюдении. Обычно осмотры врача, УЗИ и анализы крови на раково-эмбриональный антиген (РЭА) проводят со следующей периодичностью:
Кроме того, раз в два года необходимо проходить колоноскопию. Если во время этих обследований будут обнаружены патологические изменения, то врач назначит компьютерную томографию, сканирование костей и другие методы диагностики.
Особенности реабилитации
После операции при раке толстой кишки врач дает стандартные рекомендации по поводу питания, возвращения к физической активности. Сроки восстановления зависят от вида хирургического вмешательства, способа его проведения (эндоскопический, лапароскопический или открытый через разрез). Если пациенту наложена постоянная колостома, перед выпиской ему объяснят, как за ней правильно ухаживать.
Некоторые побочные эффекты химиопрепаратов сохраняются после завершения курса лечения. В таком случае врач назначит необходимое лечение для их купирования, даст пациенту рекомендации по поводу образа жизни. Многие люди, избавившиеся от рака, испытывают психоэмоциональные проблемы, постоянно боятся рецидива. В таких случаях требуется помощь психолога.
Прогноз. Профилактика
Прогноз при раке кишечника определяется стадией опухоли, гистологическим вариантом новообразования и возможностью проведения радикального лечения.
Рак толстой кишки является потенциально предотвратимым заболеванием. Если соблюдать определенные правила, можно существенно снизить вероятность его возникновения.
Диета
Первым делом необходимо пересмотреть пищевое поведение. Рекомендуется нормализовать режим питания, отказаться от переедания, контролировать приём жиров животного происхождения. При недостатке в рационе пищевых волокон следует обогатить меню овощами, фруктами и кашами. Из мясных продуктов лучше отдавать предпочтение нежирному белому мясу и рыбе.
Двигательная активность
Важна также и нормальная двигательная активность. Если вы ведете малоподвижный образ жизни, постарайтесь хотя бы делать ежедневные получасовые прогулки. Но лучше оптимизировать свой режим дня, чтобы было достаточно времени на физическую активность и отдых.
Удаление полипов
Злокачественные новообразования ободочной кишки
Общая информация
Краткое описание
Определение: Рак ободочной кишки — злокачественное новообразование ободочной кишки.
Название протокола: Злокачественные новообразования ободочной кишки.
Код протокола:
Код(ы) МКБ-10:
C 18 Злокачественное новообразование ободочной кишки
Сокращения, используемые в клиническом протоколе:
Дата разработки протокола: 2015 год.
Категория пациентов: взрослые.
Пользователи протокола: врачи-онкологи, химиотерапевты, хирурги, врачи общей практики, врачи скорой неотложной медицинцской помощи.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++или+), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация опухолей ободочной кишки: [9]
Т – размеры первичной опухоли и степень ее инвазии в стенку кишки
Тх – недостаточно данных для оценки первичной опухоли
Т0 – первичная опухоль не определяется
Tis – интраэпителиальная – преинвазивная карцинома (carcinoma in situ): внутрислизистая или инвазия в собственную пластинку слизистой оболочки (включает раковые клетки до базальной мембраны или в слизистом слое без распространения в подслизистый слой).
Т1 – опухоль инфильтрирует подслизистую основу
Т2 – опухоль инфильтрирует мышечный слой стенки кишки
Т3 – опухоль инфильтрирует в субсерозную основу или в не покрытые брюшиной ткани вокруг толстой либо прямой кишки
Т4 – опухоль распространяется на соседние органы или структуры/ткани и/или в висцеральную брюшину
Т4а – опухоль прорастает в висцеральную брюшину
Т4b – опухоль прорастает в другие органы или структуры *
N – региональные лимфатические узлы
Nх – недостаточно данных для оценки региональных лимфатических узлов N0 Нет метастазов в региональных лимфатических узлах
N0 – нет признаков метастатического поражения регионарных лимфатических узлов
N1 – метастазы в 1-3 региональных лимфатических узлах
N1а – метастаз в 1 региональном лимфатическом узле
N1b – метастазы в 2-3 региональных лимфатических узлах
N1с – опухолевые депозиты* в подсерозной основе или в не покрытых брюшиной мягких тканях вокруг толстой кишки и прямой кишки без метастазов в региональных лимфатических узлах
N2 – метастазы в 4 и более региональных лимфатических узлах
N2a – метастазы в 4-6 региональных лимфатических узлах
N2b – метастазы в 7 и более региональных лимфатических узлах
* Опухолевые депозиты (сателлиты) — макроскопически или микроскопически выявляемые гнезда или очаги опухолевой ткани в жировой ткани вокруг толстой и прямой кишки, находящейся в области лимфатического дренирования от первичной карциномы, при отсутствии ткани лимфатических узлов в этих участках, подтверждаемом при гистологическом исследовании, могут рассматриваться как прерывистое распространение опухоли, инвазия в венозные сосуды с внесосудистым распространением (V1/2) или полное замещение лимфатических узлов (N1/2). Если такие депозиты выявляют при наличии опухоли, то их следует классифицировать.
Примечание. Опухолевые узлы размерами более 3 мм в диаметре в околоободочной и околопрямокишечной жировой ткани с гистологическим обнаружением остатков лимфоидной ткани узла расцениваются как регионарные метастазы в околоободочных или околопрямокишечных лимфатических узлах. Однако опухолевые узлы до 3 мм в диаметре классифицируются как Т-категория, как перемежающееся распространение Т3.
М – отдаленные метастазы
Мх – недостаточно данных для определения отдаленных метастазов
М0 – нет отдаленных метастазов
М1 – есть отдаленные метастазы
рTNM патоморфологическая классификация
Категории pT, pN и рМ отвечают категориям Т, N и М.
Гистологически должны быть исследованы не менее 12 регионарных лимфатических узлов. Если исследованные лимфоузлы без опухолевого роста, то категория N классифицируются как pN0.
Группировка по стадиям рака ободочной кишки.
| Стадия | TNM | Распространенность | ||
| Стадия 0 | Tis | N0 | M0 | Carcinoma in situ |
| Cтадия I | T1 | N0 | M0 | Слизистая или подслизистая |
| T2 | N0 | M0 | Собственная мышечная оболочка | |
| Cтадия II | T3 | N0 | M0 | Брюшина/ткани вокруг кишки |
| T4 | N0 | M0 | Перфорация или инвазия в другие органы | |
| Cтадия IIIА | Т1, T2 | N1 | M0 | ≤3 пораженных лимфоузлов |
| Cтадия IIIВ | T3, T4 | N1 | M0 | ≤3 пораженных лимфоузлов |
| Cтадия IIIС | Любая T | N2 | M0 | ≥4 пораженных лимфоузлов |
| Cтадия IV | Любая T | Любая N | M1 | Отдаленные метастазы |
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Характеристика скрининга.
· Вид скрининга: Популяционный скрининг
· Методы скрининга: иммунохимическое исследование кала на скрытую кровь – iFOBT-тест, тотальная колоноскопия.
· Интервал: 1 раз в 2 года
· Срок действия: постоянно
· Целевая группа: мужчины и женщины 50, 52, 54, 56, 58, 60, 62, 64, 66, 68, 70 лет, за исключением лиц, состоящих на диспансерном учете по поводу КРР.
Обследование по данной схеме проводится не только в целевой группе, но и при любом подозрении на заболевание.
Методы исследования:
1. Иммунохимическое исследование кала на скрытую кровь – iFOBT, именуемый в дальнейшем гемокульт-тест.
— всем мужчинам и женщинам целевой группы проводят иммунохимическое исследование кала на скрытую кровь экспресс-методом. Это позволяет получить результат в течение 10 минут, без участия медицинского работника. Оценка теста проводится только медицинским работником! Положительная проба должна быть проверена врачом ПМСП.
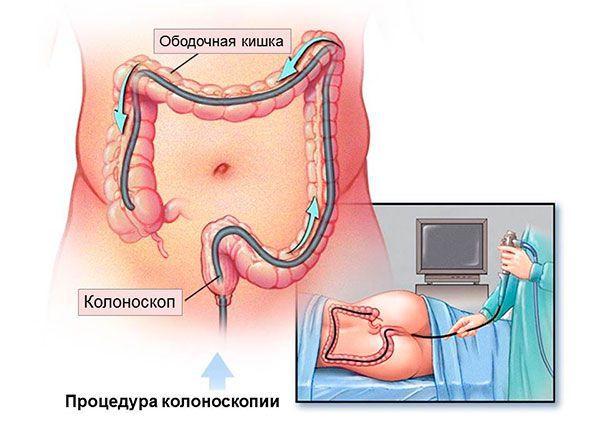
2. Тотальная колоноскопия.
— при положительном анализе кала на скрытую кровь в условиях ОД или в ДЦ проводится эндоскопическое обследование толстой кишки – тотальная колоноскопия.
3. Патоморфологическое (гистологическое) исследование.
— исследование материала биопсии толстой кишки, полученного в результате эндоскопического исследования проводится патоморфологами по месту взятия в соответствии с общепринятыми международными стандартами и классификацией ВОЗ.
При формировании целевой группы следует учитывать отсутствие тяжелых сопутствующих заболеваний. Под тяжелыми сопутствующими заболеваниями подразумеваются заболевания, которые с высокой вероятностью приведут к смерти в ближайшие 10 лет, например, распространенное ЗН, инфаркт миокарда с застойной сердечной недостаточностью, сахарный диабет с сосудистыми осложнениями, цереброваскулярные заболевания в стадии декомпенсации, хроническая обструктивная болезнь легких с дыхательной недостаточностью, цирроз печени и т.д.
На рисунке представлен алгоритм скрининга КРР.
Колоректальный скрининг входит в перечень ГОБМП и все его этапы являются бесплатными для населения, включая обеспечение лекарственными препаратами для подготовки кишечника к колоноскопическому исследованию.

Рисунок. Схема скрининга КРР в Казахстане.
На подготовительном этапе скрининга средний медицинский работник организации ПМСП/доврачебного кабинета отделения профилактики и социально-психологической помощи организации ПМСП информирует пациентов целевой группы о требованиях к прохождению скрининга: не следует проводить исследование в период менструации, при наличии кровоточащего геморроя, крови в моче или после значительных усилий при дефекации. Результаты теста должны быть доведены до среднего медицинского работника организации ПМСП/доврачебного кабинета отделения профилактики и социально-психологической помощи организации ПМСП в течение 1-3 дней после их получения;
Иммунохимическое (иммунохроматографическое) исследование кала на скрытую кровь (гемокульт-тест, iFOBT)проводится преимущественно в домашних условиях после получения теста и разъяснения правил проведения исследования средним медицинским работником ПМСП:
Для исследования используется небольшая часть стула, помещенного в чистой, сухой емкости; забор материала проводить с использованием наконечника контейнера путем введения в разные места стула; после забора материала закрутить крышку и несколько раз встряхнуть контейнер; нанести 3 капли раствора с взвешенными частицами кала в специальное окошко тест-карты; через 3-10 минут (или как указано производителем теста) провести интерпретацию теста.
Оценка результата теста проводится непосредственно (через 3-10 минут или как указано производителем теста) после проведения исследования самим пациентом, если тест проводится в домашних условиях, либо медицинским работником, если исследование проводится в поликлинике:
— появление двух полосок на уровне Т (тест) и С (контроль) расценивается как положительный результат (наличие крови в кале);
— появление одной полоски на уровне С (контроль) расценивается как отрицательный результат (отсутствие крови в кале);
— появление одной полоски на уровне Т (тест) расценивается как ошибочный результат;
— отсутствие полоски на уровне С (контроль) расценивается как ошибочный результат (в т.ч. вообще отсутствие полосок).
Если тест проводится в домашних условиях, просят пациента или его родственников перерисовать появление полосок с указанием уровней Т и С или сфотографировать на камеру, телефон для подтверждения достоверности результата.
В случае некорректного результата тест следует повторить. Положительный результат гемокульт-теста необходимо подтвердить врачом ПМСП/отделения (кабинета) профилактики и социально-психологической помощи организации ПМСП.
В случае положительного гемокульт-теста пациент направляется на тотальную колоноскопию. При этом врач ПМСП/отделения (кабинета) профилактики и социально-психологической помощи организации ПМСП:
— вносит результаты гемокульт-теста в Журнал учета пациентов, подлежащих колоректальному скринингу;
— информирует пациента о необходимости проведения исследования, методике исследования, подготовке к колоноскопии;
— направляет на тотальную колоноскопию в отделение эндоскопии ОД/КДЦ.
При проведении тотальной колоноскопии врач отделения эндоскопии:
— проводит биопсию образований, слизистой по показаниям;
— проводит одномоментную полипэктомию с клипированием или электрокоагуляцией при выявлении полипов на тонкой ножке при наличии соответствующего инструментария либо «холодную» биопсию при полипах размерами до 0,3-0,5 см;
— вносит результаты (непосредственные после колоноскопии и после получения гистологического заключения) в бланк колоноскопического исследования;
— осуществляет комплекс санитарно-гигиенических мероприятий по безопасному проведению эндоскопических процедур с целью исключения инфицирования лиц, проходящих эндоскопическое исследование.
В случае использования одного эндоскопического аппарата интервал между предыдущим и последующим эндоскопическими исследованиями составляет не менее 20 минут с учетом проведения очистки, дезинфекции высокого уровня, промывки и продувки эндоскопа с использованием аппарата автоматической обработки эндоскопического оборудования.
Медсестра отделения эндоскопии:
— регистрирует проведение исследования в журнале регистрации эндоскопических исследований толстой кишки, выполненных во время скрининга, с указанием даты проведения исследования, фамилии, имени, отчества пациента, возраста, адреса проживания;
— маркирует, регистрирует и направляет взятый биопсийный материал в патоморфологическую лабораторию ОД / патологоанатомическое бюро в соответствии с установленными правилами с указанием на сопроводительном бланке отметки «Материал взят по скринингу»;
— направляет результаты эндоскопического исследования в организацию ПМСП;
— гистологическое исследование биоптата слизистой толстой кишки, которое производится в патоморфологической лаборатории ОД / патологоанатомическом бюро. Морфологическая интерпретация биоптата осуществляется в соответствии с общепринятыми международными стандартами и классификацией Всемирной организации здравоохранения.
Заключительный этап включает в себя постановку на диспансерный учет лиц с выявленной патологией, завершение оформления учетно-отчетной статистической документации.
При отказе пациента от колоноскопии, подписанного пациентом и вклеенного в медицинскую карту амбулаторного пациента, или наличии медицинских противопоказаний к проведению эндоскопического исследования, врач отделения профилактики и социально-психологической помощи организации ПМСП проводит беседу с пациентом, включает в группу риска с контрольным проведением гемокульт-теста, направляет на консультацию к колопроктологу.
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· сбор жалоб и анамнеза;
· общее физикальное обследование;
· пальцевое исследование прямой кишки;
· ирригоскопия;
· тотальная фиброколоноскопия с биопсией опухоли;
· цитологическое исследование;
· гистологическое исследование;
· рентгенография обзорная органов грудной клетки в 2 проекциях;
· ультразвуковое исследование органов брюшной полости, забрюшинного пространства.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· компьютерная томография органов брюшной полости, забрюшинного пространства с контрастированием;
· ФЭГДС;
· рентгеноскопическое исследование желудка с контрастированием;
· экскреторная урография;
· сцинтиграфия костей скелета;
· Исследование блок-препарата опухолевой ткани иммуногистохимическим методом
· молекулярно-генетическое определение мутации гена KRAS;
· ПЭТ.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования не проведенные на амбулаторном уровне):
· сбор жалоб и анамнеза
· физикальное обследование
· пальцевое исследование прямой кишки;
· общий анализ крови;
· общий анализ мочи;
· биохимический анализ крови (общий белок, АЛТ, АСТ, мочевина, креатинин, билирубин, глюкоза);
· коагулограмма (ПТИ, Фибриноген, АЧТВ/АПТВ, МНО, этаноловый тест);
· ЭКГ;
· послеоперационное гистологическое исследование
Дополнительные диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования не проведенные на амбулаторном уровне):
· колоноскопия с биопсией опухоли;
· рентгенография обзорная органов грудной клетки в 2 проекциях;
· ультразвуковое исследование органов брюшной полости, забрюшинного пространства;
· КТ ОБП с контрастированием
· Исследование блок-препарата опухолевой ткани иммуногистохимическим методом;
· ;молекулярно-генетическое определение мутации гена KRAS;
· экскреторная урография
· МРТ ОМТ
· ФЭГДС
· Цистоскопия
· Определение чувствительности к противомикробным препаратам выделенных культур ручным методом;
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
Диагностические критерии постановки диагноза:
Жалобы и анамнез
· Боли в животе – от тупых, ноющих незначительных болей до сильных, приступообразных;
· Желудочный дискомфорт – потеря аппетита, отрыжка, иногда рвота, чувство тяжести в верхней половине живота;
· Кишечные расстройства – запоры, поносы, чередование запоров с поносами, урчание и вздутие живота;
· Патологические выделения в виде крови, слизи, гноя во время акта дефекации;
· Нарушение общего состояния больных – общее недомогание, повышенная утомляемость, слабость, похудание, лихорадка, бледность кожных покровов;
· Наличие пальпируемой опухоли.
Физикальное обследование:
Данные объективного исследования:
· Осмотр: бледность кожных покровов, ассиметрия живота, видимая перистальтика кишечника, участие передней брюшной стенки в акте дыхания;
· Пальпация живота: пальпаторное обнаружение опухоли, зависит от стадии заболевания, анатомической формы роста, напряжения брюшной стенки, степени заполнения кишечника содержимым.
· Перкуссия живота: притупление над опухолью, «шум плеска», тимпанит по ходу ободочной кишки выше расположения опухоли.
· Пальцевое исследование прямой кишки: возможна пальпация высоко расположенных опухолей прямой кишки и нижнего отрезка сигмовидной кишки, метастатические опухоли в дугласовом пространстве, переход опухоли слепой и сигмовидной кишки на женские половые органы и мочевой пузырь.
Лабораторные исследования:
· общий анализ крови – характерны гипохромная анемия, повышение СОЭ, лейкоцитоз;
· анализ кала на скрытую кровь – положительная реакция;
· коагулограмма – наблюдаются признаки гиперкоагуляции;
· анализ крови на онкомаркеры: АФП, РЭА, СА 242, СА19-9 – повышаются.
Инструментальные исследования:
· Ирригоскопия – информация о локализации новообразования, протяженности поражения, форме роста опухоли, подвижности опухоли. Признаки: изменение рельефа слизистой оболочки, сужение просвета, нарушение гаустрации, дефект наполнения, обтурация просвета;
· Эндоскопическое исследование (фиброколоноскопия) – визуализация злокачественной опухоли, получение материала для гистологического исследования;
· Компьютерная томография, магнитно-резонансная томография – с целью уточнения распространенности опухолевого процесса, выхода опухоли за пределы стенки кишки, выявления отдаленных метастазов в печени и забрюшинных лимфоузлах;
· Рентгеногафия грудной клетки в двух проекциях, при необходимости рентгеновская томография, компьютерная томография – для выявления метастазов в легких;
· ПЭТ – один из наиболее чувствительных и информативных методов выявления «маленьких» опухолей, рецидивов, микрометастазов.
Методы исследования:
1. Иммунохимическое исследование кала на скрытую кровь – iFOBT, именуемый в дальнейшем гемокульт-тест.
— всем мужчинам и женщинам целевой группы проводят иммунохимическое исследование кала на скрытую кровь экспресс-методом. Это позволяет получить результат в течение 10 минут, без участия медицинского работника. Оценка теста проводится только медицинским работником! Положительная проба должна быть проверена врачом ПМСП.
2. Тотальная колоноскопия.
— при положительном анализе кала на скрытую кровь в условиях ОД или в ДЦ проводится эндоскопическое обследование толстой кишки – тотальная колоноскопия.
3. Патоморфологическое (гистологическое) исследование.
— исследование материала биопсии толстой кишки, полученного в результате эндоскопического исследования проводится патоморфологами по месту взятия в соответствии с общепринятыми международными стандартами и классификацией ВОЗ.
При формировании целевой группы следует учитывать отсутствие тяжелых сопутствующих заболеваний. Под тяжелыми сопутствующими заболеваниями подразумеваются заболевания, которые с высокой вероятностью приведут к смерти в ближайшие 10 лет, например, распространенное ЗН, инфаркт миокарда с застойной сердечной недостаточностью, сахарный диабет с сосудистыми осложнениями, цереброваскулярные заболевания в стадии декомпенсации, хроническая обструктивная болезнь легких с дыхательной недостаточностью, цирроз печени и т.д.
На рисунке представлен алгоритм скрининга КРР.
Колоректальный скрининг входит в перечень ГОБМП и все его этапы являются бесплатными для населения, включая обеспечение лекарственными препаратами для подготовки кишечника к колоноскопическому исследованию.

Рисунок. Схема скрининга КРР в Казахстане.
На подготовительном этапе скрининга средний медицинский работник организации ПМСП/доврачебного кабинета отделения профилактики и социально-психологической помощи организации ПМСП информирует пациентов целевой группы о требованиях к прохождению скрининга: не следует проводить исследование в период менструации, при наличии кровоточащего геморроя, крови в моче или после значительных усилий при дефекации. Результаты теста должны быть доведены до среднего медицинского работника организации ПМСП/доврачебного кабинета отделения профилактики и социально-психологической помощи организации ПМСП в течение 1-3 дней после их получения;
Иммунохимическое (иммунохроматографическое) исследование кала на скрытую кровь (гемокульт-тест, iFOBT)проводится преимущественно в домашних условиях после получения теста и разъяснения правил проведения исследования средним медицинским работником ПМСП:
Для исследования используется небольшая часть стула, помещенного в чистой, сухой емкости; забор материала проводить с использованием наконечника контейнера путем введения в разные места стула; после забора материала закрутить крышку и несколько раз встряхнуть контейнер; нанести 3 капли раствора с взвешенными частицами кала в специальное окошко тест-карты; через 3-10 минут (или как указано производителем теста) провести интерпретацию теста.
Оценка результата теста проводится непосредственно (через 3-10 минут или как указано производителем теста) после проведения исследования самим пациентом, если тест проводится в домашних условиях, либо медицинским работником, если исследование проводится в поликлинике:
— появление двух полосок на уровне Т (тест) и С (контроль) расценивается как положительный результат (наличие крови в кале);
— появление одной полоски на уровне С (контроль) расценивается как отрицательный результат (отсутствие крови в кале);
— появление одной полоски на уровне Т (тест) расценивается как ошибочный результат;
— отсутствие полоски на уровне С (контроль) расценивается как ошибочный результат (в т.ч. вообще отсутствие полосок).
Если тест проводится в домашних условиях, просят пациента или его родственников перерисовать появление полосок с указанием уровней Т и С или сфотографировать на камеру, телефон для подтверждения достоверности результата.
В случае некорректного результата тест следует повторить. Положительный результат гемокульт-теста необходимо подтвердить врачом ПМСП/отделения (кабинета) профилактики и социально-психологической помощи организации ПМСП.
В случае положительного гемокульт-теста пациент направляется на тотальную колоноскопию. При этом врач ПМСП/отделения (кабинета) профилактики и социально-психологической помощи организации ПМСП:
— вносит результаты гемокульт-теста в Журнал учета пациентов, подлежащих колоректальному скринингу;
— информирует пациента о необходимости проведения исследования, методике исследования, подготовке к колоноскопии;
— направляет на тотальную колоноскопию в отделение эндоскопии ОД/КДЦ.
При проведении тотальной колоноскопии врач отделения эндоскопии:
— проводит биопсию образований, слизистой по показаниям;
— проводит одномоментную полипэктомию с клипированием или электрокоагуляцией при выявлении полипов на тонкой ножке при наличии соответствующего инструментария либо «холодную» биопсию при полипах размерами до 0,3-0,5 см;
— вносит результаты (непосредственные после колоноскопии и после получения гистологического заключения) в бланк колоноскопического исследования;
— осуществляет комплекс санитарно-гигиенических мероприятий по безопасному проведению эндоскопических процедур с целью исключения инфицирования лиц, проходящих эндоскопическое исследование.
В случае использования одного эндоскопического аппарата интервал между предыдущим и последующим эндоскопическими исследованиями составляет не менее 20 минут с учетом проведения очистки, дезинфекции высокого уровня, промывки и продувки эндоскопа с использованием аппарата автоматической обработки эндоскопического оборудования.
Медсестра отделения эндоскопии:
— регистрирует проведение исследования в журнале регистрации эндоскопических исследований толстой кишки, выполненных во время скрининга, с указанием даты проведения исследования, фамилии, имени, отчества пациента, возраста, адреса проживания;
— маркирует, регистрирует и направляет взятый биопсийный материал в патоморфологическую лабораторию ОД / патологоанатомическое бюро в соответствии с установленными правилами с указанием на сопроводительном бланке отметки «Материал взят по скринингу»;
— направляет результаты эндоскопического исследования в организацию ПМСП;
— гистологическое исследование биоптата слизистой толстой кишки, которое производится в патоморфологической лаборатории ОД / патологоанатомическом бюро. Морфологическая интерпретация биоптата осуществляется в соответствии с общепринятыми международными стандартами и классификацией Всемирной организации здравоохранения.
Заключительный этап включает в себя постановку на диспансерный учет лиц с выявленной патологией, завершение оформления учетно-отчетной статистической документации.
При отказе пациента от колоноскопии, подписанного пациентом и вклеенного в медицинскую карту амбулаторного пациента, или наличии медицинских противопоказаний к проведению эндоскопического исследования, врач отделения профилактики и социально-психологической помощи организации ПМСП проводит беседу с пациентом, включает в группу риска с контрольным проведением гемокульт-теста, направляет на консультацию к колопроктологу.
Дифференциальный диагноз
Лечение
Цели лечения:
· ликвидация опухолевого очага и метастазов;
· достижение полной или частичной регрессии, стабилизации опухолевого процесса.
Тактика лечения:
Общие принципы лечения в зависимости от стадии:
0 стадия:
· Операция.
I cтадия:
· Операция – широкая резекция с наложением анастомоза (объем операции в зависимости от локализации опухоли);
· Наблюдение.
II cтадия:
· Операция – широкая резекция с наложением анастомоза (объем операции в зависимости от локализации опухоли и распространенности опухолевого процесса);
· Послеоперационная химиотерапия или лучевая терапия (при степени местного распространения опухоли, соответствующей Т4, и/или высокий риск, молодой возраст);
· Наблюдение.
III cтадия
· Операция – широкая резекция с наложением анастомоза (объем операции в зависимости от локализации опухоли и распространенности опухолевого процесса);
· Послеоперационная лучевая терапия (при степени местного распространения опухоли, соответствующей Т4);
· Адъювантная химиотерапия;
· Наблюдение.
IV стадия
· Операция (чаще паллиативная; при резектабельной опухоли и наличии солитарных и единичных метастазов в отдаленных органах – операция с одномоментным или отсроченным удалением метастазов);
· После комбинированных операций:
1. послеоперационная химиотерапия или лучевая терапия (химио-лучевая) при степени местного распространения опухоли, соответствующей Т4;
2. Адъювантная химиотерапия (при солитарных и единичных метастазах в отдаленных органах);
3. Наблюдение.
· Симптоматическое лечение.
Примечание: при резектабельной опухоли и наличии одиночных и единичных метастазов в отдаленных органах – циторедуктивная операция с одномоментным или отсроченным удалением метастазов.
Критерии резектабельности метастазов в печени – отсутствие нерезектабельных экстрапеченочных метастазов, функциональная переносимость и отсутствие сопутствующих заболеваний в стадии суб – и декомпенсации), возможность удаления всех метастазов с клиренсом не менее 0,1 см без опухолевого роста и поражение менее 70% или 6 сегментов печени.
Критерии эффективности лечения:
Полный эффект – исчезновение всех очагов поражения на срок не менее 4х недель.
Частичный эффект – большее или равное 50% уменьшение всех или отдельных опухолей при отсутствии прогрессирования других очагов.
Стабилизация – (без изменений) уменьшение менее чем на 50% или увеличение менее чем на 25% при отсутствии новых очагов поражения.
Прогрессирование – увеличение размеров одной или более опухолей более 25% либо появление новых очагов поражения.
Немедикаментозное лечение.
Режим больного при проведении консервативного лечения – общий. В ранний послеоперационный период – постельный или полупостельный (в зависимости от объема операции и сопутствующей патологии). В послеоперационном периоде – палатный.
Диета безшлаковая, после хирургического лечения – №1, затем переход на стол № 2.
Медикаментозное лечение:
Химиотерапия
Патогенетическая тактика:
1) Проведение адъювантной полихимиотерапии после ранее проведённой радикальной операции. Обоснованием необходимости применения химиотерапии при раке ободочной кишки служит тот факт, что в момент выполнения 25–30% хирургических вмешательств, клинически оцениваемых как радикальные, уже имеются субклинические метастазы. В настоящее время фторурацил в комбинации с кальция или натрия фолинатом считается главным (базовым) химиотерапевтическим препаратом при колоректальном раке.
2) Проведение самостоятельной полихимиотерапии при наличии рецидива опухоли или метастазирования (прогрессирование, генерализация процесса).
3) Проведение самостоятельной химиотерапии при IV стадии заболевания (неоперабельные и генерализованные формы).
4) Клиническая тактика: химиотерапия при колоректальном раке применяется в качестве адъювантной терапии после хирургического или комбинированного лечения (операция + лучевая терапия), в комбинации с лучевой терапией и как самостоятельный метод лечения при распространённом процессе.
Адъювантная химиотерапия.
Химиотерапия должна начинаться сразу после восстановления пациента после операции, должна обязательно включать в себя фторпиримидины.
Схемы выбора: Режим клиники Мейо, режим Roswell Park, режим De Gramon, FOLFOX4, FOLFOX6, XELOX, FLOX, XELOX, кселода в монорежиме,тегафур, УФТ (см. «Схемы химиотерапии» );
Лечение в адъювантном периоде должно длиться не менее 6 месяцев и не должно включать в себя иринотекан, бевацизумаб, цетуксимаб.
Химиотерапия метастатического процесса
Выбор схемы химиотерапии для I линии терапии зависит от степени выраженности клинических симптомов: мало выраженные клинические симптомы–монотерапия фторпиримидинами либо оксалиплатин+фторпиримидины, иринотекан ± фторпиримидины; при выраженных клинических симптомах – оксалиплатин+фторпиримидины, иринотекан+фторпиримидины, иринотекан+оксалиплатин, оксалиплатин+иринотекан+фторпиримидины.
Режимы:
клиники Мейо, Roswell Park, De Gramont, Douillard, AIO, FOLFOX4, FOLFOX6, FLOX, XELOX, IFL, mIFL, FOLFIRI, FOLFOX7, mFOLFOX7, XELOX, CAPOX, XELIRI, IROX, FOLFOXIRI, МСАР, UFT/LV, в монорежиме капецитабин, тегафур, УФТ, иринотекан (см. «Схемы химиотерапии» ). 10, (УД А – В).
Примечание. При достижении резектабельности метастаза(ов), первичной или рецидивной опухоли хирургическое лечение может быть выполнено не ранее чем через 3 недели после последнего введения химиопрепаратов.
* В режимах, включающих в себя фторпимидины, наравне с кальция фолинатом возможно применение его биоэквивалента натрия фолината.
Таргетная терапия метастатического процесса
В лечении распространенного рака ободочной кишки, метастатического или рецидивного, оптимальным является сочетание цитостатиков с моноклональными антителами (таргетной терапией).
Анти-EGFR терапия (цетуксимаб): моноклональные антитела к EGFR (эпидермальный факор роста) эффективны в комбинации с химиотерапией или в форме монотерапии только у пациентов с отсутствием мутаций в генах RAS (RAS «дикого» типа).
Анти-VEGF терапия: применение моноклонального антитела к VEGF (эндотелиальный фактор роста) не зависит от мутационного статуса генов семейства RAS.
Ингибитор рецепторов VEGF, FGF, PDGF: пероральный мультикиназный таргетный ингибитор рецепторов VEGF, FGF, PDGF.
Первая линия лекарственной терапии:
RAS «дикого» типа:
цетуксимаб (моноклональное антитело к EGFR) длительно, до прогрессирования заболевания или до неприемлемой токсичности в сочетании с химиотерапией (см. таблица «Режимы сочетания химиотерапии и таргетной терапии с анти-VEGF»)
или
бевацизумаб (моноклональное антитело к VEGF) 5 мг/кг один раз в 2 недели или 7,5 мг/кг один раз в 3 недели в виде внутривенной инфузии, длительно, до прогрессирования заболевания или до неприемлемой токсичности в сочетании с химиотерапией (см. таблица «Режимы сочетания химиотерапии и таргетной терапии с анти-VEGF»).
RAS «мутированного» типа:
бевацизумаб 5 мг/кг один раз в 2 недели или 7,5 мг/кг один раз в 3 недели в виде внутривенной инфузии, длительно, до прогрессирования заболевания или до неприемлемой токсичности в сочетании с химиотерапией (см. таблица «Режимы сочетания химиотерапии и таргетной терапии с анти-VEGF»)
Примечание. При наличае индивидуальных противопоказаний к химиотерапии или таргетной терапии возможно применение либо только химиотерапии, либо только таргетной терапии.
Третья линия лекарственной терапии:
RAS «дикого» типа:
· цетуксимаб, если пациент не получали его в первой и во второй линиях; длительно, до прогрессирования заболевания или до неприемлемой токсичности в сочетании с химиотерапией (см. таблица «Режимы сочетания химиотерапии и таргетной терапии с анти- EGFR»)
или
· бевацизумаб в режиме, как в первой линии, если пациент не получали его в первой и во второй линиях; в режиме, как во второй линии, если пациент не получал бевацизумаб в первой линии
или
· регорафениб (ингибитор рецепторов VEGF, FGF, PDGF) при химиорезистентных формах рака ободочной кишки в монорежиме в дозе 160 мг 1 р/сут перорально, длительно, до прогрессирования.
RAS «мутированного» типа:
· бевацизумаб в режиме, как в первой линии, если пациент не получали его в первой и во второй линиях; в режиме, как во второй линии, если пациент не получал бевацизумаб в первой линии
или
· регорафениб (ингибитор рецепторов VEGF, FGF, PDGF) при химиорезистентных формах рака ободочной кишки в монорежиме в дозе 160 мг 1 р/сут перорально, длительно, до прогрессирования.
Таблица «Режимы сочетания химиотерапии и таргетной терапии с анти-VEGF»12 (УД –А – В):
| Схема химиотерапии | Схема таргетной тарпии |
| FOLFOX | бевацизумаб 5,0мг/кг, в/в, 30-90 минутная инфузия, 1 раз в 2 недели |
| FOLFIRI | |
| FOLFOXIRI | |
| IFL | |
| De Gramon | |
| Rosvell Park | |
| XELOX | бевацизумаб 7,5мг/кг, в/в, 30-90 минутная инфузия, 1 раз в3 недели |
| XELIRI | |
| FLOX |
Примечание. При достижении резектабельности метастаза(ов), первичной или рецидивной опухоли после лечения оперативное лечение может быть выполнено не ранее чем через 6 недель после последнего введения бевацизумаба.
Таблица «Режимы сочетания химиотерапии и таргетной терапии с анти- EGFR»:
Примечание 1. При достижении резектабельности метастаза(ов), первичной или рецидивной опухоли после лечения оперативное лечение не требует отсрочки после последнего введения цетуксимаба.
Примечание 2. Сочетание моноклональных антитела к EGFR и к VEGF ухудшает результаты лечения и допустимо только в рамках специальных исследований.
Таблица «Модификация дозы и введения препаратов»
| Препарат | Функция почек, клиренс креатинина, мл/мин | |||||||
| >60 | 30-60 | 10-30 | ||||||
| Капецитабин | 100% | 75% | отмена | отмена | ||||
| Иринотекан | Редукция дозы не требуется | |||||||
| Нарушение функции печени, билирубин >5 мг% (85,5 мкмоль/л) | ||||||||
| Фторурацил | отмена | |||||||
| Иринотекан | отмена | |||||||
| Кальция фолинат | редукция дозы не требуется | |||||||
| Капецитабин | редукция дозы не требуется | |||||||
| Кожная сыпь, III степень | ||||||||
| Цетуксимаб | Очередное введение откладывается на 1 нед., доза подбирается в зависимости от того, в который раз возникла сыпь III степени: впервые – 250 мг/м 2 во второй раз – 200 мг/м 2 в третий – 150 мг/м 2 в четвертый – отмена Интервал превышает 21 день – терапию отменяют | |||||||
| Гиперчувствительность, степень | ||||||||
| Цетуксимаб | I | II | III | III | ||||
| Уменьшение скорости инфузии на 50% | Прекращение инфузии, затем скорость инфузии должна быть снижена на 50% (см. Примечание) | Немедленное прекращение инфузии Дальнейшее лечение препаратом противопоказано. | ||||||
Примечание: при последующих введениях цетуксимаба скорость инфузии также должна быть 50%; снижение скорости инфузии производится только один раз; при повторном развитии аллергической реакции (на фоне сниженной скорости) – препарат отменяют.
Химиотерапия нейроэндокринных опухолей
Химиотерапия назначается при невозможности хирургического лечения, после циторедуктивных операций.
Функционирующие НЭО G1-G3: аналоги соматостатина (симптоматическая терапия):
Октреотид 0,1 мг п/к 3 раза в сутки в течение короткого периода времени (примерно 2 недели) с целью оценки его эффективности и общей переносимости
затем
Октреотид 20 мг внутримышечно 1раз/28 дней.
Если в течение 3 месяцев обеспечивается адекватный контроль клинических проявлений и биологических маркеров заболевания – октреотид 10 мг внутримышечно 1раз/28 дней.
Если в течение 3 месяцев обеспечивается только частичный контроль клинических проявлений и биологических маркеров заболевания – октреотид 30 мг внутримышечно каждые 4 недели.
Распространенные нейроэндокринные опухоли толстой кишки или с неизвестной локализацией первичной опухоли – октреотид 30 мг внутримышечно 1раз/28 дней до прогрессирования.
Нефункционирующие НЭО
Ki67 20%, G3:
1) карбоплатин/цисплаин+этопозид,
2) темозоломид+бевацизумаб,
3) темозоломид+капецитабин+бевацизумаб,
4) аналоги соматостатина
Хирургическое вмешательство:
Хирургическое вмешательство, оказываемое в амбулаторных условиях: нет.
Хирургическое вмешательство, оказываемое в стационарных условиях:
Основным методом лечения рака ободочной кишки является хирургический.
Виды хирургических вмешательств:
· правосторонняя гемиколэктомия;
· резекция поперечной ободочной кишки;
· левосторонняя гемиколэктомия;
· резекция сигмовидной кишки;
· частичная резекция толстой кишки.
Принципы радикальной операции:
· Дистальный и проксимальный края отсечения кишки должны быть на достаточном расстоянии от опухоли, чтобы при микроскопическом исследовании они не содержали опухолевых клеток;
· Вместе с опухолью должны быть удалены все регионарные лимфатические узлы.
· Объем и характер хирургического вмешательства зависят от ряда факторов, важнейшими из которых являются локализация опухоли, степень распространенности процесса, наличие или отсутствие осложнений основного заболевания.
· При расположении опухоли в правой половине ободочной кишки (червеобразный отросток, слепая кишка, восходящая ободочная кишка, печеночный изгиб, правая половина поперечной ободочной кишки) показана правосторонняя гемиколэктомия.
· Если опухоль локализуется в левой половине поперечной ободочной кишки, селезеночном изгибе, нисходящей ободочной кишке, проксимальной части сигмовидной кишки, выполняют левостороннюю гемиколэктомию.
· При небольших опухолях, локализующихся в средней части поперечной ободочной кишки, возможна ее резекция. При расположении опухоли в средней и нижней части сигмовидной кишки показана её резекция.
· При осложненном течении опухолевого процесса (кишечная непроходимость, перфорация опухоли и др.) может быть выполнена обструктивная резекция ободочной кишки с последующим возможным восстановлением непрерывности толстой кишки.
· При распространении опухоли толстой кишки в прилежащие органы и ткани, показано проведение комбинированных операций, а при наличии солитарных и единичных метастазов (в печени, легких, яичниках и т.д.) – одномоментное или отсроченное их удаление.
· Критерием радикально выполненной операции является гистологическое заключение об отсутствии злокачественного роста:
– в дистальном и проксимальном краях отсечения кишки;
– по окружности резецированного сегмента кишки (периферический клиренс).
· При нерезектабельных опухолях толстой кишки и множественных метастазах в отдаленных органах по показаниям необходимо выполнение паллиативных операций (формирование обходных анастомозов, наложение колостом).
Другие виды лечения:
Другие виды лечения, оказываемые на амбулаторном уровне: симптоматическое лечение, паллиативная помощь.
Другие виды, оказываемые на стационарном уровне:
Лучевая терапия:
· Послеоперационная лучевая терапия показана при степени местного распространения колоректального рака, соответствующей Т4 (распространение опухоли на стенки живота), через 3-4 недели после комбинированных операций.
· Лучевая терапия проводится в конвенциальном (стандартном) или конформном режиме облучения в статическом многопольном режиме РОД 2-2,5-3,0Гр до СОД 40–60Гр на зону врастания опухоли. При проведении лучевой терапии возможно применение препаратов, защищающих организм от лучевого повреждения.
· Облучение проводят на гамма-терапевтических аппаратах или линейных ускорителях.
Паллиативная помощь:
· При выраженном болевом синдроме лечение осуществляется в соответствии с рекомендациями протокола «Паллиативная помощь больным с хроническими прогрессирующими заболеваниями в инкурабельной стадии, сопровождающимися хроническим болевым синдромом», утвержден протоколом заседания Экспертной комиссии по вопросам развития здравоохранения МЗ РК №23 от «12» декабря 2013 года.
· При наличии кровотечения лечение осуществляется в соответствии с рекомендациями протокола «Паллиативная помощь больным с хроническими прогрессирующими заболеваниями в инкурабельной стадии, сопровождающимися кровотечением», утвержден протоколом заседания Экспертной комиссии по вопросам развития здравоохранения МЗ РК №23 от «12» декабря 2013 года.
Другие виды лечения, оказываемые на этапе скорой медицинской помощи: нет.
Индикаторы эффективности лечения:
· Удовлетворительное состояние при условии отсутствия осложнений и заживления п/о раны.
· Данные, свидетельствующие об отсутствии признаков прогрессирования процесса, полученные клиническими и/или визуализирующими методами исследования, а также повышение качества жизни больного.
Дальнейшее ведение
Наблюдение:
Режим наблюдения:
· первый год – 1 раз в 3 мес.;
· второй год – 1 раз в 6 мес.;
· в последующем, пожизненно – 1 раз в год.
Объем обследования:
· физикальное;
· лабораторное – ОАК, ОАМ, биохичический анализ крови, коагулограмма;
· ирригоскопия (по показаниям);
· тотальная фиброколоноскопия (по показаниям);
· ультразвуковое исследование брюшной полости, забрюшинного пространства;
· рентгенография обзорная органов грудной клетки (1 проекция);
· МРТ, КТ органов брюшной полости и забрюшинного пространства (по показаниям);
· ПЭТ (по показаниям);
· другие методы исследования (экскреторная урография, ФЭГДС и т.д.) и консультации специалистов (гинеколог, уролог и др.) по показаниям.
Препараты (действующие вещества), применяющиеся при лечении
| Бевацизумаб (Bevacizumab) |
| Дакарбазин (Dacarbazine) |
| Интерферон альфа (Interferon alfa) |
| Иринотекан (Irinotecan) |
| Кальция фолинат (Calcium folinate) |
| Капецитабин (Capecitabine) |
| Карбоплатин (Carboplatin) |
| Митомицин (Mitomycin) |
| Оксалиплатин (Oxaliplatin) |
| Октреотид (Octreotide) |
| Регорафениб (Regorafenib) |
| Тегафур (Tegafur) |
| Темозоломид (Temozolomide) |
| Фторурацил (Fluorouracil) |
| Цетуксимаб (Cetuximab) |
| Цисплатин (Cisplatin) |
| Эверолимус (Everolimus) |
| Эпирубицин (Epirubicin) |
| Этопозид (Etoposide) |
Группы препаратов согласно АТХ, применяющиеся при лечении
Госпитализация
Показания для госпитализации.
Показания для экстренной госпитализации:
· острая кишечная непроходимость;
· кишечное кровотечение;
· распад опухоли;
· болевой синдром.
Показания для плановой госпитализации: подозрение или верифицированный рак ободочной кишки, II клиническая группа.
Профилактика
Профилактические мероприятия:
Факторы риска:
· Питание – малошлаковая пища с преобладанием животных жиров, белков и рафинированных углеводов (сахар);
· Малоподвижный образ жизни (гипокинезия, ожирение, возраст старше 50 лет);
· Курение, злоупотребление алкоголем;
· Нестероидные противовоспалительные препараты;
· Хронические воспалитнльные заболевания кишечника (болезнь Крона, неспецифический язвенных колит), нарушение моторики кишечника (запоры);
· Отягощенный семейный анамнез раком желудочно-кишечного тракта: семейный аденоматозный полипоз;
· Злокачественная опухоль в анамнезе;
· Метаболический синдром (сахарный диабет, артериальная гипертензия, увеличение объема живота) у мужчин.
Обнаружение аденоматозных полипов, на фоне которых развивается большинство опухолей, наряду с хорошим прогнозом при ранних стадиях делает колоректальный рак идеальным кандидатом для проведения скрининга.
Информация
Источники и литература
Информация
Список разработчиков протокола с указание квалификационных данных:
1. Кузикеев Марат Анатольевич – доктор медицинских наук, РГП на ПХВ «Казахский научно – исследовательский институт онкологии и радиологии», руководитель центра абдоминальной онкологии;
2. Туманова Асель Кадырбековна – кандидат медицинских наук, РГП на ПХВ «Казахский научно – исследовательский институт онкологии и радиологии», заведующая отделением дневного стационара химиотерапия –1;
3. Табаров Адлет Берикболович – клинический фармаколог, РГП на ПХВ «Больница медицинского центра Управление делами Президента Республики Казахстан», начальник отдела инновационного менеджмента.
Указание на отсутствие конфликта интересов: нет.
Рецензенты: Балтабеков Нурлан Турсунович – доктор медицинских наук, профессор кафедры интернатуры и резидентуры онкологии РГП на ПХВ «Казахский национальный медицинский университет им. С.Д. Асфендиярова».
Указание условий пересмотра протокола:
Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.