зно языка код по мкб 10 у взрослых
Злокачественное новообразование языка неуточненной части
Рубрика МКБ-10: C02.9
Содержание
Определение и общие сведения [ править ]
Слизистая оболочка полости рта имеет большое количество анатомических зон, с различной частотой поражаемых злокачественными опухолями.
Наиболее часто встречается рак языка, составляющий 58% всех случаев рака полости рта. Далее по частоте поражения следует слизистая оболочка щеки, дна полости рта, альвеолярных отростков, твердого и мягкого неба.
Общность клинических проявлений, методов диагностики и лечения рака полости рта различных локализаций позволяет рассматривать вопросы диагностики, клинической картины и лечения в одном разделе.
Этиология и патогенез [ править ]
Клинические проявления [ править ]
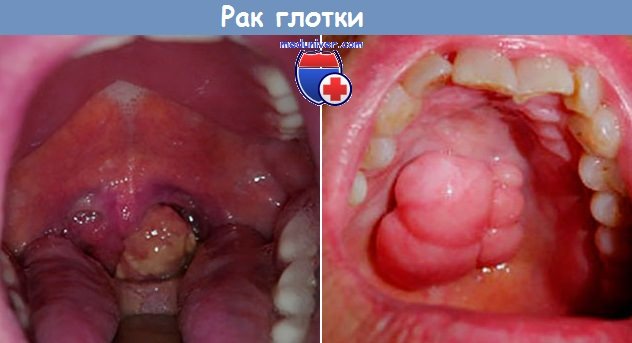
Клинически выделяют три формы рака слизистой оболочки полости рта: папиллярную (экзофитную), язвенную и инфильтративную. Наиболее часто встречается сочетание различных форм, особенно при распространенных процессах. При любой начальной форме рака языка субъективные проявления (боли, неприятные ощущения, жжение и др.) мало выражены. На языке наиболее часто возникают экзофитная и экзофитно-язвенная формы рака.
Клинически папиллярная форма рака выглядит как экзофитное образование грибовидной формы, располагающееся на ножке, реже на широком основании. Со временем опухоль изъязвляется, в основании ее появляется инфильтрация, распространяющаяся на соседние ткани. В некоторых случаях на фоне эрозивно-язвенных форм лейкоплакии, красного плоского лишая вначале появляется язва. В этом случае речь идет о язвенной форме рака. В начальный период в основании язвы инфильтрация выражена незначительно, края слегка приподняты, болей нет. Постепенно указанные признаки прогрессируют, язва становится кратерообразной или приобретает щелевидную форму. Опухолевая инфильтрация распространяется на окружающие ткани. Наиболее неблагоприятно протекает инфильтративная форма рака. В начальной стадии заболевания образуется небольшой инфильтрат, чаще располагающийся под слизистой оболочкой. При локализации его на языке подвижность последнего сохраняется, болей, затруднения при глотании нет. В дальнейшем отмечается прогрессивный рост инфильтрата. На слизистой оболочке появляется язва вначале щелевидной формы, которая быстро увеличивается. В случае присоединения инфекции появляются боли, неприятный запах изо рта, затрудняется движения языком, нарушаются глотание и жевание.
В зависимости от локализации злокачественные опухоли слизистой оболочки полости рта имеют некоторые особенности.
Рак языка чаще развивается в его средних отделах на боковой поверхности. Наиболее неблагоприятное течение отмечается при раке задней трети и корня языка.
Злокачественное новообразование языка неуточненной части: Диагностика [ править ]
Диагностика основывается на характерных данных клинической картины и патоморфологического исследования. Чаще всего при раке переднего отдела языка и дна полости рта обнаруживается картина плоскоклеточного ороговевающего рака. Реже встречается менее дифференцированная неороговевающая форма. В области твердого и мягкого неба, в задних отделах полости рта на границе с ротоглоткой нередко развиваются недифференцированные формы рака, аденокарцинома, исходящая из малых слюнных желез.
Дифференциальный диагноз [ править ]
Дифференциальная диагностика рака полости рта многообразна. В начальных стадиях при экзофитной форме процесс сходен с обычной папилломой или фибромой полости рта. При язвенной форме дифференциальную диагностику проводят с эрозивно-язвенной формой лейкоплакии, красного плоского лишая либо с декубитальной язвой. При начальной форме инфильтративного рака языка опухоль следует дифференцировать от редко встречающейся кисты языка.
В ткани языка могут возникать метастазы внутренних органов. Диагноз может быть установлен на основании гистологического исследования. При более распространенных инфильтративно-язвенных формах дифференциальную диагностику проводят с туберкулезными, сифилитическими и актиномикотическими поражениями слизистой оболочки полости рта.
При сборе анамнеза у большинства больных раком полости рта можно встретить указание на хроническую травму слизистой оболочки. Чаще всего травма вызывается острыми краями коронок, кариозными зубами и др. Вредные привычки (например, курение) приводят к значительным изменениям слизистой оболочки полости рта, которые могут вызвать предраковые заболевания.
«Излюбленная» локализация опухолевого процесса (боковая поверхностъ передних отделов языка, слизистая оболочка щек по линии смыкания зубов, передние отделы дна полости рта) косвенно свидетельствуют о роли хронической травмы в возникновении злокачественной опухоли.
Злокачественное новообразование языка неуточненной части: Лечение [ править ]
В настоящее время при раке полости рта применяются хирургический метод, лекарственная химиотерапия, лучевая терапия.
Наибольшее распространение в нашей стране получил комбинированный метод, включающий предоперационную лучевую терапию в дозе 40-50 Гр и хирургическое лечение, осуществляемое через 2-3 нед. С внедрением в клинику препаратов платины используется различное сочетание препаратов платины и фторурацила, этот метод нередко сочетают с лучевой терапией.
В настоящее время в практику активно внедряется метод брахиотерапии радием.
Результаты лечения зависят от гистологического строения опухоли, ее распространенности, локализации процесса, наличия или отсутствия региональных метастазов, а также ряда других факторов.
При наличии региональных метастазов выполняется фасциально-футлярное иссечение клетчатки шеи или операция Крайла.
Профилактика [ править ]
Важной проблемой при раке языка и дна полости рта является профилактика и лечение региональных метастазов. Процент выявления их достаточно высок. В связи с этим проводится так называемая превентивная операция на шее или элективное облучение зон лимфооттока.
Прочее [ править ]
В отношении трудоспособности следует отметить, что большинство больных с ограниченными процессами возвращались к труду. Исключение составляют больные, профессия которых связана с разговорной речью (лекторы, певцы, актеры). При распространенных процессах, при которых показано проведение восстановительных операций, больных переводят на инвалидность.
Злокачественное новообразование других и неуточненных частей языка (C02)
Передних 2/3 спинки языка
Исключено: верхней поверхности основания языка (C01)
Передних 2/3 языка нижней поверхности
Средней части языка БДУ
Подвижной части языка БДУ
Исключено: миндалины БДУ (C09.9)
Злокачественное новообразование языка, которое по месту возникновения не может быть отнесено ни к одной из рубрик C01-C02.4
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Зно языка код по мкб 10 у взрослых
Симптомы рака рта, языки и глотки
Злокачественные опухоли данной локализации в подавляющем большинстве являются плоскоклеточным ороговевающим раком. Развитие неороговевающего или анапластического рака, а также кистозного рака этой локализации не характерно, а аденокарциномы встречаются редко. На долю этих опухолей приходится примерно 5% всех злокачественных опухолей.
Лимфоэпителиома (опухоль Шминке-Рего) уникальна и в настоящее время считается анапластическим раком.
Изредка в полости рта, в особенности в языке, развиваются соединительнотканные опухоли, в частности веретеноклеточная саркома, миксосаркома, злокачественная лимфома, лимфогранулематоз, плазмоцитома, гигантоклеточная опухоль, рабдомиосаркома, гемангиоэндотелиома и меланома. Прогноз при этих опухолях колеблется в широких пределах в зависимости от локализации, протяженности, гистологического типа, степени дифференцировки. Для документального отражения опухоли, ее лечения, а также оценки прогноза пользуются классификацией по системе TNM.
В таблицах ниже приведена эта классификация в обобщенном виде для опухолей губы, полости рта и глотки.
а) Симптомы и клиника рака рта, языка и глотки. Любая язва, не склонная к быстрому заживлению, и всякий участок гиперкератоза следует расценивать как раннюю стадию рака. На ранней стадии рака боль незначительная или вовсе отсутствует.
С увеличением размеров опухоли появляются боль, а также индурация и инфильтрация подлежащих тканей и регионарная лимфаденопатия, включая поражение лимфатических узлов подчелюстного треугольника, яремнодвубрюшной группы и глубоких шейных лимфатических узлов.
Симптоматика опухолей полости рта, поражающих дно полости рта или язык, вначале выражена минимально, поэтому диагностировать их на ранней стадии часто не удается. Позднее появляются такие признаки, как приподнятые края язвы, кровоточивость и постепенно усиливающаяся боль, иррадиирующая в ухо, шею и нарушающая речь и глотание, а также неприятный запах изо рта и слюнотечение. К поздним симптомам относятся поражение лимфатических узлов и похудание, связанное с затруднением глотания. Опухоль языка чаще всего поражает его края.
Несколько реже отмечается локализация опухоли вокруг устьев протоков поднижнечелюстных желез. Часто первым симптомом опухоли бывает появление у больных ощущения нарушения прикуса.
При опухолях ротоглотки (поражающих корень языка и нёбные миндалины) симптомы появляются раньше. К ним относятся нарастающая боль при глотании, которая вначале бывает односторонней, невнятная речь, изъязвление миндалины и ее увеличение, значение которых, однако, не столь велико. При пальпации отмечается индурация миндалины или корня языка. Больные отмечают появление неприятного запаха изо рта, примеси крови в слюне, снижение массы тела, подвижность языка ограничивается, появляются тризм, утолщение тканей дна полости рта и шеи, бледность.
Примечание. При подозрении на опухоль полости рта исследование должно включать не только осмотр с помощью зеркала, но и пальпацию.
в) Диагностика. При выявлении индурации корня языка и других тканей полости рта или длительно не заживающей язвы всегда следует иметь в виду возможность опухоли. В таких случаях всегда необходимо выполнить биопсию. О пальпации лимфатических узлов области шеи смотрите видео ниже. Если диагноз остается неясным, следует выполнить рентгенографию и эндоскопию.
P.S. При всяком повреждении слизистой оболочки, которое не заживает более 3 нед. и сопровождается изменением рельефа слизистой оболочки, ее цвета или изъязвлением, следует заподозрить раннюю стадию рака и выполнить биопсию.
Отрицательный результат биопсии. Если сохраняется подозрение на злокачественную опухоль, то отрицательный результат биопсии не должен останавливать врача, так как материал для исследования мог быть взят из краевой зоны опухоли или из участка, не содержащего опухолевую ткань. Поэтому биопсию следует выполнить повторно, пока не будет найдено удовлетворительное гистологическое объяснение клиническим симптомам.
д) Дифференциальный диагноз включает третичный сифилис, туберкулез, ангину Венсана и агранулоцитоз.
Диссекция жировой клетчатки шеи вместе с содержащимися в ней лимфатическими узлами должна выполняться всем больным со злокачественной опухолью головы и шеи.
Видео техники пальпации лимфатических узлов
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Зно языка код по мкб 10 у взрослых
Симптомы доброкачественной опухоли рта, языки и глотки
Теоретически в полости рта могут развиться все типы доброкачественных опухолей, но наблюдается это редко. Некоторые опухоли развиваются из зубов и челюстей и находятся поэтому в компетенции челюстно-лицевого хирурга.
Относительно часто встречающиеся доброкачественные соединительнотканные опухоли включают фиброму, липому, миксому, хондрому, гемангиому, лимфангиому, невриному и ирритационную фиброму, образующуюся при нарушении прикуса и отсутствии зубов. Среди доброкачественных эпителиальных опухолей более часто встречаются папиллома, кератоакантома, истинная аденома и плеоморфная аденома.
Диагноз ставят на основании результатов биопсии. Лечение проводят с учетом размеров, гистологического типа, склонности к росту и других особенностей опухоли. При гемангиоме и лимфангиоме биопсия не нужна.

Отдельные виды опухолей:
• Гемангиомы и лимфангиомы обычно бывают врожденными и в 90% случаев образуются у девочек. Излюбленной локализацией этих опухолей являются язык, щека, область околоушной железы. Опухоль может быть настолько большой, что может представлять угрозу для жизни в связи с повторными кровотечениями, обструкцией дыхательных путей, нарушением пассажа пищи.
Гемангиомы и лимфангиомы обычно в первые 2 года жизни самостоятельно рассасываются, поэтому показания к хирургическому удалению этих опухолей следует ставить лишь к 3-4-му году жизни, если они к этому времени не исчезают. Лучевая терапия не показана из-за опасности замедления роста лицевого отдела черепа и развития в отдаленном периоде злокачественной опухоли. При быстром росте опухоли можно попытаться эмболизировать питающую ее артерию (обычно это ветвь наружной сонной артерии) или назначить непродолжительный курс лечения диэтилстильбэстролом.
• Папилломы полости рта обычно протекают бессимптомно. Лечение показано лишь в случаях, когда опухоль распространяется в глотку или гортань.
• Опухоли эктопической (язычной) щитовидной железы.
• Опухоли соседних органов могут распространиться на полость рта и ротоглотку. Наиболее часто такая картина наблюдается при опухолях околоушной железы, например плеоморфной аденоме, которая прорастает в полость рта через позадичелюстное пространство, смещая боковую стенку глотки, нёбную миндалину или мягкое нёбо.
Аналогичное смещение глотки могут вызвать сосудистые опухоли шеи, например хемодектома. Распространение в полость рта доброкачественных опухолей соседних органов, например мягких тканей щеки, носоглотки и верхнечелюстной пазухи, наблюдается редко. С другой стороны, злокачественные опухоли соседних с полостью рта органов прорастают в нее чаще, чем в ротоглотку.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Злокачественные новообразования ротоглотки
Общая информация
Краткое описание
Название протокола: Злокачественные новообразования ротоглотки
Код протокола:
Сокращения, используемые в клиническом протоколе:
Дата пересмотра протокола: 2015 год.
Категория пациентов: взрослые.
Пользователи протокола: онкологи, отоларингологи, врачи общей практики, врачи скорой и неотложной помощи.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++или+), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
М – отдаленные метастазы.
· МХ – недостаточно данных для определения отдаленных метастазов;
· М0 – нет признаков отдаленных метастазов;
· М1 – имеются отдаленные метастазы.
рTNM патогистологическая классификация
Требования к определению категорий рТ, рN и рМ соответствуют требованиям к определению категорий Т, N и М.
Группировка по стадиям ЗНО ротоглотки:
| Стадия I | T1 | N0 | М0 |
| Стадия II | T2 | N0 | M0 |
| Стадия III | T3 T1 T2 T3 | N0 N1 N1 N1 | М0 М0 М0 М0 |
| Стадия IVА | T1 T2 T3 T4а T4б | N2 N2 N2 N2 (N0, N1) | М0 М0 М0 М0 М0 |
| Стадия IVВ | T4б | любая N3 | М0 |
| Стадия IVС | любая T | любая N | М1 |
Диагностика
П еречень основных и дополнительных диагностических мероприятий:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· сбор жалоб и анамнеза;
· общее физикальное обследование;
· орофарингоскопия;
· УЗИ лимфоузлов шеи;
· биопсия из опухоли ротоглотки;
· пункционная биопсия из лимфоузлов шеи.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· КТ и/или МРТ от основания черепа до ключицы;
· ПЭТ+КТ;
· КТ органов грудной клетки с контрастированием (при наличии метастазов в легких);
· отрытая биопсия увеличенных лимфатических узлов шеи (при наличии увеличенных лимфоузлов);
· УЗИ органов брюшной полости и забрюшинного пространства (для исключения патологии органов брюшной полости и забрюшинного пространства);
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования непроведенные на амбулаторном уровне):
· ОАК;
· ОАМ;
· биохимический анализ крови (общий белок, мочевина, креатинин, глюкоза, АЛТ, АСТ, общий билирубин);
· коагулограмма (ПТИ, протромбиновое время, МНО, фибриноген, АЧТВ, тромбиновое время, этаноловый тест, тромботест);
· определение группы крови по системе ABO стандартными сыворотками;
· определение резус- фактора крови;
· ЭКГ исследование;
· рентгенография органов грудной клетки в двух проекциях.
Дополнительные диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования не проведенные на амбулаторном уровне):
· КТ и/или МРТ от основания черепа до ключицы;
· КТ органов грудной клетки с контрастированием (при наличии метастазов в легких);
· пункционная или эксцизионная биопсия увеличенных лимфатических узлов шеи (при наличии увеличенных лимфоузлов);
· УЗИ органов брюшной полости и забрюшинного пространства (для исключения патологии органов брюшной полости и забрюшинного пространства);
· ЭхоКГ (пациентам 70 лет и старше);
· УДЗГ (при сосудистых поражениях).
Диагностические мероприятия, проводимые на этапе скорой
неотложной помощи: не проводятся.
Физикальное обследование:
· орофарингоскопия (при осмотре открывание рта свободное, в области небной миндалины, или корня языка, или задней стенке глотки, или на передней небной дужке, или на мягком небе определяется опухолевое образование (экзофитного или язвенно инфильтративного роста) размер зависит от стадии опухоли);
· пальпаторное обследование тканей корня языка, обеих миндалин и боковых стенок глотки (плотное образование небной миндалины, или корня языка, или передней небной дужки, обычно граница нечеткая, болезгненное при пальпации или слабоболезненное);
· пальпаторное обследование лимфатических узлов шеи с обеих сторон (увеличенные шейные лимфоузлы плотной консистенции, неподвижные или тугоподвижные, слабо болезненные или возможно не болезненные размером более 1,0 см).
Лабораторные исследования:
· цитологическое исследование (увеличение размеров клетки вплоть до гигантских, изменение формы и количества внутриклеточных элементов, увеличение размеров ядра, его контуров, разная степень зрелости ядра и других элементов клетки, изменение количества и формы ядрышек);
· гистологическое исследование (крупные полигональные или шиповидные клетки с хорошо выраженной цитоплазмой, округлыми ядрами с четкими ядрышками, с наличием митозов, клетки располагаются в виде ячеек и тяжей с или без образования кератина, наличие опухолевых эмболов в сосудах, выраженность лимфоцитарно-плазмоцитарной инфильтрации, митотическая активность опухолевых клеток).
Показания для консультации узких специалистов:
· консультация кардиолога (пациентам 50 лет и старше, так же пациенты моложе 50 лет при наличии сопутствующей патологии ССС);
· консультация невропатолога (при сосудистых мозговых нарушениях, в том числе инсультах, травмах головного и спинного мозга, эпилепсии, миастении, нейроинфекционных заболеваниях, а также во всех случаях потери сознания);
· консультация гастроэнтеролога (при наличии сопутствующей патологии органов ЖКТ в анамнезе);
· консультация нейрохирурга (при наличии метастазов головной мозг, позвоночник);
· консультация торакального хирурга (при наличии метастазов в легких);
консультация эндокринолога (при наличии сопутствующей патологии эндокринных органов).
Дифференциальный диагноз
| Нозологическая форма | Клинические проявления |
| Парафаренгиальные опухоли | Безболезненное образование, не свойственна местная инфильтрация. Дифференциальная диагностика проводится на основании КТ |
| Некротическая ангина | Присутствуют симпотомы общей интоксикации, воспалительные изменения в крови, резкая болезненность при приеме пищи. |
Лечение
Критерии эффективности лечения
Полный эффект – исчезновение всех очагов поражения на срок не менее 4х недель.
Частичный эффект – большее или равное 50% уменьшение всех или отдельных опухолей при отсутствии прогрессирования других очагов.
Стабилизация – (без изменений) уменьшение менее чем на 50% или увеличение менее чем на 25% при отсутствии новых очагов поражения.
Прогрессирование – увеличение размеров одной или более опухолей более 25% либо появление новых очагов поражения [7].
Медикаментозное лечение:
Полихимиотерапия.
Существует несколько видов химиотерапии, которые отличаются по цели назначения:
· неоадъювантная химиотерапия опухолей назначается до операции, с целью уменьшения неоперабельной опухоли для проведения операции, а так же для выявления чувствительности раковых клеток к препаратам для дальнейшего назначения после операции.
· адъювантная химиотерапия назначается после хирургического лечения для предотвращения метастазирования и снижения риска рецидивов.
· лечебная химиотерапия назначается для уменьшения метастатических раковых опухолей.
· В зависимости от локализации и вида опухоли химиотерапия назначается по разным схемам и имеет свои особенности.
· Показания к химиотерапии:
· цитологически или гистологически верифицированные ЗНО слюнных желез;
· при лечении нерезектабельных опухолей;
· метастазы в железе или регионарных лимфатических узлах;
· рецидив опухоли;
· удовлетворительная картина крови у пациента: нормальные показатели гемоглобина и гемокрита, абсолютное число гранулоцитов – более 200, тромбоцитов – более 100 000;
· сохраненная функция печени, почек, дыхательной системы и ССС;
· возможность перевода неоперабельного опухолевого процесса в операбельный;
· отказа пациента от операции;
· улучшение отдаленных результатов лечения при неблагоприятных гистотипах опухоли (низкодифференцированный, недифференцированный).
· Противопоказания к химиотерапии:
Противопоказания к химиотерапии можно разделить на две группы: абсолютные и относительные.
Абсолютные противопоказания:
· гипертермия >38 градусов;
· заболевание в стадии декомпенсации (сердечно-сосудистой системы, дыхательной системы печени, почек);
· наличие острых инфекционных заболеваний;
· психические заболевания;
· неэффективность данного вида лечения, подтвержденная одним или несколькими специалистами;
· распад опухоли (угроза кровотечения);
· тяжелое состояние больного по шкале Карновского 50% и меньше (смотр приложение 1).
Относительные противопоказания:
· беременность;
· интоксикация организма;
· активный туберкулез легких;
· стойкие патологические изменения состава крови (анемия, лейкопения, тромбоцитопения);
· кахексия.
Ниже приведены схемы наиболее часто используемых режимов полихимиотерапии при плоскоклеточном раке любой локализаций в области головы и шеи. Они могут быть использованы при проведении как неоадъювантной (индукционной) химиотерапии так и адъювантной полихимиотерапии, с последующим хирургическим вмешательством или лучевой терапией, а так же при рецидивных или метастатических опухолях.
Основными комбинациями, используемыми при проведении индукционной полихимиотерапии, на сегодняшний день признаны цисплатин с фторурацилом (ПФ) и доцетаксел с цисплатином и фторурацилом (ДПФ). На сегодняшний день эта комбинация химиопрепаратов стала «золотым стандартом» при сравнении эффективности применения различных химиопрепаратов в лечении плоскоклеточного рака головы и шеи для всех крупных многоцентровых исследований. Последняя схема представляется наиболее эффективной, но и наиболее токсичной, однако при этом обеспечивающей более высокие показатели выживаемости и локорегионарного контроля по сравнению с использованием традиционной схемы ПФ в качестве индукционной полихимиотерапии [9,10] (УД-А).
Из таргетных препаратов в настоящее время в клиническую практику вошел цетуксимаб [2] (УД-А).
По последним данным, единственной комбинацией химиопрепаратов, не только увеличивающей количество полных и частичных регрессий, но и продолжительность жизни больных с рецидивами и отдаленными метастазами плоскоклеточного рака головы и шеи, является схема с использованием цетуксимаба, цисплатина и фторурацила [11].
Таблица № 2. Активность препаратов в монорежиме при рецидивном/метастатическом плоскоклеточном раке головы и шеи (модифицировано по В.А. (Murphy) [9] (УД-А).
| Препарат | Частота ответов,% |
| Метотрексат | 10-50 |
| Цисплатин | 9-40 |
| Карбоплатин | 22 |
| Паклитаксел | 40 |
| Доцетаксел | 34 |
| Фторурацил | 17 |
| Блеомицин | 21 |
| Доксорубицин | 23 |
| Цетуксимаб | 12 |
| Капецитабин | 23 |
| Винорелбин | 20 |
| Циклофосфамид | 23 |
PF
· Цисплатин 75 – 100мг/м 2 в/в, 1-й день;
· Фторурацил 1000мг/м 2 24 – часовой в/в инфузией (96 часовая непрерывная инфузия)
1 – 4 –й дни;
повторение курса каждые 21 день.
PF
· Цисплатин 75-100мг/м 2 в/в, 1-й день;
· Фторурацил 1000мг/м 2 24 – часовой в/в инфузией (120 часовая непрерывная инфузия)
1 – 5 –й дни;
повторение курса каждые 21 день.
При необходимости на фоне первичной профилактики колониестимулирующими факторами.
CpF
· Карбоплатин (AUC 5,0-6,0) в/в, 1-й день;
· Фторурацил 1000мг/м 2 24 – часовой в/в инфузией (96 часовая непрерывная инфузия) 1 – 4 – й дни;
повторение курса каждые 21 день.
· Цисплатин 75мг/м 2 в/в 1 – й день;
· Капецитабин 1000мг/м 2 перорально дважды в день, 1 – 14-й дни;
повторение курсов каждые 21 день.
*Примечание: при достижении резектабельности первичной опухоли или рецидивного, хирургическое лечение может выполнено не ранее через 3 недели после последнего введения химиопрепаратов.
* Лечение ПКР головы и шеи проблематично в основном из-за того, что на всех этапах развития болезни требуется тщательный мультидисциплинарный подход для выбора существующих опций лечения больных.
Химиотерапию в монорежиме рекомендовано проводить:
· у ослабленных больных в преклонном возрасте;
· при низких показателях кроветворения;
· при выраженном токсическом эффекте после предыдущих курсов химиотерапии;
· при проведении паллиативных курсов химиотерапии;
· при наличии сопутствующей патологии с высоким риском осложнений.
Таргетная терапия.
Основными показаниями для проведения таргетной терапии является:
· местно-распространенный плоскоклеточный рак головы и шеи в комбинации с лучевой терапией;
· рецидивирующий или метастатический плоскоклеточный рак головы и шеи в случае неэффективности предшествующей химиотерапии;
· монотерапия рецидивирующего или метастатического плоскоклеточного рака головы и шеи при неэффективности предшествующей химиотерапии;
Цетуксимаб вводят 1 раз в неделю дозе 400мг/м2 (первая инфузия) в виде 120-минутной инфузией, далее в дозе 250 мг/м2 в виде 60-минутной инфузии.
При применении Цетуксимаба в сочетании с лучевой терапией, лечение цетуксимабом рекомендуется начинать за 7 дней до начала лучевого лечения и продолжать еженедельные введения препарата до окончания лучевой терапии терапии [2] (УД-А).
У пациентов с рецидивирующим или метастатическим плоскоклеточным раком головы и шеи в комбинации с химиотерапией на основе препаратов платины (до 6 циклов) Цетуксимаб используется как поддерживающая терапия до появления признаков прогрессирования заболевания заболевания. Химиотерапия начинается не ранее чем через 1 час после окончания инфузии Цетуксимаба.
В случае развития кожных реакции на введение Цетуксимаба терапию можно возобновить с применением препарата в редуцированных дозах (200мг/м2 после второго реакции и 150мг/м2-после третьего).
Хирургическое лечение
Хирургическое вмешательство, оказываемые на амбулаторном уровне: нет.
Хирургическое вмешательство, оказываемые на стационарном уровне:
Объём оперативного вмешательства при раке ротоглотки зависит от местоположения опухоли и стадии процесса, а также необходимости выполнения реконструктивных (восстановительных) вмешательств с целью восстановления утраченных функций.
При I-II стадиях ЗНО ротоглотки или небольших остаточных опухолях после хмимолучевой или лучевой терапии возможно выполнение функционально щадящих операций (производимые в пределах одной или двух анатомических областей ротоглотки и не приводящих к функциональным и косметическим нарушениям, которые требовали бы дополнительных хирургических или ортопедических пособий).
При рецидивах или остаточных опухолях ротоглотки III-IV стадии после химиолучевой терапии необходимо выполнение комбинированных операций к которым относится удаление двух и более анатомических частей с учетом особенностей распространения опухолей, анатомического строения мышечной системы различных областей ротоглотки. Необходимым условием выполнения этих операций является комбинированный доступ и удаление в одном блоке с первичным очагом содержимого подчелюстного и, при необходимости, подбородочного треугольников шеи.
Показания к хирургическому лечению:
· цитологически или гистологически верифицированные ЗНО ротоглотки;
· при отсутствии противопоказании к хирургическому лечению.
Все хирургические вмешательства по поводу злокачественных опухолей ротоглотки выполняются под общей анестезией.
Противопоказания к хирургическому лечению при ЗНО ротоглотки:
· наличие у больного признаков неоперабельности и тяжелой сопутствующей патологии;
· недифференцированные опухоли ротоглотки, которым в качестве альтернативны может быть предложено лучевое лечение;
· обширные гематогенные метастазирования, диссеминированного опухолевого процесса;
· синхронно существующий и распространенный неоперабельный опухолевый процесс другой локализации, например рак легкого и т.д.;
· хронические декомпенсированные и/или острые функциональные нарушения дыхательной, сердечно- сосудистой, мочевыделительной системы, желудочно- кишечного тракта;
· аллергия на препараты, используемые при общем наркозе;
· обширные гематогенные метастазирования, диссеминированного опухолевого процесса.
Другие виды лечения:
Другие виды лечения, оказываемые на амбулаторном уровне: нет.
Другие виды лечения, оказываемые на стационарном уровне:
Лучевая терапия:
Виды лучевой терапии:
· дистанционная лучевая терапия;
· 3D-конформное облучение;
· модулированная по интенсивности лучевая терапия (IMRT);
Показания к лучевой терапии:
· низкодифференцированные опухоли с распространенностью Т1- Т3;
· при лечении нерезектабельных опухолей;
· отказа пациента от операции;
· наличие резидуальной опухоли;
· периневральная или перилимфатическая инвазия;
· экстракапсулярное распространение опухоли;
· метастазы в железе или регионарных лимфатических узлах;
· рецидив опухоли.
Противопоказания к лучевой терапии:
Абсолютные противопоказания:
· психическая неадекватность больного;
· лучевая болезнь;
· гипертермия >38 градусов;
· тяжелое состояние больного по шкале Карновского 50% и меньше (см. приложение 1).
Относительные противопоказания:
· беременность;
· заболевание в стадии декомпенсации (сердечно – сосудистой системы, печени, почек);
· сепсис;
· активный туберкулез легких;
· распространение опухоли на соседние полые органы и прорастании в крупные сосуды;
· распад опухоли (угроза кровотечения);
· стойкие патологические изменения состава крови (анемия, лейкопения, тромбоцитопения);
· кахексия;
· наличие в анамнезе ранее проведенного лучевого лечения
Химиолучевая терапия.
При местно-распространенных формах рака ротоглотки одним из способов улучшения эффективности лечения является применение методов последовательной или сочетанной химиолучевой терапии [12] (УД – А). При последовательной химио-лучевой терапии на первом этапе проводится несколько курсов индукционной химиотерапии с последующим проведением лучевой терапии, что обеспечивает улучшение локорегионарного контроля и повышение случаев резектабельности пациентов с сохранением органа, а так же повышение качества жизни, и выживаемости пациентов [13] (УД – А).
При одновременном химиолучевом лечении обычно используются препараты платины обладающие способностью потенцировать эффект лучевой терапии (цисплатин или карбоплатин), а также таргетный препарат цетуксимаб [11, 12] (УД – А).
При проведении одновременного химиолучевого лечения рекомендованы следующие схемы курсы химиотерапии.
· Цисплатин 20-40мг/м 2 в/в еженедельно, при проведении лучевой терапии;
· Лучевая терапия в суммарной очаговой дозе 66-70Гр. Разовая очаговая доза- 2 Гр х 5 фракции в неделю.
· Карбоплатин (AUC1,5-2,0) в/в еженедельно, при проведении лучевой терапии;
· Лучевая терапия в суммарной очаговой дозе 66-70Гр. Разовая очаговая доза- 2 Гр х 5 фракции в неделю.
· Цетуксимаб 400мг/м 2 в/в кап(инфузия в течении 2 ч) за неделю до начало лучевой терапии, далее цетуксимаб 250мг/м 2 в/в ( инфузия в течении 1 ч) еженедельно при проведении лучевой терапии.
Лечение нерезектабельных опухолей:
Одновременная химиотерапия или лучевая терапия:
· цисплатин 100 мг/м 2 внутривенная инфузия со скоростью не более 1 мг/мин с пред – и постгидратацией в 1-й, 22-й и 43-й дни на фоне проведения лучевой терапии на ложе удаленной опухоли в СОД 70 Гр (РОД 2 Гр) и область регионарных лимфатических узлов на стороне поражения в СОД 44-64 Гр (при больших метастазах до 70 Гр);
· Дистанционная лучевая терапия на первичный опухолевый очаг в СОД 70 Гр и регионарные лимфатические узлы в СОД 44-64 Гр (при больших метастазах до 70 Гр). При низкозлокачественных опухолях (N0) регионарные лимфатические узлы не облучают.
· Если после завершения лечения опухоль стала резектабельной, возможно выполнение радикального хирургического вмешательства.
Паллиативная помощь:
· При выраженном болевом синдроме лечение осуществляется в соответствии с рекомендациями протокола «Паллиативная помощь больным с хроническими прогрессирующими заболеваниями в инкурабельной стадии, сопровождающимися хроническим болевым синдромом», утвержден протоколом заседания Экспертной комиссии по вопросам развития здравоохранения МЗ РК №23 от «12» декабря 2013 года.
· При наличии кровотечения лечение осуществляется в соответствии с рекомендациями протокола «Паллиативная помощь больным с хроническими прогрессирующими заболеваниями в инкурабельной стадии, сопровождающимися кровотечением», утвержден протоколом заседания Экспертной комиссии по вопросам развития здравоохранения МЗ РК №23 от «12» декабря 2013 года.
Другие виды лечения, оказываемые на этапе скорой помощи: нет.
Препараты (действующие вещества), применяющиеся при лечении
| Блеомицин (Bleomycin) |
| Винорелбин (Vinorelbine) |
| Доксорубицин (Doxorubicin) |
| Доцетаксел (Docetaxel) |
| Капецитабин (Capecitabine) |
| Карбоплатин (Carboplatin) |
| Метотрексат (Methotrexate) |
| Паклитаксел (Paclitaxel) |
| Фторурацил (Fluorouracil) |
| Цетуксимаб (Cetuximab) |
| Циклофосфамид (Cyclophosphamide) |
| Цисплатин (Cisplatin) |
Госпитализация
Показания для госпитализации:
Показания для экстренной госпитализации:
· кровотечение из опухоли;
· опухолевый стеноз глотки;
· выраженный болевой синдром.
Показания для плановой госпитализации:
Наличие у больного морфологически верифицированного ЗНО ротоглотки