акш мкш код мкб
Акш мкш код мкб
Аортокоронарное шунтирование (АКШ)
АКШ относится к Хирургическим методам лечения ишемической болезни сердца (ИБС), которые имеют цель прямое увеличение коронарного кровотока, т.е. реваскуляризацию миокарда.
Показания к реваскуляризации миокарда (операции коронарного шунтирования)
Основными показаниями к реваскуляризации миокарда являются:
2) прогностически неблагоприятное поражение коронарного русла – проксимальные гемодинамически значимые поражения ствола ЛКА и основных коронарных артерий с сужениями на 75% и более и проходимым дистальным руслом,
3) сохранная сократительная функция миокарда с ФВ левого желудочка 40% и выше.
Накопленный огромный опыт коронарографических исследований подтвердил известный еще по патологоанатомическим данным факт преимущественно сегментарного характера поражения коронарных артерий при атеросклерозе, хотя нередко встречаются и диффузные формы поражения. Ангиографические показания к реваскуляризации миокарда можно сформулировать следующим образом: проксимально расположенные, гемодинамически значимые обструкции основных коронарных артерий с проходимым дистальным руслом. Гемодинамически значимыми считаются поражения, приводящие к сужению просвета коронарного сосуда на 75% и более, а для поражений ствола ЛКА – 50% и более. Чем проксимальнее расположен стеноз, и чем выше степень стеноза, тем более выражен дефицит коронарного кровообращения, и тем в большей степени показано вмешательство. Наиболее прогностически неблагоприятно поражение ствола ЛКА, особенно при левом типе коронарного кровообращения. Крайне опасно проксимальное сужение (выше 1 септальной ветви) передней межжелудочковой артерии, которое может привести к развитию обширного инфаркта миокарда передней стенки левого желудочка. Показанием к хирургическому лечению является также проксимальное гемодинамически значимое поражение всех трех основных коронарных артерий.
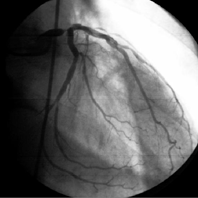
Коронарограмма левой коронарной артерии: критический стеноз ствола ЛКА с хорошим дистальным руслом
Одним из важнейших условий выполнения прямой реваскуляризации миокарда является наличие проходимого русла дистальнее гемодинамически значимого стеноза. Принято различать хорошее, удовлетворительное и плохое дистальное русло. Под хорошим дистальным руслом подразумевают проходимый до концевых отделов, без неровности контуров, удовлетворительного диаметра участок сосуда ниже последнего гемодинамически значимого стеноза. Об удовлетворительном дистальном русле говорят при наличии неровности контуров или гемодинамически незначимых стенозов в дистальных отделах коронарной артерии. Под плохим дистальным руслом понимают резкие диффузные изменения сосуда на всем протяжении или отсутствие контрастирования его дистальных отделов.
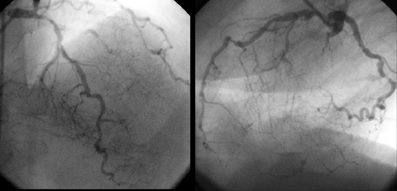
Коронарограмма: диффузное поражение коронарных артерий с вовлечением дистального русла
Противопоказаниями к аортокоронарному шунтированию традиционно считаются: диффузное поражение всех коронарных артерий, резкое снижение ФВ левого желудочка до 30% и менее в результате рубцового поражения, клинические признаки застойной сердечной недостаточности. Существуют и общие противопоказания в виде тяжелых сопутствующих заболеваний, в частности, хронических неспецифических заболеваний легких (ХНЗЛ), почечной недостаточности, онкологических заболеваний. Все эти противопоказания носят относительный характер. Преклонный возраст также не является абсолютным противопоказанием к выполнению реваскуляризации миокарда, то есть более правильно говорить не о противопоказаниях к АКШ, а о факторах операционного риска.
Техника операции реваскуляризации миокарда
Операция АКШ заключается в создании обходного пути для крови минуя пораженный (стенозированный или окклюзированный) проксимальный сегмент коронарной артерии.
Существует два основных метода создания обходного пути: маммарокоронарный анастомоз и обходное аортокоронарное шунтирование аутовенозным (собственной веной) или аутоартериальным (собственной артерией) трансплантатом (кондуитом).
При маммарокоронарном шунтировании используют внутреннюю грудную артерию (ВГА), ее обычно «переключают» на коронарное русло путем анастомозирования с коронарной артерией ниже стеноза последней. ВГА заполняется естественным путем из левой подключичной артерии, от которой она отходит.
При аортокоронарном шунтировании используют так называемые «свободные» кондуиты (из большой подкожной вены, лучевой артерии или ВГА) дистальный конец анастомозируют с коронарной артерией ниже стеноза, а проксимальный – с восходящей аортой.
Прежде всего, важно подчеркнуть, что АКШ – это микрохирургическая операция, поскольку хирург работает на артериях диаметром 1,5-2,5 мм. Именно осознание данного факта и внедрение прецизионной микрохирургической техники обеспечило тот успех, который был достигнут в конце 70-х – начале 80-х гг. прошлого века. Операцию проводят с использованием хирургических бинокулярных луп (увеличение х3-х6), а некоторые хирурги оперируют с применением операционного микроскопа, позволяющего достичь увеличения х10 – х25. Специальный микрохирургический инструментарий и тончайшие атравматические нити (6/0 – 8/0) дают возможность максимально прецизионно сформировать дистальные и проксимальные анастомозы.
Операцию проводят под общим многокомпонентным обезболиванием, а в ряде случаев, особенно при выполнении операций на бьющемся сердце дополнительно используют высокую эпидуральную анестезию.
Техника аортокоронарного шунтирования.
Операцию осуществляют в несколько этапов:
1) доступ к сердцу, осуществляемый обычно путем срединной стернотомии;
2) выделение ВГА; забор аутовенозных трансплантатов, выполняемый другой бригадой хирургов одновременно с производством стернотомии;
3) канюляция восходящей части аорты и полых вен и подключение ИК;
4) пережатие восходящей части аорты с кардиоплегической остановкой сердца;
5) наложение дистальных анастомозов с коронарными артериями;
6) снятие зажима с восходящей части аорты;
7) профилактика воздушной эмболии;
8) восстановление сердечной деятельности;
9) наложение проксимальных анастомозов;
10) отключение ИК;
11) деканюляция;
12) ушивание стернотомического разреза с дренированием полости перикарда.
Большинство хирургов вначале накладывают дистальные анастомозы аортокоронарных шунтов. Сердце ротируют для доступа к соответствующей ветви. Коронарную артерию вскрывают продольно на относительно мягком участке ниже атеросклеротической бляшки. Накладывают анастомоз конец в бок между трансплантатом и коронарной артерией. Сначала формируют дистальные анастомозы свободных кондуитов, а в последнюю очередь – маммарокоронарный анастомоз. Внутренний диаметр коронарных артерий составляет обычно 1,5-2,5 мм. Чаще всего шунтируют три коронарные артерии: переднюю межжелудочковую, ветвь тупого края огибающей артерии и правую коронарную артерию. Примерно у 20% больных требуется выполнение четырех и более дистальных анастомозов (до 8-ми). По окончании наложения дистальных анастомозов после профилактики воздушной эмболии зажим с восходящей аорты снимают. После снятия зажима сердечную деятельность восстанавливается самостоятельно или путем электрической дефибрилляции. Затем на пристеночно отжатой восходящей аорте формируют проксимальные анастомозы свободных кондуитов. Больного согревают. После включения кровотока по всем шунтам постепенно заканчивают ИК. Затем следуют деканюляция, реверсия гепарина, гемостаз, дренирование и ушивание ран.
Многочисленные исследования убедительно доказали, что операции прямой реваскуляризации миокарда увеличивают продолжительность жизни, снижают риск развития инфаркта миокарда и улучшают качество жизни по сравнению с медикаментозной терапией, особенно в группах больных с прогностически неблагоприятным поражением коронарного русла.
Поддерживающая реабилитация. Профиль «Кардиология и кардиохирургия (взрослые)»
Общая информация
Краткое описание
Название протокола: Поддерживающая реабилитация «Реабилитация поддерживающая», профиль «Кардиология и кардиохирургия», (взрослые).
Код протокола
Код(ы) МКБ-10:
I10 Эссенциальная [первичная] гипертензия
I11.0 Гипертензивная [гипертоническая] болезнь с преимущественным поражением сердца с (застойной) сердечной недостаточностью
I11.9 Гипертензивная [гипертоническая] болезнь с преимущественным поражением сердца без (застойной) сердечной недостаточности
I12 Гипертензивная [гипертоническая] болезнь с преимущественным поражением почек
I12.0 Гипертензивная [гипертоническая] болезнь с преимущественным поражением почек с почечной недостаточностью
I12.9 Гипертензивная [гипертоническая] болезнь с преимущественным поражением почек без почечной недостаточности
I13 Первичная артериальная гипертензия и почечная гипертензия
I13.0 Гипертензивная [гипертоническая] болезнь с преимущественным поражением сердца и почек с (застойной) сердечной недостаточностью
I13.1 Гипертензивная [гипертоническая] болезнь с преимущественным поражением почек с почечной недостаточностью
I13.2 Гипертензивная [гипертоническая] болезнь с преимущественным поражением сердца и почек с (застойной) сердечной недостаточностью и почечной недостаточностью
I13.9 Гипертензивная [гипертоническая] болезнь с преимущественным поражением сердца и почек неуточненная
I05 Ревматические болезни митрального клапана
I05.0 Митральный стеноз
I05.1 Ревматическая недостаточность митрального клапана
I05.2 Митральный стеноз с недостаточностью
I05.8 Другие болезни митрального клапана
I05.9 Болезнь митрального клапана неуточненная
I06 Ревматические болезни аортального клапана
I06.0 Ревматический аортальный стеноз
I06.1 Ревматическая недостаточность аортального клапана
I06.2 Ревматический аортальный стеноз с недостаточностью
I06.8 Другие ревматические болезни аортального клапана
I06.9 Ревматическая болезнь аортального клапана неуточненная
I07 Ревматические болезни трехстворчатого клапана
I07.0 Трикуспидальный стеноз
I07.1 Трикуспидальная недостаточность
I07.2 Трикуспидальный стеноз с недостаточностью
I07.8 Другие болезни трехстворчатого клапана
I07.9 Болезнь трехстворчатого клапана неуточненная
I08 Поражения нескольких клапанов
I08.0 Сочетанное поражение митрального и аортального клапанов
I08.1 Сочетанные поражения митрального и трехстворчатого клапанов
I08.2 Сочетанные поражения аортального и трехстворчатого клапанов
I08.3 Сочетанные поражения митрального, аортального и трехстворчатого клапанов
I08.8 Другие множественные болезни клапанов
I08.9 Множественное поражение клапанов неуточненное
I21 После острого инфаркта миокарда
I20.0 Нестабильная стенокардия
I20.1 Стенокардия с документально подтвержденным спазмом
I20.8 Стенокардия, II–II функционального класса (после стационарного лечения)
I22 Повторный инфаркт миокарда
I42.0 Дилатационная кардиомиопатия
I42.1 Обструктивная гипертрофическая кардиомиопатия
I42.1 Другая гипертрофическая кардиомиопатия
I42.3 Эндомиокардиальная (эозинофильная) болезнь
I42.4 Эндокардиальный фиброэластоз
I42.5 Другая рестриктивная кардиомиопатия
I42.7 Кардиомиопатии
Q21.0 Острый трансмуральный инфаркт передней стенки миокарда
Q21.1 Острый трансмуральный инфаркт нижней стенки миокарда
Q25.0 Открытый артериальный проток
Q25.8 Другие врожденные аномалии крупных артерии
Q21.2 Первичная легочная гипертензия/Вторичная легочная гипертензия
Q20-28 Неревматические пороки клапанов сердца
Z95 После операций сердца (аортокоронарного шунтирования, коронарной ангиопластики и стентирования)
Сокращения, используемые в протоколе:
АГ – артериальная гипертония
АлАТ – аланинаминотрансфераза
АсАТ – аспартатаминотрансфераза
ОИМ – острый инфаркт миокарда
СН – сердечная недостаточность
СРВБ – С-реактивный белок
ТТГ – тиреотропный гормон
ФК – функциональный класс
ЭКГ – электрокардиография
ЭхоКГ – эхокардиография
PROBNP – натрий-уретический пептид В-типа
Дата разработки протокола: 2014 год.
Категория пациентов: взрослые.
Сочетанное поражение коронарных артерий и врожденные пороки сердца
Общая информация
Краткое описание
Ишемическая болезнь сердца — патологическое состояние, характеризующееся абсолютным или относительным нарушением кровоснабжения миокарда вследствие поражения коронарных артерий [9,10].
Врожденные пороки сердца представляют собой аномалии структуры и (или) функции сердечно-сосудистой системы, возникающие в результате нарушения ее эмбрионального развития [1,7].
Соотношение кодов МКБ-10 и МКБ-9: смотреть Приложение 1 к КП.
Дата разработки протокола: 2016 год.
Пользователи протокола: врачи скорой медицинской помощи, врачи общей практики, терапевты, кардиологи, аритмологи, кардиохирурги.
Категория пациентов: взрослые.
Шкала уровня доказательности:
Таблица1. Классы рекомендаций.
| Классы | Определение |
| Класс I | По данным клинических исследований и/или по общему мнению, метод лечения или вмешательство полезны и эффективны |
| КлассII | Противоречивые данные и/или расхождение мнений по поводу пользы/эффективности метода лечения или вмешательства |
| Класс IIa | Имеющиеся данные свидетельствуют в пользу эффективности метода лечения или вмешательства |
| КлассIIb | Польза и эффективность метода лечения или вмешательства установлены менее убедительно |
| Класс III | По данным клинических исследований или общему мнению метод лечения или вмешательство бесполезны/не эффективны и в некоторых случаях могут быть вредными |
| Уровень А | Результаты нескольких рандомизированныхклиинческих исследований или мета-анализа |
| Уровень В | Результаты одного рандомизированного клинического исследования или крупных нерандомизированных исследований |
| Уровень С | Общее мнение экспертов и/или небольшие исследования, ретроспективные исследования, регистры |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Широко применяемой в мировой кардиологической практике является классификация Canadian Cardiovascular Society (CCS) [2], определяющая принадлежность больного к определенному функциональный классу стенокардии напряжения.
Таблица 3. Классификация выраженности стенокардии напряжения согласно CCS
| ΦК | Признаки |
| I | Обычная повседневная ФА (ходьба или подъем по лестнице) не вызывает стенокардии. Боли возникают только при выполнении очень интенсивной, или очень быстрой, или продолжительной ФН. |
| II | Небольшое ограничение обычной ФА, что означает возникновение стенокардии при быстрой ходьбе или подъеме по лестнице, после еды или на холоде, или в ветреную погоду, или при эмоциональном напряжении, или в первые несколько часов после пробуждения; во время ходьбы на расстояние > 200 м. (двух кварталов) по ровной местности или во время подъема по лестнице более чем на один пролет в обычном темпе при нормальных условиях. |
| III | Значительное ограничение обычной ФА — стенокардия возникает в результате спокойной ходьбы на расстояние от одного до двух кварталов (100-200 м.) по ровной местности или при подъеме по лестнице на один пролет в обычном темпе при нормальных условиях. |
| IV | Невозможность выполнения какой-либо ФН без появления неприятных ощущений, или стенокардия может возникнуть в покое. |
Предложено несколько классификаций врожденных пороков сердца, общим для которых является принцип подразделения пороков по их влиянию на гемодинамику.
Наиболее обобщающая систематизация пороков характеризуется объединением их, в основном по влиянию на легочный кровоток, в следующие 4 группы.
I. Пороки с неизмененным (или мало измененным) легочным кровотоком: аномалии расположения сердца, аномалии дуги аорты, ее коарктация, стеноз аорты; недостаточность клапана легочного ствола; митральный стеноз, атрезия и недостаточность клапана; трехпредсердное сердце, пороки венечных артерий и проводящей системы сердца.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ [3,6]
Диагностические критерии:
Клинические проявления зависят от типа и тяжести порока сердца в сочетании с клиникой стенокардии.
Клинические проявления ВПС можно объединить в 4 синдрома:
1. Кардиальный синдром (жалобы на боли в области сердца, одышку, сердцебиение, перебои в работе сердца и т. д.; при осмотре — бледность или цианоз, набухание и пульсация сосудов шеи, деформация грудной клетки по типу сердечного горба; пальпаторно — изменения АД и характеристик периферического пульса, изменение характеристик верхушечного толчка при гипертрофии/дилатации левого желудочка, появление сердечного толчка при гипертрофии/дилятации правого желудочка, систолическое/диастолическое «кошачье мурлыканье» при стенозах; перкуторно — расширение границ сердца соответственно расширенным отделам; аускультативно — изменения ритмичности, силы, тембра, монолитности тонов, появление характерных для каждого порока шумов и т. д.).
2. Синдром сердечной недостаточности (острая либо хроническая, право- либо левожелудочковая, одышечно-цианотические приступы и т. д.) с характерными проявлениями.
3. Синдром хронической системной гипоксии (отставание в росте и развитии,симптомы барабанных палочек и часовых стёкол и т. д.)
4. Синдром дыхательных расстройств (в основном при ВПС с обогащением малого круга кровообращения).
Жалобы:
· может протекать бессимптомно;
· утомляемость;
· симптомы сердечной недостаточности;
· одышка при физической нагрузке;
· частые респираторные заболевания в сочетании с давящими болями за грудиной.
Клиническая классификация болей в груди:
· Типичная стенокардия (определенная) при наличии трех признаков: загрудинная боль или дискомфорт характерного качества и продолжительности, возникает при ФН или эмоциональном стрессе, проходит в покое и (или) после приема нитроглицерина.
· Атипичная стенокардия (вероятная): два из перечисленных выше признаков.
При сборе анамнеза необходимо отметить факторы риска (ФР) КБС: мужской пол, пожилой возраст, наследственность, дислипидемия, АГ, курение, СД, повышенная ЧСС, нарушения в системе гемостаза, низкая ФА, избыточная масса тела, злоупотребление алкоголем.
Физикальное обследование:
· Внешний осмотр: усиленный правожелудочковый сердечный толчок.
· Аускультация: постоянное расщепление II тона во II м.р. слева от грудины независимо от фаз дыхания. Слабый или средней интенсивности систолический шум относительного стеноза клапана ЛА во II м.р. слева от грудины. Нежный мезодиастолический шум относительного стеноза ТК вдоль левого края грудины в нижней трети (при значительном по объему лево-правом сбросе).
Лабораторные исследования: нет.
· Суточное мониторирование ЭКГ (Холтеровское мониторирование): стандартное Холтеровское мониторирование ЭКГ имеет диагностический смысл лишь в случае наличия симптоматики, вероятно, связанной с наличием аритмий (субъективных ощущений перебоев, сопровождающихся головокружениями, обмороками, синкопэ в анамнезе и др.).
· Обзорная рентгенография органов грудной клетки: дилатация правого предсердия и желудочка, дилатация легочной артерии, усиление легочного рисунка.
· Эхокардиография (трансторакальная и чрезпищеводная): трансторакальная эхокардиография является одним из основных диагностических исследований. Исследование должно включать двухмерное изображение межпредсердной перегородки из парастернального, апикального и субкостального доступов с цветовой допплеровской визуализацией сброса. Позволяет определить место, размер, края дефекта, величину лево-правого шунта: перерыв изображения межпредсердной перегородки, лево-правый (иногда право-левый) сброс крови при цветном допплеровском исследовании, дилатация ПЖ, иногда ПП, различной степени, дилатация ЛА при нормальных или незначительно увеличенных правых камерах сердца, систолическое давление в ПЖ нормальное или незначительно повышено. При коронарной патологии важно определить сократительную способность миокарда, наличие и локализацию зон гипо- и акинезов.
· Мультислайсная КТ-ангиография/МРТ: является дополнительным неинвазивным методом визуализации, если результаты ЭхоКГ неубедительны.
· Нагрузочный тест может быть полезным для определения способности пациента переносить физическую нагрузку при расхождении симптомов с клиническими результатами и для документирования изменений насыщения кислородом у пациентов с легочной артериальной гипертензией.
· Катеризация полостей сердца позволяет определить размер шунта оценить легочное давление и сопротивление у пациентов с подозрением на легочную гипертензию, обратимость легочной гипертензии может быть проверена с помощью различных вазодилатирующих средств Катетеризация сердца для оценки операбельности взрослых с ВПС и легочной гипертензией должна выполняться в региональных центрах лечения взрослых с врожденными пороками сердца в сотрудничестве с экспертами.
· Коронароангиография для определния локализации поражения (см. протокол по коронароангиографии).
· Стресс-эхокардиография: обладающая большей чувствительностью (80-85%) и специфичностью (84-86%) в диагностике КБС. Показания к стресс-ЭхоКГ:
− подтверждение наличия/отсутствия гемодинамически значимого поражения артерий сердца при сомнительной клинической и ангиографической картине;
− определение клинико-зависимой артерии при многососудистом поражении коронарного русла;
− при сомнительных и неинформативных результатах нагрузочного теста с ЭКГ;
− стратификация риска кардиальных осложнений при плановых внесердечных операциях.
− оценка тяжести митральной регургитации при незначимой эхокардиографической картине в покое
− оценка эффективности реваскуляризации миокарда;
− определение миокардиального резерва и жизнеспособного миокарда объема.
· Сцинтиграфия миокарда:
Позволяет:
− оценить коронарное кровоснабжение сердечной мышцы в целом;
− определить степень недостаточности кровоснабжения;
− отличить некрозированные участки от зон с недостаточным кровоснабжением;
− увидеть рубцовый участок, образовавшийся после инфаркта, а также очаги ишемии при нагрузках;
− оценить вероятность развития осложнений.
· Мультиспиральная компьютерная томография сердца и коронарных сосудов:
− при обследовании мужчин в возрасте 45-65 лет и женщин в возрасте 55-75 лет без установленных ССЗ с целью раннего выявления начальных признаков коронарного атеросклероза;
− как начальный диагностический тест в амбулаторных условиях у пациентов в возрасте
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ [9,10]
Диагностические критерии: см. амбулаторный уровень.
Диагностический алгоритм: (схема) см. амбулаторный уровень.
Перечень основных диагностических мероприятий:
· ЭКГ;
· Обзорная рентгенография органов грудной клетки;
· Эхокардиография (трансторакальная и чрезпищеводная);
· Коронароангиография.
Перечень дополнительных диагностических мероприятий:
· Суточное мониторирование ЭКГ (Холтеровскоемониторирование);
· Мультислайсная КТ-ангиография/МРТ;
· Нагрузочный тест;
· Катеризация полостей сердца.
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований:
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| БАЛКА | Высокая легочная гипертензия | ЭХОКГ | ангикардиография |
| Коронаролегочные фистулы | ЭХОКГ | ангикардиография | |
| Разрыв синус Вальсальвы | ЭХОКГ | ЭХОКГ |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
Группы препаратов согласно АТХ, применяющиеся при лечении
| (C03DA) Антагонисты альдостерона |
| (C09C) Антагонисты ангиотензина II |
| (C01B) Антиаритмические препараты I и III классов |
| (B01A) Антикоагулянты |
| (C07A) Бета-адреноблокаторы |
| (C10) Гиполипидемические препараты |
| (C03) Диуретики |
| (B01AC) Ингибиторы агрегации тромбоцитов (исключая гепарин) |
| (C09A) Ингибиторы ангиотензин-превращающего фермента (АПФ) |
| (C01DA) Органические нитраты |
| (C04A) Периферические вазодилататоры |
| (C01A) Сердечные гликозиды |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ [3,6]
Тактика лечения [9,10]: на амбулаторном уровне проходят лечение после хирургической коррекции.
Немедикаментозное лечение:
· режим – полупостельный, исключение физических и психоэмоциональных нагрузок;
· диета №10 – исключение приема большого количества жидкости, соленной, острой и копченной пищи, ограничение приема поваренной соли.
Медикаментозное лечение: (полное описание медикаментозного лечение см клинический протокол по сердечной недостаточности).
Перечень основных лекарственных средств:
· ингибиторы АПФ;
· нитраты;
· антагонисты рецепторов к АII;
· β-адреноблокаторы (β-АБ);
· антагонисты рецепторов к альдостерону;
· диуретики;
· сердечные гликозиды;
· статины;
· антиагреганты.
Перечень дополнительных лекарственных средств:
· непрямые антикоагулянты;
· периферические вазодилататоры;
· антиаритмические средства.
Алгоритм действий при неотложных ситуациях: нет.
Другие виды лечения: нет.
Показания для консультации специалистов: нет.
Профилактические мероприятия: нет.
Мониторинг состояния пациента: при отсутствии показаний в настоящий момент к оперативному лечению необходим контрольный осмотр с повторной ЭХОКГ и коронароангиография в динамике через 6 месяцев.
Индикаторы эффективности лечения:
· достижение симптоматического улучшения и снижение функционального класса СН у пациентов;
· улучшение качества жизни и снижение частоты госпитализаций;
· стабильное состояние в течение длительного периода;
· увеличение продолжительности жизни;
· улучшение прогноза.
Лечение (скорая помощь)
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ [9,10]
Тактика лечения 9: медикаментозное лечение проводится при неоперабельности, а также после оперативной коррекции.
Немедикаментозное лечение:
· режим – полупостельный, исключение физических и психоэмоциональных нагрузок;
· диета №10 – Исключение приема большого количества жидкости, соленной, острой и копченной пищи, ограничение приема поваренной соли.
Медикаментозное лечение: (полностью расписанное медикаментозное лечение см в клиническом протоколе по сердечной недостаточности).
Перечень дополнительных лекарственных средств:
· непрямые антикоагулянты;
· периферические вазодилататоры;
· антиаритмические средства.
Таблица сравнения препаратов:
| Препарат, формы выпуска | Дозирование | Длительность применения | Уровень доказательности |
| б-блокаторы | 2,5мг | В | |
| и-АПФ | 2,5мг | В | |
| и-фосфодиэстеразы | 25мг х 2 р/день | В | |
| фуросемид | 40мг | С | |
| спиронолактон | 25мг | В | |
| НМГ при ФП | (0,5-1,0 мг/кг- HAS-BLEED) | В |
Хирургическое вмешательство:
| Показания | Класс | Уровень |
| Хиругическое вмешательство при ДМПП | ||
| Чрескожное или хирургическое закрытиие ДМПП показано при увеличении ПЖ и правого предсердия при наличии симптомов или при их отсутствии | 1 | В |
| Лечение дефекта венозного синуса, венечного синуса или первичной ДМПП должно проводиться предпочтительно хирургическим, а не чрескожнымушиванием | 1 | В |
| Хирургическое закрытие вторичного ДМПП обосновано, если рассматривается сопутствующая хирургическая реконструкция/протезирование трехстворчатого клапана, или если анатомия дефекта исключает чрескожный способ | II a | C |
| Все ДМПП независимо от размера у пациентов с подозрением на парадоксальную эмболию (исключить другие причины) должны быть рассмотрены для интервенции | II a | C |
| Чрескожное или хирургическое закрытие дефекта может рассматриваться при наличии сброса крови слева направо, при давлении в легочной артерии менее 2/3 системного уровня, общелегочном сопротивлении менее 2/3 системного сосудистого сопротивления или при реагировании либо на легочную вазоди-латационную терапию или тестовую окклюзию дефекта (пациентов необходимо лечить совместно со специалистами, имеющими опыт лечения синдрома легочной гиперензии) | II b | C |
| Сопутствующая операция по Maze может рассматриваться для взрослых пациентов с ДМПП с пароксиз-мальной и хроническойнаджелудочковойтахиарит-мией | II b | C |
| Пациентам с тяжелой необратимой легочной гипер-тензией без признаков сброса крови слева направо не должно выполняться закрытие ДМПП (уровень доказательности В). | III | B |
| Закрытие ДМЖП | ||
| Закрытие ДМЖП должно выполняться хирургами, имеющими опыт лечения врожденных пороков сердца | 1 | С |
| Закрытие ДМЖП рекомендовано, если отношение легочного минутного объемного кровотока к системно- му равно 2,0 и если имеются клинические признаки перегрузки ЛЖ | 1 | В |
| Закрытие ДМЖП показано, если в анамнезе есть инфекционный эндокардит | 1 | С |
| Закрытие ДМЖП целесообразно, если сброс крови слева направо происходит при отношении легочного минутного объемного кровотока к системному более чем 1,5 и если системное легочное давление составляет менее 2/3 от системного давления и ОЛС менее 2/3 системного сосудистого сопротивления | IIa | В |
| Закрытие ДМЖП не показано пациентам с тяжелой необратимой легочной гипертензией | III | В |
| Открытый артериальный проток | ||
| Эндоваскулярное или хирургическое закрытие ОАП показано в следующих случаях: — расширение левых отделов сердца, признаки ЛГ при наличии сброса крови слева направо — ранее перенесенный эндокардит — расширение левых отделов сердца, признаки ЛГ при наличии сброса крови слева направо | 1 | С |
| Для пациентов с кальцинированным ОАП перед проведением хирургического закрытия требуется консультация интервенционного кардиолога, специализирующегося на ведении взрослых больных с ВПС | 1 | С |
| Хирургическая коррекция должна выполняться специалистом, имеющим опыт в хирургии ВПС и рекомендуется в случаях: когда размер ОАП слишком большой для закрытия устройством анатомия протока не позволяет закрыть ОАП устройством (например, аневризма или эндартериит) | ||
В
— регургитации на левом АВ-клапане, что требует реконструкции или замены клапана для устранения недостаточности или стеноза, вызвавших симптомы недостаточности кровообращения, предсерд-ные или желудочковые аритмии, прогрессивное увеличение размеров и дисфункцию ЛЖ
— обструкции ВТЛЖ со средним значением градиента давления больше 50 мм рт. ст. при максимальном значении больше 70 мм рт. ст. или меньше 50 мм рт. ст. в сочетании с выраженной митральной или аортальной недостаточностью
— при наличии остаточного ДМПП или ДМЖП со значительным сбросом крови слева направо
1) наличие симптомов (например, стенокардия, одышка или синкопе
2) гипертрофия левого желудочка
3) предполагаемое увеличение физических нагрузок или планируемая беременность
4) систолическая дисфункция левого желудочка
5)
Другие виды лечения:
Показания к интервенционному вмешательству:
| Показания | Класс | Уровень |
| Хиругическое вмешательство при ДМПП | ||
| Чрескожное или хирургическоезакрытиие ДМПП показано при увеличении ПЖ и правого предсердия при наличии симптомов или при их отсутствии | 1 | В |
| ДМЖП | ||
| Закрытие ДМЖП окклюдером может рассматриваться в тех случаях, когда ДМЖП находится на расстоянии от трехстворчатого и аортального клапанов, и если ДМЖП сопутствует значительное увеличение левого желудочка сердца или если есть легочная гипер-тензия | II b | C |
| ОАП | ||
| Показано эндоваскулярное закрытие бессимптомного маленького ОАП | II a | C |
| Закрытие ОАП показано пациентам с ЛГ со сбросом крови слева направо | II a | C |
| Клапанный стеноз аорты | ||
| Молодым людям и другим пациентам без значительного кальциноза стенок аорты и без аортальной ре-гургитации аортальная баллонная вальвулотомия назначается в следующих случаях: 1) пациентам с симптомами стенокардии, страдающим обмороками, одышкой при физических нагруз- ках и имеющим высокие значения градиента более 50 мм рт. ст.; 2) асимптомным молодым людям, у которых наблюдаются нарушения сегмента ST и Т-волны в отведениях 3-6 в покое или при нагрузке и значение градиента давления, измеренного при катетеризации, более 60 мм рт. ст.. | 1 | С |
| Аортальная баллонная вальвулотомия показана при асимптомном течении аортального стеноза у молодых людей и значении градиента давления, измеренного при катетеризации, более 50 мм рт. ст., если пациент/пациентка хочет заниматься спортом или забеременеть. | II a | C |
| Аортальная баллонная вальвулотомия может рассматриваться как мост к хирургическому вмешательству при гемодиначески нестабильном состоянии взрослых со стенозом аорты, взрослых с высоким риском протезирования аортального клапана, или если протезирование аортального клапана не может быть осуществлено ввиду серьезных сопутствующих заболеваний. | II b | C |
| Коарктация аорты | ||
| Чрескожное вмешательство показано при возвратной, дискретной коарктации с пиковым градиентом не менее 20 мм рт. ст. | 1 | В |
| Имплантация стента в место сужения аорты может быть целесообразной, но польза от этого не установлена в достаточной мере, эффективность и безопасность в отдаленном периоде также не установлены | II a | B |
| Клапанный стеноз ЛА | ||
| Баллонная вальвулотомия может быть выполнена у асимптомных пациентов с диспластичными клапанами легочной артерии и мгновенным пиковым доппле-ровским градиентом выше 60 мм рт. ст. или средним допплеровским градиентом выше 40 мм рт. ст. | II a | C |
| Баллонная вальвулотомия может быть выполнена у отобранных симптомных пациентов с диспластичным клапаном легочной артерии с мгновенным пиковым допплеровским градиентом выше 50 мм рт. ст. или средним допплеровским градиентом выше 30 мм рт. ст. | II a | C |
| Баллонная вальвулотомия не рекомендуется асимп-томным пациентам с мгновенным пиковым доппле-ровским градиентом менее 50 мм рт. ст. при наличии нормального сердечного выброса | III | C |
| Баллонная вальвулотомия не рекомендуется симтом-ным пациентам со стенозом легочной артерии и выраженной легочной регургитацией | III | C |
| Баллонная вальвулотомия не рекомендуется симп-томным пациентам с мгновенным пиковым доппле-ровским градиентом менее 30 мм рт. ст. | III | C |
| Рекомендации по использованию эндоваскулярных методов лечения долевых и периферических стенозов легочной артерии | ||
| Чрескожная интервенционная терапия рекомендована в качестве метода выбора при лечении подходящих очаговых долевых и/или периферических стенозов легочной артерии с сужением более 50% диаметра, давлением в правом желудочке выше 50 мм рт. ст. и/или наличием симптомов | 1 | B |
| Пациентам с перечисленными выше показаниями, анатомически не подходящим для выполнения чрес-кожного вмешательства, показана открытая хирургическая операция | 1 | B |
Показания для реваскуляризации при стабильной стенокардии или бессимптомной ишемии:
Госпитализация
Показания к плановой госпитализации:
· наличие клинической симптоматики вариабельной с СН;
· рефрактерность к проводимому лечению;
· появление и прогрессирование признаков полиорганной недостаточности, не корригируемой с помощью амбулаторной терапии;
· данные подтвержденные ЭХОКГ о наличии повреждения ВПС.
Показания к экстренной госпитализации:
· нестабильная гемодинамика.