код мкб 10 паралич дежерин клюмпке
Паралич Дежерин-Клюмпке
До настоящего времени в педиатрической практике широко распространены случаи родового травматизма. Нередко этому способствуют различные факторы, затрудняющие физиологические роды (многоплодная беременность и т.п.). И именно родовая травма может приводить к различным неврологическим проявлениям и заболеваниям. Примером такой патологии является поражение нижнего уровня плечевого сплетения или нижний паралич Дежерин-Клюмпке.
Информация для врачей. Как и другие поражения плечевого сплетения, паралич Дежерин-Клюмпке по МКБ кодируется под шифром G54.0. В диагнозе обязательно указывается уровень поражения сплетения, сторону локализации процесса, выраженность симптоматики отдельно по каждому из клинических синдромов.
Непосредственной причиной развития заболевания служит поражения плечевого сплетения на уровне нижних шейных и верхних грудных корешков. Клиническая картина же зависит от степени повреждения и может быть вариабельной.
Клиническая картина
Во всех случаях страдают мышцы предплечья и кисти. Может формироваться симптом «когтистой лапы». Приведение конечности к туловищу выражено не очень сильно, но также имеет место. В некоторых случаях развивается атрофия мышц предплечья, дистрофические изменения ногтевых пластинок.
Поражение симпатической нервной системе может привести к развитию проявлений со стороны глаз. У ребенка могут быть комплекс симптомов, объединенных в синдром Бернара-Горнера: опущение века, сужение зрачка, западение глазного яблока. В более старшем возрасте больные могут описать онемение в руке, ползание мурашек, и иные парестетические ощущения в руке на стороне поражения.
Диагностика
Диагностика заболевания основывается на внешнем виде больного. Также для дифференциальной диагностики важно проведения РМП исследования на сифилис, иногда возможно провести рентгенографическое исследование, электронейромиографию.
Лечение
Лечение можно начинать с первых дней рождения. Используется лечение положением, витаминотерапия, нейротрофическое лечения. Помимо этого показан массаж конечностей, регулярные занятия лечебной физкультуры.
В большинстве случаев наступает стойкое улучшение, иногда вплоть до полного излечения.

Автор сайта: Алексей Борисов — практикующий невролог, отоневролог (специалист по вопросам головокружения).
— Окончил Иркутский государственный медицинский университет.
— Заведую кабинетом головокружения.
— Регулярно прохожу курсы повышения квалификации, участвую и выступаю с докладами на образовательных конференциях, в том числе с международным участием.
— Имею большое количество печатных научных публикаций.
Поражение нервных корешков и сплетений
Общая информация
Краткое описание
Поражение периферических нервов – заболевание, характеризующееся симптомами выпадения двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов (Кайшибаев С.К. 2004).
Название протокола: Поражение нервных корешков и сплетений
Код (-ы) МКБ-10:
G58 – Другие мононевропатии
Сокращения, используемые в протоколе:
Дата разработки протокола: апрель 2013 года.
Категория пациентов: пациенты с поражением нервных корешков и сплетений. 7
Пользователи протокола: неврологи, ВОП, рабилитологи
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация
Основана на анатомическом принципе – в зависимости от того, на какие нервные образования оказывается действие фактора. Различают: радикулит, ганглионит, плексит, неврит, нейромиозит, полиневрит. В клинической практике принято деление на невриты и невралгии.
Невриты – заболевания, проявляющиеся симптомами выпадения двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов.
Невралгии – явления раздражения в периферическом чувствительном нейроне, характеризующиеся, в основном, приступами болей по ходу того или иного нерва при отсутствии объективных симптомов выпадения.
Поражения нервных корешков, узлов, сплетений
1. Менингорадикулиты, радикулиты (шейные, грудные, пояснично- крестцовые).
2. Раликулоганглиониты, ганглиониты (спинальные симптоматические), трунциты.
3. Плекситы.
4. Травмы сплетений.
4.1. Шейного.
4.2. Верхнего плечевого (паралич Эрба-Дюшенна).
4.3. Нижнего плечевого ( паралич Дежерин- Клюмпке).
4.4. Плечевого (тотального).
4.5. Пояснично- крестцового (частичного или тотального).
Диагностика
Основные и дополнительные диагностические мероприятия
Диагностические мероприятия до плановой госпитализации:
— ОАК
— ОАМ
— ЭКГ
— Кал на яйца глист
— АЛТ, АСТ
Основные диагностические мероприятия в стационаре:
— ОАК
— ОАМ
— Сахар крови
— ЭКГ
Дополнительные диагностические мероприятия:
— Электромиография
Диагностические критерии
Жалобы и анамнез:
— боль;
— нарушение двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов.
Поражение на уровне нерва. Мононеврит. Возникает остро. Жалобы на нарушение двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов.
Поражение множественное на уровне дистальных отделов. Полинейропатия. Возникает не остро, в течение некоторого времени. Жалобы на нарушение двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов.
Поражение на уровне сплетения. Возникает не остро, в течение нескольких дней. Жалобы на нарушение двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов.
Поражение на уровне ганглия. Возникает под остро, в течение нескольких дней. Жалобы на нарушение чувствительных и вегетативно-трофических функций (высыпания по типу герпеса)
Поражение на уровне корешка. Возникает не остро, в течение нескольких дней Жалобы на нарушение двигательных, чувствительных и рефлекторных функций в зоне иннервации пораженных нервов.
Физикальное обследование: двигательных, чувствительных, рефлекторных и вегетативно-трофических
Лабораторные исследования: не характерны
Инструментальные исследования:
— электромиография – нарушение проводимости нервного импульса по двигательным и чувствительным волокнам
Показания для консультации специалистов: нейрохирурга.
Дифференциальный диагноз
Лечение
Цели лечения:
— устранение болевого синдрома
— восстановление утраченных функций.
Тактика лечения
Немедикаментозная терапия:
— ограничение физической нагрузки;
— ношение корсета не более 2 часов в день,
— физиотерапия
— массаж, ЛФК, ИРТ
Медикаментозная герапия:
— Противовоспалительная терапия
— Противоотечная терапия
— Вазоактивные препараты
— Нейропротекторы
— Антихоинэстеразные препараты
— Аналгетики
Хирургическое вмешательство:
— Показания и вид вмешательства определяется нейрохирургом
Профилактические мероприятия:
— ЛФК
Дальнейшее ведение:
— Наблюдение ВОП по месту жительства
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
— отсутствие болевого синдрома
— увеличение двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов
— восстановление трудоспособности
Госпитализация
Показания для госпитализации
Показания для экстренной госпитализации: выраженный болевой синдром, нарушение двигательных, чувствительных, рефлекторных и вегетативно-трофических функций в зоне иннервации пораженных нервов, явления миелопатии, осложнения.
Показания для плановой госпитализации: неэффективность амбулаторного лечения; обследование для уточнения причины (объемный процесс, остро протекающие миелиты).
Информация
Источники и литература
Информация
Указание на отсутствие конфликта интересов: отсутствует.
Рецензент: Баймуханов Р.М. – кандидат медицинских наук, доцент кафедры неврологии, нейрохирургии Карагандинского государственного медицинского университета, врач высшей категории
Паралич Дежерин-Клюмпке
Содержание
Причины
Клиника
Диагностика
Для дифференциального диагноза большое значение могут иметь рентгенография, исследование спинномозговой жидкости, анализ крови на реакцию Вассермана.
Течение и прогноз
Течение и прогноз при параличе зависит в основном от этиологии заболевания.
Лечение
Зависит от этиологии заболевания.
См. также
Литература
Ссылки
Полезное
Смотреть что такое «Паралич Дежерин-Клюмпке» в других словарях:
паралич Дежерин-Клюмпке — см. Дежерин Клюмпке паралич … Большой медицинский словарь
ДЕЖЕРИН-КЛЮМПКЕ ПАРАЛИЧ — (Deje rine Klumpke), симптомокомплекс, соответствующий поражению нижнего отдела плечевого сплетения, именно VIII шейного и 1 грудного корешков, описанный впервые Дежерин Клюмпке в 1883 г. Э тиология может быть весьма различной: травма,… … Большая медицинская энциклопедия
Дежерин-Клюмпке паралич — (A. Dejerine Klumpke, 1859 1927, франц. невропатолог; син. синдром нижней части плечевого сплетения) периферический паралич мышц кисти и ладонной поверхности предплечья с чувствительными расстройствами в области иннервации локтевого и срединного… … Большой медицинский словарь
ДЕЖЕРИН-КЛЮМПКЕ ПАРАЛИЧ — (описан французским неврологом A. Dejerine Klumpke, 1859–1927, женой J. J. Dejerine) – синдром поражения нижней части плечевого сплетения, проявляющийся параличом, нарушением чувствительности и вазомоторными нарушениями в дистальном отделе руки.… … Энциклопедический словарь по психологии и педагогике
Паралич — Основная статья: Парез Паралич Двусторонняя офтальмоплегия и птоз при ботулизме у 1 … Википедия
ДЕЖЕРИН — ДЕЖЕРИН, Жюль (Jules Dejerine, 1849 1917), знаменитый французский невропатолог, анатом и клиницист. Начал научную работу под руководством Вюльпиана (Vul pian) и под большим влиянием Шарко (Char cot) и Дюшена (Duchenne de Boulogne). Одно время… … Большая медицинская энциклопедия
ДЮШЕН-ЭРБА ПАРАЛИЧ — (Duchenne, Erb), частичный, именно верхний неврит плечевого сплетения (плексит); при нем захватываются мышцы: deltoideus, biceps, brachia lis interims, supinator longus; кроме последних могут принимать участие еще mm. supinator brevis,… … Большая медицинская энциклопедия
Синдро́м ни́жней ча́сти плечево́го сплете́ния — см. Дежерин Клюмпке паралич (Дежерин Клюмпке паралич) … Медицинская энциклопедия
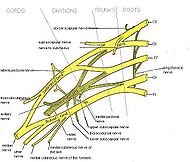
Плечевое сплетение — I Плечевое сплетение (plexus brachialis) сплетение нервных волокон передних ветвей 4 8 шейных и 1 2 грудных спинномозговых нервов в несколько стволов и пучков, в результате последующего разделения которых формируются короткие и длинные нервы… … Медицинская энциклопедия
«тюленья лапа» — деформация кисти, при которой она напоминает плавник тюленя; обусловлена периферическим параличом мышц кисти и предплечья при поражении ветвей VII VIII шейных и 1 грудного спинномозговых нервов или части шейно плечевого сплетения (паралич Дежерин … Большой медицинский словарь
Поражения нервных корешков и сплетений
Общая информация
Краткое описание
Периферические нервы обеспечивают связь между центральной нервной системой и всеми другими органами и тканями организма. Периферическая нервная система состоит из нервов, нервных корешков и сплетений. Они представляют единственный в своем роде путь не только для проведения нервных импульсов, но и для циркуляции микромолекул между центральной нервной системой и внутренними органами.
Протокол «Поражение нервных корешков и сплетений»
Код по МКБ-10: G54; G 56; G 57
G54.0 Поражение плечевого сплетения
G 54.8 Поражения отдельных нервов, нервных корешков и сплетений
G 56.0 Синдром запястного сустава
G 56.3 Поражение лучевого нерва
G 56.8 Другие мононевропатии верхней конечности. Межпальцевая неврома верхней конечности
G 57.0 Поражение седалищного нерва. Исключены: ишиас, связанный с поражением межпозвоночного диска
G 57.2 Поражение бедренного нерва
G 57.8. Другие мононевралгии нижней конечности
Межпальцевая неврома нижней конечности
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация периферических невропатий, основанная на этиологических и патоморфологических признаках (ВОЗ, 1982)
Аксонопатии
Миелопатии
Другие типы
А. Генетически обусловленные
Перонеальная мышечная атрофия
Наследственные сенсорные типы
Агенезия мозолистого тела
Б. Приобретенные в результате или потребления:
1. Экзогенных ядов и лекарственных средств:
— металлов: мышьяка, ртути, золота, алкилололова, алюминия, цинка, талия;
— растворителей: гексана, четыреххлористого углерода, серуглерода, метил-и-бутилкетона, ацетил-ацетона;
— препаратов разных групп: акриламида, лептофоса, органических фосфатов, окиси углерода, двуокиси азота, 2,4-дихлолрфенолуксусной кислоты, хлордекона;
— лекарственных средств: винкристина, нитрофурантонна, изониазида, адриамицина, клиохинола, дансона, фенитоина, амитриптилина;
— пищевых продуктов: чечевицы, алкоголя;
— ядов беспозвоночных: ботулинического токсина, яда черного паука-ткача, яда клещей.
2. Связанные с метаболическими нарушениями: сахарный диабет, почечная недостаточность, недостаточность печени, порфирия, гипогликемия, микседема.
3. Связанные с недостаточностью: тиамин (при злоупотреблении алкоголем), витамина В12, пиридоксина, ниацина, пантотеновой кислоты, рибофлавина, с белковой алиментарной недостаточностью.
4. Другие причины и виды невропатии: злокачественные новообразования, миелома, «старческая» невропатия.
А. Генетически обусловленные:
1. Идиопатические инфекционные или постинфекционные:
— острые (синдром Гийена-Барре);
— вызванные цианидами (маниока).
— при сахарном диабете;
При опоясывающем лишае
При коллагеновых сосудистых болезнях, прочих васкулитах, сахарном диабете, атеросклерозе.
При сдавлении (позиционном), растяжении, отрыве.
Новообразования (первичные, вторичные)
Термическое поражение и электротравма
Идиопатический паралич Белла
Классификация заболеваний периферической нервной системы (Всесоюзная проблемная комиссия по заболеваниям периферической нервной системы, 1982-1984 г.г.)
Вертеброгенные поражения
1.1. Рефлекторные синдромы.
1.1.2. Цервикокраниалгия (задний шейный симпатический синдром и др.).
1.1.3. Цервикобрахиалгия с мышечно-тоническими или вегетативно-сосудистыми или нейродистрафическими проявлениями.
1.2. Корешковые синдромы.
1.2.1. Дискогенные (вертеброгенное) поражения («радикулит») корешков (указать, каких именно).
1.3. Корешково-сосудистые синдромы (радикулоишемия).
2.1. Рефлекторные синдромы.
2.1.1. Торакалгия с мышечно-тоническими или вегетативно-висцеральными, или нейродистрафическими проявлениями.
2.2. Корешковые синдромы.
2.2.1. Дискогенные (вертеброгенные) поражения («радикулит») корешков (указать, каких именно).
3. Пояснично-крестцовый остеохондроз.
3.1. Люмбаго (прострел).
3.1.3. Люмбоишалгия с мышечно-тоническими или вегетативно-сосудистыми, или нейродистрафическими проявлениями.
3.2. Корешковые синдромы.
3.2.1. Дискогенные (вертеброгенные) поражения («радикулит») корешков (указать, каких именно, включая синдром конского хвоста).
3.3. Корешково-сосудистые синдромы (радикулоишемия).
Поражения нервных корешков, узлов, сплетений
1. Менингорадикулиты, радикулиты (шейные, грудные, пояснично-крестцовые).
2. Радикулоганглиониты, ганглиониты (спинальные симптоматические), трунциты.
4. Травмы сплетений.
4.2. Верхнего плечевого (паралич Эрба-Дюшенна).
4.3. Нижнего плечевого (паралич Дежерин- Клюмпке).
4.4. Плечевого (тотального).
4.5. Пояснично-крестцового (частичного или тотального).
Множественные поражения корешков, нервов
1. Инфекционно-аллергические полирадикулоневриты (Гийена-Баре и др.).
2. Инфекционные полиневриты.
3.1.1. При хронических бытовых и производственных интоксикациях (алкогольные, свинцовые, хлорофосные и др.).
3.1.2. При токсикоинфекциях (дифтерия, ботулизм).
3.1.4. Бластоматозные: при раке легких, желудка и др.
3.2. Аллергические (вакцинальные, сывороточные, медикаментозные и др.).
3.5. Идиопатические и наследственные формы.
Поражения отдельных спинномозговых нервов
— на верхних конечностях: лучевого, локтевого, срединного, мышечно-кожного и других нервов.
— на нижних конечностях: бедренного, седалищного, малоберцового, большеберцового и других нервов.
2. Компрессионно-ишемические (мононевропатии):
— на верхних конечностях;
— синдромы запястного канала (поражение срединного нерва в области кисти);
— синдром канала Гийена (поражение локтевого нерва в области кисти);
— синдром кубитального канала (поражение локтевого нерва в локтевой области);
— поражение лучевого или срединного нервов в локтевой области, поражение надлопаточного, подмышечного нервов;
3. Воспалительные (мононевриты).
Поражение черепных нервов
1. Невралгии тройничного нерва и других черепных нервов.
2. Невриты, невропатии лицевого нерва.
3. Невриты других черепных нервов.
4.1. Ганглиониты (ганглионевриты) крылонебного, ресничного, ушного, подчелюстного и других узлов.
4.2. Сочетанные и другие формы прозопалгии.
5. Стомалгия, глоссалгия.
Помимо этиологии и локализации процесса указывается:
— характер течения (острое, подострое, хроническое), а при хроническом: прогредиентное, стабильное (затяжное), рецидивирующее часто, редко, регредиентное;
— стадия (обычно в случае рецидивирующего течения);
— характер и степень нарушения функций: выраженность болевого синдрома (слабо выраженный, умеренно выраженный); локализация и степень двигательных нарушений чувствительности, вегетативно-сосудистых или трофических расстройств; частоту и тяжесть пароксизмов, приступов.
Диагностика
При атеросклерозе, сахарном диабете, узелковом периартериите и других коллагеновых мононевропатиях, обусловленных ишемией (ишемические невропатии) непосредственное инфицирование отдельных нервов наблюдается редко (лептоспироз, проказа). Исключение составляет лишь поражение черепных нервов при герпетической инфекции.
В немалом числе случаев этиология невропатий остается неясной. Поражение основного ствола приводит к выпадению всех его функций. Более дистальные очаги вызывают лишь частичные нарушения. Клиническая картина зависит и от степени повреждения нервных волокон.
Синдром спирального канала. Синдром ночного субботнего паралича
Компрессионная невропатия лучевого нерва на уровне дистального отдела спирального канала, образованного спиральной бороздой плечевой кости и головками трехглавой мышцы плеча. Может развиться в частности, при длительном придавливании нерва в этом месте во время сна на жестком ложе, в неудобной позе, особенно после приема алкоголя, а также при переломах плеча. Клиника такая же, как при невропатии лучевого нерва.
Синдром Шассеньяка
Возникает остро у ведомого за руку ребенка при резком (рывком) ее натяжении. В таких случаях происходит травматическое поражение лучевого нерва на уровне локтевого сустава. Проявляется тем, что рука свисает в состоянии пронации, пассивные движения и особенно супинация руки в таком случае оказываются болезненными. Предрасполагающим фактором может быть малый размер головки лучевой кости, а также слабость кольцевой связки ее, в связи с чем возникает подвывих лучевой кости. Прогноз обычно благоприятный.
Лучевая сенсорная невропатия. Болевая форма туннельного синдрома лучевого нерва
Невропатия глубокой ветви лучевого нерва. Суппиторного канала синдром
Протекает без боли и нарушений чувствительности, проявляясь только двигательными расстройствами в виде невозможности активного разгибания пальцев руки и отведения I пальца при сохранности разгибания кисти в лучезапястном суставе. При этом обычно нарастающая атрофия мышц тыльной поверхности предплечья.
Поражение плечевого сплетения
Поражение плечевого сплетения невоспалительной этиологии могут быть обусловлены травмой (в том числе родовая травма), вывих плечевого сустава, компрессией, сахарным диабетом, васкулитом, онкологической патологией, радиоактивным облучением. Уточняют диагноз с помощью КТ-сканирования.
Клиническая картина: боль, вялый парез руки, выпадение глубоких рефлексов, вегетативные нарушения.
В случае преимущественного вовлечения верхних отделов плечевого сплетения (корешков CV-VI) развивается синдром Эрба-Дюшенна: нарушаются движения в плечевом и локтевом суставах (отведение руки и сгибание в локте), отмечаются проксимальные атрофии и расстройства чувствительности на наружной поверхности плеча.
В случаях преимущественного вовлечения нижних отделов плечевого сплетения (CVIII-DI) развивается синдром Дежерина-Клюмпке: атрофический парез кисти и пальцев, расстройство чувствительности на внутренней поверхности плеча и предплечья, а также синдром Горнера (этот признак возникает обычно при отрыве корешков CVIII-DI от спинного мозга).
Синдром запястного канала.
Боль и парестезии усиливают:
— постукавание по проекции срединного нерва на уровне лучезапястной кожной складки (тест Тинеля);
— удерживание над головой руки больше одной минуты (элевационный тест);
— удержание резко согнутой в лучезапястном суставе кисти в течение 2 минут (тест Фалена);
— сдавление плеча манжеткой тонометра до исчезновения пульса в течение 1 минуты (манжетный тест).
При длительном течении болезни возможны гипотрофия тенара, снижение силы короткой мышцы, отводящей большой палец и мышцы, противопоставляющей большой палец, что ведет к уменьшению силы сдавления между большим и указательным пальцами и невозможности обхватить бутылку (бутылочный тест). Синдром запястного канала встречается столь широко, что может сочетаться с другими более серьезными заболеваниями (рассеянный склероз, БАС, спондилогенная шейная миелопатия). Поэтому важно обращать внимание, нет ли диффузной атрофии кисти, оживления сухожильных рефлексов и других симптомов, указывающих на иное заболевание. В отличии от больных с шейным радикулитом, предпочитающих прижимать руку к туловищу и не делать лишних движений, больные с синдромом запястного канала, наоборот, встряхивают руку.
Невропатия седалищного нерва
Невропатия бедренного нерва
Межпальцевая невропатия
Компрессионный синдром провоцируется переразгибанием в плюснофаланговых суставах при разведенных пальцах, что бывает, в частности при приседании и тем более при длительной работе в положении «на носках», а также в связи с ношением обуви на высоких каблуках, особенно при наличии плоскостопия, функциональной слабости и деформации I пальца стопы. Чаще болеют женщины. Сначала боли проявляются преимущественно при ходьбе, иногда они вынуждают снимать обувь и массировать стопы подчас в неподходящей ситуации. Позже возможно усиление болей в любое время и, в частности, по ночам. Характерных рентгенологических признаков при этом нет.
Лабораторные исследования: ОАК, ОАМ., биохимический анализ крови.
Инструментальные исследования: рентгенография, ЭМГ, реовазография сосудов конечностей. КТ или МРТ по показаниям.
Показания для консультаций специалистов: ортопед, психолог, протезист.
Минимум обследований при направлении в стационар:
1. Общий анализ крови.
2. Общий анализ мочи.
3. Кал на яйца глист.
Основные диагностические мероприятия: