код мкб катаральный колит
Неопределенный колит (K52.3)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Период протекания
Протекает остро, часто требует интенсивной терапии и/или оперативного вмешательства.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Эпидемиология
Признак распространенности: Редко
Факторы и группы риска
Рецидивы колита могут возникнуть при эмоциональном стрессе, инфекции или других острых заболеваниях, беременности, диетических погрешностях, использовании слабительных или антибиотиков, несоблюдении или отказе от предписанной врачом терапии.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Состояние пациента при неопределенном колите, как правило, тяжелое за счет основного заболевания и возможно развившихся уже осложнений.
В среднем около 6,2% пациентов с неспецифическим язвенным колитом и болезнью Крона имеют значительные внекишечные проявления.
К внекишечным проявлениям (ассоциированной патологии) относятся:
Диагностика
Диагностика основывается на клинических и лабораторных данных.
Некоторые методы визуализации могут оказаться полезными для подтверждения факта наличия неинфекционного колита, но не позволят определить его природу.
2. Двойное контрастирование является наиболее информативным методом, но ограниченно применяется у таких пациентов в силу их тяжелого состояния.
4. КТ и МРТ являются наиболее ценными диагностическими методами, однако МРТ предпочтительнее для лиц молодого возраста.
5. Колоноскопия с биопсией являются наиболее ценными методами исследования с целью диагностики.
Примечание. Ни один из перечисленных рутинных способов исследования, как правило, не позволяет провести дифференциальную диагностику неопределенного колита и отнести его либо к неспецифическому язвенному колиту либо к болезни Крона. Исследование даже послеоперационных биоптатов также не дает однозначного ответа.
Лабораторная диагностика
Дифференциальный диагноз
Осложнения
Лечение
В связи с тем, что заболевание протекает, как правило, тяжело и манифестирует молниеносно большое значение придается хирургическим методам лечения. Невозможность провести дифференциальную диагностику между НЯК и болезнью Крона (БК) не должна служить оправданием для отсрочки хирургического вмешательства.
Поскольку неопределенный колит по большей части (статистически) является НЯК, показания к хирургическому вмешательству аналогичны показаниям при НЯК.
Экстренные показания:
— тяжелый острый колит с отсутствием эффекта от медикаментозной терапии (в/в введение гидрокортизона и инфузионная терапия в течение 72 часов, с сохранением стула более 8 раз в сутки и уровнем СРБ стабильно более 45 мг/л, без развития осложнений);
— острая токсическая дилатация толстой кишки (токсический мегаколон);
— перфорация (прободение);
— острое некупируемое консервативно кровотечение.
Колит
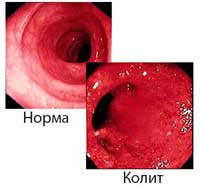
Колит – это воспалительное заболевание толстой кишки, возникшее вследствие инфекционного, ишемического, лекарственного или иного поражения. Колиты протекают с болевым синдромом, расстройством пищеварения (запорами, поносами), метеоризмом, тенезмами. В рамках диагностики производится исследование кала (копрограмма, бакпосев, на гельминтов и простейших), ирригоскопия, колоноскопия с биопсией слизистой толстого кишечника. Лечение назначается с учетом этиологической формы болезни, включает диету, этиотропную (антибактериальную, противогельминтную и другую терапию), прием ферментов и эубиотиков, фитотерапию, физио- и бальнеотерапию.
МКБ-10
Общие сведения
Колитами называют заболевания пищеварительной системы, характеризующиеся развитием воспаления в слизистой оболочке стенки толстой кишки. Различают острый и хронический колит. Для острого колита характерны боли в животе, метеоризм, наличие слизи и прожилок крови в кале, тошнота, позывы к акту дефекации. Могут развиться хроническая форма, язвенное поражение кишечника, кровотечения, иногда канцерофобия.
Порядка трети больных хроническим колитом отмечают в качестве причины его развития различные кишечные инфекции (чаще всего дизентерию и сальмонеллез). Во многих случаях заболевание развивается на фоне дисбактериоза (к примеру, после продолжительного курса антибиотикотерапии), в связи с неправильным питанием, склонностью к гиподинамии, злоупотреблением алкогольными напитками.
Причины колита
Причины возникновения патологии могут быть связаны с нарушением режима и характера питания (неправильные пищевые привычки, нерегулярное нерациональное питание, злоупотребление алкоголем, прием некачественной пищи). Колиты могут возникать как осложнение заболеваний желудочно-кишечного тракта (хронического гастрита, панкреатита, гепатита), а также при пищевых отравлениях и заражении кишечными инфекциями.
Прием многих лекарственных средств может оказывать негативное действие на кишечную флору, ятрогенный дисбактериоз может в свою очередь вызывать воспалительные процессы в толстом кишечнике. Кроме того, колитам могут поспособствовать препараты, нарушающие кислотно-щелочной баланс в просвете кишечника. Иногда причинами воспалительных заболеваний кишечника являются врожденные патологии развития и функциональная недостаточность.
Классификация
Колиты подразделяются на инфекционные (колит при шигеллезе, сальмонеллезе, микобактериоз, туберкулезный колит и т.д.), алиментарные (связанные с нарушениями питания), токсические экзогенные (при продолжительных интоксикациях парами ртути, соединениями фосфора, мышьяка и т. д.) и эндогенные (при интоксикации продуктами катаболизма, например, уратами при подагре), лекарственные (развившиеся после применения лекарственных средств: слабительных, аминогликозидов, антибиотиков).
Выделяют также аллергические (аллергическая реакция на пищевые компоненты, лекарственные средства, некоторые бактерии или продукты их метаболизма) и механические (при хронических запорах, злоупотреблении клизмами, ректальными суппозиториями в результате регулярного механического раздражения слизистой) колиты. Зачастую имеет место несколько этиологических факторов, способствующих развитию воспаления в толстом кишечнике, тогда можно говорить о комбинированном колите.
Симптомы колита
Для хронического воспаления характерны такие клинические проявления, как боль в животе, расстройство дефекации, тенезмы. Болевой синдром при колите характеризуется тупой ноющей болью в нижних и боковых частях живота (часто с левой стороны), либо больной не может достаточно четко локализовать источник боли (разлитая боль в животе). После еды обычно боль усиливается и ослабляется после дефекации и отхождения газов. Кроме того, провоцировать усиление боли может ходьба, тряска, очистительная клизма. Также может отмечаться чувство тяжести в животе, вздутие, метеоризм.
Расстройства стула чаще всего протекают в виде запоров, но может отмечаться и чередование запоров и поносов. Для хронических колитов характерен понос с выделением водянистого кала с прожилками слизи (иногда может отмечаться кровь). Могут возникать тенезмы – ложные позывы к дефекации. Иногда позыв к дефекации заканчивается выделением слизи. При остром воспалительном процессе все перечисленные выше симптомы выражены более ярко, диарея преобладает над запорами.
Воспаление толстого кишечника чаще всего развивается в ее терминальных отделах (проктит и проктосигмоидит). Зачастую причиной колита в таких случаях является острая кишечная инфекция (дизентерия) или хронические запоры. Кроме того, проктосигмоидит является нередким результатом злоупотребления очищающими и лечебными клизмами, приема слабительных средств.
При этой форме колита боль локализуется с левой подвздошной области, возникают частые и болезненные тенезмы, особенно по ночам. Стул, как правило, скудный, может быть наподобие овечьего кала, содержать в больших количествах слизь, реже кровь и гной. При пальпации живота отмечают болезненность в области проекции сигмовидной кишки. Иногда пальпируется врожденная аномалия развития – дополнительная петля сигмы.
Диагностика

Анатомические и функциональные особенности толстого кишечника визуализируются его при контрастной ирригоскопии. Колоноскопия позволяет досконально изучить состояние слизистой на всем протяжении толстой кишки. Кроме того, проведение колоноскопии позволяет взять биоптаты слизистой кишечной стенки для дальнейшего гистологического исследования. Для исключения геморроя, анальной трещины, парапроктита и других патологий показан осмотр проктолога с пальцевым исследованием заднего прохода.
Дифференциальная диагностика хронических колитов проводится с дискинезией толстого кишечника. Однако, необходимо помнить, что продолжительно существующее расстройство моторики кишечника может осложниться воспалительным процессом. Довольно часто клиническая картина колита может сопровождать развивающуюся опухоль толстого кишечника. Для исключения злокачественных образований производят биопсию всех подозрительных участков стенки кишечника.
Кроме того, производят дифференциацию колитов и энтеритов. Иногда имеет место воспаление обоих отделов кишечника. Данные для дифференциальной диагностики хронического колита и заболеваний верхних отделов пищеварительного тракта дают эндоскопические исследования (колоноскопия, фиброгастродуоденоскопия), УЗИ органов брюшной полости и функциональные пробы для выявления маркеров воспаления печени и поджелудочной железы.
Осложнения
Колит может привести к перфорации кишечной стенки с развитием перитонита (характерное осложнение тяжело протекающего неспецифического язвенного колита), кишечному кровотечению, которое способствует развитию анемии, непроходимости кишечника в результате формирования спаек, стриктур, рубцов.
Лечение колита
Хронический колит в период обострения целесообразно лечить в стационаре, в отделении проктологии. Колиты инфекционной природы лечат в специализированных инфекционных отделениях. Значительным элементом в лечении хронического колита является соблюдение лечебной диеты. При этом из рациона исключают все продукты, которые могут механически или химически раздражать слизистую оболочку кишечника, пищу употребляют в протертом виде, с частотой не менее 4-5 раз в день. Кроме того, для исключения молочнокислого брожения больным рекомендуют отказаться от молока, с целью снижения газообразования ограничивают капусту, бобовые.
Из хлебобулочных изделий разрешен подсушенный пшеничный несладкий хлеб. Мясо и рыбу нежирных сортов желательно употреблять приготовленными на пару. При стихании выраженной клинической симптоматики диету постепенно расширяют. Для борьбы с запорами рекомендуют включение в рацион вареных овощей, фруктовых пюре (киселя), хлеба с отрубями. Улучшению прохождения кишечных масс способствует растительное масло и достаточное количество употребляемой в сутки жидкости. Употреблять фрукты и овощи в сыром виде в острый период заболевания нежелательно. Также стоит отказаться от охлажденных блюд, молочнокислых продуктов и пищи с высоким содержанием кислоты. Для регуляции секреции жидкости в кишечнике ограничивают употребление поваренной соли.
В случае инфекционной природы колита и для подавления патогенной бактериальной флоры, развившейся в результате дисбактериоза, назначают антибиотикотерапию короткими курсами (препараты ципрофлоксацин, Нифуроксазид, рифаксимин). Назначения лекарственных средств производится только специалистом. Выявления яиц глистов является показанием к назначению противогельминтных средств. Для облегчения болевого синдрома назначают спазмолитические средства (дротаверин, папаверин).
При лечении проктосигмоидита полезна местная терапия: микроклизмы с отварами ромашки, календулы, с танином или протарголом. При проктите назначают ректальные суппозитории с белладонной, анестезином для снятия выраженной болезненности, вяжущие средства (окись цинка, ксероформ). При поносах вяжущие и обволакивающие средства назначаются внутрь (танин+альбумин, нитрат висмута, белая глина, отвар коры дуб, другие отвары и настои сборов, содержащие дубильные компоненты). При запорах показано проведение гидроколонотерапии. Сильные спазмы при колите могут стать показанием для назначения холинолитиков.
Помимо вышеперечисленных средств, при колитах могут назначать энтеросорбенты (для борьбы с метеоризмом), ферментные препараты (при нарушении пищеварения в результате ферментных недостаточностей), эубиотики (для коррекции дисбиоза). Хороший эффект при терапии хронических колитов дает регулярное санаторно-курортное лечение, бальнеотерапия.
Прогноз и профилактика
В комплекс профилактических мер для предотвращения колитов входит сбалансированная рациональная диета, своевременное выявление и лечение заболеваний пищеварительной системы, меры санитарно-гигиенического режима и соблюдение правил техники безопасности на производствах, связанных с опасными химическими ядами.
Профилактика обострений у лиц, страдающих хроническими заболеваниями толстого кишечника, кроме того, включают регулярное диспансерное наблюдение специалиста в области клинической проктологии. Трудоспособность больных с данной патологией ограничена, им стоит избегать избыточных физических нагрузок, психо-эмоциональных стрессов и деятельности, связанной с частыми командировками и способствующей нарушению режима питания. Прогноз при своевременном выявлении и соблюдении врачебных рекомендаций по лечению хронического колита благоприятный.
Неспецифический язвенный колит. Болезнь Крона
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
1 Степени тяжести неспецифического язвенного колита
| Симптомы | Легкая | Средней тяжести | Тяжелая |
| Стул | > 100 мл | ||
| Температура | Нормальная | о | > 38 о |
| ЧСС | Нормальная | > 90 | |
| Hb | > 110 г/л | 110-105 г/л | |
| СОЭ | 20-30 мм/час | > 30 мм/час | |
| Потеря веса | Нет | > 10% исходного | |
| Осложнения | Нет | Не характерны | Могут быть |
Классификация болезни Крона (рабочая) Факторы и группы рискаДиагностикаЖалобы и анамнез: диарея, боли в правой подвздошной области, похудание. Физикальное обследование: диарея, боли в правой подвздошной области, перианальные осложнения, лихорадка, внекишечные проявления, внутренние свищи, потеря массы тела. Инструментальные исследования: 1. Эндоскопические: наличие поперечных язв, афт, ограниченных участков гиперемии и отека в виде «географической карты», свищи с локализацией на любом участке желудочно-кишечного тракта. 2. Рентгенологические: ригидность кишечной стенки и ее бахромчатые очертания, стриктуры, абсцессы, опухолеподобные конгломераты, свищевые ходы, неравномерное сужение просвета кишечника вплоть до симптома «шнурка». 4. Ультразвуковые: утолщение стенки, уменьшение эхогенности, анэхогенное утолщение стенки кишечника, сужение просвета, ослабление перистальтики, сегментарное исчезновение гаустр, абсцессы. Инструментальные исследования 1. Эндоскопические: в соответствии с классификацией. 2. Рентгенологические: грануляции (зернистость) слизистой, зрозии и язвы, зубчатость контуров, сморщивание. 3. Гистологические: воспалительная инфильтрация лимфатическими и плазматическими клетками, расширение желез, опустошение бокаловидных клеток, абсцессы крипт, эрозии и язвы с подрытыми краями. Перечень основных диагностических мероприятий ЛечениеВ лечении НЯК и БК доказана эффективность 5-аминосалициловой кислоты (5-АСК), глюкокортикоидов и цитостатиков. Базисная терапия заключается в назначении препаратов 5-АСК (желательно в сочетании с фолиевой кислотой). Основными показаниями для назначения кортикостероидов при НЯК являются: левосторонние и тотальные поражения с тяжелым течением, III степень активности, острые тяжелые и среднетяжелые формы с внекишечными проявлениями/осложнениями. Показаниями для назначения кортикостероидов при БК являются: анемия тяжелой степени, потеря массы тела свыше 20% исходной, внекишечные проявления/осложнения, рецидив после операции. У пациентов с непереносимостью или неэффективностью 5-АСК и кортикостероидов, показаны цитостатики (азатиоприн), которые также назначают пациентам, у которых ремиссия достигнута их применением. При легком течении используют месалазин в дозе 2-4 г/сутки преимущественно в таблетированной форме или сульфасалазин (2-8 г/сутки). Предпочтение отдается месалазину, менее токсичному и оказывающему меньшие побочные эффекты. При изолированном проктите возможно назначение месалазина в форме ректальных суппозиториев и клизм (4-8 г/сутки). При среднетяжелых формах препараты 5-АСК в вышеуказанных дозах комбинируют с кортикостероидами (гидрокортизон или преднизолон). Гидрокортизон вводят ректально в дозе 100-200 мг дважды в сутки. Преднизолон назначают также в виде клизм по 20 мг дважды в сутки либо внутрь 40 мг в сутки (до достижения эффекта, как правило, в течение первой недели), 30 мг (следующая неделя), 20 мг (один месяц) с последующим снижением дозы на 5 мг/сутки. При наличии перианальных осложнений в комплекс лечебных мероприятий включают метронидазол в дозе 1,0-1,5 г/сутки. Дополнительные препараты (антибиотики, пребиотики, ферменты и др.) назначают по показаниям. Дальнейшее ведение: динамическое наблюдение по достижении ремиссии заключается в проведении эндоскопического исследования не реже одного раза в 2 года на протяжении как минимум 8 лет. Перечень основных медикаментов: Болезнь Крона неуточненная (K50.9)Версия: Справочник заболеваний MedElement Общая информацияКраткое описаниеПримечание 2 В данную подрбрику включены: Автоматизация клиники: быстро и недорого!— Подключено 300 клиник из 4 стран Автоматизация клиники: быстро и недорого!Мне интересно! Свяжитесь со мной Классификациярис 1. Терминальный илеит рис 2. Гранулематозный илеоколит рис 3. Поражение толстой кишки рис 4. Воспаление в желудке, пищеводе, полости рта и аноректальной области в сочетании с поражением кишечника Венская классификация болезни Крона (1998) с Монреальской модификацией (2005) рекомендована Европейским обществом по изучению болезни Крона и язвенного колита (ECCO) и основана на выделении различных вариантов болезни Крона в зависимости от локализации воспалительного процесса, фенотипа заболевания и возраста больных. Сочетание локализаций: 3. Фенотип (форма) заболевания: — Воспалительная форма (В1)— воспалительный характер течения заболевания, которое никогда не было осложненным. Может сочетаться с перианальной болезнью Крона (с перианальным свищом или абсцессом). 4. Классификация по активности (тяжести) заболевания: оценивается путем расчета индекса активности болезни Крона, индекса Беста (CDAI). В течение 7 дней определяются частота жидкого и кашеобразного стула; боли в животе; общее самочувствие; наличие внекишечных проявлений, свищей, анальной трещины, лихорадки выше 37,8 С; масса тела, прием антидиарейных препаратов; наличие инфильтрата в брюшной полости и уровень гематокрита. Индекс активности болезни Крона по Бесту (CDAI) Обострение – возобновление клинической симптоматики заболевания, CDAI более 150 баллов. Этиология и патогенезЭпидемиологияВозраст: преимущественно молодой Признак распространенности: Распространено Соотношение полов(м/ж): 0.9 Существуют четко очерченные зависимости между возрастом пациентов и локализацией воспалительного процесса: Болезнью Крона несколько чаще страдают женщины: соотношение заболевших мужчин и женщин составляет примерно 1:1,1. Факторы и группы рискаКлиническая картинаКлинические критерии диагностикиCимптомы, течениеЗаболевание имеет многоликую клиническую картину, которая может быть представлена почти любым гастроэнтерологическим симптомом. У больных с колитом Крона могут наблюдаться следующие симптомы: боли, только понос, только кровотечение, понос с кровотечением, понос с болью в животе и истощением, с лихорадкой или без нее, а также с внекишечными симптомами или без них. Воспалительная форма чаще всего связана с поражением толстой кишки. Ее клинические симптомы: диарея, примесью крови в стуле; императивные и ложные позывы к дефекации; боли в животе различного характера. Для оценки тяжести заболевания используются различные комбинации клинических и лабораторных данных. Подобные расчеты служат в основном для исследовательских целей и сложны для повседневного использования. ДиагностикаДиагностика болезни Крона основана на клинических симптомах, лабораторных, эндоскопических, рентгенологических и гистологических признаках. — УЗИ брюшной полости и малого таза; Дополнительные исследования Согласно практическим рекомендациям Американского колледжа радиологии 2011 (ACR Appropriateness Criteria® Crohn disease.) приоритет видов лучевой диагностики различен в разных группах пациентов, на разных стадиях заболевания по соотношению эффективность/безопасность. Молодым людям и детям с подозрением на болезнь Крона предпочительнее проведение проведение МРТ. У взрослых пациентов при подозрении наряду с МРТ допустима, в качестве приоритетного метода, КТ с контрастированием (оба вида имеют одинаковый рейтинг). При обострении заболевания у детей и молодых людей рейтинг МРТ и КТ с контраститрованием совпадают и являются наивысшими из всех радиологических методов. В категории взрослых пациентов с обострением болезни Крона, МРТ менее соответсвует ситуации, чем КТ с контрастированием. Для наблюдения молодых людей или детей с уже установленным диагнозом и стабильными, легкими симптомами течения заболевания, МРТ рассматривается как метод, наиболее сооответсвующий поставленым задачам. КТ с контрастированием и УЗИ имеют одинаковый рейтинг и могут быть одинаково целесообразны, хотя и уступают МРТ. Лабораторная диагностикаДополнительные лабораторные исследования: Примечание. Лабораторные данные могут существенно отличаться: Дифференциальный диагнозБолезнь Крона в активной фазе, прежде всего, должна дифференцироваться с инфекционным колитом, вызванным Shigella, Salmonella Campylobacter, Yersinia (острый илеит), Plesiomonas shigelloides, Aeromonas hydrophilia, E. coli cepomun 0157:H7, Gonorrhea, Lymphogranuloma venereum, Clostridium difficile (псевдомембранозный колит). Клиническая и эндоскопическая картина инфекционного колита часто напоминает таковую при болезни Крона. Эндоскопическая картина некоторых инфекций и начальных проявлений болезни Крона также может быть сходной. Важным диагностическим методом исследования для исключения инфекционной этиологии процесса является морфологическое исследование. Болезнь Крона можно отличить от острого инфекционного колита по изменению архитектоники крипт (разветвление крипт или уменьшение их количества). Для развития этих признаков при болезни Крона требуется несколько недель; при инфекционном колите они отсутствуют. Следует учитывать, что в неактивной фазе болезни Крона находят лишь минимальные гистологические изменения, что делает гистологический дифференциальный диагноз болезни Крона и кишечной инфекции затруднительным, особенно ретроспективно. В зависимости от локализации патологического процесса дифференциальный диагноз болезни Крона проводят с: Дифференциальный диагноз при локализации процесса в толстой кишке проводят с: Клинические и эндоскопические проявления ишемического колита различного генеза могут быть схожи таковыми при болезни Крона, их различие особенно затруднено у пожилых пациентов. Например, геморрагии и подслизистый отек, приводящие к симптомам «булыжной мостовой» и «отпечатка пальцев», встречаются как при ишемии, так и при болезни Крона. Дифференциальную диагностику проводят также с онкологическими заболеваниями, эндеметриозом, пневматозом, которые весьма схожи с болезнью Крона в биопсийном материале, но различаются в клинической картине заболевания.
|