код мкб миелопатия шейного отдела
Дискогенная миелопатия
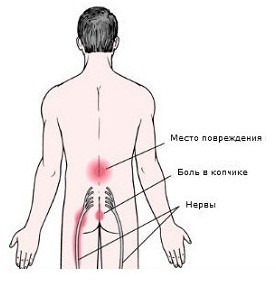
Дискогенная миелопатия — дистрофическое заболевание спинного мозга, обусловленное его компрессией и ишемией в результате сдавления грыжей межпозвоночного диска. Дискогенная миелопатия в зависимости от уровня поражения проявляется спастическими и вялыми парезами, нарушениями чувствительности, тазовыми расстройствами. Диагностика миелопатии, обусловленной грыжей диска, включает неврологический осмотр, рентгенологические и томографические исследования позвоночника, электромиографию, при необходимости — исследование цереброспинальной жидкости. Дискогенная миелопатия подлежит оперативному лечению (ламинэктомия, дискэктомия, микродискэктомия), после которого проводится восстановительное лечение (медикаменты, ЛФК, физиотерапия, массаж, рефлексотерапия).
МКБ-10
Общие сведения
Дегенеративно-дистрофические поражения спинного мозга (миелопатии) могут иметь различный генез: вертеброгенный, дисметаболический, травматический, атеросклеротический, опухолевый. Самой распространенной в клинической неврологии и вертебрологии является вертеброгенная миелопатия, а именно дискогенная миелопатия. Как видно из названия, дискогенная миелопатия тесно связана с патологией межпозвоночного диска. В большинстве случаев она является тяжелым осложнением остеохондроза позвоночника. Как правило, такая дискогенная миелопатия наблюдается у людей в возрасте 45-60 лет, чаще у мужчин. Для нее характерно постепенное развитие и усугубление симптомов, захватывающее период от нескольких месяцев до нескольких лет. В более редких случаях дискогенная миелопатия является следствием травмы позвоночника. При этом она имеет острое течение и рассматривается в рамках посттравматической миелопатии.
Причины возникновения дискогенной миелопатии
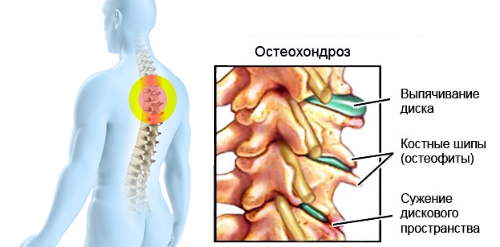
Дегенеративные изменения межпозвоночного диска, которыми сопровождается остеохондроз позвоночника, ведут к растяжению и разрывам фиброзного кольца диска, отрыву его периферических волокон от тел позвонков. Это приводит к смещению межпозвоночного диска с образованием межпозвоночной грыжи. Если смещение не сопровождается разрывом фиброзного кольца, то оно обозначается как «протрузия диска». При разрыве фиброзного кольца и выходе пульпозного ядра диска говорят о «экструзии диска». Чаще всего смещение межпозвоночного диска происходит в задне-латеральном направлении, как раз туда, где проходит спинной мозг и кровоснабжающие его сосуды.
Дискогенная миелопатия развивается не только за счет прямого сдавления спинного мозга вышедшей из межпозвонкового пространства частью диска. В патогенезе на первый план может выходить нарушение спинального кровообращения, обусловленное сдавлением позвоночных артерий увеличивающейся межпозвоночной грыжей. Ишемия спинного мозга при дискогенной миелопатии отличается постепенным развитием и имеет хронический характер. Причиной дискогенной миелопатии может стать вторичный спаечный процесс после перенесенной операции на позвоночнике или травмы. Усугублять ситуацию могут образующиеся при остеохондрозе остеофиты, дополнительно сдавливающие спинной мозг, его корешки и сосуды.
Уменьшение спинального кровообращения за счет сдавления позвоночных сосудов и непосредственное сдавление спинного мозга приводят к гипоксии и нарушениям трофики мозговых клеток. В результате в пораженном участке происходит гибель нервных клеток, обуславливающая основные клинические проявления дискогенной миелопатии.
Классификация дискогенной миелопатии
Дискогенная миелопатия классифицируется в зависимости от отдела позвоночника, в котором развиваются патологические изменения. Наиболее часто встречается шейная дискогенная миелопатия. На втором месте по распространенности стоит поясничная дискогенная миелопатия. В грудном отделе позвоночника подобная патология наблюдается в редких случаях, локализуется она в основном в нижних грудных сегментах.
Симптомы дискогенной миелопатии
Основу клинической картины дискогенной миелопатии составляет постепенно нарастающий неврологический дефицит двигательной и чувствительной сфер. Двигательные нарушения дискогенной миелопатии проявляются снижением мышечной силы (парезом), сопровождаются нарушениями мышечного тонуса и изменениями сухожильных рефлексов. Ниже уровня миелопатических изменений они носят центральный (спастический) характер, а на уровне пораженных сегментов спинного мозга — периферический (вялый) характер. Чувствительные нарушения выражаются в снижении поверхностной и глубокой чувствительности, появлении парестезий. Типичным для дискогенной миелопатии является преобладание двигательных расстройств над нарушениями чувствительности. Вначале своего развития миелопатия может проявляться односторонними нарушениями, соответствующими стороне поражения спинного мозга. С течением времени наблюдается «переход» симптомов на вторую сторону. Возможны нарушения мочеиспускания. Зачастую дискогенная миелопатия сопровождается радикулитом. Однако корешковые боли обычно выражены умеренно и отходят на второй план в сравнении с двигательными нарушениями.
Шейная дискогенная миелопатия проявляется периферическим парезом в руках и спастическим парезом в ногах. Отмечаются парестезии в кистях рук, небольшая поверхностная гипестезия и непостоянное снижение глубокой чувствительности в руках, снижение или выпадение всех видов чувствительности на туловище и в ногах. Характерны мышечные атрофии в проксимальных отделах рук. Шейная дискогенная миелопатия может развиваться в сочетании с синдромом позвоночной артерии. В таких случаях наряду с симптомами миелопатии отмечаются признаки дисциркуляторной энцефалопатии в вертебро-базилярном бассейне: головокружения, снижение памяти, вестибулярная атаксия, шум в голове, нарушения сна и др.
Поясничная дискогенная миелопатия характеризуется периферическим парезом ног, сопровождающимся мышечными атрофиями, снижением или отсутствием коленных и ахилловых рефлексов, задержкой мочеиспускания и сенситивной атаксией. Может наблюдаться синдром перемежающейся хромоты, требующий дифференциальной диагностики с облитерирующим атеросклерозом и облитерирующим эндартериитом сосудов нижних конечностей.
Диагностика дискогенной миелопатии
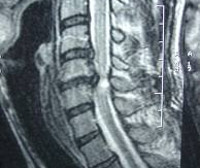
Детальное неврологическое исследование помогает неврологу выявить признаки поражения спинного мозга и определить уровень его локализации. Для более точной диагностики причин развития миелопатии необходима консультация ортопеда или вертебролога. Рентгенография позвоночника при дискогенной миелопатии определяет характерные для остеохондроза сужения межпозвонковых щелей, появление по краям позвонков остеофитных разрастаний. Для определения уровня и степени компрессии спинного мозга пациентам с дискогенной миелопатией проводят миелографию. С целью визуализации грыжи диска и исключения других причин развития миелопатии применяют МРТ позвоночника и КТ позвоночника.
В диагностике дискогенной миелопатии также используется электронейрография и электромиография. При необходимости оценить кровообращение пораженного участка позвоночника прибегают к ангиографии. Шейная дискогенная миелопатия с признаками недостаточности кровообращения в вертебро-базилярном бассейне является показанием для проведения РЭГ и УЗДГ сосудов головы и шеи.
Дискогенная миелопатия требует дифференцировки от опухолей спинного мозга, сосудистой миелопатии, бокового амиотрофического склероза, спинальных заболеваний воспалительного генеза (миелит), рассеянного склероза, фуникулярного миелоза. В рамках дифференциальной диагностики дискогенной миелопатии может быть проведена люмбальная пункция. При дискогенной миелопатии в цереброспинальной жидкости не отмечается каких-либо существенных изменений, характерных для других заболеваний спинного мозга. Может наблюдаться некоторое повышение содержания белка, однако оно не достигает такой степени, как при спинномозговых опухолях.
Лечение дискогенной миелопатии
Компрессия спинного мозга с развитием дискогенной миелопатии является показанием к хирургическому лечению. Такие консервативные способы лечения, как сухое и подводное вытяжение позвоночника, могут применяться в лечении грыж межпозвоночных дисков, не осложненных миелопатией.
Наиболее распространенной операцией при дискогенной миелопатии является декомпрессия позвоночного канала путем ламинэктомии. При необходимости она может быть дополнена фасетэктомией. В поясничном отделе может применяться пункционная декомпрессия диска. К более радикальным способам лечения, применяемым в основном при грыжах большого размера, относятся дискэктомия и микродискэктомия.
В послеоперационном периоде необходимо комплексное реабилитационное лечение, направленное на максимальное восстановление утраченных вследствие дискогенной миелопатии двигательных функций. Оно включает лекарственную терапию (метаболиты, хондропротекторы, витамины группы В, антихолинэстеразные и сосудистые препараты), массаж (классический и миофасциальный), ЛФК, электростимуляцию, водолечение (хвойные, радоновые, сероводородные ванны) и грязелечение, различные виды рефлексотерапии.
Прогноз и профилактика дискогенной миелопатии
Сдавление спинного мозга приводит к гибели его нейронов, что обуславливает появление стойкого неврологического дефицита в двигательной и чувствительной сферах. Лишь в начальной стадии дискогенной миелопатии хирургическое лечение и последующая реабилитация пациентов позволяют добиться восстановления двигательной функции. Операция, проведенная в более поздние сроки, останавливает прогрессирование симптомов миелопатии, но сформировавшиеся неврологические нарушения, как правило, имеют необратимый характер и приводят к инвалидизации больного.
Профилактика дискогенной миелопатии сводится к предупреждению и своевременному лечению остеохондроза позвоночника и грыж межпозвоночных дисков.
Миелопатия. Нарушение спинального кровообращения. Парапарез
Причины миелопатии
Миелопатия – это страдание спинного мозга, обусловленное, чаще всего, одной из нескольких причин:

Симптомы миелопатии
Спинной мозг – это главный «кабель» нервной системы, соединяющий головной мозг с телом. При нарушении работы этого кабеля связь головного мозга с телом нарушается, что может привести к следующим симптомам:
Обследование и диагноз
МР-томография хорошо визуализирует спинной и головной мозг, межпозвонковые диски, опухоли спинного мозга. Хорошо различает зоны спинального инсульта.
Компьютерная рентгеновская томография (КТ) хорошо визуализирует кости позвоночника. КТ-ангиография – метод исследования кровеносных сосудов (в т.ч. спинного мозга) с предварительным внутривенным введением контрастного вещества.
Электромиография (ЭМГ, ЭНМГ, соматосенсорные вызванные потенциалы, исследование с магнитной стимуляцией) позволяет оценить проведение электрического возбуждения по спинному мозгу и периферическим нервам.
Анализ крови мы используем, в основном, для диагностики инфекционных, обменных, аутоиммунных болезней спинного мозга. Также анализ дает необходимую информацию о нарушениях кровообращения спинного мозга, связанных с повышенной вязкостью крови.
Прогноз при миелопатии
В основном, прогноз определяется тем, на сколько сохранилось или погибло вещество спинного мозга. Все становится ясно после прекращения действия повреждающего фактора на спинной мозг (прекращение сдавления, восстановление кровотока и др.). Чем скорее прекратит действие повреждающий фактор, тем лучше прогноз. Именно поэтому мы часто настаиваем на полном обследовании с выяснением всех деталей, и, в ряде случаев, на консультации нейрохирурга. Предположительные выводы можно сделать по результатам МРТ и электронейромиографии.
Когда требуется операция
Операция обычно требуется в двух случаях:
В этих случаях продолжается гибель вещества спинного мозга, консервативное лечение не дает желаемых результатов без устранения причины болезни, поэтому операция бывает необходима.
Лечение в Клинике «Эхинацея»
Чем скорее начато лечение миелопатии, тем лучше прогноз. Наша клиника занимается нехирургическим лечением миелопатии, в т.ч., последствиями перенесенных операций.
Специалисты нашего центра выполнят максимально полное обследование и по его результатам составят индивидуальную программу лечения и реабилитации. Программа лечения не потребует постоянных визитов в клинику – вы сможете выполнять большую часть рекомендаций дома с периодическим контролем лечащего врача.
При необходимости оперативного вмешательства, мы поможем вам прибегнуть к помощи и опыту серьезного специалиста в области малотравматичной эндоскопической нейрохирургии позвоночника.
Собираясь в нашу клинику, обязательно возьмите все доступные Вам медицинские документы: снимки, диски с томограммами, анализы, карты, протоколы УЗИ, ЭКГ и другие, даже, на первый взгляд, не относящиеся к проблемам спинного мозга.
Остеохондроз код по МКБ 10
Остеохондроз позвоночника МКБ 10 — это специальный шифр заболевания в международной клинической номенклатуре. Такая градация систематизирует все варианты патологии, ускоряя процесс ведения врачебной документации. Рассмотрим подробнее разновидности этой болезни, основные симптомы и способы лечения.
Классификация
На сегодняшний день ведутся постоянные споры, касающиеся формулировки диагноза. Современная медицинская аппаратура показала, что деформации межпозвоночных дисков при данной патологии не происходит, как предполагалось ранее. Многие клиницисты Европы и США предлагают заменить термин «остеохондроз» на «дегенеративно-дистрофические заболевания позвоночника», что будет отражать основную суть болезни.
А пока нововведения не произошло, по МКБ остеохондроз включает следующие формы:
Всем формам соответствует шифр М 42. После точки выставляется цифра, обозначающая уровень поражения и причину заболевания. Вся классификация включает десятки разновидностей остеохондроза. Поговорим подробнее о наиболее часто встречающихся вариантах.
Поражение шейного отдела
Остеохондроз шейного отдела позвоночника МКБ 10 соответствует шифру М 42.11(12). При данном заболевании возникают дистрофические нарушения в суставных дисках, что приводит к изменению их естественной формы. Постепенно появляется искривление, нервы защемляются и провоцируют болезненность при повороте головы и шеи.
К возникновению шейного остеохондроза могут привести следующие причины:
Все эти состояния приводят к ослаблению тонуса околопозвоночных мышц и провоцируют разрушение суставных дисков. Постепенно их форма нарушается, изменяется осевая геометрия.
Остеохондроз шейного отдела сопровождается следующими симптомами:
Клиническая картина появляется из-за сдавливания крупных сосудов и нервов — чем сильнее защемление, тем ярче симптоматика.
Остеохондроз в грудном отделе
Остеохондроз грудного отдела позвоночника по МКБ 10 выставляется под номером М 42.14. Такое поражение более опасно, чем предыдущий вариант — нарушаются движения головы, шеи и верхней конечности. Здесь симптомы легко спутать с пневмонией или бронхитом — в большинстве случаев больные жалуются на боли со стороны органов дыхания.
Клиническая картина грудного остеохондроза следующая:
Частыми причинами поражения грудного отдела являются протрузии (выпячивания суставного диска), костные наросты или сужение расстояния между соседними позвонками.
Остеохондроз грудного отдела позвоночника требует обязательного обследования и лечения, так как есть риск развития инвалидности в старческом возрасте.
Поражение поясничных позвонков
Поясничный остеохондроз соответствует коду по МКБ — М 42.16. Поясница носит на себе половину массы тела, поэтому поражение этой области сопровождается нестерпимой болезненностью во время ходьбы, которая усиливается при наклонах туловища, поворотах в сторону.
Часто заболеванию предшествует повреждение. Тогда выставляется посттравматический остеохондроз МКБ 10 неуточнённый (М 42.9).
У больных отмечаются следующие симптомы:
Если при переводе больного врач видит вписанный в историю болезни остеохондроз поясничного отдела позвоночника, пациенту назначается интенсивная терапия.
Лечение
Если у вас наблюдаются симптомы остеохондроза, требуется консультация врача. В специализированной клинике можно пройти профессиональную диагностику, которая позволит определить:
После пройденного обследования выставляется точный диагноз и назначается лечение. В программу терапии входит:
Обычно лечение дополняется консультациями смежных специалистов — хирурга, ортопеда, ревматолога, кардиолога, невролога.
Оцените на сколько качественно и подробно описана информация
Шейная миелопатия
Некоторые заболевания позвоночника, сосудистые нарушения и даже эндокринные патологии способны провоцировать возникновение такого неприятного и весьма снижающего качество жизни состояния, как шейная миелопатия. Она сопровождается нарушениями чувствительности и подвижности, а также может приводить к тяжелым осложнениям. Поэтому важно ее диагностировать на ранних сроках развития, установить причину возникновения и эффективно воздействовать на нее, чтобы избежать усугубления состояния.
Что такое шейная миелопатия и причины ее возникновения
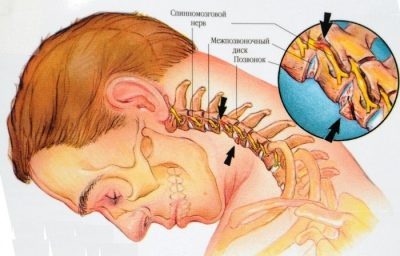
Шейной миелопатией называют хорошо изученный клинический синдром, возникновение которого обусловлено поражением спинного мозга в результате воздействия различных факторов, в том числе травм, дегенеративных изменений в шейном отделе позвоночника, образования опухолей, развития инфекционных, неврологических и сосудистых заболеваний. Другими словами, шейная миелопатия и сопровождающий ее комплекс симптомов не является самостоятельным заболеванием, а выступает лишь следствием сужения позвоночного канала, нарушения питания спинного мозга, воспалительного процесса в нем, обусловленных теми или иными причинами.
В позвоночном канале проходит окруженный собственными оболочками спинной мозг с его нервными корешками и кровеносными сосудами. Поэтому его сужение, особенно прогрессирующее, рано или поздно отразится на состоянии этой ответственной за правильную работу практически всех органов и тканей человеческого тела нервной структуре, что приведет к соответствующим неврологическим нарушениям, а при поражении кровеносных сосудов – ишемии (острому нарушению питания) и другим нежелательным последствиям. Поэтому развитие симптомов шейной миелопатии требует скорейшего обращения к неврологу, комплексной диагностики и назначения лечения, которое может заключаться в проведении декомпрессионной операции.
Основными причинами развития шейной миелопатии являются:
Наиболее частой причиной развития шейной миелопатии являются осложнения остеохондроза шейного отдела позвоночника.
Нарушение может возникать в любом возрасте, хотя наиболее характерно для пожилых людей с тяжелыми дегенеративными изменениями в позвоночнике. Но если рассматривать каждую возрастную группу отдельно, то у детей наиболее часто патология становится следствием перенесения энтеровирусной инфекции, у людей молодого возраста – травмы спины и позвоночника в частности. В средней возрастной категории шейная миелопатия обусловлена новообразованиями, травмами.
В целом можно выделить 2 типа шейной миелопатии:
Миелопатия может поражать любой отдел позвоночника, включая грудной и поясничный, хотя шейный отдел в силу анатомических особенностей страдает чаще всего. В каждом случае к ее развитию приводит стеноз спинного мозга или его сосудов. Но проявления патологии напрямую зависят от локализации пораженного участка и могут кардинально различаться.
Врожденная узость позвоночного канала существенно увеличивает риск развития шейной миелопатии. Таким образом, при его диаметре менее 12 мм вероятность возникновения данного нарушения крайне высока.
Предпосылками для развития патологии могут выступать:
В отдельных случаях шейная миелопатия развивается после проведения хирургических вмешательств на шейном отделе позвоночника. В таких ситуациях иногда наблюдается перерождение тканей с формированием участков, лишенных функциональной активности. В результате они препятствуют свободному поступлению к спинному мозгу кислорода и питательных веществ. Но в подавляющем большинстве случаев шейная миелопатия становится следствием естественного старения организма.
В зависимости от причин развития различают довольно много видов шейной миелопатии. Определение конкретного из них позволяет разработать наиболее эффективную тактику лечения и добиться лучшего исхода.
Вертеброгенная
Именно эта форма шейной миелопатии, которую еще называют спондилогенной, диагностируется в подавляющем большинстве случаев. Она развивается в результате возникновения нарушений в состоянии позвоночника на фоне врожденных особенностей, например, врожденной узости спинномозгового канала, или приобретенных в течение жизни заболеваний.
В качестве основной причины развития вертеброгенной шейной миелопатии выступает остеохондроз. При этом заболевании в межпозвоночных дисках постепенно происходят дегенеративно-дистрофические изменения, что со временем приводит к образованию протрузии, а затем и межпозвоночной грыжи. В таких случаях пораженный диск выпячивается и, как правило, это происходит в сторону спинномозгового канала. При отсутствии лечения грыжа склонна постепенно увеличиваться в размерах и тем самым приводить к компрессии проходящих вблизи нее анатомических структур: спинномозговых корешков, позвоночных артерий, спинного мозга. Это и становится следствием развития так называемой дискогенной миелопатии.
Также следствием остеохондроза может становиться разрастание костной ткани тел позвонков с образованием на их поверхности костных выступов, которые называют остеофитами. Они также могут сдавливать нервные корешки, сосуды и влиять на качество работы спинного мозга.
Другим следствием дегенеративных изменений в позвоночнике становится утолщение желтых связок, гипертрофия фасеток, т. е. осложнения остеоартрита, которые также способны провоцировать развитие шейной миелопатии.
Наиболее часто вертеброгенная шейная миелопатия диагностируется у людей старше 50 лет.
Также шейная миелопатия может стать результатом искривления позвоночного столба, в частности кифоза или сколиоза, или же болезни Бехтерева, постепенно поражающей все суставы тела.
Для патологии характерно хроническое течение с постепенным нарастанием выраженности симптомов и моментами обострения. Чаще всего пациенты жалуются на снижение силы мышц шеи, плеч и рук, болезненность в шее, нарушения чувствительности, дрожь в руках.
Сосудистая
Сосудистая или дисциркуляторная миелопатия обусловлена возникновением нарушений кровообращения и поражения кровеносных сосудов, что может быть обусловлено атеросклерозом, тромбозом, венозным застоем и другими изменениями. Повреждение артерий, ответственных за питание шейного отдела спинного мозга, провоцирует атрофию нервных волокон. При этом степень выраженности проявлений нарушения во многом зависит от того, что послужило причиной их развития и возраста больного.
Именно в шейном отделе наиболее высок риск развития сосудистой миелопатии. Основным ее проявлением считается возникновение так называемого феномена Лермитта, сопровождающегося дрожью в шее, способной распространяться до запястья и стоп, во время наклонов головы или отведения ее назад. После окончания приступа дрожи наблюдается слабость. Иногда сосудистая шейная миелопатия становится причиной энцефалопатии.
Посттравматическая
Этот вид шейной миелопатии является следствием получения травм, приведших к поражению спинного мозга. Это могут быть переломы, в том числе компрессионные, вывихи, удары, которые спровоцировали смещение, компрессию, травмирование нервов, кровеносных сосудов или спинного мозга. Подобное может сопровождаться параличом, снижением чувствительности в соответствующих уровню поражения участках тела, нарушением функционирования внутренних органов.
Карциноматозная
Как следует из названия, данный вид шейной миелопатии становится результатом формирования доброкачественных или злокачественных новообразований, метастаз в позвоночнике, спинном мозге или окружающих тканях. При достижении определенных размеров они могут механически сдавливать спинной мозг, приводить к нарушению его питания и тем самым провоцировать развитие характерного для шейной миелопатии симптомокомплекса.
Наиболее часто причиной возникновения карциноматозной миелопатии являются лимфома, лейкемия, гемангиомы позвоночника и некоторые другие опухоли.
Инфекционная
Как уже говорилось, инфекционные заболевания так же могут выступать причиной развития шейной миелопатии. Она способна возникать в связи с перенесением энтеровирусных инфекций, туберкулеза, герпетической инфекции, остеомиелита позвоночника, болезни Лайма и некоторых других болезней.
Как правило, изначально больных беспокоят характерные для инфекционного заболевания симптомы, включая лихорадку, слабость и т. д. Впоследствии они сменяются признаками миелопатии, среди которых особенно часто наблюдается одышка.
При тяжелых вирусных и грибковых поражениях спинного мозга последствия могут быть необратимыми.
Токсическая
Данный вид нарушения возникает при воздействии на организм органических и неорганических нейротоксинов, способных пагубно влиять на нервные клетки. Для токсической шейной миелопатии характерно стремительное развитие, а также возникновение признаков нарушения чувствительности и подвижности. Но поражение спинного мозга в области шейного отдела встречается не так часто, как грудного.
Радиационная
Причиной развития радиационной шейной миелопатии является действие ионизирующего излучения, например, при проведении лучевой терапии при раке гортани или подавлении новообразований, локализованных в области средостения.
Симптомы миелопатии могут возникать только по прошествии 6—36 месяцев после окончания лучевой терапии. Изначально они слабые и склонны периодически исчезать, но их интенсивность постоянно возрастает. Нередко радиационная миелопатия сопровождается дополнительным образованием язв, снижением плотности костной ткани и т. д.
Метаболическая
Нарушения обмена веществ также может приводить к развитию шейной миелопатии. В частности, она может быть осложнением сахарного диабета и других эндокринных патологий.
Демиелинизирующая
Шейная миелопатия – нередкое следствие демиелинизирующих заболеваний, в том числе рассеянного склероза, болезни Бало, болезни Канавана. В таких ситуациях происходит разрушение оболочки, окружающей нервные волокна, что делает их уязвимыми и чувствительными. Это сопровождается нарушением работы соответствующих пораженному нерву органов, например, нарушением зрения, глотания и пр.
Наследственная
Некоторые наследственные заболевания могут становиться причиной развития шейной миелопатии. Одним из них является спастическая параплегия Штрюмеля. В таких случаях наблюдается усиливающаяся со временем слабость в руках, нарушения зрения, координации движений, развитие эпилепсии, задержка психического развития или деменция.
Симптомы шейной миелопатии
Характер проявлений шейной миелопатии во многом зависит от причин ее развития и степени поражения структур спинного мозга. Таким образом, у больного может присутствовать один или целый ряд симптомов следующего характера:
Но подобные нарушения характерны для запущенных, тяжелых случаев. Изначально заболевание проявляется лишь незначительным дискомфортом, который обычно люди принимают за типичную усталость после долгого рабочего дня.
Диагностика
При возникновении признаков шейной миелопатии следует обратиться к неврологу. В ряде случаев при наличии нескольких симптомов уже в ходе опроса пациента врач может заподозрить развитие этого нарушения, особенно если пациент упоминает о получении в недалеком прошлом ударов в область шеи, перенесении конкретных инфекционных заболеваний, наличии определенных хронических заболеваний. В остальных ситуациях бывает крайне сложно дифференцировать шейную миелопатию от других патологий, поскольку характерные для нее нарушения чувствительности, двигательные расстройства, боли сопровождают и ряд других распространенных заболеваний позвоночника.
Тем не менее в обоих случаях пациентам назначается комплексное обследование для оценки состояния позвоночника, спинного мозга, его корешков и сосудов. Эти данные позволят не только диагностировать шейную миелопатию, но и установить причины ее развития, а значит, и найти наиболее эффективный способ для их устранения.
На приеме врач не только проведет тщательный опрос пациента для сбора анамнеза, но и выполнит физикальное обследование, т. е. осмотр. В ходе него оценивается сила рефлексов, мышечный тонус, выраженность двигательных и чувствительных нарушений и т. д.
Далее обязательно назначается ряд инструментальных исследований:
Для получения более полных данных о состоянии здоровья пациента и причинах развития шейной миелопатии может назначаться общий анализ крови и мочи, биохимический анализ крови, анализ спинномозговой жидкости и некоторые другие лабораторные исследования. При обнаружении опухолей для точного установления природы их происхождения проводится биопсия.
После установления причины развития шейной миелопатии невролог может рекомендовать пациенту дополнительно обратиться к эндокринологу, кардиологу, ортопеду, инфекционисту, фтизиатру.
Лечение шейной миелопатии
Поскольку шейная миелопатия является только следствием развития того или иного заболевания, в первую очередь направляют усилия на устранение именно причины ее возникновения. Поэтому характер лечения напрямую зависит от того, что привело к компрессии спинномозговых структур. Оно может заключаться в применении консервативной терапии или проведении хирургического вмешательства. Также пациентам обычно назначается симптоматическая терапия, направленная на уменьшение выраженности проявлений шейной миелопатии и повышение качества жизни, пока основное лечение не даст результатов.
Таким образом, консервативная терапия обычно показана при инфекционной, сосудистой, токсической и метаболической шейной миелопатии. Она может включать:
При вертеброгенной, посттравматической миелопатии, а также отсутствии эффекта от консервативной терапии пациентам может рекомендоваться хирургическое лечение. Вескими основаниями для его проведения являются:
Задачей хирургического лечения является декомпрессия спинного мозга, т. е. устранение сдавливающего его фактора. Поэтому в зависимости от ситуации могут проводиться операции по исправлению деформации позвоночника, обусловленной переломами позвонков, а также дискэктомия и ламинэктомия. При необходимости проводится дренирование образовавшейся и оказывающей влияние на спинной мозг посттравматической кисты, замена удаленного межпозвоночного диска на эндопротез и т. д.
Дискэктомия подразумевает полное или частичное удаление межпозвоночного диска, что показано при образовании в результате прогрессирования остеохондроза или действия травмирующего фактора крупной грыжи, провоцирующей возникновение неврологических нарушений. Операция может проводиться методами с разной степенью инвазивности, но выбор конкретного осуществляется нейрохирургом на основании индивидуальных особенностей пациента. Это:
Если требуется удалить межпозвоночный диск полностью, во время операции его заменяют искусственным имплантом, которых сегодня существует достаточно много видов. Реже используют костный трансплантат, взятый из собственной кости пациента. Прооперированный и соседние сегменты позвоночника могут также фиксироваться специальными металлическими конструкциями, исключающими риск смещения позвонков и повторного развития шейной миелопатии, возможно, с более серьезными последствиями. В таких ситуациях в точки соединения отростков соседних позвонков монтируются винты, в головках которых есть отверстия. В них пропускают специальные штанги, надежно фиксирующие позвоночник. Эта методика называется транспедикулярной фиксацией.
При оскольчатых переломах и ряде других ситуаций, когда требуется получить открытый доступ к спинномозговым структурам, для устранения компрессии применяется ламинэктомия. Суть операции состоит в удалении остистого отростка, возможно, дуги, а в отдельных случаях и всего позвонка. Это позволяет создать достаточно обширное пространство для спинного мозга, устранить компрессию кровеносных сосудов и спинномозговых корешков, получить возможность удалить опухоль и т. д. В результате симптомы шейной миелопатии исчезают, а качество жизни пациента повышается. При необходимости позвонки также фиксируются посредством транспедикулярной фиксации или использования других методов.
При необходимости проведения хирургического вмешательства на шейном отделе позвоночника величина разреза имеет большое значение, поскольку не всегда доступ к участку поражения осуществляется через заднюю часть шеи. Нередко хирургу требуется «зайти» спереди, использовав передне-боковой доступ.
Таким образом, с шейной миелопатией может столкнуться каждый и эффективных профилактических мер, позволяющих снизить риск ее развития, не разработано. Поэтому во избежание ее возникновения можно порекомендовать вести здоровый образ жизни, а если нарушение уже сформировалось, следует как можно раньше обращаться за медицинской помощью. В 60% случаев при своевременно проведенном лечении, в том числе оперативном, удается добиться полного или существенного регресса неврологических нарушений. У 20% больных в таком случае состояние не изменяется, но и не ухудшается, а прогрессирование миелопатии наблюдается у 10% больных, прошедших лечение. Но при отсутствии такового заболевание обязательно будет прогрессировать и может стать причиной паралича, инвалидизации и более тяжелых осложнений.