мастоцитоз код мкб 10 у детей кожный
Мастоцитоз
Рубрика МКБ-10: Q82.2
Содержание
Определение и общие сведения [ править ]
Распространенность кожного мастоцитоза не известна, считается, что заболевание чаще встречается у белого населения.
Макулопапулезный кожный мастоцитоз
Синонимы: Urticaria pigmentosa, пигментная крапивница
Макулопапулезный кожный мастоцитоз представляет собой форму кожного мастоцитоза, характеризующийся наличием нескольких гиперпигментированных макул, папул или узелков, связанных с аномальным накоплением тучных клеток в коже.
Этиология и патогенез [ править ]
Мутации в гене KIT (4q11-q12) были выявлены у пациентов с пигментной крапивницей. Однако эта мутация встречается редко при макулопапулезном кожном мастоцитозе с ранним началом. Макулопапулезный кожный мастоцитоз обычно возникает спорадически, иногда встречаются семейные случаи заболевания.
Клинические проявления [ править ]
Мастоцитоз: Диагностика [ править ]
Диагноз у детей основан на клинической картине повреждений и положительном симптоме Дарье. Иногда (обычно в случаях манифестации после 5 лет) для подтверждения диагноза может потребоваться биопсия кожи. У взрослых необходимо провести исследование костного мозга, чтобы исключить диагноз системного мастоцитоза.
Дифференциальный диагноз [ править ]
Диагноз, как правило, является простым, но иногда макулопапулезный кожный мастоцитоз принимают за хроническую крапивницу или идиопатическую анафилаксию.
Мастоцитоз: Лечение [ править ]
Пациентам следует избегать провоцирующих факторов, а симптоматическое лечение включает использование антигистаминных средств, топических стероидов и стабилизаторов мембран тучных клеток. PUVA или UVA1 терапия также может использоваться у подростков и взрослых, которые не реагируют на другие формы лечения.
Прогноз хороший, особенно для пациентов с началом в возрасте менее 5 лет, улучшение отмечается в около 50% случаев, а полное разрешение наблюдается в подростковом возрасте в 30% случаев. Напротив, спонтанное разрешение редко встречается у пациентов со взрослыми формами заболевания, и существует более высокий риск системного поражения.
Профилактика [ править ]
Прочее [ править ]
Определение и общие сведения
Синдром Блума является редким синдромом хромосомных поломок, характеризующийся выраженной генетической нестабильностью, сопровождаемый пре- и постнатальной задержкой роста, фоточувствительной телеангиэктатической эритемой лица, повышенной восприимчивостью к инфекциям и склонностью к злокачественным новообразованиям.
Общая распространенность синдрома Блума неизвестна, в популяции евреев-ашкенази она составляет приблизительно в 1/48,000 новорожденных. Наследование – аутосомно-рецессивное.
Этиология и патогенез
Пациенты с синдромом Блума демонстрируют пропорциональную задержку роста, начиная с пренатального периода и имеют низкий рост во взрослой жизни, в среднем 150 см. В течение всего детского возраста часто возникают инфекции дыхательных путей и желудочно-кишечного тракта разной степени тяжести (например, отит, пневмония), сопровождаемые различной иммунной недостаточностью. В младенчестве часто наблюдается гастроэзофагеальный рефлюкс с аспирацией трахеи, который также может способствовать развитию респираторных инфекций. Телеангиэктатическая эритема на лице появляется в течение первых 1-2 лет жизни, в особенности на щеках и тыльной поверхности рук.
Клинический диагноз синдрома Блума подтверждается цитогенетически выявлением 10-кратного увеличение темпа обмена сестринских хроматид в клетках по сравнению с нормой и квадрирадиальной конфигурации хроматидного обмена в кульуре лимфоцитах крови. Диагноз может также быть подтвержден молекулярно-генетическим исследованием.
Пренатальная диагностика возможна.
Мастоцитоз код мкб 10 у детей кожный
МКБ 10: L50
Год утверждения (частота пересмотра): 2018 (пересмотр каждые 3 года)
ID: КР357
Союз педиатров России; Российская ассоциация аллергологов и клинических иммунологов
Ключевые слова
Идиопатическая (спонтанная) крапивница
Список сокращений
СОЭ – Скорость оседания эритроцитов
H1-АГ – антигистаминный препарат (блокатор H1 – гистаминовых рецепторов)
IgD – иммуноглобулин класса D
IgE – иммуноглобулин класса E
sIgE – специфический иммуноглобулин E
Термины и определения
Новые и узконаправленные профессиональные термины в настоящих клинических рекомендациях не используются
1. Краткая информация
1.1 Определение
Крапивница (от лат. Urtica — крапива) — заболевание, характеризующееся развитием волдырей и/или ангиоотеков.
1.2 Этиология и патогенез
Основным патогенетическим механизмом при крапивнице является дегрануляция тучных клеток.
Существует множество факторов, способных стать причинными в развитии крапивницы. Среди наиболее часто встречающихся причин у детей выделяют следующие:
пищевые продукты (орехи, яйцо, рыба, томаты, моллюски, клубника и др.) и пищевые добавки (сульфиты, салицилаты, красители);
кровь и препараты на ее основе;
укусы и ужаления (пчел, ос, пауков, блох и др.);
физические факторы, такие как тепло, холод, солнце, физические нагрузки;
Указанные выше факторы в случае хронической спонтанной крапивницы могут стать провоцирующими, т.е. приводящими к обострению заболевания.
Учитывая небольшое количество доказательств, а также значительную вариабельность распространенности инфекционных агентов, вероятность причастности какого-либо патогена к возникновению крапивницы или ее обострения (например, Helicobacterpylori, гельминтов, простейших и т.д.), следует оценивать индивидуально.
В случае системных заболеваний крапивница расценивается как симптом основного заболевания:
системные заболевания соединительной ткани — системная красная волчанка, ювенильный ревматоидный артрит, дерматомиозит, ревматическая лихорадка и др.;
воспалительные болезни кишечника — болезнь Крона, язвенный колит;
смешанные формы — болезнь Бехчета;
периодический синдром, ассоциированный с рецептором 1 фактора некроза опухоли (Tumor Necrosis Factor Receptor-Associated Periodic Syndrome, TRAPS);
криопиринассоциированные периодические синдромы (Сryopyrin Associated Periodic Syndrome, CAPS); CAPS характеризуются аутосомно-доминантным типом наследования, выделяют:
1) семейный холодовой аутовоспалительный синдром (familial cold autoinflammatory syndrome, FCAS);
2) синдром Макла–Уэлса (Muckle–Wells syndrome, MWS);
3) CINCA/NOMID синдром — хронический неврологический кожный и суставной синдром (Chronic Neurologic Cutaneous And Articular Syndrome), мультисистемное воспалительное заболевание неонатального возраста (Neonatal onset multisystem inflammatory disease, NOMID);
Ниже приведены основные причинные факторы (табл. 1).
Насекомые, растения (например, крапива), обитатели моря (например, медузы)
Нестероидные противовоспалительные препараты (НПВП) (например, аспирин), антибиотики, опиоиды, рентгеноконтрастные вещества, пищевые добавки
Механический стимул (дермографизм, давление, вибрация и т.д.)
Термический стимул (холод, тепло)
Холинергический стимул (физическая нагрузка, стресс)
Другие (вода, солнечный свет и др.)
Без выявленной причины
Аутоантитела к рецептору IgE (на тучных клетках (ТК) и базофилах) или IgE
Связанная с сопутствующими заболеваниями 1
Паразитарная, бактериальная, грибковая, вирусная инфекции, онкологические заболевания и др.
Связанная с аутоиммунными заболеваниями 1
Системные заболевания соединительной ткани, воспалительные заболевания кишечника, CAPS, TRAPS синдромы
Связанная с дефицитом или ингибированием фермента 1
Дефицит С1-ингибитора эстеразы (наследственный, приобретенный ангионевротический отек), прием ингибиторов ангиотензинпревращающего фермента (иАПФ)
1 – В данном случае крапивницу следует расценивать как симптом основного заболевания
Воздействие физических стимулов и псевдоаллергенов может обусловливать неиммунные или смешанные варианты заболевания.
Механизм развития крапивницы при воздействии физических факторов (физическое напряжение, тепло) связан, главным образом, с изменением состояния нейроиммунной регуляции, что опосредуется повышенной активностью нейропептидов или неспособностью к их быстрой и своевременной инактивации, повышением образования ацетилхолина и/или снижением активности холинэстеразы, что вызывает определенные сосудистые реакции, характерные для крапивницы. При холодовой крапивнице основная роль в возникновении заболевания отводится факторам активации комплемента и криоглобулинам, образующимся из нормальных белков организма только при условии снижения температуры окружающей среды.
Ангиоотек/волдырь обусловлен активацией эндотелиальных молекул адгезии, нейропептидов, факторов роста и возникновением смешанного воспалительного периваскулярного инфильтрата различной интенсивности, состоящего из нейтрофилов, эозинофилов, базофилов, макрофагов и Т клеток, однако, не сопровождающегося некрозом сосудистой стенки, который, в свою очередь, характерен для уртикарного васкулита. Даже в непораженной коже пациентов с хронической идиопатической (спонтанной) крапивницей выявляется активация молекул адгезии, инфильтрация эозинофилами и нарушение экспрессии цитокинов, а также некоторое увеличение числа ТК. Таким образом, сложная природа патогенеза крапивницы не ограничивается лишь высвобождением гистамина из тучных клеток кожи. Следует отметить, что некоторые из перечисленных изменений также могут встречаться при самых разных воспалительных состояниях и поэтому не являются специфическими или диагностическими.
Необходимо помнить, что у одного пациента может быть два и более вида крапивницы 1.
1.3 Эпидемиология
Распространенность крапивницы среди детского населения составляет 2,1-6,7% [10], при этом острая крапивница (ОК) у детей встречается чаще, в отличие от взрослых. Так, у детей младшего возраста в подавляющем большинстве отмечается ОК, в возрасте от 2 до 12 лет – острые и хронические формы крапивницы с преобладанием острых форм [11]. По данным ряда исследований выявлено, что порядка 15-25% населения перенесли хотя бы один эпизод крапивницы 5. В пубертатном периоде превалируют хронические формы крапивниц. Хроническая крапивница (ХК) у детей в общей популяции в среднем составляет лишь 0,1-3% [12]. Следует учесть, что до настоящего времени истинная распространенность крапивницы и различных ее вариантов остается не изученной [13].
Более чем у половины детей с острой крапивницей, выявляются и другие аллергические заболевания (аллергический ринит, бронхиальная астма, атопический дерматит, лекарственная аллергия) [12].
1.4 Кодирование по МКБ-10
Крапивница (L50):
L50.0 — Аллергическая крапивница;
L50.1 — Идиопатическая крапивница,
L50.2 — Крапивница, вызванная воздействием низкой или высокой температуры;
L50.3 — Дермографическая крапивница;
L50.4 — Вибрационная крапивница;
L50.5 — Холинергическая крапивница;
L50.6 — Контактная крапивница;
L50.8 — Другая крапивница;
L50.9 — Крапивница неуточнённая.
1.5 Классификация
Согласно современным представлениям (Согласительный документ по определению, классификации, диагностике и лечению крапивницы Европейской Академии Аллергологии и Клинической Иммунологии, Глобальной Европейской Сети по Астме и Аллергии, Европейского дерматологического форума The EAACI/GA²LEN/EDF/WAO (European Academy of Allergology and Clinical Immunology, Global Allergy and Asthma European Network, European Dermatology Forum, World Allergy Organization) Guideline for the Definition, Classification, Diagnosis and Management of Urticaria. 2017 г. [9]), крапивница классифицируется:
По продолжительности проявлений:
Острая крапивница – спонтанное возникновение волдырей и/или ангиоотеков на протяжении временнóго периода менее 6 недель;
Хроническая крапивница – симптомы на протяжении временнóго периода более 6 недель.
По подтипам (табл.2). При этом у одного больного может быть два и более подтипов крапивницы.
Хроническая идиопатическая (спонтанная) крапивница
Индуцируемая крапивница
Появление волдырей и/или ангиоотеков в период от 6 недель и более вследствие известных 1 и неизвестных причин
Симптоматический дермографизм 2
Холодовая крапивница 3
Замедленная крапивница от давления 4
Тепловая крапивница 5
Примечание. 1 – например, аутореактивность, т. е., наличие аутоантител, активирующих базофилы. Формы, также известные как: 2 ― дермографическая крапивница, 3 ― холодовая контактная крапивница, 4 ― крапивница от давления, 5 ― тепловая контактная крапивница.
Такие заболевания, как пигментная крапивница (кожный мастоцитоз), уртикарный васкулит, аутовоспалительные синдромы (например, криопиринассоциированный периодический синдром), а также ангиоотеки, не связанные с медиаторами тучных клеток (например, ангиоотеки, связанные с брадикинином), в настоящее время не рассматриваются как подтипы крапивницы вследствие кардинального отличия патофизиологических механизмов (табл.3) [9].
Семейная холодовая крапивница (васкулит)
Негистаминергический ангиоотек (например, наследственный ангионевротический отек (НАО)
Анафилаксия, индуцируемая физической нагрузкой
Криопиринассоциированные синдромы (уртикарные высыпания, рецидивирующая лихорадка, артралгия или артрит, воспаление глаз, слабость, головные боли), такие как семейный холодовой аутовоспалительный синдром (FCAS), cиндром Макла−Уэлса (крапивница-глухота-амилоидоз), мультисистемное воспалительное заболевание неонатального возраста (NOMID)
Синдром Шницлера (рецидивирующие уртикарные высыпания, моноклональная гаммапатия, рецидивирующая лихорадка, боли в мышцах и костях, артралгии, артриты, лимфаденопатия)
Синдром Глейча (эпизодический ангиоотек с эозинофилией)
Синдром Уэллса (гранулематозный дерматит с эозинофилией)
Буллезный пемфигоид (пребуллезная стадия)
1.6 Примеры диагнозов
Хроническая идиопатическая крапивница, обострение.
Острая аллергическая крапивница. Пищевая аллергия.
2. Диагностика
2.1 Жалобы и анамнез
Рекомендовано тщательно собрать полный анамнез [4,5,6,7,8,9].
Комментарии: при сборе анамнеза при крапивнице следует ориентироваться на вопросы, представленные в Приложении Г1.Правильно и полно собранный анамнез и оценка клинических проявлений позволяют составить дальнейший план обследования и четкий алгоритм дифференциальной диагностики, минимизируя вероятность гипердиагностики и неправильной интерпретации полученных данных.
При наличии сопутствующих аллергических заболеваний рекомендуется тщательно собрать аллергологический анамнез для выявления возможной связи крапивницы с аллергией [4-9,12].
Комментарии: вопросы для определения аллергического характера крапивницы представлены в Приложении Г2.
Как для острой, так и для хронической крапивницы рекомендовано проведение оценки степени тяжести (активности) заболевания [4-9,12].
2.2 Физикальное обследование
Рекомендовано каждому пациенту с крапивницей провести полное физикальное обследование в связи. [4-9,12].
Комментарии: Крапивница – диагноз, прежде всего, клинический. Характерными симптомами при крапивнице являются преходящие эритематозные волдыри (уртикарии) розового или красного цвета, часто сопровождающиеся зудом (рис.1-2), размером от нескольких миллиметров или сантиметров (до 10 см в диаметре – гигантские уртикарии), четко ограниченные и возвышающиеся над поверхностью кожи (табл. 4), пропадающие при надавливании.
Рисунок 1. Острая крапивница [14]
Рисунок 2. Острая крапивница [14]
Системный мастоцитоз
Системный мастоцитоз (системная болезнь тучных клеток) — это редкое заболевание, характеризующееся чрезмерной выработкой и накоплением тучных клеток в тканях и органах (коже, костном мозге, ЖКТ, селезенке, печени).
Тучные клетки (мастоциты, лаброциты) — иммунные клетки соединительной ткани, локализуются в коже, дыхательных путях, ЖКТ, костном мозге, лимфатических узлах. Участвуют в развитии воспаления, играют важную роль в иммунном ответе, защите организма от патогенов, формировании гематоэнцефалического барьера. Реакцией тучных клеток на проникновение в организм патогенов или антигенов является выделение целого ряда биологически активных веществ (гистамина, гепарина, цитокинов, факторов роста). При системном мастоцитозе, т. е. чрезмерном накоплении тучных клеток в коже, костном мозге или желудочно-кишечном тракте у человека могут наблюдаться такие клинические проявления, как покраснение и зуд кожи, спазмы в животе, мышечные боли, тошнота, рвота, диарея, снижение артериального давления, учащенное сердцебиение, шок. Триггерами могут стать алкоголь, перепады температуры, острая пища, некоторые лекарства.
Существует 5 типов системного мастоцитоза, различающихся по степени тяжести течения, признакам и симптомам:
К легким типам СМ относятся вялотекущий и тлеющий. Они связаны с благоприятным прогнозом. Вялотекущий СМ наиболее распространен у взрослых. Агрессивный системный мастоцитоз, СМ, ассоциированный с гематологическим новообразованием, и лейкоз тучных клеток относятся к наиболее тяжелым типам заболевания и связаны с серьезным сокращением продолжительности жизни.
Распространенность системного мастоцитоза — 1 случай заболевания на 10 000-20 000 человек во всем мире.
Причины
Большинство случаев возникновения СМ носят спорадический характер и связаны с соматической мутацией гена KIT, кодирующего рецептор фактора роста тучных и стволовых клеток (протоонкоген c-kit).
Симптомы
Диагностика
Диагноз системный мастоцитоз устанавливается на основании симптомов и жалоб пациента, результатов лабораторных и инструментальных (УЗИ, рентгенография, КТ) диагностических исследований, биопсии костного мозга, биопсии кожи или органов (по показаниям), генетического тестирования. Таким образом определяется уровень тучных клеток и выделяемых ими веществ (триптазы, гистамина, лейкотриенов, простагландина), степень и стадия заболевания. Основным диагностическим критерием СМ, установленным ВОЗ, является наличие многоочаговой инфильтрации тучными клетками костного мозга, тканей и органов.
Дифференциальный диагноз включает другие причины синдромов активации тучных клеток (первичные и вторичные), разные формы мастоцитоза, эндокринные нарушения (опухоли надпочечников, синдром Вернера — Моррисона, синдром Золлингера — Эллисона), некоторые желудочно-кишечные патологии, аллергии, другие миелопролиферативные заболевания, поражающие костный мозг, гистиоцитоз, гиперэозинофильный синдром и макроглобулинемию Вальденстрема.
Лечение системного мастоцитоза
Лечение системного мастоцитоза направлено на определение конкретных факторов, вызывающих симптомы заболевания (продукты питания, укусы насекомых, лекарства, изменение температуры) и их контроль. Пациенту могут быть назначены антигистаминные препараты, аспирин, ингибиторы протонной помпы, стабилизаторы мембран тучных клеток и другие препараты, воздействующие на вещества, выделяемые тучными клетками (кортикостероиды, антагонисты лейкотриенов).
При повышенном риске анафилактического шока пациенту рекомендуется иметь при себе автоинжектор адреналина и уметь им пользоваться. В некоторых случаях (при агрессивной форме СМ, на поздних стадиях заболевания или в качестве промежуточного лечения перед аллогенной трансплантацией гемопоэтических стволовых клеток) пациентам может предлагаться лечение химиотерапевтическими препаратами.
Прогноз заболевания зависит от типа системного мастоцитоза.
Особенности и преимущества лечения системного мастоцитоза в клинике Рассвет
Врачи Рассвета специализируются на сложных диагнозах, редких болезнях и синдромах. Мультидисциплинарный подход и принципы доказательной медицины лежат в основе работы нашей клиники. При проявлении признаков и симптомов системного мастоцитоза вы можете записаться на консультацию к терапевту Рассвета. В зависимости от клинической картины заболевания, к диагностическому поиску и рассмотрению вариантов лечения подключатся аллерголог, гепатолог, гастроэнтеролог, эндокринолог и другие специалисты клиники. Мы проводим лечение по международным протоколам, назначаем только необходимые диагностические исследования.
Мастоцитоз код мкб 10 у детей кожный
Точная распространенность мастоцитоза среди населения неизвестна. По одной из оценок, заболеваемость составляет примерно 1 случай на 5000 пациентов. Мастоцитоз может начаться в любом возрасте, но примерно в 65% случаев он начинается в детстве. Не описано предпочтений ни по расовому, ни по половому признаку. Однозначно ответственных генетических факторов не установлено, хотя сообщалось о нескольких семейных случаях.
Наиболее распространенным проявлением мастоцитоза является пигментная крапивница. Недавние успехи в исследовании мастоцитоза способствовали созданию новой классификации, которая основана на мутации C-kit. Мастоцитоз у взрослых имеет персистирующее и прогрессирующее течение, а у детей он часто носит преходящий и ограниченный характер.Мастоцитоз представляет собой гиперпластичный ответ на аномальный стимул и может считаться пролиферативным процессом тучной клетки. Недавние исследования показывают, что заболевание у детей отличается от заболевания взрослых как по клинической картине, так и по патогенезу.Методами молекулярной биологии был определен механизм регулирования роста тучных клеток. Теперь мы лучше понимаем вариации в клиническом течении мастоцитоза. Исследования мастоцитоза фокусируются на мутациях в протоонкогенном рецепторе C-kit. Анализ мутаций C-kit в коже методом ПЦР может определить пациентов, у которых велика вероятность хронического заболевания (мутация C-kit положительная; главным образом у взрослых), в отличие от пациентов, которые имеют преходящую форму мастоцитоза (в основном дети).
Существует 6 различных подвидов мастоцитоза:
Пигментная крапивница
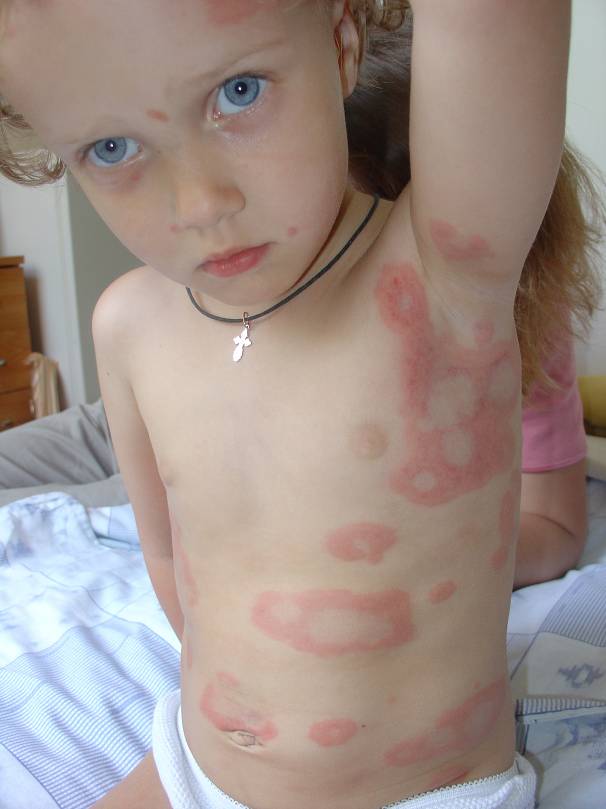
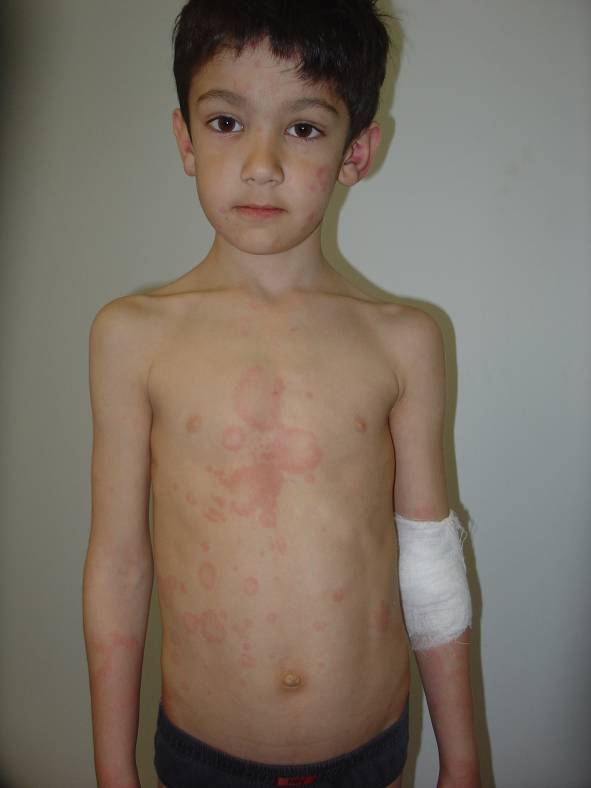
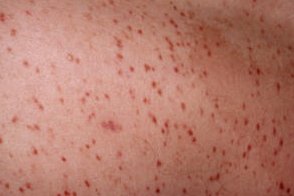 Самый распространенный вариант мастоцитоза, который встречается в 70% случаев.У ряда больных с самого начала заболевания периодически наблюдаются симптомы, обусловленные высвобождением гистамина в ткани и кровь в результате дегрануляции мастоцитов. Это покраснение кожи лица, шеи, туловища, усиление зуда, повышение температуры тела до 38-39 °С, абдоминальная боль, иногда диарея. Приступы продолжаются от нескольких минут до 1 ч и более. У большинства больных к 3-7 годам приступы прекращаются или ослабевают. К этому же возрасту возможно исчезновение сыпи. Самый распространенный вариант мастоцитоза, который встречается в 70% случаев.У ряда больных с самого начала заболевания периодически наблюдаются симптомы, обусловленные высвобождением гистамина в ткани и кровь в результате дегрануляции мастоцитов. Это покраснение кожи лица, шеи, туловища, усиление зуда, повышение температуры тела до 38-39 °С, абдоминальная боль, иногда диарея. Приступы продолжаются от нескольких минут до 1 ч и более. У большинства больных к 3-7 годам приступы прекращаются или ослабевают. К этому же возрасту возможно исчезновение сыпи. |
Системное распространение происходит у 10% пациентов, при пигментной крапивнице появившейся после 5-летнего возраста. Кроме кожи наиболее часто поражаются кости, ЖКТ, печень и селезенка. Головная боль, боль в костях, приливы, диарея, обмороки и замедление роста — признаки системного поражения
Очаги обычно возникают в 1-й год жизни или даже могут присутствовать при рождении.Очаги могут появляться на любом участке тела, высыпание может быть генерализованным. Наибольшая плотность очагов наблюдается на туловище, акральные участки тела не поражаются.
Встречается реже. Начинается с пятен, постепенно превращающихся в милиарные и лентикулярные папулы буровато-коричневого цвета, полусферические, с гладкой поверхностью. Как и при пятнистой разновидности, элементы не сливаются, не шелушатся, располагаются на тех же участках, иногда также наблюдается буллезная реакция в ответ на механическое раздражение кожи.
Мастоцитома
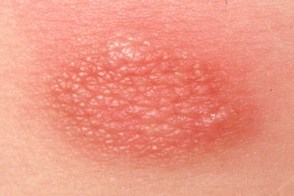 Вторым по распространенности кожным проявлением мастоцитоза с началом в детском возрасте является одиночная мастоцитома. У взрослых мастоцитома наблюдается редко. Встречается в 25% случаев мастоцитоза с началом в детском возрасте. Мастоцитома обычно развивается в первые недели жизни ребенка или уже имеется при его рождении. Вторым по распространенности кожным проявлением мастоцитоза с началом в детском возрасте является одиночная мастоцитома. У взрослых мастоцитома наблюдается редко. Встречается в 25% случаев мастоцитоза с началом в детском возрасте. Мастоцитома обычно развивается в первые недели жизни ребенка или уже имеется при его рождении. |
Это четко выступающая над поверхностью кожи желтовато-бурая или цвета загара, с розовым оттенком овальная или округлая бляшка с резкими границами, диаметром от 2 до 6 см и более, каучукоподобной консистенции с поверхностью напоминающей апельсиновую корку. Мастоцитома, как правило, одиночная, реже могут одновременно существовать 3–4 элемента и даже больше. Преимущественная локализация — шея, туловище, предплечья, особенно запястья. Феномен Дарье–Унны положительный, может сопровождаться развитием пузырьков и пузырей. Иногда появляются высыпания пигментной крапивницы.
Протекает без субъективных ощущений. Бессимптомный одиночный очаг можно не заметить или принять за родинку или ювенильную ксантогранулему. Вдобавок, хотя и редко, ксантогранулема и мастоцитома могут сочетаться.
Течение заболевания при одиночной мастоцитоме обычно легкое с полным разрешением практически во всех случаях. Большинство мастоцитом спонтанно исчезают к возрасту полового созревания
Диффузный кожный мастоцитоз
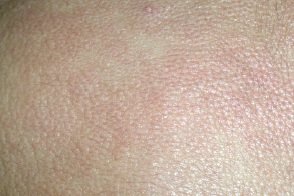 Встречается редко. Заболевание поражает как взрослых, так и детей. Клиническая картина весьма вариабельна. Обычно болезнь манифестирует крупными элементами в подмышечных ямках, паховых и межъягодичных складках. Очаги имеют неправильные очертания или они округлые, с резкими границами, плотной (до деревянистой) консистенции, желтовато-коричневой окраски.В дальнейшем процесс прогрессирует с распространением на кожу туловища и конечностей, которая становиться утолщеной и эластической консистенции. Наблюдают обилие густорасположенных милиарных папул желтоватой окраски или цвета слоновой кости, что придает коже мелкозернистый вид.На поверхности очагов легко возникают изъязвления, трещины, экскориации. Встречается редко. Заболевание поражает как взрослых, так и детей. Клиническая картина весьма вариабельна. Обычно болезнь манифестирует крупными элементами в подмышечных ямках, паховых и межъягодичных складках. Очаги имеют неправильные очертания или они округлые, с резкими границами, плотной (до деревянистой) консистенции, желтовато-коричневой окраски.В дальнейшем процесс прогрессирует с распространением на кожу туловища и конечностей, которая становиться утолщеной и эластической консистенции. Наблюдают обилие густорасположенных милиарных папул желтоватой окраски или цвета слоновой кости, что придает коже мелкозернистый вид.На поверхности очагов легко возникают изъязвления, трещины, экскориации. |
При прогрессировании диффузный мастоцитоз может закончиться эритродермией. Субъективно отмечают сильный, порой мучительный зуд. Легкая травма приводит к образованию пузырей. Диффузный мастоцитоз, как правило, со временем переходит в системный, особенно у детей.
Телеангиэктазия пятнистая эруптивная персистирующая
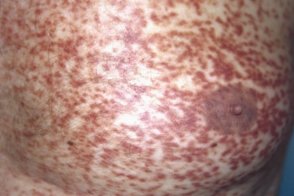 Это редкая форма мастоцитоза кожи, встречающаяся обычно у взрослых, преимущественно у женщин и исключительно редко у детей. Телеангиэктазии появляются через 3-4 года после начала болезни.Клинически проявляется различной величины и очертаний пятнами, состоящими из телеангиэктазий на пигментированном фоне. Первоначальная локализация — кожа головы, особенно в области лица, и верхней половины туловища. Заболевание может дебютировать с поражения кожи голеней и тыла стоп в виде крупнокалиберных телеангиэктазий, располагающихся на неизмененной коже. Пигментацию нельзя относить к числу облигатных признаков этой формы мастоцитоза. Это редкая форма мастоцитоза кожи, встречающаяся обычно у взрослых, преимущественно у женщин и исключительно редко у детей. Телеангиэктазии появляются через 3-4 года после начала болезни.Клинически проявляется различной величины и очертаний пятнами, состоящими из телеангиэктазий на пигментированном фоне. Первоначальная локализация — кожа головы, особенно в области лица, и верхней половины туловища. Заболевание может дебютировать с поражения кожи голеней и тыла стоп в виде крупнокалиберных телеангиэктазий, располагающихся на неизмененной коже. Пигментацию нельзя относить к числу облигатных признаков этой формы мастоцитоза. |
Окраска пятен колеблется от светло-розовой, темно-вишневой до коричневой, иногда с синюшно- фиолетовым оттенком, в зависимости от давности процесса, морфологических особенностей и количества телеангиэктазий. Элементы не шелушатся, имеют размер до 0, 5 см склонны к слиянию. Часто телеангиэктазии вследствие их обилия и густого расположения неразличимы невооруженным глазом и могут формировать обширные очаги красновато-фиолетового цвета. Симптом Дарье–Унны положительный, дермографизм уртикарный.
У больных с этой формой нередко развивается системный мастоцитоз. Наиболее часто в патологический процесс вовлекаются трубчатые кости, печень, селезенка, лимфатические узлы, а также пищеварительный тракт
Буллезный мастоцитоз
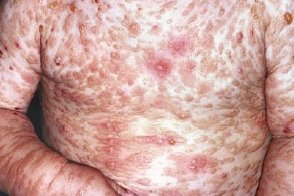 Буллезные высыпания, появляющиеся у детей, особенно грудного возраста, предшествуют разнообразным высыпаниям мастоцитоза или сопутствуют им. Буллезные высыпания диаметром до 2 см вначале имеют напряженную покрышку и прозрачное или геморрагическое содержимое. Жидкость в пузырях обладает гепариновыми антикоагулянтными свойствами, в ней обнаруживают только полинуклеары. При цитологическом исследовании дна пузырей в большом количестве выделяют мастоциты. Постепенно содержимое пузыря рассасывается, что делает его покрышку вялой, морщинистой. Образуется корка. Иногда пузыри вскрываются, в результате чего возникают эрозии. Симптом Никольского отрицательный. Буллезные высыпания, появляющиеся у детей, особенно грудного возраста, предшествуют разнообразным высыпаниям мастоцитоза или сопутствуют им. Буллезные высыпания диаметром до 2 см вначале имеют напряженную покрышку и прозрачное или геморрагическое содержимое. Жидкость в пузырях обладает гепариновыми антикоагулянтными свойствами, в ней обнаруживают только полинуклеары. При цитологическом исследовании дна пузырей в большом количестве выделяют мастоциты. Постепенно содержимое пузыря рассасывается, что делает его покрышку вялой, морщинистой. Образуется корка. Иногда пузыри вскрываются, в результате чего возникают эрозии. Симптом Никольского отрицательный. |
Эволюция буллезных высыпаний заканчивается полным восстановлением тканей, без атрофии. У новорожденных и детей при мастоцитозе, особенно при пигментной крапивнице, на местах давления и трения легко образуются пузыри, которые следует рассматривать как вариант феномена Дарье–Унны
Узловатый мастоцитоз
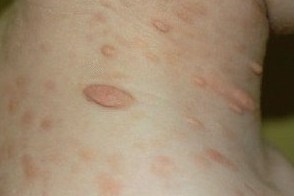 Узловатый мастоцитоз встречается преимущественно у детей в первые 2 года жизни, особенно у новорожденных.Однако узловатому мастоцитозу подвержены и взрослые.При узловатом мастоцитозе независимо от его разновидностей феномен Дарье–Унны выражен слабо или его не выявляют вовсе.Возможны приступы локальной (вокруг высыпаний) и распространенной на весь кожный покров гиперемии, сопровождающиеся выделением с мочой повышенного количества гистамина. Приступы могут возникать внезапно, спонтанно или под влиянием различных воздействий (механическое раздражение, теплая ванна, перегревание, инсоляция, плач и др.). Пузыри появляются как на поверхности узловатостей, так и на внешне здоровой коже. Их эволюция сопровождается образованием эрозий и корок. Симптом Никольского отрицательный. Узловатый мастоцитоз встречается преимущественно у детей в первые 2 года жизни, особенно у новорожденных.Однако узловатому мастоцитозу подвержены и взрослые.При узловатом мастоцитозе независимо от его разновидностей феномен Дарье–Унны выражен слабо или его не выявляют вовсе.Возможны приступы локальной (вокруг высыпаний) и распространенной на весь кожный покров гиперемии, сопровождающиеся выделением с мочой повышенного количества гистамина. Приступы могут возникать внезапно, спонтанно или под влиянием различных воздействий (механическое раздражение, теплая ванна, перегревание, инсоляция, плач и др.). Пузыри появляются как на поверхности узловатостей, так и на внешне здоровой коже. Их эволюция сопровождается образованием эрозий и корок. Симптом Никольского отрицательный. |
Многоузловая форма.При многоузловом мастоцитозе розовые, красные или желтоватые полусферические высыпания диаметром 0, 5–1, 0 см в большом количестве рассеяны по всему кожному покрову. Поверхность их гладкая, консистенция плотная.
Узловато-сливная форма.Узловато-сливная разновидность отличается от многоузловой слиянием элементов, особенно в подмышечных ямках, паховых и межъягодичных складках, с образованием крупных конгломератов.
Ксантелазмоидный мастоцитоз
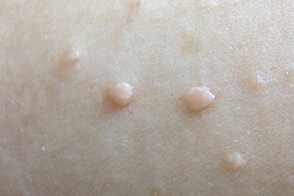 Для ксантелазмоидной разновидности характерны изолированные или сгруппированные плоские узелки либо узловатые элементы диаметром до 1, 5 см, овальные, с резкими границами. Узелки имеют плотную консистенцию, гладкую или типа апельсиновой корки поверхность и светло-желтую либо желтовато-коричневую окраску, что придает им сходство с ксантелазмами и ксантомами. Для ксантелазмоидной разновидности характерны изолированные или сгруппированные плоские узелки либо узловатые элементы диаметром до 1, 5 см, овальные, с резкими границами. Узелки имеют плотную консистенцию, гладкую или типа апельсиновой корки поверхность и светло-желтую либо желтовато-коричневую окраску, что придает им сходство с ксантелазмами и ксантомами. |
Одиночные элементы иногда становятся крупными и характеризуется появлением крупных узлов (до 1-5 см в поперечнике), мягкоэластической консистенции, овальной формы, со светло-желтой гладкой или сморщенной («апельсиновая корка») поверхностью. Симптом Унны — слабоположительный или отрицательный.
Эритродермический мастоцитоз
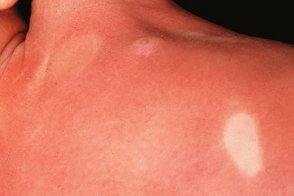 Эритродермия формируется много лет. Она всегда сочетается с поражением внутренних органов, что говорит о системном мастоцитозе.Окраска эритродермически измененной кожи варьирует в широких пределах — от розово-красной с желтовато-бурым оттенком до темно-коричневой. Эритродермия формируется много лет. Она всегда сочетается с поражением внутренних органов, что говорит о системном мастоцитозе.Окраска эритродермически измененной кожи варьирует в широких пределах — от розово-красной с желтовато-бурым оттенком до темно-коричневой. |
Консистенция тестоватая при эритродермии, возникшей на фоне пигментной крапивницы, и плотная — при эритродермии, источником которой был диффузный мастоцитоз. Лицо, ладони и подошвы обычно свободны от поражения. Напоминает нейродермит, в результате слияния элементов образуется диффузный инфильтрат. Нередко спонтанно или при механическом воздействии возникают пузыри. Интенсивный зуд
Системный мастоцитоз.
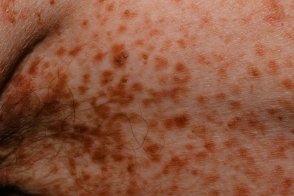 Составляет от 2 до 10% всех разновидностей, в 1 % случаев протекает без кожных проявлений. У взрослых наблюдается в 2, 8 раза чаще, чем у детей. Увеличение периферических лимфоузлов отмечают почти у 50 % больных. Из костных поражений характерны остеопороз и остеосклероз, очаговые у детей и диффузные у взрослых, которые в части случаев предшествуют кожной симптоматике. Течение костных поражений доброкачественное, возможны спонтанные переломы. Составляет от 2 до 10% всех разновидностей, в 1 % случаев протекает без кожных проявлений. У взрослых наблюдается в 2, 8 раза чаще, чем у детей. Увеличение периферических лимфоузлов отмечают почти у 50 % больных. Из костных поражений характерны остеопороз и остеосклероз, очаговые у детей и диффузные у взрослых, которые в части случаев предшествуют кожной симптоматике. Течение костных поражений доброкачественное, возможны спонтанные переломы. |
У 1/4-1/3 больных наблюдаются боль в животе, тошнота, рвота, метеоризм, понос. Описывают развитие язв желудка и двенадцатиперстной кишки, синдрома мальабсорбции, гастродуоденита при нормальной кислотности желудочного сока. При эндоскопии, рентгенологическом исследовании, лапаротомии обнаруживают отек слизистой оболочки ЖКТ, узелково-подобные высыпания.
Часто выявляется гепато- и/или спленомегалия. Гематологические изменения наблюдаются всегда. Отмечаются анемия, лейкопения, тромбоцитопения, моноцитоз.Нередко системный мастоцитоз сочетается со злокачественными новообразованиями и гематологическими заболеваниями: миелолейкоз, лимфолейкоз, болезнь Ходжкина, истинная полицитемия и др.
Диагноз мастоцитоза часто ставят исходя из анамнеза и видимых кожных очагов. Растирание или травма пораженной кожи вызывают появление волдыря и покраснение кожи (симптом Дарье) более чем у 90% пациентов. Во всех случаях для подтверждения диагноза показана биопсия.
Для подтверждения диагноза можно воспользоваться измерениями уровней высвобождаемых медиаторов (гистамина, проста- гландина D2, триптазы) и их метаболитов (например, N-метил гистамина), хотя ни один из этих тестов не имеет 100% специфичности. Большинство лабораторий измеряют N-метилгистамин в моче (NMH) и триптазу в сыворотке. Подтверждено, что показатели NMH в зависимости от возраста были значительно выше в группе детей с активным масто- цитозом, чем в контрольной группе. Была значительная разница, но также и совпадение в показателях NMH в группах детей с диффузным кожным мастоцитозом, активной ПК и активными мастоцитомами. У взрослых совпадений бывает меньше.Рекомендуется измерять уровень NMH в моче вначале, на время установления диагноза, а затем повторять измерения при последующем контроле только в тех случаях, где уровни изначально были повышены или развились системные признаки.
Дальнейшие диагностические процедуры с целью исключения системного поражения проводят детям с очень обширными кожными очагами и высокими показателями NMH в моче или высокими уровнями триптазы в сыворотке, а также детям с признаками поражения других органов (включая кровавую рвоту, дегтеобразный стул, сильную боль в костях и гематологические отклонения, такие как анемия, лейкопения или наличие тучных клеток в периферической крови). Диагностическое исследование внутренних органов проводится взрослым при наличии аномалий в функциональных тестах или системных признаков.
Полный анализ мазка периферической крови и биохимический анализ крови проводятся рутинно и повторяются для исключения ассоциированных гематологических заболеваний и системного поражения при мастоцитозе. Анемия, лейкопения, лейкоцитоз или тромбоцитопения могут указывать на поражение костного мозга. Новые исследования предполагают измерение а-протриптазы, что может явиться еще более чувствительным скрининговым тестом, чем биопсия костного мозга при подозрении на системный мастоцитоз.
Другие инвазивные диагностические процедуры проводятся ограниченно только пациентам со специфическими симптомами, указывающими на системный мастоцитоз. Боль в животе может вызвать необходимость проведения УЗИ брюшной полости, контрастных исследований и/или эндоскопии. Сканирование костей может потребоваться при подозрении на поражение костей. Полезность исследования скелета следует тщательно взвесить, поскольку скелетные очаги могут быть временными, а корреляции между аномалиями скелета и системным поражением обнаружено не было.
Диагностические критерии кожного мастоцитоза
Диагностические критерии системного мастоцитоза
Для постановки диагноза необходимо наличие главного критерии и двух дополнительных
Диффузный кожный мастоцитоз
Общие терапевтические рекомендации Лечение показано только при наличии симптомов и направлено на их облегчение. Более патофизиологический подход к гиперплазии тучных клеток в настоящее время невозможен. ПК обычно протекает доброкачественно. Рекомендуется мультидисциплинарный подход к лечению. В команду врачей должны входить дерматолог, аллерголог, гематолог и специалист-диетолог.
Терапия часто состоит в том, чтобы успокоить и поддержать пациента, а у детей — их родителей. Принципиальный подход к лечению означает устранение всех факторов, о которых известно, что они стимулируют дегрануляцию тучных клеток
Диагностический и лечебный подход
Дети с мастоцитомой или пигментной крапивницей в целом имеют хороший прогноз. Количество очагов после начала заболевания может возрастать, но затем они постепенно разрешаются. Примерно у половины детей с пигментной крапивницей разрешение очагов и симптомов происходит в подростковом возрасте, у остальных наблюдается выраженное снижение симптомных кожных очагов и дермографизма. Частичную регрессию нередко замечают только через 3 года после начала заболевания. Однако у 10% детей с игментной крапивницей развивается системное поражение, причем первые проявления заболевания у этих детей развились после 5-летнего возраста.
Диффузный кожный маетоцитоз, который возник до 5 лет, имеет такой же хороший прогноз, как мастоцитома и пигментная крапивница. Дети, у которых диффузный кожный маетоцитоз проявляется раньше буллезных высыпаний, имеют лучшие шансы на постепенное улучшение, чем дети, у которых пузыри были начальным симптомом мастоцитоза. Образование пузырей обычно прекращается к 1-3 годам, а к пубертатному периоду 90% детей освобождается от симптомов.
Все пациенты с симптомами должны избегать факторов, провоцирующих дегенерацию тучных клеток.
Клинически значимые дегрануляторы тучных клеток.
Наиболее важными стимулами являются поглаживание, расчесы, экстремальные температуры, физическая нагрузка, прием лекарств и пищевых продуктов, высвобождающих гистамин. Необходимость профилактического лечения пациентов с мастоцитозом в случае предстоящей анестезии является предметом дискуссии. У детей с мастоцитозом, которым необходима операция, мы поступаем следующим образом. Обеспечивается тщательный контроль с тем, чтобы избежать применения всех препаратов, высвобождающих гистамин, при наличии лекарственных средств, входящих в число необходимых для проведения реанимации. Пациентов с обширной формой мастоцитоза и системными симптомами госпитализируем за 1 день до хирургического вмешательства. Назначаем преднизон в стрессовой дозе (2 мг/кг в день) и антигистаминные препараты. Перорально даем диазепам в качестве седативного средства, в ходе операции избегаем всех препаратов, высвобождающих гистамин. Эпинефрин должен быть постоянно в наличии.